Заболевания мышечно связочного аппарата

Медицинский справочник → Заболевания мышц и связочного аппарата
– мышцы, сухожилия и связки рвутся тогда, когда подвергаются действию сил, превышающих их прочность, например если их прочность или эластичность недостаточны для выполняемой физической нагрузки. Суставы легче травмируются, если слабы мышцы и связки, которые поддерживают их, как, например, после растяжения. Кости, ослабленные остеопорозом, легко ломаются.

Для предотвращения травм полезны укрепляющие упражнения. Регулярная физическая нагрузка не приводит к значительному увеличению массы и силы мышц. Единственный способ усилить мышцы состоит в том, чтобы давать им постепенно увеличивающуюся нагрузку, например выполнять упражнение с большей интенсивностью, поднимать все более тяжелый вес или использовать специальные тренажеры для развития силы. Восстановительные упражнения, которые делают, чтобы усилить травмированные мышцы и сухожилия, обычно заключаются в выполнении подходов по 8-12 повторений, не чаще чем через день.
Симптомы Заболеваний мышц и связочного аппарата
Слишком большая подвижность и эластичность суставов свидетельствует о слабости связочного аппарата, что требует его укрепления – регулярными и планомерными занятиями спортом, выполнением упражнений на укрепление мышц и связок.
При травме связок возникает боль, отек, покраснение пораженной области, ограничение движения сустава, может возникнуть кровоизлияние.
Причины Заболеваний мышц и связочного аппарата
Существует наследственная слабость соединительной ткани. Например, это встречается при синдроме Марфана, который характеризуется гиперрастяжимостью связок, мобильностью суставов. В других случаях к травме может привести неадекватно сильное воздействие, оказанное на суставы и связки.
Диагноз Заболеваний мышц и связочного аппарата
Чтобы диагностировать спортивную или другую травму опорно-двигательной системы, врач спрашивает, когда и как случилось повреждение, чем человек занимается, как он отдыхает обычно и что изменилось в этом смысле недавно. Затем врач осматривает поврежденную область. Иногда требуется направление к специалисту для дальнейшего обследования. Диагноз ставится на основании рентгенологического исследования, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), артроскопии (исследование поврежденного сустава через небольшой эндоскоп, введенный в сустав), электромиографии и исследования функции сустава и мышц с помощью компьютера.
Лечение Заболеваний мышц и связочного аппарата
Экстренное лечение почти всех спортивных травм включает покой, прикладывание льда, сжатие и придание конечности возвышенного положения. Покой травмированной части тела нужно обеспечить немедленно, чтобы свести к минимуму внутреннее кровотечение, предупредить образование отека и замедлить дальнейшее повреждение тканей. Лед сужает кровеносные сосуды, что помогает ограничить воспаление и уменьшает боль. Поврежденную конечность необходимо забинтовать или наложить эластичную (тугую) повязку и поднять конечность выше уровня сердца (возвышенное положение), чтобы ограничить образование отека. На травмированное место прикладывают на 10 минут пакет с куском льда или с измельченным льдом (в этом случае компресс лучше прилегает к телу), завернутый в полотенце. Эластичную повязку можно свободно наложить поверх пакета со льдом. Травмированная конечность должна быть в приподнятом положении. Лед держат не более 10 минут, а затем несколько раз в течение 1-1,5 часов прикладывают повторно на 10 минут. Эти процедуры можно повторять несколько раз в течение первых 24 часов после травмы.
Лед уменьшает боль и отек следующим образом. Отек в месте повреждения образуется из-за того, что жидкость из кровеносных сосудов проникает через их стенки и поступает в ткани. Холод вызывает сужение кровеносных сосудов, уменьшает проницаемость их стенок и тем самым ограничивает отек в поврежденных тканях. Кроме того, понижение температуры кожи над местом травмы уменьшает спазм мышц и боль, а также приостанавливает дальнейшее повреждение тканей, замедляя обменные процессы в клетках.
Однако лед нельзя прикладывать надолго, так как при снижении температуры кожи до определенного уровня (около 33°С) происходит рефлекторное местное расширение кровеносных сосудов. Кожа краснеет, становится горячей на ощупь, появляется зуд, может усилиться боль. Эти явления обычно возникают через 9-16 минут после прикладывания льда и стихают примерно через 4-8 минут после его удаления. Поэтому лед удаляют либо как только возникают эти явления, либо через 10 минут после его прикладывания. Затем, еще через 10 минут, его можно приложить повторно.
Инъекции кортикостероидов в поврежденный сустав или окружающую ткань уменьшают боль и припухлость и иногда дополняют положительное воздействие покоя. Однако эти инъекции могут задерживать излечение травмы за счет того, что человек, не ощущая боли, раньше времени начинает нагружать поврежденный сустав и тем самым усугубляет повреждение сухожилия и хряща.
Из физиотерапевтических процедур в лечении травм используются воздействие высоких температур, холод, электростимуляция, ультразвуковые волны, скелетное вытяжение (тракция), а также, в дополнение к лечебной физкультуре, упражнения в воде. Иногда рекомендуют специальные стельки для обуви или другие ортопедические приспособления. Продолжительность физиотерапии зависит от тяжести и сложности травмы.
Пока травма не зажила, необходимо избегать таких спортивных занятий и видов физической активности, которые вызвали травму. Однако их можно заменить другими упражнениями, не оказывающими повышенной нагрузки на поврежденную часть тела, и это предпочтительнее, чем полный отказ от всякой физической активности, который приводит к потере массы, силы и выносливости мышц. После недели полного покоя требуется по крайней мере 2 недели тренировок, чтобы достичь уровня физической формы перед травмой. При повреждении голени или cтопы рекомендуются такие восстановительные упражнения, как езда на велосипеде, плавание, лыжный спорт и гребля; при повреждении бедра – оздоровительный бег на месте или на бегущей дорожке, плавание и гребля; при повреждении пояснично-крестцового отдела позвоночника – велосипед и плавание; при травмировании плеча или кисти – оздоровительный бег, катание на коньках и лыжный спорт.
Разминка перед началом напряженных физических упражнений помогает предотвратить травмы. Упражнения в невысоком темпе в течение 3-10 минут достаточно разогревают мышцы и делают их более эластичными и устойчивыми к повреждению. Активная разминка готовит мышцы к напряженной физической нагрузке более эффективно, чем пассивные методы разогрева, например теплая вода, согревающая одежда, ультразвук или инфракрасное облучение. Пассивные методы существенно не увеличивают кровообращение.
Постепенное замедление темпа перед прекращением физического упражнения предотвращает головокружение, так как не приводит к нарушению нормального кровотока. Если напряженная физическая нагрузка резко прекращена, кровь может скапливаться в венах ног, что временно уменьшает кровоснабжение мозга. Результатом может быть головокружение и даже обморок. Постепенное снижение темпа также способствует удалению продуктов обмена веществ, в частности молочной кислоты, из мышц, но не предотвращает болезненность мышц на следующий день, которая вызвана повреждением мышечных волокон.
Упражнения на растяжку не предотвращают травмы, но они удлиняют мышцы, в результате чего последние сокращаются более эффективно и лучше справляются с нагрузкой. Чтобы избежать повреждения мышц при растяжке, ее нужно выполнять после разогрева или других упражнений и делать такое усилие, чтобы во время каждого упражнения на растяжение успеть сосчитать до 10.
Ортопедические стельки часто позволяют исправить нарушения положения стопы, например чрезмерную пронацию. Стельки – они могут быть гибкими, полужесткими или жесткими и варьировать по длине – должны быть приспособлены к соответствующей обуви для бега. Хорошая обувь для бега имеет твердый задник, что позволяет поддерживать подъем и тем самым предотвратить чрезмерную пронацию, и прокладку (воротник), которая поддерживает голеностопный сустав. Обувь должна быть такого размера, чтобы можно было поместить в нее стельку. Стелька обычно уменьшает ширину обуви на один размер.
Пришлось ощутить на себе повреждение связок, сроки восстановления не утешают? Устранить мучительные симптомы, восстановиться и защититься от возможных осложнений поможет консультация опытного доктора. В клинике Стопартроз с пациентами работает квалифицированный травматолог-ортопед (врач спортивной медицины). Он проведет осмотр и диагностику, выявит характер травмирования связочно-сухожильного аппарата и назначит эффективную лечебную программу. Разрабатывается она в индивидуальном порядке. В клинике используют более 20 современных лечебных методик.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Методы диагностики
- Методы лечения
- Программы лечения
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Как вылечить связки? Они представляют собой эластичные тяжи, выполняющие функцию соединения костей. Необходимы организму они и для регулирования двигательной активности конечности. Без этих тяжей невозможно направлять движение, тормозить или ускоряться. При наличии заболеваний выполнение этих функций нарушается, больной нуждается в медицинской помощи. Самолечение в домашних условиях может стать причиной неблагоприятных последствий, особенно в запущенных случаях. Именно поэтому лучше обращаться к травматологу.
Повреждение связочного аппарата: причины и симптомы
В зависимости от характера травмирования в травматологии и ортопедии придерживаются следующей классификации.
Повреждение связок 1 степени (растяжение). Волокна подвергаются деформированию, но при этом остаются неразорванными, а растянутыми. Возникает умеренный болевой синдром. Появляется незначительная отечность, кровоизлияния нет. Отмечается легкое ограничение двигательной функции.
Повреждение связок 2 степени (частичный разрыв). Повреждается часть ткани. Из-за разрыва образуется кровоподтек. Попытки предпринимать двигательную активность становятся болезненными. У некоторых пациентов присутствует незначительная нестабильность сустава.
Разрыв связок (3 степень). Боль приобретает явно выраженный характер, не проходит без обезболивающих препаратов. Кровоподтек обильный, конечность заметно отекает. Функционирование конечности нестабильное.
В первых двух случаях хорошо помогает консервативная терапия. Если все волокна разорваны, полное восстановление без хирургического вмешательства происходит далеко не всегда.
Частичное или полное нарушение целостности возникает по различным причинам. Чаще ими служат перегрузки в бытовых условиях и занятие спортом.
В быту признаки повреждения связок, мышц, сухожилий дают о себе знать из-за спотыкания, резкого падения подворачивания ноги или руки. Например, голеностопный сустав затрагивает при ношении высоких каблуков. Запястье затрагивается при падении во время хода по скользкому льду.
Спортивные тренировки чаще заканчиваются непредвиденной ситуацией при отсутствии предварительной разминки перед предстоящей нагрузкой. У спортсменов зона варьируется в зависимости от выбранного хобби: у волейболистов и теннисистов подвержено плечо, у конькобежцев – голеностоп. При тяжелой атлетике объектом служит связочно-сухожильный аппарат в верней части тела.
Предрасполагающие факторы – лишний вес, малоподвижный образ жизни, травмы связок и сухожилий в прошлом. В спортзале проблема появляется из-за чрезмерных нагрузок, в быту в результате длительного выполнения трудоемких действий.
Начальные признаки появляются сразу. В зависимости от конкретного случая встречаются разные жалобы:
острая боль в области поражения;
кровоизлияние, наличие гематомы;
нарушение движения сустава.
Жалобы во многом схожи с различными заболеваниями опорно-двигательной системы, поэтому для точной диагностики необходима консультация травматолога.
Без своевременного врачебного вмешательства пациент подвергает себя опасным осложнениям. У многих развивается воспаление, лечение требуется в дальнейшем более длительное и дорогостоящее. При разрыве ткани неправильно срастаются. Это проявляется периодическими болями, нарушением движения, походки.
Что делать при повреждении связок?
Подозреваете у себя травму? Во избежание осложнений требуется консультация доктора. Перед визитом к к нему, в первые часы, больному нужно оказать первую помощь:
обеспечение полного покоя травмированного сустава:
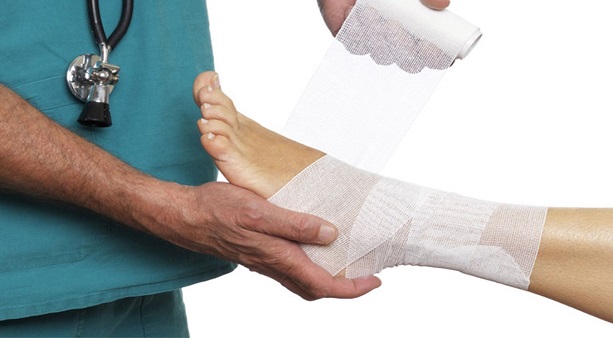
наложение тугой повязки или эластичного бинта;
Из-за интенсивного болевого синдрома сразу возникает вопрос: что принимать при разрыве связок, чтобы избежать мучений? При нестерпимой боли рекомендуется принять обезболивающее средство в таблетках или инъекциях. Правильное и своевременное соблюдение несложных правил поможет избежать усугубления состояния и облегчит самочувствие.
Какой врач лечит связки и сухожилия?
На устранении проблем со здоровьем данного типа специализируется травматолог-ортопед. Так как лечение комплексное, участие в нем принимают и другие специалисты: врач-реабилитолог, инструктор ЛФК, физиотерапевт, вертебролог. Такой комплексный подход объясняет высокую эффективность терапевтического курса.
Диагностика
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Рентгенография
Покажет изменения в костной ткани при артрозе и артрите, признаки деформации сустава, остеофиты (костные шипы) и оссификаты (кристаллы кальция). Обследование не информативно при воспалении мягких тканей.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет получить срезы тканей на любом уровне.
Лечение повреждения связок в Стопартроз
Начальный этап заключается в обездвиживании и медикаментозной терапии. Она подразумевает применение средств разных фармацевтических групп:
Обезболивающие лекарства. Незаменимы при болевом синдроме, которым сопровождаются надрывы, разрывы.
НПВС. Устраняют воспалительный процесс и болевой синдром, помогают как при травмах, так и при других заболеваниях опорно-двигательного аппарата.
Хондропротекторы. Показаны при затрагивании суставных хрящей, восстанавливают.
Глюкокортикостероиды. Обладают сильным эффектом, назначаются тогда, когда другие средства не дают явно выраженной динамики.
В Стопартроз делают внутрисуставные уколы, блокады. Они славятся мгновенными обезболивающими свойствами. Вот чем лечить связки, если болезненность мучительная и не отступает:
После снятия острой симптоматики назначают физиотерапию. Физиотерапевтическое воздействие с лекарством борется с остаточными явлениями, улучшает усвоение медикаментозных препаратов.
УВЧ-терапия. Переменный ток усиливает обмен веществ и регенерацию, расширяет суженные сосуды.
Магнитотерапия. Ликвидирует остаточные явления, стимулирует микроциркуляцию крови.
Электрофорез и фонофорез. Применяют с препаратами, борются с остаточной болью и воспалением.
Миостимуляция. Разрабатывает мышцы, которые могли ослабнуть из-за длительного покоя.
Это далеко не все методы физиотерапии при повреждении связок.
Профилактика – лучшая защита. Лицам, подверженным травмированию, необходимо заранее изучить, что предпринять при повреждении связок. При тяжелом труде и спортивных тренировках никто не защищен полностью от негативных происшествий, поэтому следует придерживаться осторожности и обладать навыками оказания неотложной помощи!
Приветствуем всех читателей на блоге Медицина и здоровье. Сегодня мы с вами узнаем, как проявляются, какие виды бывают и как лечить заболевания костно-мышечной системы.
Около 17 миллионов человек разного возраста страдают в нашей стране заболеваниями костно-мышечной системы, которые находятся на третьем месте после болезней сердечно-сосудистой системы и органов дыхания.
Введение
Расскажем о причинах недугов, различиях и особенностях их проявлений, подходах к лечению, в частности, когда действительно можно обойтись домашними средствами, а когда надо, не мешкая, обращаться к врачу.
Полагаю, эти знания помогут читателям, почувствовав боль в суставах, правильно сориентироваться, в крайнем случае, вовремя насторожиться, чтобы избежать неприятных последствий. Ведь действительно, колено болит не только при артрозе.
Сумка с недугами
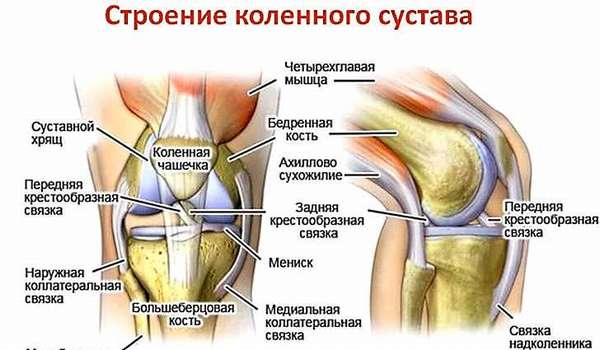
Для начала напомню, что представляет собой сустав. Как правило, это сложный орган, сочленение двух и более суставов. Они могут быть практически неподвижные, как череп например.
Однако основную долю скелета составляют суставы подвижные. Наиболее простые из них пальцы кисти или стопы, в которых сочленяются две кости. Пример сложного сустава голеностоп (лодыжка), в движении которого участвуют три кости.
Костная поверхность сустава покрыта хрящом и синовиальной оболочкой. Ее клетки вырабатывают особую жидкость, выполняющую функцию смазки, поэтому при движении человек не испытывает боли.
Клетки синовиальной оболочки также защищают сустав от инфекций, других чужеродных веществ. Кроме того, она обеспечивает питание хряща, который не имеет кровоснабжения и не обладает свойством восстановления.
Сустав окружен капсулой, суставной сумкой. Ее внутренний слой покрыт синовиальной оболочкой, а наружный состоит из плотной соединительной ткани, которая поддерживает стабильность сустава. К капсуле прикрепляются связки и мышцы.
Связки представляют собой плотные тяжи, укрепляющие сустав и ограничивающие определенные его движения. Находясь внутри, они как бы скрепляют сочленяющиеся кости, обладая одновременно способностью к растяжению. Однако эластические волокна возвращают их в прежнее состояние.
Другая группа связок ограничивает движение, располагаясь в местах, подвергающихся максимальному растяжению. По бокам сустава и между мышцами находятся связки, которые влияют на все движения в суставе.
Важная часть сустава сухожилия, они практически нерастяжимы. С их помощью мышцы прикрепляются к костям, фасциям, суставным сумкам. Таким образом, сустав сложный, многофункциональный орган.
Следовательно, и причин возникновения боли немало. А значит, образно говоря, суставная сумка полна разных недугов. Например, воспаление синовиальной оболочки вызывает синовит, воспалительные процессы в области прикрепления связки к кости энтезит, а патология мышц приводит к миозиту.
Костно-мышечная боль появляется также при растяжении или разрыве связок, мышц, переломах, бытовых и спортивных травмах. Нарушение функций случается ив других компонентах сустава.

Плоскостопие вызывает болевой синдром в голеностопном и даже тазобедренном суставах. Иногда суставная боль связана с заболеванием внутренних органов, например, при стенокардии, инфаркте миокарда она локализуется в области плеча.
Важно правильно оценивать характер боли. Острое начало характерно для подагрического и инфекционного артритов, хроническое течение для остеоартрита, ревматоидного артрита, спондилоартрита (болезни Бехтерева).
Прежде чем начинать лечение болезненного припухшего сустава домашними средствами, необходимо понять причину боли. Если она возникла после травмы, не лишней будет консультация у хирурга, травматолога надо выяснить, нет ли перелома кости, разрыва сухожилия, других повреждений.
Если же после травмы повышается температура, а сустав на ощупь горячий, тут обращение к врачу должно быть незамедлительным, так как это может быть причиной нагноения и сепсиса и потребует срочной госпитализации.
Падение особенно опасно для пожилых людей, поскольку с возрастом меняется структура костей, они становятся хрупкими, снижается их минеральная плотность. Это определяет специальное исследование денситометрия.
Такое состояние характерно для остеопороза. После 50 лет практически всем и женщинам, и мужчинам надо хотя бы раз в год проходить это обследование, при необходимости принимать витамин D и препараты кальция.
Должна заметить, бытующий в народе метод лечения остеопороза измельченной яичной скорлупой совершенно бесполезен, так как не приводит к всасыванию кальция в кишечнике. Остеопороз часто осложняется переломами шейки бедра и ведет к инвалидности, если вовремя не проведено хирургическое вмешательство.
Могут также возникать не травматические переломы позвонков, которые отзываются резкими болями и практически не купируются болеутоляющими средствами. Наконец, внезапные боли в позвоночнике у пожилых людей порой связаны не только с остеопорозом, но и с онкологическими заболеваниями. В этом случае обследование обязательно.
Сбросьте лишний вес и высокие каблуки

Боль в суставах на фоне ревматических (аутоиммунных) заболеваний является одним из первых признаков болезни. При ревматоидном артрите прежде всего припухают суставы запястья (между кистью и предплечьем) и мелкие суставы кисти, кроме первого пальца, мизинца и дистальных (близких к ногтевой пластинке).
Характерна также боль, возникающая при сжатии кисти или стопы. В последующем присоединяются и другие суставы, кроме позвоночных. Остеоартрит, как правило, поражает крупные суставы коленные, тазобедренные, а также первый палец кисти и суставы позвоночника.
Реактивный артрит, который развивается после перенесенной кишечной или мочеполовой инфекции, затрагивает область лодыжки, стопы, ахиллового сухожилия, то есть нижние конечности.
При болезни Бехтерева страдает позвоночник, начиная с поясничного отдела, с последующим вовлечением грудного и шейного отделов, а также суставов коленных, тазобедренных, и стопы.
Другая патология воспаление синовиальной сумки, бурсит. Его основной признак припухлость в области плеча, локтя, колена, лодыжки с покраснением кожи, горячей на ощупь. Наиболее часто бурсит развивается в области локтевого сустава, Под коленом (киста Бейкера), в надпяточной области (ахиллобурсит).
Чаще страдают им спортсмены, а также кровельщики, паркетчики, плиточники, другие специалисты, для работы которых характерно перенапряжение определенных суставов, длительное нахождение в одном положении, выполнение однотипных движений. Механическое перенапряжение вызывают также избыточный вес, узкая обувь и высокие каблуки.
Длительно не леченый недуг может привести к серьезным осложнениям, в частности, разрыву сухожилий, образованию контрактуры (неподвижности) сустава, а при попадании инфекций образованию свища, сепсису.
Для предупреждения бурсита используйте различные приспособления, которые уменьшают травматизацию, например, специальные ортезы для локтевого, коленного суставов, первого пальца стопы. Работая на даче, в огороде, подкладывайте под колени мягкие прокладки, пользуйтесь небольшими скамеечками, делайте перерывы для отдыха.
В домашних условиях снять воспаление помогут компресс из листьев каланхоэ или алоэ, медицинская желчь, хвойные ванны.
При инфицировании бурсита срочно обратитесь к врачу!
Воспаление мышц
Еще одна проблема, связанная с опорно-двигательным аппаратом, воспаление мышц, миозит. Заболевание появляется в результате ушиба, после ангины, вирусной инфекции, при паразитарных болезнях, например, эхинококкозах, трихинеллезах.
Миозит вызывают также ревматические заболевания, среди которых дерматомиозит, системная красная волчанка, ревматоидный артрит, болезнь Бехтерева.
Обычно боль носит локальный характер, усиливается при надавливании на пораженный участок или в процессе определенных движений. Возникает припухание, повышается локальная температура, мышцы уплотняются. Если боль ограничивает движение и долго не проходит, может развиться атрофия.
Миозит различают по локализации болевого синдрома. В Области шеи недуг чаще бывает односторонним, ограничивая поворот головы, отдавая в плечо, лопатку, затылок. Боль в спине обусловлена длительным напряжением мышц, усиливается при наклонах или поворотах туловища.
Она характерна для остеохондроза, искривления позвоночника, бывает после тяжелого физического труда, неправильного поднятия тяжестей. В конечностях мышечная боль часто возникает при продолжительном вынужденном положении. У молодых людей, как правило, это длительная работа за компьютером.
При инфицировании мышцы очаг распространяется вниз по межмышечному пространству, развивается отек подкожной клетчатки, повышается температура тела. Это требует срочного обращения к врачу.
Боль может быть распространенной, когда вовлекаются несколько групп мышц, обычно всего плечевого и тазового пояса. И тогда человеку трудно встать с кровати, стула, поднять руки, причесаться. Так бывает при полимиозите.
Если боль и слабость мышц сопровождаются повышенной температурой, не исключены ревматическая полимиалгия, дерматомиозит. Здесь уже требуется консультация ревматолога и серьезное лечение кортикостероидными и цитостатическими препаратами.
В остальных случаях используйте домашние средства сухое тепло, согревающие мази с перцем, змеиным ядом, противовоспалительные гели и кремы, например, воль- тарен, дол гит, а также расслабляющий массаж, легкие упражнения.
Главное, не переохлаждайтесь, делайте перерывы в однообразной, монотонной работе, носите и поднимайте тяжести, не забывая о своем возрасте, состоянии здоровья, физической подготовке. И, разумеется, обязательно укрепляйте мышцы, занимаясь физкультурой, спортом.
Не попадайте в замкнутый круг

Другой, пожалуй, наиболее частый повод обращения к врачу боль в нижней части спины (БНС), в области между последней парой ребер и ягодичными складками. Недуг появляется после 50 лет, но может быть и у молодых людей.
Причины разные продолжительная работа в неудобных позах, с воздействием вибрации, чрезмерные физические нагрузки, особенно если человек ведет малоподвижный образ жизни и к ним не привык. Среди других факторов нарушение осанки, искривление позвоночника, избыточный вес, грыжи межпозвонковых дисков, сужение (стеной позвоночного канала.
Однако самая распространенная причина такой боли остеохондроз как результат возрастных дегенеративно-дистрофических процессов в межпозвонковых дисках, мышечно-связочном аппарате позвоночника.
В детском и юношеском возрасте БНС связана чаще всего с дефектами развития соединительной ткани избыточной подвижностью суставов, так называемый гипермобильный синдром, искривлением позвоночника, разностью в длине ног, по некоторым другим причинам.
У молодых пациентов заболевание появляется вследствие неправильного, аномального формирования скелета, травм или повышенной нагрузки на позвоночник. У пожилых людей БНС вызывают дегенеративные процессы, в результате которых происходят раздражение нервных корешков, мышечное напряжение с изменением осанки, нарушение кровообращения.
Диски, расположенные между позвонками и обеспечивающие их безболезненное движение, могут утрачивать нормальное положение. Появляются грыжи, которые сдавливают нервные корешки, отходящие от спинного мозга. Это приводит к их микротравматизации.
Затем развиваются отеки, воспаление, появляются боли в пояснице с распространением на ягодичную область, бедро и далее по задней поверхности ноги, приводя к радикулопатии, проще говоря к радикулиту. В ответ на боль возникает спазм мышц и образуется замкнутый круг: боль мышечный спазм боль.
БНС бывает и после длительной ходьбы в результате сужения позвоночного канала. В положении лежа боль уменьшается, но при движении возобновляется, может сопровождаться слабостью в ногах, нарушением чувствительности.
Надо знать, что радикулярная боль обычно острая, с распространением от поясницы вниз. Любое движение, даже кашель или чихание ее усиливают.
Если БНС длится более двух месяцев, надо исключить вторичный характер боли, который, возможно, связан с инфекцией, опухолевым процессом, метастазированием, болезнями внутренних органов. У женщин причиной могут быть заболевания малого таза опущение матки, миомы, эндометрит, аднексит, опухоль,
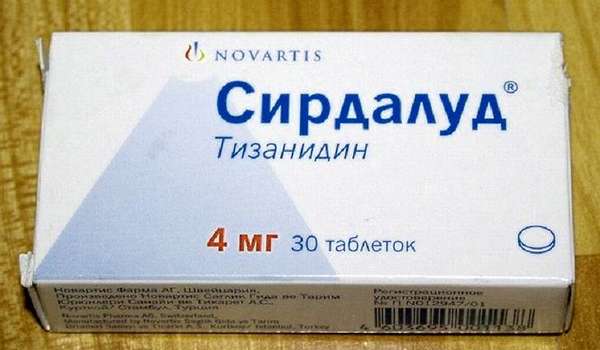
Лечение БНС соблюдение покоя в течение нескольких дней, ношение корсета или фиксация поясничной области в острый период, далее по необходимости. В острый период боль и напряжение снимают внутримышечными инъекциями диклофенака, кетонала, других нестероидных противовоспалительных препаратов в течение 3-5 дней и приемом миорелаксантов мидокалма, сирдалуда, курс — 10-15 дней.
Обязательно используйте мази, кремы, гели с нестероидными противовоспалительными средствами, которые хорошо проникают в подкожно-жировую клетчатку, мышцы, связки, обладают обезболивающим, противоотечным эффектом.
Когда боль стихнет, переходите на мази и кремы с раздражающим, сосудорасширяющим действием, это, например, капсаицин, финалгон, а затем начинайте реабилитационную программу лечебную физкультуру, массаж, физиотерапию.
Жалобы есть, а показаний нет
Расскажу еще об одном хроническом заболевании мышц фибромиалгии (ФМ). Болезнь встречается преимущественно у женщин среднего возраста. Пациентки жалуются на общую усталость, плохой, поверхностный сон с частыми пробуждениями, из-за чего просыпаются не отдохнувшими.
Особенность фибромиалгии изменения психологического состояния, которые проявляются депрессией, ипохондрией, тревогой, утратой интересов в жизни, снижением аппетита. При сильных психоэмоциональных стрессах женщины неспособны контролировать свое поведение, в их семьях часто происходят конфликты с детьми, супружеские разногласия, разводы.
Основное проявление ФМ диффузная симметричная мышечно-скелетная боль хронического монотонного характера в определенных анатомических точках шеи, плеч, спины, поясницы в местах прикрепления мышц й сухожилий.
Знание этих точек позволяет диагностировать недуг они очень чувствительны к надавливанию. Признаков воспаления мышц, каких-либо неврологических нарушений при этом нет, все лабораторные показатели в норме.
У таких пациенток, как правило, холодные конечности, сухость во рту и глазах, повышенная потливость, появление красных полос на коже после надавливания пальцем, особенно в области декольте. Тяжесть жалоб обычно не соответствует действительности и зачастую зависит от психосоциальной обстановки в семье, на работе.
Очень важно объяснить пациенткам, что фибромиалгия у них обусловлена психологически и никак не связана с ревматическими, аутоиммунными и онкологическими заболеваниями.

Лечение ФМ направлено на улучшение психоэмоционального состояния женщины. Болевые ощущения хорошо снимаются теплыми ваннами, легким расслабляющим массажем и такими же легкими физическими упражнениями.
Обращаю внимание, нестероидные противовоспалительные препараты и глюкокортикоиды при лечении фибромиалгии неэффективны! Ведь воспаления, как такового, нет. В большей степени помогают трициклические антидепрессанты, в частности, амитриптилин, прием которых начинают с малых доз.
Эти препараты уменьшают выраженность боли, улучшают сон. Лекарства назначает невролог или психотерапевт, продают их строго по рецепту.
Значительная группа заболеваний костно-мышечной системы является иммуно-опосредованной, с воздействием на определенные кожные элементы. Это системная красная волчанка, ревматоидный артрит, псориатический артрит, спондилоартрит, дерматомиозит, системный склероз, синдром Шегрена, системные васкулиты.
Об этих заболеваниях, учитывая сложность их диагностики, разнообразии клинических проявлений и новых подходах к лечению речь пойдет в будущих публикациях.
Римма Балабанова, профессор, доктор медицинских наук
Читайте также:


