Заболевания мышц верхних конечностей

Заболевания мышц рук – обобщенное понятие болезней, проявляющихся преимущественно нарушением функции мышц верхних конечностей. К ним относятся:
1. Миодистрофия Ландузи-Дежерина.
2. Акушерские параличи верхней конечности.
Прогрессирующая мышечная дистрофия Ландузи-Дежерина
Лице-лопаточно-плечевая прогрессирующая мышечная дистрофия Ландузи-Дежерина – наследственное заболевание, дебют которого происходит в подростковом возрасте, а прогрессирование развивается постепенно в течение 20 лет. Ранняя детская форма заболевания возникает в возрасте от 3 до 6 лет и быстро прогрессирует, для этой формы характерно наличие контрактур, псевдогипертрофий мышц и сколиоза в грудо - поясничном отделе. Ранняя детская форма является вариантом прогрессирующей мышечной дистрофии Ландузи-Дежерина. Ранняя форма может сочетаться с эпилепсией, нейросенсрной тугоухостью, патологией сосудов сетчатки. Лопаточно-плечевая мышечная дистрофия бывает и без поражения мышц лица, которая умеренно прогрессирует в возрасте 12-40 лет.
Симптомы заболевания:
Диагностика состоит из следующих компонентов:
- - Осмотр, который предопределяет дальнейший диагностический путь;
- - Определение фермента креатинфосфокиназы (КФК) в крови, уровень активности которого повышен в 1,5-2 раза;
- - Электромиография – характерны признаки первично-мышечного поражения;
- - Биопсия мышц – избыточная неравномерность диаметра мышечных волокон, центрально расположенные ядра и разрастание соединительной ткани эндомизия;
- - Выявление АТ к белку эмерину;
- - Дородовая диагностика – анализ ДНК маркеров.

Акушерские параличи верхней конечности
Акушерские параличи развиваются вследствие повреждения плечевого сплетения и образующие его нервных корешков во время родов.
Различают три вида параличей в зависимости от уровня поражения плечевого сплетения:
1. Верхний - Дюшенна-Эрба, симптомы: рука пассивно свисает, движения в ней отсутствуют или сохраняются только в кисти, рука приведена к туловищу и ротирована внутрь, кисть в положении ладонной флексии. Если ребенка приподнять, ручка отвисает назад.
2. Нижний – Дежерина-Клюмпке, симптомы: отсутствуют движения кисти и пальцев, рука свисает и ребенок носит ее, поддерживая здоровой рукой.
3. Смешанный - типа Эрба-Клюмпке и Клюмпке-Эрба.
Прогноз, как правило, благоприятный и зависит от степени паралича и раннего начатого лечения.

Миозиты рук
Миозит – воспаление скелетной мышцы, вызванное внешним воздействием. Полимиозит – воспаление группы мышц. Дерматомиозит – совместное поражение мышц и кожи. Нейромиозит –поражение мышцы и нерва. Полимиозит как перекрестный синдром в клинической картине системных заболеваний соединительной ткани, паранеопластические полимиозит и ДМ, полимиозит с внутриклеточными включениями. Причины воспалительных заболеваний мышц и сухожилий рук:
- - Профессиональная вредность;
- - Травмы;
- - Инфекция (грипп, ангина, ревматизм и т.д);
- - Чрезмерное охлаждение;
- - Воздействие токсинов;
- - Аутоиммунный процесс;
- - Паранеопластический процесс;
- - Гельминтозы.
Симптомы миозита – боль в мышце, уменьшение объема активных движений, снижение тонуса, атрофии, напряжение, слабость в руках, инфильтрация и гиперемия кожи над пораженной мышцей.
Миозиты, возникающие на фоне приема лекарственных средств – имеют обратное развитие при отмене препаратов.
1. Стероидные миопатии (на фоне приема гормонов) характеризуются нормальным уровнем КФК в крови, положительной динамикой на фоне снижения дозы глюкокортикоидов, отсутствие признаков мышечного воспаления при гистологическом исследовании мышечной ткани;
2. Миопатии на фоне применения статинов;
3. Миопатии как побочный эффект пеницилламина: птоз век, затруднения при глотании, прогрессирование при продолжении приема препарата до поражения дыхательных мышц.
Воспалительные заболевания мышц и сухожилий (ахиллобурсит, тендовагиниты) могут быть как первичное заболевание, так и на фоне других (обменных, эндокринных, опухолях и т.д.), симптомы которых дополняют клиническую картину основной болезни.
Отдельную группу системных поражений соединительной ткани, костей, суставов, мышц представляют коллагенозы (системная красная волчанка, склеродермия, узелковый периартериит, дерматомиозит) и близкие к ним по механизму развития ревматизм и ревматоидный артрит.
Диагностика базируется на данных клинического осмотра и при необходимости проводится рентгенография и МРТ.
Мышечные боли в руках и ногах возникают по причине интоксикации, вызванной инфекционными заболеваниями, иммунодефицитного состояния, травмы, усталости после чрезмерной физической нагрузке.
Врачи Юсуповской больницы индивидуально подходят к лечению пациентов, страдающих мышечными болями. Неврологи, ревматологи проводят комплексное обследование пациента, позволяющее выявить причину болевого синдрома, с помощью современных диагностических методов.
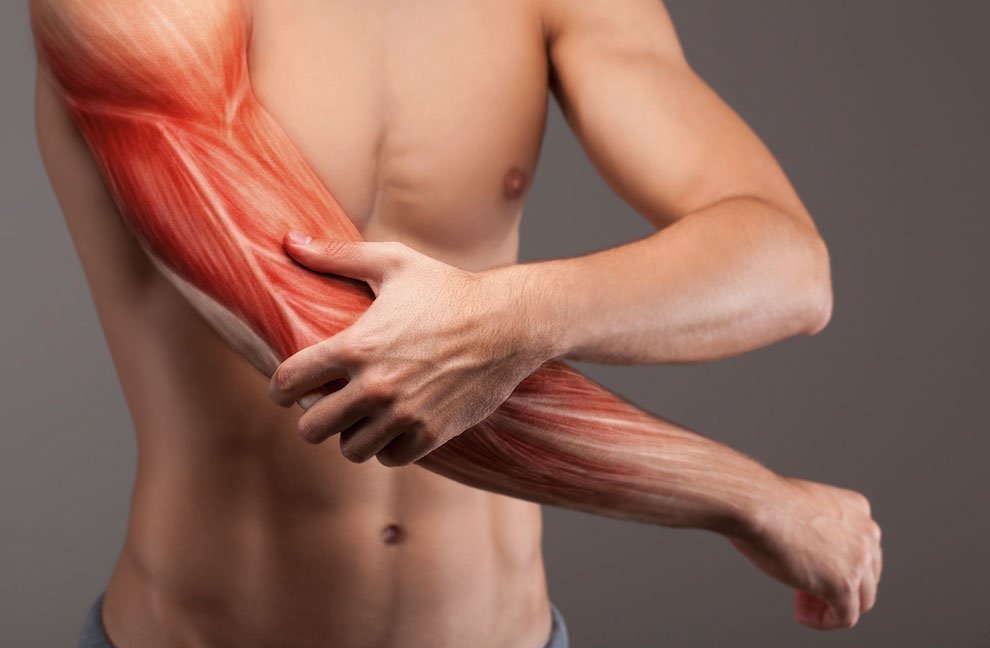
Боли в кистевом суставе при растяжении мышц
После установления причины боли проводят лечение:
- этиологическое – направленное на устранение причины боли;
- патогенетическое – влияющее на механизмы развития болевого синдрома;
- симптоматическое – уменьшающее выраженность боли.
Реабилитологи при наличии боли в мышцах рук и ног применяют различные виды массажа, инновационные физиотерапевтические процедуры, делают иглоукалывание. Если причиной боли в руках или ногах является заболевание позвоночника, применяют мягкие техники мануальной терапии. Пациенты занимаются на механических и компьютеризированных тренажёрах ведущих мировых производителей. Команда специалистов клиники реабилитации коллегиально составляет программу укрепления мышечного корсета пациента.
Признаком растяжения связок лучезапястного сустава является боль в мышцах предплечья. Она возникает по следующим причинам:
- после физических упражнений;
- при деформации лучезапястного сустава;
- вследствие бытовой травмы;
- из-за выполнения одного и того же движения кистью вследствие особенностей профессии.
К провоцирующим факторам относится преклонный возраст, нарушения целостности сухожилий, воспаление в тканях, расположенных около сустава. При подозрении на разрыв связки лучезапястного сустава травматологи проводят осмотр места повреждения. Врач расспрашивает о возможных причинах боли. Комплексная диагностика включает:
- общий анализ крови;
- исследование синовиальной жидкости, полученной при пункции лучезапястного сустава;
- рентгенографию;
- магнитно-резонансную томографию;
- ультразвуковое исследование.
Первая помощь при растяжении связки лучезапястного сустава заключается в последовательном выполнении следующих мероприятий:
- пациента следует усадить или уложить;
- произвести иммобилизацию с помощью эластичного бинта или подручных средств (платка, шарфа);
- при повышенной подвижности травмированного сустава наложить шину;
- сделать ледяной компресс на повреждённое место;
- пациенту дать обезболивающий препарат и доставить в травматологический пункт.
Лечение зависит от тяжести травм. Врач проводит обезболивание повреждённой конечности. В тяжёлых случаях могут понадобиться новокаиновые блокады. В период реабилитации пациентам назначают физиотерапевтические процедуры, проводят мануальную терапию, лечебную гимнастику.
Боль в мышцах плеча
Боль в мышцах плеча возникает при воспалении костной ткани и суставов, патологии околосуставных структур – мышц, связок, сухожилий. Болевой синдром может быть сопутствующим фоновым признаком основного заболевания, непосредственно не связанного с опорно-двигательным аппаратом. Именно поэтому врачи Юсуповской больницы перед тем, как начать лечение, определяют причину боли.
Околосуставные боли в плече чаще всего провоцируются нестабильностью сустава, которая может быть вызвана следующими факторами:
- перенапряжением, растяжением связок плечевого пояса при интенсивных силовых тренировках;
- повреждением, воспалением суставной сумки;
- растяжением мышц, расположенных возле суставной сумки;
- повреждением хряща суставной впадины, отсутствием опоры для двуглавой мышцы.
Тендинит –воспаление сухожилий, которые окружают плечевой сустав. Повреждение сухожилия неизбежно влечет за собой боль в мышцах плеча. Поражается мышца вращательной манжетки, двуглавая, подостная, подлопаточная мышцы. Может возникнуть боль в подостной мышце плеча. Причиной болевого синдрома часто является кальцифицирующий тендинит, при котором в тканях сухожилия накапливаются кальцификаты. Может возникнуть боль в мышцах руки с внутренней стороны при воспалении сухожилия внутренней зоны плеча.
Бурсит – воспаление сустава, тесно связанное с перенапряжением, спортивными травмами. Кроме боли в плече при возникает отёчность в зоне суставной сумки. Часто боль иррадиирует в руку, ограничивая объём движений.
При плече-лопаточном периартрозе характер болевого синдрома может варьировать от острой, усиливающейся боли до ноющей, постоянной. Она не стихает в покое, может сопровождаться бессонницей, заметно ограничивает движения верхней конечностью.
Миофасциальный болевой синдром – это типичное заболевание мышечной ткани в различных зонах тела, однако излюбленным местом его локализации является плечевой пояс и поясница. Мышечная боль, которая сопровождает напряжённые мышцы, развивается в чётко определённых местах – триггерных точках. Причиной боли в мышцах плеча может быть остеохондроз шейного отдела позвоночника, когда развивается вторичное осложнение – радикулопатия.
Боли в мышцах плеча может быть спровоцирована следующими заболеваниями:
- импиджмент-синдромом;
- ревматической полимиалгией;
- невралгической амиотрофией, миелопатией;
- грыжей межпозвоночного диска шейного или грудного отдела позвоночника.
Боль в мышцах плеча может являться отраженным симптомом заболеваний органов дыхания, диафрагмы, сердца, печени.
Как снять боль мышц плеча? После выявления причины боли в мышцах плеча врачи Юсуповской больницы проводят нейтрализация всех провоцирующих боль факторов – выполняют иммобилизацию руки, плеча, часто рекомендуют полный покой. Назначают комплексную терапию, которая включает:
- нестероидные противовоспалительные средства в таблетках, уколах и в виде мазей, гелей;
- компрессы с 30% раствором димексида, местными анестетиками и противовоспалительными препаратами.
Врачи делают уколы кортикостероидов при мышечных болях руки. Вокруг сустава вводят гомеопатические препараты – траумель, зелл. С помощью физиотерапевтических процедур улучшают питание околосуставной зоны, активизируют обменные процессы. Назначают комплекс, содержащий витамины группы В, микроэлементы.
В клинике реабилитации специалисты делают массаж мышцы, в том числе с разработкой сустава. Терапия лёгких мышечных болей, которые развились в результате перенапряжения мышц, длится не более 3-5-ти дней. Снять боль в мышцах рук помогает корректировка тренировочных упражнений, отдых и щадящий, разогревающий массаж.
В остальных случаях обращайтесь в Юсуповскую больницу. Врачи проведут комплексную диагностику, динамическое обследование (наблюдение за состоянием плечевого пояса в движении) и назначат курс препаратов, которые снижают восприятие боли, улучшают трофику мышечных волокон, нейтрализуют воспаление.
Мышечные боли в кистях руках
Одним из признаков многих патологических состояний является боль в кистях рук. Она может служить как непосредственно симптомом заболеваний кисти, так и являться проявлением нарушений других органов и систем. Боль в кисти беспокоит пациентов, страдающих следующими заболеваниями:
- ревматоидным артритом;
- подагрой;
- остеоартрозом;
- воспалением суставов (артритом);
- туннельным (запястным) синдромом;
- воспалением связок и сухожилий (перитендинитом).
Мышечные боли в кистевом суставе бывают при растяжении связок и миозите. Ревматоидный артрит возникает преимущественно в возрасте 25-55 лет. Часто болеют дети. В большинстве случаев отмечается хроническое течение ревматоидного артрита. Воспалительный процесс начинается в суставах пальцев стоп и кистей распространяется по конечностям, захватывая голеностопные, коленные, локтевые, тазобедренные и плечевые суставы. Достаточно часто патологический процесс поражает лучезапястный сустав.
Мышечные боли в кистях рук бывают как постоянными, так и периодическими. Острые болевые ощущения не характерны, боль обычно средней интенсивности. Для ревматоидного артрита характерны мышечные боли в кистях руках ночью. Пациенты отмечают скованность в течение нескольких часов после пробуждения. Боль при ревматоидном артрите несколько снижается после физической нагрузки.
Причиной развития подагры является накопление в суставах веществ, которые образуются в процессе обмена азота. Их источником в нашем рационе питания служат мясные продукты. При подагре чаще всего страдают суставы нижних конечностей. Заболевание начинается с нестерпимой острой боли в большом пальце стопы. В дальнейшем патологический процесс распространяется на лучезапястный сустав. Пациента беспокоят интенсивные мышечные боли в кистях руках ночью. Они характеризуются как жгучие, распирающие, давящие, пульсирующие. Для снятия болей при остром приступе подагры ревматологи назначают анальгетики, а для снятия воспалительных явлений – противовоспалительные препараты.
Причиной мышечной боли в кистях рук может быть артроз – заболевание, в основе которого находится преждевременное старение и изнашивание хряща, покрывающего сочленения костей, образующих сустав. Поражённый хрящ лучезапястного сустава начинает истончаться, растрескиваться, обезвоживаться и терять амортизационные свойства.
При остеоартрозе суставов рук боль синдром отмечается в мелких суставах кистей, пястно-запястном суставе большого пальца руки, в локтевых и плечевых суставах. Классическими симптомами остеоартроза в лучезапястном суставе являются:
- боль при физическом напряжении;
- болезненная чувствительность при надавливании в области лучезапястного сустава;
- ограничение подвижности в суставе.
Лечение остеоартроза врачи Юсуповской больницы начинают со снятия воспаления и болевого синдрома при помощи стероидных и нестероидных противовоспалительных средств. Применяют современные препараты, повышающие защитные свойства хрящей. Основное место в терапии данного заболевания занимает лечебная физкультура и физиотерапевтические процедуры. Их отпускают специалисты клиники реабилитации.
Артрит лучезапястного сустава характеризуется постоянной болью в кисти руки. Наличие болевого синдрома не зависит от физической нагрузки. У пациентов по утрам возникает скованность движений кистью. Диагностика артритов основана на лабораторных исследованиях синовиальной жидкости – внутреннего содержимого суставной сумки – и определении в ней наличия инфекционных агентов. В терапии этого заболевания врачи Юсуповской больницы кроме обезболивающих и противовоспалительных препаратов широко используют антибиотики, призванные устранить основную причину заболевания.
Перитендинит преимущественно поражает сухожилия, которые отвечают за разгибание кисти и связки лучезапястного сустава. Ведущим симптомом заболевания является достаточно интенсивная ноющая мышечная боль в кисти. Иногда можно наблюдать припухлость по ходу сухожилия. Лечение заключается в приёме противовоспалительных средств, ограничении двигательной активности поражённой кисти.
При наличии боли в плече, руке или кисти звоните по телефону Юсуповской больницы. Вам подберут комплексное лечение и составят индивидуальную программу.
Охрана труда и безопасность жизнедеятельности
- NEW
- Темы
- Вопросы
- Расчеты
- Новости
- Гостевая
- Поиск
Заболевания нервно-мышечного аппарата верхних конечностей
Профессиональные заболевания, вызываемые воздействием физических факторов
Патология опорно-двигательного аппарата и периферических нервов верхних конечностей часто встречаются у работников сельского хозяйства: животноводов, особенно доярок, птицеводов, механизаторов и др. Это связано с постоянным воздействием неблагоприятных профессиональных факторов: значительное динамическое и статическое напряжение верхних конечностей, вынужденная рабочая поза, переохлаждение, однотипные движения рук в быстром темпе. Для того чтобы надоить 1 л молока, доярке необходимо сделать 76—79 жимов пальцами. При трехкратном доении 1 коровы доярка совершает до 2450 жимов.
В одних случаях в клинической картине заболеваний верхних конечностей, вызываемых комплексом неблагоприятных профессиональных факторов, преобладает патология мышц и опорно-двигательного аппарата, в других — изменения периферических нервов и сосудов или смешанные формы.
Г. П. Мазунина и соавторы (1967) выделяют 3 формы патологии мышц, которые следует расценивать как стадии одного и того же процесса: миалгию, миозит, миофасцит или фибромиофасцит. В клинической картине миалгии преобладают субъективные проявления:
повышенная утомляемость мышц, ощущение неловкости в руках при работе, чувство стягивания и тяжести в мышцах кистей, плеча, плечевого пояса, нарушение точности и темпа при работе, боль в руках. Сначала плотность и упругость мышц повышается, что можно определить при надавливании на них, появляются симптом клавиш, мышечные валики, участки болезненного уплотнения.
Уже на стадии миалгии определяется изменение мышечной выносливости, показатели которой особенно снижаются к концу рабочего дня. Изменяются и электролиографические данные: повышается биоэлектрическая активность в покое и при изменении рефлекторного тонуса, нарушаются рецппрокные отношения, появляются залпы низкой амплитуды, что свидетельствует о состоянии повышенной возбудимости в мотонейроне (Г. Н. Мазупина и соавт., 1967). На этой стадии патологический процесс легко обратим.
При прогрессировании заболевания могут появиться дистрофические изменения в виде миозита, миофасцита и фибромиозита. В этих случаях боль в руках усиливается, особенно в ночное время и по утрам. Мышцы, фасции и сухожилия, главным образом в местах прикрепления к кости, при пальпации резко болезненны. При надавливании, в частности в местах перехода мышцы в сухожилия, прощупываются так называемые нервные точки Корнелиуса — мелкие болезненные уплотнения размером с просяное зерно или боб (Э. А. Дрогичина, Г. Н. Мазупина, 1957). Появление точек Корнелиуса, очевидно, связано со спазмом мышечных пучков в результате повышенной рефлекторной возбудимости мышц. Резко болезненные уплотнения в виде валиков плотной консистенции называются гипертонусами. Кроме участков уплотнения мышечной ткани прощупываются и более крупные, различной плотности участки мышц — миогелозы Шаде, имеющие консистенцию затвердевшего студня и связанные, по-видимому, с изменением коллоидов саркоплазмы. На ощупь возле этих участков часто определяется крепитация. У доярок нервные точки Корнелиуса и миогелозы чаще прощупываются в области трапециевидных и ромбовидных мышц, т. е. мышц, подвергающихся длительпому статическому напряжению.
В выраженных стадиях заболевания мышцы становятся дряблыми, мягкими на ощупь, истончаются. На электромиограммах наряду с изменениями, наблюдаемыми при миалгии, отмечается умеренное спижение биоэлектрической активности в пораженных мышцах. В крови повышается содержание аденозинтрифосфорной кислоты, появляется креатинурия, что указывает на усиленное образование креатинина в мышцах и недостаточность процесса его ангидрирования (Э. А. Дрогичина, Г. П. Мазупина, 1957). Утолщаются фасции, особенно в местах перехода мышцы в сухожилие. Иногда в соединительной ткани прощупываются легко смещаемые тяжи — фиорозиты. Межмышечная соединительная ткань на предплечьях и в надлопаточной области разрыхляется, в ней прощупываются целлюлиты — зернисто-дольчатые образования округлой формы, чаще по гребешку лучевой кости, иногда резко болезненные. Плотные тяжи в местах перехода мышц в сухожилия в сочетании с уплотнением фасций носят названия фасцикулитов.
Присоединяется патология связочного аппарата суставов сухожильных влагалищ, капсулы слизистых сумок, надкостницы — фибромиофасцит или фибромиозит. Патология соединительной ткани может проявляться периартритом, эпикондилитом, тендовагинитом. Иногда они преобладают в клинической картине заболеваний верхних конечностей профессиональной этиологии.
Для крепитирующего тепдовагинита характерно резкое затруднение сжатия и разжимания пальцев кистей из-за болезненности. Эти движения сопровождаются хрустом в области сухожильных влагалищ, ощущаемым больным и пальцами врача, наложенными на болезненную припухлость, которая располагается па внутренпей и наружной стороне предплечий по ходу сухожилий. У доярок чаще поражаются сухожильные влагалища тыльной поверхности предплечья.
В отдельных случаях возможно развитие стенозирующего тендовагинита, о чем свидетельствует появление утолщения в области дистального конца лучевой кости, т. е. в области общего сухожильного влагалища короткого разгибателя большого пальца и длинной отводящей большой палец мышцы. Утолщение развивается постепенно, сопровождается болезненностью этой области и особенно сильной болью при движении большого пальца. Утолщенные стенки влагалища сдавливают сухожилия, затрудняя их движения. Крепитации при этом, как правило, не бывает.
В некоторых случаях возможен плечевой периартрит, клинически он выражается в ограничении движений в плечевом суставе и болезненности, особенно при отведении руки в сторону, вверх и закладывании ее за спину. Боль в области плечевого сустава иррадиирует в шею, руку, усиливается в ночное время. При пальпации отмечается болезненность наружной поверхности плеча в области его бугорков, клювовидного отростка, верхнего края трапециевидной мышцы. Маятникообразные движения в плечевом суставе в пределах 30—40° не болезненны, затруднены ротационные движения. Появляется контрактура — плечо прижато к грудной клетке, отведение его ограничено. Объем возможных активных движений в плечевом суставе меньше объема пассивных движений. В части случаев наблюдается атрофия дельтовидной, над- и подостной мышц. Плечевой периартрит часто сопровождается отечностью и цианозом кисти. На рентгенограммах плечевых суставов патология, как правило, не обнаруживается, шейный или грудной остеохондроз отмечается у подавляющего большинства больных плечевым периартритом.
Значительно реже у сельскохозяйственных рабочих диагностируется эпикондилит, еще реже — стилоидит. Обычно эти заболевания сочетаются с патологией мышечной ткани, фасций (миозитом, фибромиозитом, миофасцикулитом). Наружный эпикондилит встречается чаще, так как в области наружного надмыщелка начинаются многие мышцы-разгибатели. Значительные нагрузки при рывковых движениях и сильном напряжении приводят к травматизации места прикрепления связок и сухожилий к кости, особенно правой, рабочей руки. В результате продолжительной местной травматизации появляется боль, усиливающаяся при рывковых движениях в локте и кисти, при попытке отвести руку за поясницу. Пронация и супинация болезненны при вытянутой руке и безболезненны при согнутом предплечье. При пальпации отмечается болезненность наружного надмыщелка. Напряжение плечелучевой мышцы, имеющее место в начале заболевания, сменяется гипотонией и гипотрофией ее. К рентгенологическим изменениям можно отнести параоссальные обызвествления, краевую резорбцию кортикального слоя надмыщелка, разрастание надкостницы в области латерального надмыщелка.
Профессиональные заболевания рук характеризуются широким вовлечением в патологический процесс периферической нервной системы, особенно вегетативной, с выраженными сосудистыми изменениями (вегетативная полипевралгия и полиневрит, периферический ангиоспастический синдром). Эти изменения выступают на первый план, особенно при длительном воздействии общего охлаждения, повышенной влажности или контакте рук с холодной поверхностью, воздействии вибрации, работе, связанной с однотипными движениями рук в быстром темпе (доярки, телятницы, птичницы, рисоводы, трактористы и др.). Во многих случаях заболевание протекает компенсированно, без болевого синдрома (часто у трактористов), в других случаях снижается профессиональная трудоспособность.
При выраженном холодовом полиневрите, а также при заболеваниях рук у доярок может наблюдаться приступообразное побеление пальцев рук, чаще при местном или общем охлаждении. Побеление пальцев рук сопровождается парестезиями, иногда болью, а затем сменяется цианозом или гиперемией кожи. При капилляроскопии ногтевого ложа определяется спазм капилляров: бледный, мутный фон, количество капилляров уменьшено, кровоток не виден. После холодовой пробы капилляры видны в виде исчерченности. В тех случаях, когда акроспазмы заканчиваются выраженным цианозом, наблюдается атония капилляров, крупнозернистый ток, диапедезные кровоизлияния. Температура кожи снижается, более выраженно на стороне, где чаще акроспазмы. На осциллограмме — снижение осцилляторного индекса, асимметрия артериального давления, повышение сосудистого тонуса.
Клиническая картина смешанных форм заболеваний рук доярок характеризуется полиморфностыо клинических проявлений с вовлечением в патологический процесс мышц, нервов, сосудов, нередко с присоединением нарушений соединительнотканного и костного аппарата в виде остеопороза, остеоартроза, очагов раздражения и уплотнения костной ткани. В тех случаях, когда ведущая роль принадлежит поражениям вегетативной, периферической нервной и мышечной системам, заболевание носит название вегетомиофасцита, вегетомиозита, нейромиозита, нейромпофасцита, если присоединяется поражение сосудистой системы — ангиомионевроза. В выраженпых стадиях заболевания, когда дистрофические нарушения отмечаются во всех указанных тканях, заболевание укладывается в картину апгиомиотрофопевроза верхних конечностей.
Патогенез заболеваний верхних конечностей в результате воздействия физических факторов подробно изложен Г. Н. Мазуниной (1969). Первичные изменения в мышечной ткани развиваются при действии значительного статического и динамического напряжения верхних конечностей, однотипных движений рук в быстром темпе. Длительная механическая микротравматизация рецепторного аппарата мышц способствует возникновению очагов парабиоза в мионевральном аппарате, что приводит к изменению характера передачи возбуждения с нерва па мышцы. В свою очередь изменение медиа-торного обмена сопровождается изменением адаптационно-трофической функции симпатической нервной системы: нарушаются обменные процессы в мышечной ткани (появляется креатинурия, увеличивается содержание АТФ в крови, обусловленное торможением активности креатннфосфоферазы, меняются белковые компоненты миофибрилл, белков, ферментов саркоплазмы, изменяется кровообращение в мышцах).
При местном охлаждении и травмирующем действии других производственных факторов на рецепторный аппарат и периферические вегетативные окончания происходит ирритация вышележащих отделов нервной системы с развитием очагов застойного возбуждения. В результате возникают нарушения периферического кровообращения, изменения вегетативных функций, трофики и нарушения чувствительности, что может привести к вторичным деструктивным изменениям в мышцах и тканях опорно-двигательного аппарата. Спазм артериол является результатом раздражения рецепторного аппарата сосудов.
Соответственно основпому производственному фактору в первую очередь страдает адекватная чувствительность. Так, при холодовом полиневрите температурная чувствительность, нарушения которой занимают большую зону, понижается раньше, чем появляются нарушения болевой чувствительности.
Таким образом, в развитии заболеваний периферической нервной системы и мышц верхних конечностей ведущую роль играют местные механизмы, развиваются очаги парабиоза в вегетативной нервной системе, мионевральном аппарате. На определенных этапах заболевания создаются очаги повышенной возбудимости и в центральной нервной системе (боковых рогах спинного мозга, ретикулярной формации, стволовых вегетативных образованиях, промежуточном мозге, корковых вегетативных клетках), т. е. возникает порочный круг, что проявляется в стойкости симптоматики заболевания.
Лечение заболеваний нервно-мышечного и опорно-двигательного аппарата верхних конечностей проводится с широким использованием физиотерапевтических методов. Особенно показано Уф-облучение воротниковой зоны при нарушении периферического кровообращения; при регионарных акроспазмах хороший эффект оказывают ванны по Гауффе: местная ванна для рук с постепенным в течение 10 мин повышением температуры воды от 33 °С до 42 °С. Применение таких ванн уменьшает боль, парестезии, пастозность, нормализует окраску, температуру кожи, прекращаются или уменьшаются приступы побеления пальцев. При заболеваниях мышц и опорпо-двигательного аппарата показано применение ультразвука, КВ-диатермии, токов Бернара. При всех формах заболеваний верхних конечностей (вегетативный полиневрит, вегетомиофасцит, нейромиофасцит, ангиопевроз) рекомендуются гальванические ванны с эмульсией нафталанской нефти. В результате не только улучшается периферическое кровообращение, но и обмен в тканях, восстанавливается нервная проводимость. Показаны лечебная гимнастика, массаж верхних конечностей и воротниковой зоны. При вегетативном полиневрите массаж кистей противопоказан, так как он повышает, тонус сосудов, уменьшает кровоснабжение.
Из медикаментозных средств показаны пахикарпин, никотиновая кислота, дибазол в малых дозах, АТФ, витамины.
При плечевом периартрите целесообразно применение электрофореза 2—4 % раствора антипирина в сочетании с поперечной диатермией на область сустава. После 10—15 сеансов новокаин или антипирин хорошо заменить калия йодидом. Из физиотерапевтических методов показаны ультразвук, грязи. Рекомендуется подкожное введение под лопатку 64 УЕ лидазы, на курс 10 инъекций.
Профилактика. Механизация и автоматизация производственных процессов являются наиболее радикальными средствами профилактики заболеваний нервно-мышечного и опорно-двигательного аппарата верхних конечностей. В тех случаях, когда это пока еще не реализовано, необходимо работать ритмично, что замедляет развитие утомления. Кроме того, нужно стремиться, чтобы производственные движения не были предельно размашисты, в таких случаях утомляются не только мышцы верхних конечностей, но и плечевого пояса.
К профилактическим мероприятиям относятся также вводная и производственная гимнастика, само- и взаимомассаж, с целью повышения реактивности организма — Уф-облучение, закаливание, витаминизация.
Экспертиза трудоспособности лиц с заболеваниями верхних конечностей проводится с учетом выраженности болевого синдрома, двигательных и чувствительных нарушений, изменений в мышечной системе и опорно-двигательном аппарате.
При миалгиях верхних конечностей больные временно нетрудоспособны, лечение может проводиться амбулаторно. При нерезко выраженном вегетативном полиневрите, вегетомиофасците, миофасците, нейромиозите верхних конечностей рекомендуется временное, на 1—2 мес, отстранение от работы, связанной со значительным физическим напряжением верхних конечностей, однотипными движениями рук в быстром темпе, неблагоприятными метеорологическими условиями, после чего — возвращение к прежнему труду.
В случаях выраженного фибромиофаспита, вегетомиофасцита, нейромиозита, периартрита, эпикондилита после проведенного лечения в условиях стациопара показано обучение новой профессии, не связанной с воздействием неблагоприятных физических факторов. На период обучения больных новой профессии следует их признать ограниченно трудоспособными по профзаболеванию.
Читайте также:


