Вывих таранной кости что делать
Класс В: переломовывихи таранной кости. При продолжении переразгибания после перелома шейки таранной кости произойдет замыкание таранной кости в вилке голеностопного сустава. При этом стопа замыкается в положении переразгибания при продолжении действия этого механизма. Для возникновения заднего переломовывиха требуется еще большая повреждающая гиперэкстензионная сила.
У этих больных в анамнезе переразгибание с фиксированной в этом положении стопой. Обычные симптомы — выраженная боль, болезненность при пальпации и припухлость.
Для выявления этой патологии, как правило, достаточно рентгенограмм в рутинных проекциях.
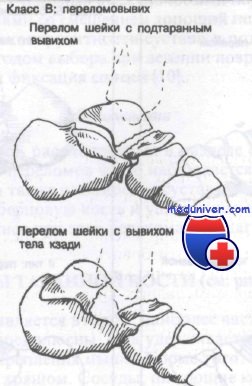
Неотложная помощь включает анальгетики, приподнятое положение конечности и экстренное направление к ортопеду для репозиции. Поздняя репозиция связана с высокой вероятностью развития некроза кожи и аваскулярного некроза.
Среди последних отмечают развитие аваскулярного некроза, травматического артрита, некроза кожи и замедленное сращение.
Вывихи таранной кости можно классифицировать по двум типам: полный вывих таранной кости и перитаранный вывих.
При полном вывихе таранной кости последняя полностью вывихнута из вилки голеностопного сустава и ротирована так, что нижняя суставная поверхность обращена назад, а головка таранной кости — медиально. Shepard ввел термин перитаранный вывих, чтобы точнее описать вывих таранной кости из окружающих ее суставов (таранно-ладьевидный и т. д.) и подтаранного сустава.
Перитаранные вывихи можно разделить на медиальные и латеральные в зависимости от положения стопы по отношению к дистальному отделу большеберцовой кости. При более распространенном медиальном типе головка таранной кости пальпируется снаружи.
Латеральный перитаранный вывих встречается реже; при нем головка таранной кости направлена медиально и обычно доступна пальпации.

Перитаранный вывих обычно возникает при повреждении, сопровождающемся инверсией и подошвенным сгибанием стопы. Поскольку кости стопы смещаются медиально, происходит разрыв таранно-пяточной и таранно-ладьевидной связок. Это повреждение наблюдается у игроков в баскетбол, которые приземляются на подвернутую и согнутую в подошвенную сторону стопу. Сильное подошвенное сгибание и инверсия могут привести к разрыву передней, внутренней и наружной связок с отделением таранной кости.
Таранная кость остается в переднебоковом положении, в то время как остальная часть смещается медиально.
В анамнезе у больного тяжелая травма с появлением выраженной боли, припухлости и болезненности при пальпации. При медиальном вывихе стопа смещена медиально, а таранная кость пальпируется снаружи. Кровоснабжение кожи часто нарушено из-за давления таранной кости.
Для выявления вывиха таранной кости достаточно рентгенограмм в обычных проекциях, включая прямую, боковую и косую. Для документирования и исключения имеющихся скрытых переломов после репозиции необходимы снимки.
Полный таранный и перитаранный вывихи могут сочетаться со следующими повреждениями:
1) перелом костей предплюсны;
2) перелом лодыжек;
3) перелом шейки таранной кости;
4) разрыв связок голеностопного сустава и поддерживающих связок предплюсны.
Неотложное лечение закрытых повреждений включает назначение анальгетиков и срочную репозицию для предотвращения некроза кожи. Если срочная консультация ортопеда невозможна, следует попытаться выполнить закрытую репозицию. При медиальном вывихе сначала следует произвести сильную, но плавную тракцию в сторону подошвенного сгибания и приведение, следом за которыми на головку таранной кости оказывают давление, одновременно отводя передний отдел стопы.
При безуспешности показана открытая репозиция. Латеральные вывихи можно репонировать путем приложения сильной тракции за стопу с последующим приведением ее переднего отдела. Открытые вывихи таранной кости вполне обычны. В отделении экстренной помощи не следует репонировать это повреждение. Кожу вокруг раны бреют, рану промывают стерильным физиологическим раствором, сразу же назначают антибиотики и по показаниям противостолбнячный анатоксин. Как и при всех открытых переломах или вывихах репозицию осуществляют в условиях операционной.
Вывихи таранной кости могут осложняться развитием нескольких серьезных нарушений.
1. Аваскулярный некроз таранной кости часто осложняет длительное лечение этих повреждений.
2. Потеря движений в голеностопном суставе и травматический артрит — обычные явления после вывихов таранной кости.
3. Возможен ишемический некроз кожи вследствие давления подлежащей таранной кости.
- Вывих костей стопы
- Боковые вывихи стопы
- Вывих таранной кости стопы
- Редкие вывихи костей стопы
Вывих костей стопы
Среди вывихов стопы различают:
- вывих голено-таранного сустава стопы
- изолированный вывих таранной кости стопы
- подтаранный вывих стопы
Вывих голено-таранного сустава делятся на передние, задние (самые частые) и боковые. В чистом виде все вывихи голено-таранного сустава довольно редки. Гораздо чаще вывихи голено-таранного сустава являются в результате перелома лодыжек и особенно часто осложняют перелом голени по типу Дюпюитрена. Передний вывих голено-тараиного сустава, образующийся насильственным тыльным сгибанием стопы, даёт заметное удлинение тыла стопы и уменьшение пяточного выступа кзади. При чистом вывихе стопы назад, происходящем при резком подошвенном сгибании, имеются, наоборот, удлинение пятки и укорочение тыла стопы.
Боковые вывихи стопы
Боковые вывихи стопы без перелома лодыжек немыслимы. Особенно часто боковые вывихи стопы даёт перелом Дюпюитрена. При этом стопа становится в положение вовнутрь или наружу. Вправление чистых вывихов стопы удаётся очень легко, особенно под наркозом.

При вывихе стопы возможен сопутствующий перелома лодыжек.
Вывих таранной кости стопы
Изолированный вывих таранной кости в чистом виде встречается редко. Таранная кость может смещаться во все стороны (но чаще кнаружи) и даже поворачиваться вокруг оси. Чтобы получить этот вывих, необходимо разорвать связки, фиксирующие её к голени, к пяточной и ладьевидной костям. Эти разрывы происходят или при форсированном вращении вовнутрь (пронации) или наружу (супинации), или же при сопутствующем тыльном или подошвенном сгибании стопы. Преобладающее направление силы определяет и смещение таранной кости в ту или другую сторону. Часто шейка таранной кости при этом ломается. Вправление чистых вывихов таранной кости возможно при вытяжении стопы при согнутом колене и при непосредственном давлении на выступающую кость. В затруднительных случаях прибегают к кровавой установке вывихнутой таранной кости на место или даже к удалению её.
Подтаранный вывих получается кнутри или кнаружи при сильном вращении вовнутрь (пронации) или наружу (супинации), фиксированной на земле передней части стопы. При этом рвутся связи суставов таранно-пяточной и таранно-ладьевидной. Более резкое разъединение происходит в таранно-ладьевидном сочленении. При резком вращении вовнутрь (пронации) фиксированной передней части стопы вращательным движением голени внутрь получается смещение ладьевидной кости с передней частью стопы кнаружи. При тех жеусловиях резкое выкручивание наружу стопы с вращением (ротацией) голени кнаружи даёт смещение ладьевидной кости и стопы внутрь. Распознать подтаранный вывих кнутри легко распознать по этому характерному положению стопы. В голеностопном суставе при этом возможно производить сгибание и разгибание.
Процедура вправления вывиха стопы.
Чрезвычайно редкие формы подтаранный вывих назад или вперёд для своего происхождения требуют переломов.
Вправление чистых подтаранных вывихов под наркозом удаётся легко в виду обширности разрывов суставных соединений стопы. Фиксация иммобилизирующей повязкой на 4-5 недель и, примерно, столько же времени, реабилитация и физиотерапия — восстанавливают почти нормальную функцию стопы через 2-3 месяца.
Редкие вывихи костей стопы
Из редких вывихов костей стопы необходимо отметить:
- вывих на тыл одной ладьевидной, одной кубовидной, одной, двух или трёх клиновидных костей
- очень редкие вывихи в Шопаровском сочленении
- несколько более частые вывихи плюсневых костей (metatarsi) в Лисфранковском сочленении — чаще всего всех костей на тыл и наружу (общий вывих), реже — одной или нескольких костей (частичный вывих)
Происходят эти редкие вывихи костей стопы от действия больших сил, например, при падении на носок с высоты при наличии резкого подошвенного сгибания или непосредственного давления на переднюю часть стопы вместе с подошвенным сгибанием. Чаще, чем вывихи, в Лисфранковском сочленении получаются переломы и дисторсии.
Без рентгеновского снимка установить точный диагноз этих повреждений затруднительно. Вправление этих вывихов удаётся вытяжением за конец стопы с противодавлением выступающих костей. Гипсовая повязка фиксирует стопу на 4-5 недель. В ней через неделю больной может ходить.
Весьма часто эти вывихи костей стопы сочетаются с переломами и отрывами костей на местах прикрепления мощных связок и сухожилий, повреждениями нервов и мягких тканей. В таких случаях восстановление функции стопы происходит очень медленно, иногда годами держатся боли, заставляющие прибегать к операции: иссечению мелких костных отрывков, резекции неврином или к невротомии. Но прежде чем оперировать, необходимо испытать влияние стельки, сделанной точно по гипсовому слепку с больной стопы.
Вывихи плюсне-фаланговых и межфаланговых суставов стопы происходят по типу ручных.
Вывих области стопы представляет собой смещение костных элементов из своего нормального положения внутри сустава. С учетом скелетного строения стопы затрагивается фаланговый (пальцы ноги), плюсневый (свод, основа стопы) или предплюсневый (область пятки) отдел. Также на стопу прямо влияют повреждения голеностопа, который соединяет ее с берцовой костью. Зачастую вывихи сопровождаются дополнительными факторами: растяжение или разрыв связок, мышц, реже – перелом костей стопы.
Вывих стопы – это травма в некотором смысле универсальная. Ей подвержены люди разного пола и возраста. Большей опасности подвергаются люди в возрасте, с заболеваниями костной ткани, сильно ослабленным иммунитетом, а также обладательницы обуви на высоком каблуке.
Повреждения в стопе лишают человека подвижности, ограничивают его жизненные возможности. Благодаря опорной и амортизирующей роли стоп человеческий скелет может фиксировать, а также комфортно менять положение при движении.
Вывих в районе стопы происходит, когда человек неудачно подворачивает ногу на тренировке, при ходьбе или беге, а также вследствие аварий, падений, удара стопой о твердую поверхность.
Интересно почитать вывих ноги в районе щиколотки.
Симптомы травмы
Определить наличие повреждения нетрудно, гораздо сложнее правильно идентифицировать тип травмы, отличить вывих от растяжения, ушиба, перелома. Окончательные выводы относительно травмы делает только врач.
- Основные, наиболее ярко выраженные симптомы вывиха стопы – это интенсивная боль, переходящая в онемение, а также сильное опухание сустава. Иногда дополнительно проявляются гематомы или синюшность вокруг сустава.
- При вывихе стопы сустав приобретает деформированный вид, костные элементы смещаются в неанатомичных направлениях, что заметно внешне.
- Опора на пострадавшую ногу невозможна, вызывает нестерпимую боль. Повреждение обеих конечностей приводит к лишению человека способности передвигаться.
Классификация вывихов стопы
Выделять типы травмы принято, исходя из степени тяжести, механизма получения повреждения, осложненности, степени давности.
- Полный вывих связан с четким расхождением суставных оконечностей костей. При этом происходит разрыв связок, иногда наблюдается кровотечение, открытый перелом. Неполный тип травмы диагностируется в случае частичного смещения суставных компонентов, сопровождается растяжением мышц, связок.
- То, каким именно образом была вывихнута нога, предопределит такие типы повреждений, как наружный или внутренний, передний или задний (выдвижение или заламывание стопы), а также верхний (задирание стопы к голени) вывихи.
- Осложненными считаются травмы, сопровождаемые нарушением целостности кровеносных сосудов, нервных путей, костей, мышц. Такие вывихи несут большие риски.
- Поскольку не всегда травма идентифицируется, наряду с полученными недавно (до трех дней назад) встречаются несвежие, а также застарелые (полученные более трех недель назад) вывихи.
Ниже подробно отражена типология повреждений по конкретному месту повреждения.

Наиболее серьезный, опасный, а также распространенный тип повреждения. Сопровождается переломом лодыжки, разрывом связок. Признаки вывиха стопы в голеностопном суставе соответствуют общей симптоматике травм ступней такого типа. Разница состоит в локализации проявлений.
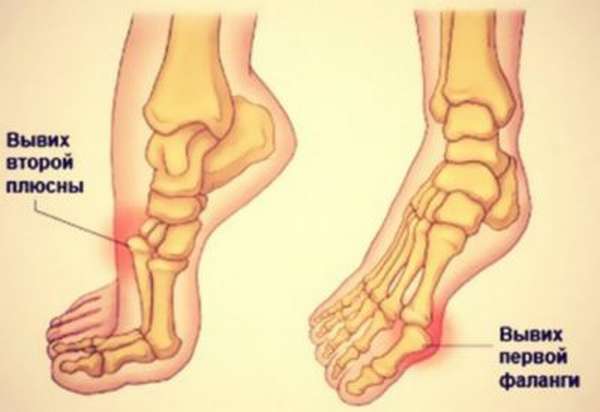
Спровоцировать такое повреждение способен резкий, сильный поворот стопы. Относится к суставу Шоппара, средней части стопы. Нога внешне выглядит искривленной, стопа перестает быть плоской, моментально отекает. Из-за повреждения сосудов травма часто вызывает развитие гангрены, особенно если врачебная помощь не оказывается своевременно.
Повреждается сустав Лисфранка. Это самое редкое из всех описываемых повреждений. Происходит оно при активном механическом воздействии, когда сустав выкручивается в одну из четырех сторон. Такое встречается преимущественно у спортсменов. Обычно имеет место подвывих стопы кнаружи.
Внешне травма плюсневых костей стопы обнаруживается по ее явному нездоровому расширению и кажущемуся укорачиванию.
Каждый из пальцев ноги может быть травмирован в суставе. Также встречаются многократные травмы, когда повреждено сразу несколько фаланг. Причины связаны с ударом или падением на пальцы ног. При этом отекает дистальная область ноги. Это повреждение типично для балетных танцоров, спортсменов. Читайте также вывих пальца на ноге.
Лечение
Степень тяжести повреждения предопределяет возникшие риски. Без медицинского образования адекватно оценить их проблематично. Однако некоторые действия предпринимаются прямо на месте, поскольку первая помощь – это шаг к улучшению прогноза последующего лечения, а также восстановления после травмы.
- При первом подозрении на вывихи стопы поврежденный участок подлежит иммобилизации и фиксации. Последняя осуществляется с применением подручных либо специальных средств.
- К месту травмирования прикладывают холод (держать до 15 минут), конечность приподнимают над уровнем тела человека.
- Нестерпимую боль помогают купировать анальгетики. Они вводятся внутримышечно либо принимаются как таблетки.
- Вправлением костей заниматься самостоятельно нельзя. Это делает квалифицированный врач в условиях медицинского учреждения. Именно поэтому пострадавшего доставляют к травматологу или в травмпункт как можно быстрее. Также снятие с пострадавшей ноги обуви, одежды, ее движение нецелесообразны.
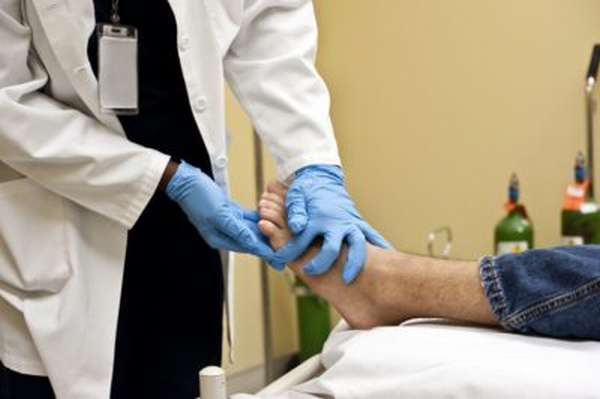
Перед назначением лечения врач проводит лабораторную диагностику. Благодаря ей удается точно установить, имеет ли место вывих или другой тип травмы. Диагностика традиционно сводится к рентгеновской съемке в нескольких позициях, реже медики обращаются к МРТ или компьютерному томографу.
Само лечение подразделяется на консервативное и оперативное.
Первый вариант подходит для несложных травм (неполный вывих), сводясь к вправлению сустава и последующему приданию стопе покоя на длительный срок (около двух месяцев). Больному дают анестезию, затем медики вручную или за счет скелетного вытяжения возвращают костные элементы к нормальному положению внутри суставной полости (репозиция закрытого типа). Для обездвиживания подходит гипсовый лангет.
Операции проводятся под местной анестезией, если вывих диагностирован как серьезный. В ходе операции репозиция костных частей осуществляется при помощи штифтов, спиц, пластин. Затем врач накладывает гипс. Носить иммобилизационную повязку пациенту придется от двух месяцев и более.
Неизбежным является применение лекарственных средств. Назначаются мази, компрессы, противовоспалительные гели, а также пероральные медикаменты.
Восстановление после вывиха является важнейшим этапом. Именно оно гарантирует полное возращение подвижности сустава, когда человек получает возможность вновь вести привычный образ жизни, заниматься обычными делами.

После вывиха показана лечебная гимнастика (известная также как ЛФК), к ней добавляется массаж (не ранее, чем через день после репозиции), дополнением служит физиотерапия (парафины, УВЧ, элктрофорез, магнитотерапия, ванночки).
Пациентам рекомендовано питание, ориентированное на сбалансированность рациона, доминирование продуктов с кальцием. Свою роль сыграет целенаправленный прием качественных витаминов. Методы народной медицины также имеют место, однако их применение подлежит согласованию с медицинским специалистом.
Общая длительность реабилитации зависит от скорости восстановления организма, что прямо предопределено сложностью травмы. Обобщенно говорят о периоде от трех месяцев до полугода.
Чтобы избежать повторения травмы, медики часто предлагают использовать специальную ортопедическую обувь с супинаторами.
Меры предосторожности
Чтобы избежать повреждений костных элементов внутри суставов голени, специалисты предлагают соблюдать несколько простых рекомендаций:
- избегать резких движений на неровной поверхности, на каблуках, при занятиях спортом, прочей активности,
- в зимнее время использовать обувь на нескользкой подошве,
- аккуратно перемещаться по лестницам,
- укреплять суставы и мышцы стопы.
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
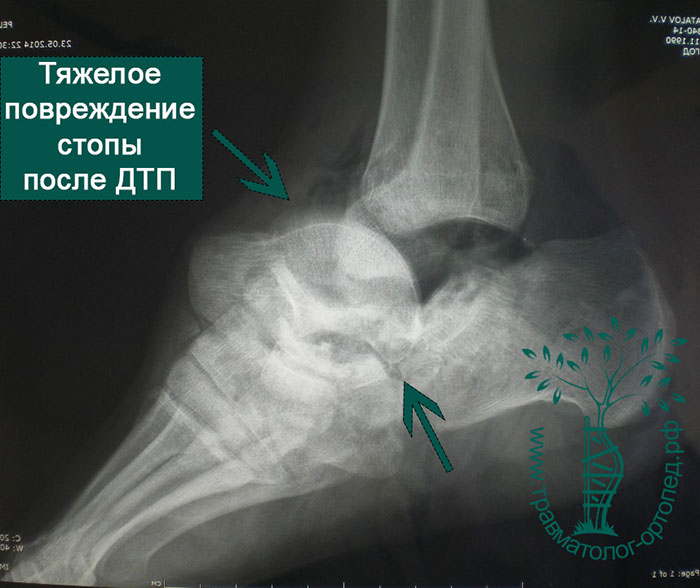
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
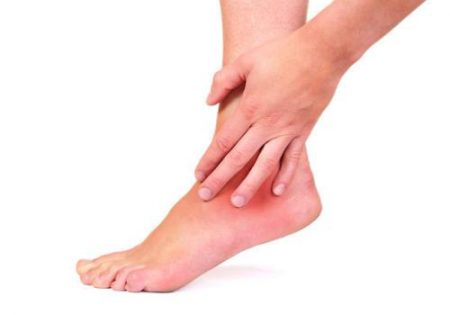
В повседневной жизни все сталкивались с незначительными травмами голеностопного сустава, такими как растяжения и ушибы. Как правило, для их лечения не требуется специальных навыков и оказание первой помощи осуществимо на дому. Но существуют и более серьезные повреждения, при которых медицинская помощь необходима и обязательна.
Вывих голеностопного сустава
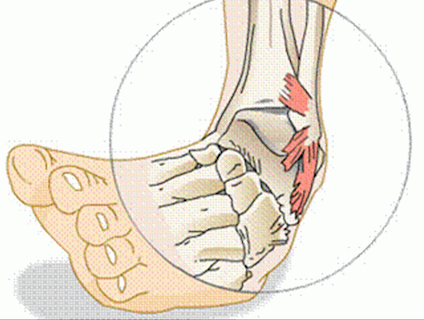
Эта травма характеризуется смещением костей, образующих сустав, вследствие воздействия на него значительной силы. Происходит давление на соединяющиеся кости, что приводит к разрыву суставной капсулы и окружающих сухожилий. Такие особенности, как малоподвижность голеностопа и прочность его связок обусловливают редкие случаи бытовых травм.
Наиболее часто встречаются подвывихи – для них характерно неполное смещение. Полные вывихи развиваются только при переломах костей голени, окружающих суставную сумку.
В основе всегда лежит непрямое повреждение – действующими силами являются масса тела и удар по суставу. В жизни травма встречается после следующих действий:
- прыжка на вытянутую и напряженную ногу;
- падения на согнутую и подвернутую стопу;
- удара по голени в положении стоя.
Подвывих вызывает резкое сокращение мышц, которое усугубляет смещение. Почти всегда он сочетается с переломом или трещиной лодыжек, а также разрывами сухожилий.
Заподозрить вывих голеностопного сустава возможно сразу после повреждения. Симптомы появляются мгновенно и одновременно.
Подвывих включает те же симптомы, но в меньшей выраженности и при сохранении небольшой подвижности. Различают их по результатам рентгенографии (неполное смещение при подвывихе), а также исключают перелом.
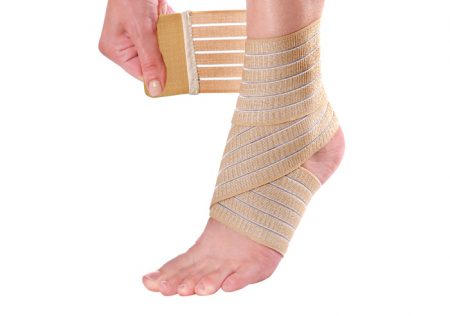
Первая помощь при подвывихе должна начинаться с обезболивания. Выполняется укол или приём таблеток анальгетика, после чего создается неподвижное положение для конечности. Лучше всего наложить перекрещивающуюся повязку эластичным бинтом и сделать импровизированную трость или костыль.
После этих процедур нужно немедленно отправляться в травмпункт.
Лечение вывиха голеностопного сустава включает в себя вправление, создание неподвижности и последующее восстановление (упражнения, массаж).
- Вправление выполняется после дополнительного обезболивания путем уколов новокаина вокруг и внутрь сустава. После расслабления мышц врач берет стопу за переднюю поверхность и пятку. Потягивая ногу на себя, он возвращает её на привычное место в сторону, обратную направлению повреждения.
- После этого для предотвращения смещения необходимо наложить гипсовую повязку до половины бедра (при подвывихе на 2, вывихе – на 3 недели). После снятия гипса используют повязку-косынку или ортез в течение 4 недель.
- Постепенную разработку движений при подвывихе начинают уже спустя неделю после травмы. Через месяц разрешается полностью опираться на ногу. На срок до 3 месяцев назначаются упражнения лечебной физкультуры и массаж.
При несвоевременном обращении или отсутствии лечения формируется застарелый или привычный подвывих. В первом случае формируется контрактура – ограничение подвижности в суставе. Привычным считается регулярно повторяющийся вывих с самостоятельным вправлением.
Выполняются операции на суставной капсуле и связках с целью их восстановления. Далее, комплекс лечения такой же – иммобилизация гипсовой повязкой, укрепляющие упражнения и массаж. Но сроки реабилитации увеличиваются до 6 месяцев.
Перелом лодыжек
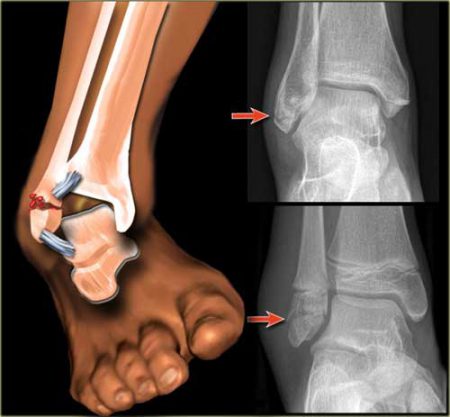
Этот перелом голеностопного сустава чаще встречается при непрямом повреждении, когда сочетаются воздействие собственного веса человека и разворот стопы кнаружи.
Считается травмой в типичном месте. Характерным признаком является вывернутое кнаружи положение стопы.
- Возникает отёк вокруг голеностопного сустава (зачастую значительных размеров).
- Боль распространяется по внутренней лодыжке и голени.
- Внешне можно увидеть смещение костных отломков под кожей и их подвижность при попытке пошевелить ногой.
Возникает после значительной травмы конечности (удар тяжелым предметом). С точки зрения анатомии в этом случае происходит перелом обеих лодыжек.
- Отмечается смещение стопы внутрь и вперед.
- Вокруг голеностопного сустава появляется припухлость.
- Двусторонние боли в лодыжках и внешне определяется неровность их контура под кожей.
Независимо от признаков наличия того или иного перелома, нужно оказать первую помощь пострадавшему и вовремя направить в травмпункт.

Первой помощью при этих переломах является профилактика смещения отломков. В кратчайшие сроки необходимо произвести следующие мероприятия:
- Пострадавшего следует успокоить, дать таблетку обезболивающего.
- Большое значение имеет придание конечности неподвижного положения, осуществляемое с помощью подручных средств.
- Если имеются раны на коже, то необходимо прикрыть их чистой тканью или забинтовать.
После этих мероприятий требуется срочно отправляться в травмпункт.
В больнице выполняется адекватное обезболивание с помощью уколов анальгетиков или анестезии новокаином. После этого осуществляется сопоставление отломков ручным способом, для того чтобы заживление и восстановление произошли намного быстрее. Если сопоставление было удачным – то делают контрольный рентгеновский снимок для оценки положения костей. В итоге накладывают гипсовую повязку до нижней трети бедра.
Ношение гипса показано на срок до 10 недель, но уже через месяц можно его длину можно укоротить до колена. Это выполняется для возможности проведения укрепляющих упражнений и массажа. Но стоит помнить, что несоблюдение режима и излишняя уверенность в своих силах приводят к повторному смещению отломков.
Медицинская реабилитация начинается уже со 2 недели – назначается комплекс лечебных упражнений, массаж, сухое тепло, электромиостимуляция.
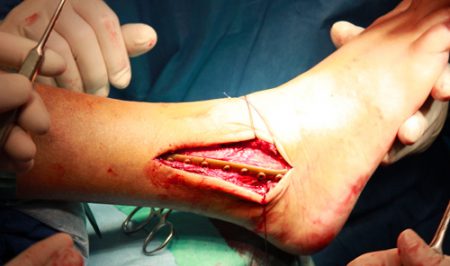
Обычно рекомендуется только в 2 случаях: при двукратном неэффективном сопоставлении и при повторном смещении отломков. Суть операции заключается в прикреплении фрагмента кости с помощью металлических стержней (винт, спица). После вмешательства также накладывают гипс на срок до недели. Вставать можно уже на 5 сутки.
Лечебные упражнения можно начинать с 7 дня, выполняя сгибание стопы в подошве. Постепенно объём движений увеличивают до максимально возможного. Дополнительно назначается массаж стоп и голеней, аппликации озокерита. В дальнейшем рекомендовано продолжать упражнения, а также использовать ортопедическую обувь и стельки-супинаторы.
Перелом таранной кости
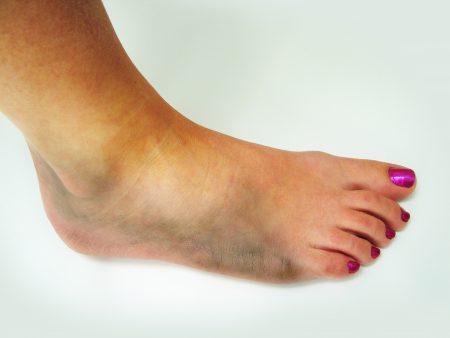
Этот перелом голеностопного сустава редко встречается одиночно – характерно сочетание с переломами костей голени и бедра. Он возникает при автомобильных авариях, падениях на прямые ноги, ударе тяжелыми предметами по согнутому колену.
Трещины могут появляться в передней, центральной или задней части кости. Их возникновение зависит от чрезмерного разгибания в стопе, или, напротив, сгибания. Этот перелом часто осложняется подвывихом и сдавлением сосудов, проходящих рядом. Нарушение кровотока приводит к гибели окружающих тканей.
Являются специфичными и даже без рентгенологического исследования позволяют заподозрить перелом голеностопного сустава. К ним относятся:
При определении этих симптомов необходимо срочно обратиться за медицинской помощью, так как нарастающий отёк уменьшает приток крови к стопе.
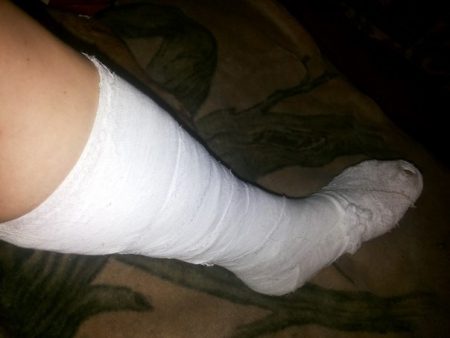
Мероприятия первой помощи включают холод и покой.
- На место повреждения прикладывают пакет или грелку со льдом на 30–40 минут, предварительно обернув их полотенцем.
- Затем делают перекрещивающуюся повязку на стопу.
- Придается неподвижное положение конечности с помощью прикрепления досочек с 3 сторон на голень. Прочно закрепив их бинтом на ноге, необходимо отправиться в больницу.
Консервативные мероприятия отличаются – сопоставление не делают, а сразу выполняют наложение гипсовой повязки. Она тоже имеет свои особенности: очень точно моделируется по подошве и делается только до середины голени. Это направлено на профилактику плоскостопия после снятия гипса (через 3 месяца).
Реабилитация с использованием частичной нагрузки возможна только через 2 месяца. Начинают с физиотерапии и массажа. Спустя 4 недели начинают лечебные упражнения с постепенным увеличением нагрузки.
Читайте также:


