Вывих сухожилий малоберцовых мышц операция
Заболевания
Операции и манипуляции
Истории пациентов
Повреждения сухожилий малоберцовых мышц – довольно редкий диагноз. Реальную частоту встречаемости установить проблематично, учитывая невысокую осведомлённость о ней как пациентов так и собственно травматологов, диагностические трудности, отсутствие диагностического и лечебного протокола. Вывихивание сухожилий малоберцовых мышц из-за наружной лодыжки кпереди наиболее часто встречается в среде молодых, спортивных пациентов, однако не исключено и у более старшей возрастной группы при наличии нестабильности в голеностопном суставе.
-быстрое тыльное сгибание подвёрнутой кнутри стопы.
-резкое сокращение короткой и длинной малоберцовых мышц
Вывих сухожилия приводит к его травматизации о продольно расположенный по задней поверхности малоберцовой кости гребень, что, в конце концов, приводит к его продольному расщеплению по ходу волокон и распластыванию. Встречаются случаи поперечного разрыва, но они намного более редкие. Сухожилия большеберцовой и малоберцовой мышц расположены в одном общем синовиальном влагалище, которое разделяется только на уровне наружной лодыжки.
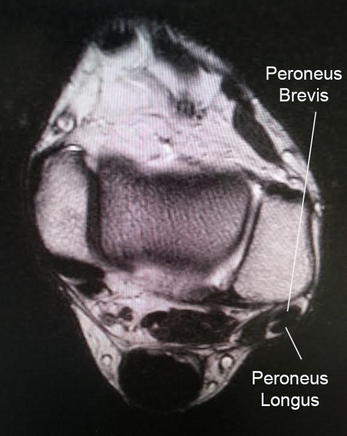
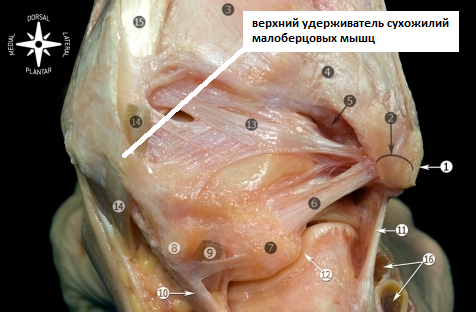
Сухожилие длинной малоберцовой мышцы располагается кзади от сухожилия короткой. Онипроходят в одном фиброзно-хрящевом канале, глубиной всего около 5 мм, отграниченные по задней поверхности верхним удерживателем малоберцовых мышц.
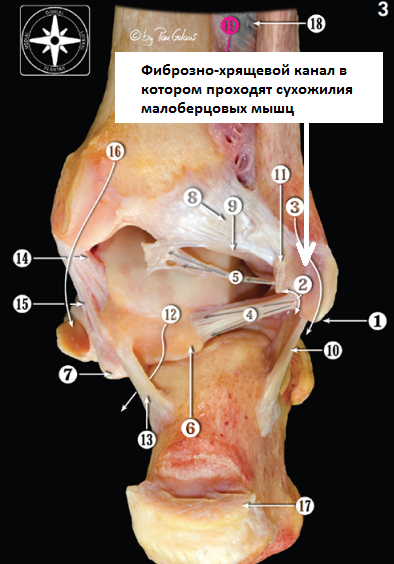
1 степень – удерживатель частично отслоён от малоберцовой кости что приводит к подвывиху малоберцовых сухожилий
2 степень – удерживатель отделён от фиброзно- хрящевого гребня, что приводит к ущемлению сухожилий между гребнем и удерживателем
3 степень – отрыв фиброзно-хрящевого гребня вместе с надкостницей или кортикальной пластинкой, что приводит к подвывиху сухожилий между костью и оторванным фрагментом
4 степень – удерживатель оторван от пяточной кости, сухожилия вывихиваются под кожу.
Пациенты часто описывают травму как внезапное резкое тыльное сгибание стопы, при этом часто они чувствуют треск или щелчок в области наружной лодыжки.
Пациенты жалуются на щелчки, треск, ощущение нестабильности и боли по наружной поверхности голеностопного сустава.
При осмотре в случае острой травмы определяется отёк по задней поверхности наружной лодыжки, боль при пальпации сухожилий малоберцовых мышц, при напряжении мышц можно увидеть подвывих сухожилий. При пассивном тыльном сгибании у больного появляется ощущение подвывиха и нестабильности, иногда удаётся пропальпировать вывихиваемое сухожилие.
В диагностике важную роль играет сонография и МРТ, часто при обследовании выявляются такие аномалии как 4-я малоберцовая мышца, низко-расположенное брюшко короткой малоберцовой мышцы.
В среде непрофессиональных спортсменов возможно консервативное лечение. Накладывается циркулярная гипсовая повязка стопа-голень в нейтральном положении, ходьба с дополнительной опорой на костыли сроком на 6 недель. Результат консервативного лечения хороший в 50% случаев. Но для среднестатистического человека, не спортсмена, данного результата может быть вполне достаточно.
В среде профессиональных спортсменов рекомендуется хирургическое лечение.
В случае острой травмы выполняется восстановление целостности удерживателя сухожилий. При застарелых, хронических повреждениях - углубление борозды на задней поверхности малоберцовой кости. Также может быть выполнено замещение удерживателя сухожилий трансплантатом из сухожилия подошвенной мышцы, углубление борозды за счёт пересадк костного блока\остеотомии.
В ряде случаев имеет место так называемое Split повреждение, продольное расслоение сухожилия короткой малоберцовой мышцы. При этом разрыва удерживателя не происходит, так же как и вывиха сухожилий из борозды. Уплощение и распластывание сухожилия можно выявить при МРТ, клиника при данной патологии схожа с клиникой при вывихе малоберцовых сухожилий. Консервативное лечение малоэффективно. Рекомендовано оперативное лечение: в случае острых повреждений тубуляризация сухожилия, в случае хронических повреждений – дебридмент и тенодез проксимальной и дистальной частей с сухожилием длинной малоберцовой мышцы. Также возможно использование ауто или алло-трансплантата.
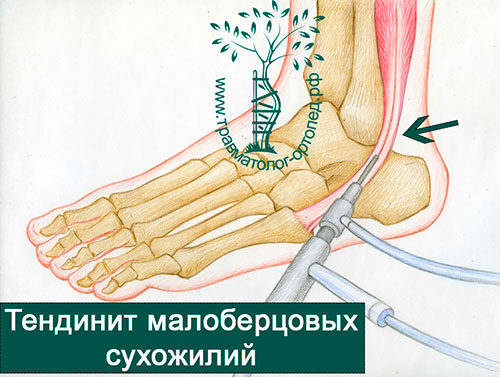
Помимо вывихов\поперечных и продольных разрывов, повреждение сухожилий малоберцовых мышц может проявляться в виде явлений тендинита и тендиноза. Провоцирующим фактором обычно выступает функциональная перегрузка. Определяется отёк, болезненность в проекции сухожилий малоберцовых мышц, нарушение походки, боль усиливается при ходьбе.
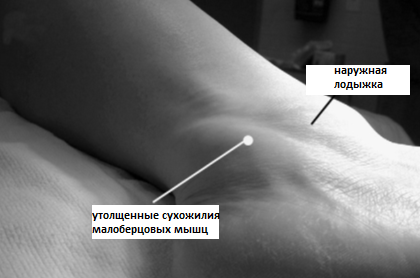
Повреждение может быть на различных уровнях, как проксимальные - выше уровня наружной лодыжки, так и на уровне малоберцового бугорка пяточной кости, нижнего удерживателя малоберцовых мышц, и места прикрепления.
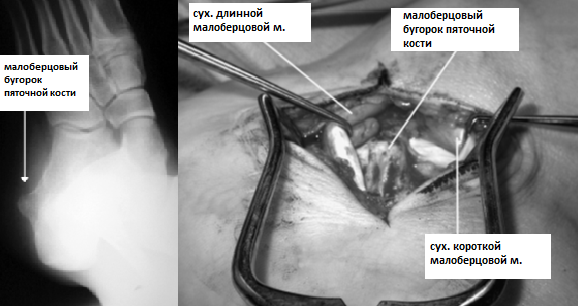
Лечение зависит как от локализации так и от характера повреждения. На ранних стадиях возможно применение консервативных методов. Хронический теносиновит приводит к набуханию, утолщению сухожилия, оно ущемляется в своём канале, что провоцирует дальнейшее ухудшение состояния. В зависимости от того на каком уровне происходит ущемление сухожилия может потребоваться его релиз на уровне верхнего\нижнего удерживателей, остеотомия малоберцового бугорка пяточной кости, удаление дегенеративно-изменённых участков сухожилия с возможной ауто или алло-пластикой.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.

Патология сухожилий малоберцовых мышц включает такие состояния как теносиновит, вывихи и подвывихи сухожилий, (частичный) разрыв и стенозирующий тендинит одного или обоих сухожилий.
- Источником болевого синдрома в задне-наружном отделе голеностопного сустава наиболее часто становятся травмы и заболевания сухожилий малоберцовых мышц.
- Патология сухожилий малоберцовых мышц включает такие состояния как теносиновит, вывихи и подвывихи сухожилий, (частичный) разрыв и стенозирующий тендинит одного или обоих сухожилий.
- Эффективным методом лечения проблем с сухожилиями малоберцовых мышц является операция с использованием эндоскопической техники.
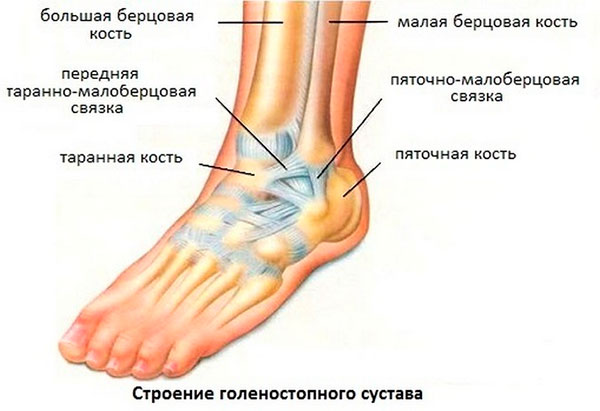
Сухожилия длинной и короткой малоберцовых мышц располагаются вдоль заднего отдела голеностопного сустава, огибая наружную лодыжку, на задней поверхности которой находится борозда, в которой они и лежат. Установлено, что глубина борозды служит предрасполагающим фактором к развитию вывиха малоберцовых сухожилий.
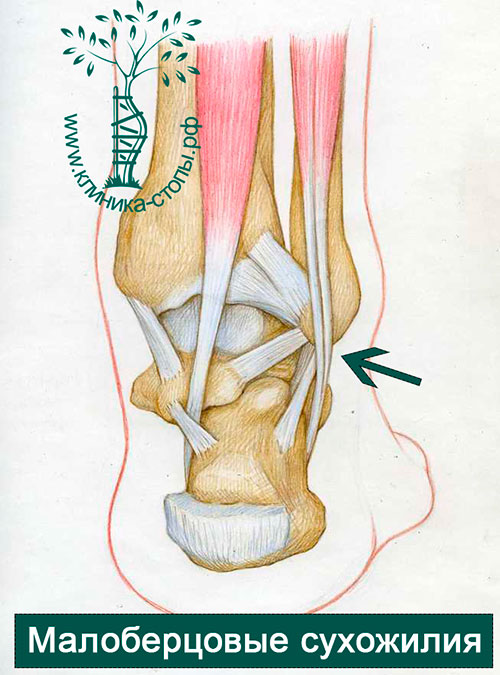
Сухожилия также ограничиваются в этой борозде специальной поперечной перемычкой, которая называется удерживателем сухожилий малоберцовых мышц.
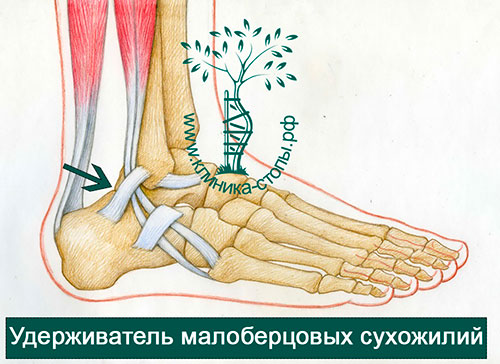
Боль в наружном отделе голеностопного сустава является довольно распространенной проблемой, причиной которой обычно становится травма, чаще всего – поражение сухожилий малоберцовых мышц.
Боль в области этих сухожилий нередко бывает связана с хронической наружной нестабильностью голеностопного сустава. Малоберцовые мышцы являются наружными стабилизаторами голеностопа, поэтому в условиях нестабильности сухожилия этих мышц подвергаются значительным нагрузкам, что приводит к гипертрофии, теносиновиту и в конечном итоге к (частичному) их разрыву.
Вывих сухожилий малоберцовых мышц обычно является результатом единственного эпизода травмы, сопровождающейся резким сгибанием в голеностопном суставе при одновременном сокращении малоберцовых мышц.
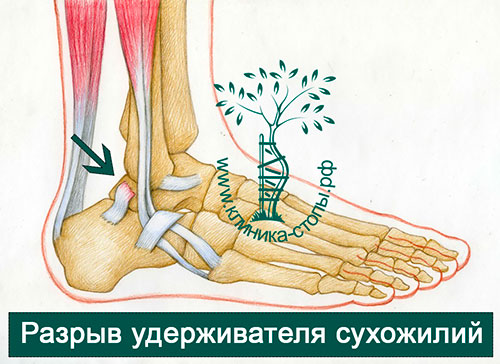
Нестабильность малоберцовых сухожилий была впервые описана Monteggia в 1803 году у артиста балета. Со спортивными травмами связано 83-95% вывихов и подвывихов сухожилий малоберцовых мышц.
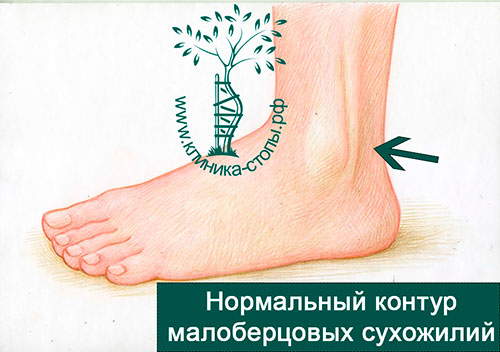
Наибольшему риску повреждений подвержены лыжники, однако подобные травмы также встречаются у футболистов, игроков в американский футбол, бегунов, гимнастов, теннисистов, баскетболистов и конькобежцев. Вывих сухожилий обычно становится следствием единственного эпизода травмы.
Неглубокая борозда на малоберцовой кости, в которой находятся сухожилия, является предрасполагающим к развитию вывиха фактором.
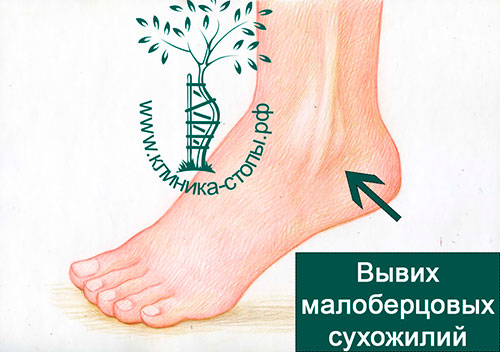
Различные исследования и наш опыт свидетельствуют в пользу того, что консервативное лечение приводит к достаточно непредсказуемым результатам и высокой частоте рецидивов вывихов сухожилий.
Хирургические вмешательства позволяют добиться отличных результатов, поэтому именно они считаются основным методом лечения.
Для стабилизации и профилактики последующих подвывихов и вывихов сухожилий предложено несколько вариантов операций, наиболее эффективными из которых являются костно-пластические, направленные на углубление борозды сухожилий.
На данный момент эти операции выполняются эндоскопически (артроскопически), через несколько проколов кожи.
Открытые вмешательства характеризуются более высокими рисками повреждения икроножного нерва, образования болезненного послеоперационного рубца и инфекционных осложнений. В связи с применением в послеоперационном периоде гипсовой иммобилизации время реабилитации пациентов может увеличиваться, тогда как эндоскопические вмешательства позволяют сразу приступать к функциональному лечению.
Операция выполняется амбулаторно, в условиях спинальной анестезии. Она начинается с формирования двух кожных разрезов по 4 мм каждый. Для осмотра сухожилий малоберцовых мышц используется специальный эндоскоп, который называется артроскоп. Через него изображение из сустава транслируется на мониторы в операционной. Под непосредственным артроскопическим контролем борозда углубляется специальным костным бором, соединенным с шейвером.
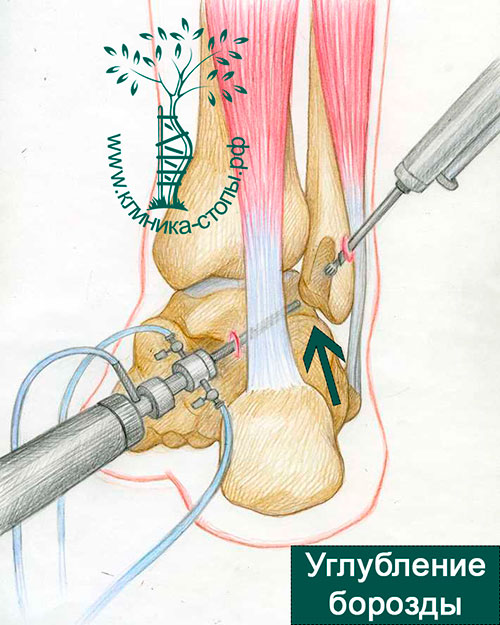
Артроскопическая методика операции позволяет добиться стабильного положения малоберцовых сухожилий во вновь сформированной борозде и отличного косметического результата.
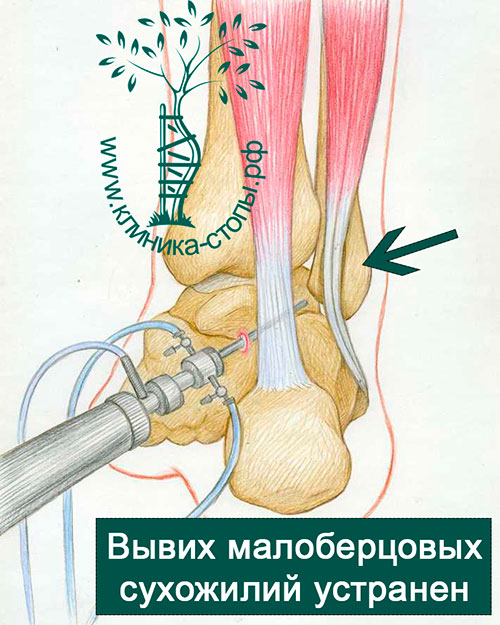
Накладываются швы и давящая повязка на раны, пациента в этот же день выписывают домой. В первые сутки после вмешательства начинается активное сгибание стопы, пациентам разрешается частично нагружать оперированную ногу. Через пять дней после операции голеностопный сустав на срок до шести недель фиксируется мягким брейсом, разрешается полная нагрузка на конечность.
Мы выполнили 18 эндоскопических углублений малоберцовой борозды по поводу хронического повторяющегося вывиха сухожилий малоберцовых мышц. Ни в одном случае рецидивов вывихов не наблюдалось.
Эндоскопическое углубление борозды обладает такими преимуществами как минимальная инвазивность, возможность амбулаторного выполнения вмешательства, возможность раннего начала функционального лечения и минимальное количество осложнений.
Вывихи сухожилий малоберцовых мышц наиболее часто встречаются у лиц, активно занимающихся спортом, для которых в случаях травм важно максимально быстрое возращение к прежнему уровню спортивных нагрузок.
Травмы сухожилий малоберцовых мышц часто сопровождаются такими осложнениями как теносиновит, (частичный) разрыв и стенозирующий тендинит одного или обоих сухожилий. Теносиновиты, вызванные ревматоидными заболеваниями, и остеофиты тоже могут становиться источником боли в задне-наружном отделе голеностопного сустава. Послеоперационный или посттравматический рубцово-спаечный процесс, деформация после перелома задней поверхности малоберцовой кости (т. е. той поверхности, вдоль которой скользят сухожилия) также могут привести к патологии со стороны сухожилий.
Диагностика патологии сухожилий у пациентов с болью в наружном отделе голеностопного сустава достаточно непроста. В большинстве случаев для подтверждения диагноза могут быть информативны дополнительные методы исследования – МРТ и УЗИ.
В тех случаях, когда консервативное лечение оказывается неэффективным при таких состояниях как теносиновит, частичный разрыв сухожилия, тендинит и тендинопатия сухожилий малоберцовых мышц, может быть показана операция.
Ранее выполнялись только открытые вмешательства. В послеоперационном периоде после них нередко требуется гипсовая иммобилизация, целью которой является профилактика тугоподвижности в голеностопе и создание условий для заживления раны.
В настоящее время благодаря совершенствованию оборудования и разработке новых микроинструментов появилась возможность выполнять подобные операции эндоскопически. Такие вмешательства в этом отношении обладают рядом преимуществ: они лучше переносятся пациентами, характеризуются менее выраженным послеоперационным болевым синдромом, обеспечивают возможность раннего функционального лечения и наблюдения за пациентом в амбулаторных условиях.
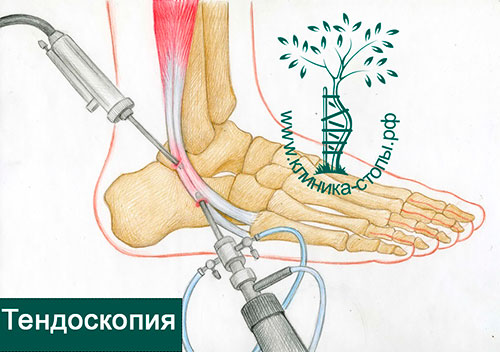
Малоинвазивная эндоскопическая операция на сухожилиях называется тендоскопия. Выполняется через два прокола кожи, в один из которых вводится эндоскоп, соединенный с видеокамерой, а в другой – микроинструменты, позволяющие производить различные манипуляции с сухожилиями.
Во время вмешательства можно не только диагностировать проблему, но и с помощью специальных инструментов ее устранить. Операция выполняется амбулаторно, в условиях общей, регионарной или местной анестезии.
Впервые был описан Monteggia в 1803 году. Mortiz сообщал, что на известном горнолыжном курорте Sun Valley ежегодно острый передний вывих сухожилий малоберцовых мышц происходит у 4-5 отдыхающих. Острые вывихи часто не диагностируются и проходят под диагнозом растяжение связок, превращаясь в рецидивирующий вывих.
Многие ортопеды считают, что существуют предрасполагающие к подвывиху анатомические аномалии в виде уплощения малоберцовой борозды по задней поверхности наружной лодыжки и слабость (и даже отсутствие) retinaculum.
Edvards ещё в 20-х годах прошлого столетия при исследовании на трупах нашёл, что в 11% случаев имелась плоская борозда без наружного края, в 7% борозда располагалась даже на выпуклой кости, в остальных 82% борозда существовала, но её глубина не превышала 2-3 мм, в то время как ширина составляла 5-10 мм. Такое несоответствие ширины и глубины борозды способствует развитию нестабильности сухожилий.
В литературе можно встретить описания случаев полного врожденного отсутствия верхнего или нижнего retinaculum или приобретённой слабости, как, например, у жокеев из-за фиксированной пронации стопы.
Часто больные в момент травмы ощущают треск или щелчок позади наружной лодыжки, сопровождаемый острой, чётко локализованной болью, которая быстро проходит. Появляется отёк и кровоизлияние в области лодыжки. Иногда смещение сухожилий кпереди чётко видно при активной эверсии стопы или тыльном её сгибании.
Через несколько часов после травмы отёк настолько выражен, что часто не удаётся ни на глаз, ни пальпаторно определить смещение сухожилий. Активная или тем более пассивная эверсия стопы, или её тыльное сгибание ведут к резкому усилению боли с появлением страха перед наступлением вывиха. Этот провокационный тест лучше выполнять в положении на животе, с согнутым до 90° коленным суставом, при этом, по мнению Safran, лучше визуализируется нестабильное положение сухожилий.
Тем не менее, первично выставляется диагноз растяжения связок наружного отдела сустава и больной повторно обращается уже по поводу рецидивов вывиха. При этом больные жалуются на умеренные боли, треск или щелчки, усиливающиеся при ходьбе и особенно беге, часто отмечают ощущение нестабильности в голеностопном суставе, которое может быть связано с сопутствующим растяжением наружных связок.
При застарелых и рецидивирующих подвывихах можно без опасений проводить провокационные тесты с эверсией и тыльным сгибанием стопы, но необходимо не забывать, что эти тесты вызывают смещение сухожилий только в 50% случаев. При проведении тестов на нестабильность наружного отдела голеностопного и подтаранного суставов оказывается, что нестабильности нет.
Рентгенограммы голеностопного сустава могут выявить отрыв костного фрагмента от задней губы наружной лодыжки, что является патогномичным для переднего вывиха сухожилий. Такие краевые переломы встречаются от 15 до 50% вывихов.
Проведение МРТ не считается обязательным.
Лечение вывиха (подвывиха)
До сих пор обсуждается возможность консервативного лечения острых вывихов сухожилий малоберцовых мышц.
Stover и Bryan считают, что при остром вывихе можно ограничиться наложением гипсовой повязки на 5-6 недель. По мнению других специалистов, у подавляющего большинства больных при лечении острого вывиха различными способами иммобилизации (бинтование, ортез, гипсовая повязка с приподниманием наружного края обуви) происходит рецидив смещения.
Хотя консервативное лечение редко приводит к успеху, тем не менее, большинство ортопедов в остром периоде травмы прибегают к иммобилизации не менее чем на 4 недели и рекомендуют операцию только при рецидивах вывиха. По мнению McLennan, операция в остром периоде показана при наличии отрыва заднего corticalis наружной лодыжки, в основном, у спортсменов.
Выбор метода оперативного лечения острого вывиха зависит от типа повреждения и наличия (отсутствия) отрывного перелома заднего края лодыжки. Применяются подшивание retinaculum к наружной лодыжке, остеосинтез внутрикостным швом или спицами отломанного костного фрагмента. В послеоперационном периоде во всех случаях накладывается гипсовая повязка в среднем на 6 недель.
При хронических (рецидивирующих) вывихах лечение только оперативное. По данным Kean, наиболее популярными способами операции являются:
Но чаще используется комбинация операций в зависимости от преобладания обнаруженных во время вмешательства изменений.
Помимо классического переднего вывиха сухожилий малоберцовых мышц в литературе можно встретить описания случаев подвывиха одного из сухожилий внутри самого влагалища и подвывих внутри малоберцового желобка наружной лодыжки.
Подвывих внутри сухожильного влагалища описали McConkey и Favero у 28-летнего бегуна. Больной не отмечал эпизодов типичного переднего подвывиха сухожилий. При исследовании во время тыльного сгибания и эверсии стопы отчётливо был слышен треск и возникала боль за и ниже наружной лодыжки. Под местной анестезией была проведена операция – ревизия сухожилий. При этом оказалось, что при тыльном сгибании и эверсии сухожилие PBT с треском и щелчком смещалось под PLT. Авторы провели тонкую полоску, выкроенную из retinaculum над PBT, разделив сухожилия мягкотканной прокладкой. Наступило полное выздоровление.
Подвывих сухожилий внутри излишне широкой малоберцовой борозды наружной лодыжки у двух больных описал Harper. В одном случае был произведен тенодез PBT к PLT, а во втором – операция с изменением направления сухожилий.
Прошу прощения, что по-английски.
- Discussion:
- acute dislocation occurs by sudden forced dorsiflexion w/ concomitant eccentric contraction of the peroneal muscles;
- classic teaching that the tendon dislocation occurs from a combination of dorsiflexion and eversion (like
skiing),
where as other authors feel that the injury occurs from dorsiflexion and inversion (which accounts for
its
association with ankle instability);
- chronic peroneal tendon dislocation is often associated with recurrent ankle sprains, which lead to incompetency of
the peroneal retinaculum, and subsequent tendon subluxation;
- patho-anatomy:
- at the level of the ankle joint, the peroneal tendons lie in a groove in the posterior fibula;
- grove is present in (82%) fibulas, a transverse flat surface in 19 (11%), and a convex surface in 13
(7%);
- average width of sulcus, when present, is 6 mm;
- lateral border of the posterior fibular surface may form a bony ridge (2-4 mm) augmenting the sulcus;
- peroneus longus courses posterior to the brevis tendon, and then both tendons pass thru the common peroneal
synovial sheath, about 4 cm proximal to the lateral malleolus;
- synovial sheath passess through a fibro-osseous tunnel that is stabilized by the superior peroneal
retinaculum and by
the calcaneofibular ligament;
- superior peroneal retinaculum is the other primary constraint to peroneal tendon subluxation;
- retinaculum is formed as a confluence of the superficial fascia, and sheath of the peroneal tendons,
and periosteum of the distal fibula (about 2 cm proximal to the fibula tip);
- synovial sheath passes behind the distal fibula (retromalleolar sulcus), and the depth of the sulcus may be
related to
the propensity for peroneal subluxation;
- w/ peroneal tendon dislocation there is stripping of the periosteum from the lateral malleolus which
is in continuity with the superior peroneal retinaculum;
- the result is the creation of a false pouch posteriorly (similar to the false pouch created by a
shoulder Bankhart lesion);
- associated findings:
- anterolateral instability of the ankle is associated with laxity of the superior peroneal retinaculum;
- superior peroneal retinaculum is a secondary constraint to anterolateral ankle instability;
- degenrative changes and longitudinal splitting in the peroneus brevis tendon;
--------------------------------------------------------------------------------- Exam:
- there will be tenderness posterior to the lateral malleolus;
- subluxation of the peroneal tendons may be provoked by having the patient dorsiflex the foot
from a position of dorsiflexion and eversion;
- look for a prominence of the tendon w/ dorsiflexion and internal rotation;
- w/ chronic peroneal tendon subluxation, there will often be signs of ankle instability;
- w/ a questionable exam, consider a diagnostic lidocaine injection into the peroneal tendon sheath;
--------------------------------------------------------------------------------- Radiographs:
- need to assess mortise view of the ankle;
- look for shell-like avulsion fracture of the lateral malleolus (which indicates disruption of the peroneal
retinaculum) and dislocation of the peroneal tendons;
--------------------------------------------------------------------------------- Non Operative Treatment:
- ensure that the tendons are reduced before immobilization;
- place in plantar flexion in slightly inverted below knee cast for 6 wks
- note that conservative treatment for acute injuries in active young athletes, generally has a relatively high
recurrence rate (50%);
--------------------------------------------------------------------------------- Surgical Treatment:
- in active patients, surgical fixation of the disrupted sheath is treatment of choice.
- some surgeons perform peroneal groove deepening, tenoplasty, or bone block;
- if groove deepening is performed with care to preserve the periosteal flaps inorder to help secure
the tendon sheath to the posterior fibula;
- tenodesis should be performed 3-4 cm above the fibular tip and 5-6 cm below the fibular tip;
- in the Singapore operation, the false pouch is obliterated by suturing down the superior retinaculum to the
posterior fibula;
- a secure repair, requires drill holes to be made in the distal fibula;
- in some cases, a slip of Achilles tendon may be required to augment the repair;
- hazards: note that the sural nerve lies about 1 cm distal to the distal end of the fibula;
Static or dynamic repair of chronic lateral ankle instability. A prospective randomized study.
Recurrent dislocation of the peroneal tendon.
Traumatic dislocations of the peroneal tendons.
Arrowsmith SR, Fleming LL, Allman FL: Am J Sports Med 1983;11:142.
Acute rupture of the peroneal retinaculum.
Eckert WR, Davis EA: J Bone Joint Surg 1976;58A:670-673.
Dislocation of the peroneal tendons long term surgical treatment.
Escalas F, Figueras JM, Merino JA: J Bone Joint Surg 1980;62A:451-453.
Dislocation of the peroneal tendons.
Marti R: Am J Sports Med 1977;5:19-22.
Sliding fibular graft repair for chronic dislocation of the peroneal tendons.
Micheli LJ, Waters PM, Sanders DP: Am J Sports Med 1989;17:68-71.
Ankle injuries in skiing.
RE Leach and G Lower. CORR. Vol 198. 1985. p 127-133.
Peroneal tendon injuries.
HD Clarke MD et al. Foot and Ankle Internation. Vol 19. No 5. May 1998. p 281.
Дисфункция сухожилий стопы и голеностопа
Вдоль передней, медиальной (внутренней) и латеральной (наружной) поверхности голеностопного сустава располагаются очень важные в функциональном отношении сухожилия. Это сухожилие передней большеберцовой мышцы, сухожилие задней большеберцовой мышцы, два сухожилия малоберцовых мышц (длинной и короткой). Мощное ахиллово сухожилие располагается позади голеностопного сустава и прикрепляется к пяточной кости. Оно также может поражаться при различных состояниях, о которых мы поговорим в отдельном разделе.
- Тендинит, — это острое состояние, характеризующееся болью и отеком, связанными с микроповреждениями сухожилия, приводящими к развитию острого воспалительного процесса.
- Тендиноз, — это хроническое дегенеративное заболевание, характеризующееся наступающей со временем дегенерацией волокон сухожилия вследствие повторяющих нагрузок и процессов старения.
- Паратендинит, — это воспаление паратенона — тонкой соединительнотканной оболочки, окружающей сухожилие и обеспечивающей его беспрепятственное скольжение в сухожильном футляре.
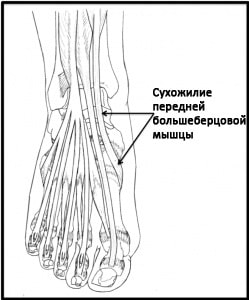
Рис. Сухожилие передней большеберцовой мышцы.
2. Брюшко задней большеберцовой мышцы начинается на задней поверхности большеберцовой и малоберцовой костей, а ее сухожилие идет вдоль задней поверхности внутренней лодыжки и на стопе прикрепляется к ладьевидной кости. Эта мышца осуществляет инверсию (внутреннюю ротацию) стопы и ее подошвенное сгибание в голеностопном суставе, однако основной ее функцией является поддержание продольного свода стопы. Сокращаясь, задняя большеберцовая мышца блокирует суставы среднего отдела стопы при ходьбе, и стопа тогда работает как жесткий рычаг. Разрыв сухожилия этой мышцы или даже его перерастяжение приводит к развитию плоскостопия.
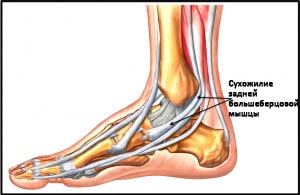
Рис. Сухожилие задней большеберцовой мышцы.
3. Длинная и короткая малоберцовые мышцы начинается на малоберцовой кости, а их сухожилия следуют вместе вдоль этой кости. На уровне голеностопного сустава сухожилия располагаются позади наружной лодыжки в борозде, ограниченной снаружи верхним удерживателем малоберцовых сухожилий. Сухожилие длинной малоберцовой мышцы следует по подошвенной поверхности стопы и прикрепляется к основанию первой плюсневой кости. Сухожилие короткой малоберцовой мышцы прикрепляется к наружной поверхности основания пятой плюсневой кости.
Малоберцовые мышцы осуществляют эверсию (наружную ротацию) и подошвенное сгибание стопы.
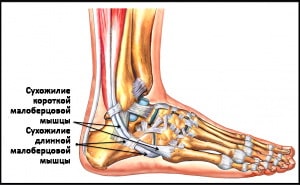
Рис. Сухожилия малоберцовых мышц.
Точная частота тендинитов в области голеностопного сустава неизвестна, однако имеющиеся данные позволяет полагать, что тендиниты сухожилий задней большеберцовой и малоберцовых мышц — довольно распространенные состояния. Сухожилие передней большеберцовой мышцы поражается реже, за исключением разве что молодых спортсменов, усиливающих тренировочных программы или начинающих заниматься бегом по наклонной поверхности.
Факторы риск развития проблем с малоберцовыми сухожилиями включают высокий свод стопы, которые могут наблюдаться в любом возрасте. Поражения сухожилия задней большеберцовой мышцы связаны с плоскостопием и чаще встречаются в возрасте 40-50 лет.
Патология сухожилия передней большеберцовой мышцы.
Тендинит сухожилия передней большеберцовой мышцы характеризуется болью и отеком на передней поверхности голеностопного сустава. Заболевание обычно возникает в среднем и пожилом возрасте. Причиной часто является физическая нагрузка или травма голеностопного сустава, возможно изменение характера физической активности или типа используемой обуви. Симптомы усиливаются при длительном стоянии и ходьбе и уменьшаются в покое. При осмотре выявляется локальная болезненность и иногда отек в области передней поверхности голеностопного сустава. Тыльное сгибание голеностопного сустава с сопротивлением нередко приводит к усилению выраженности симптомов.
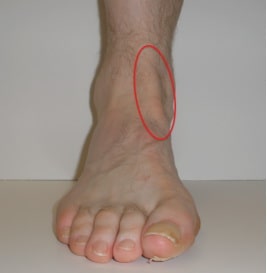
На рис. Локализация боли и отека при тендините сухожилия передней большеберцовой мышцы.
Факторами риска тендинита сухожилия передней большеберцовой мышцы является избыточное натяжение икроножной мышцы, ожирение, плоскостопие и физические нагрузки.
Патология сухожилия задней большеберцовой мышцы.
Тендинит сухожилия задней большеберцовой мышцы проявляется болью в области внутренней поверхности голеностопного сустава и свода стопы, которая усиливается при длительном стоянии и нередко сопровождается коллапсом (опущением) свода стопы и видимым выстоянием ладьевидной кости. Основными объективными признаками заболевания являются локальная болезненность по ходу сухожилия и в области его прикрепления к ладьевидной кости. Если имеет место только локальная болезненность в области прикрепления сухожилия, возможно имеет место не тендинит, а добавочная ладьевидная кость. Этот последний диагноз можно подтвердить рентгенологически.
Ревматоидные заболевания приводят к снижению прочности капсулы суставов и постепенному истончению сухожилий, и могут становиться причиной, в частности, дисфункции сухожилия задней большеберцовой мышцы.
Состоятельность сухожилия задней большеберцовой мышцы можно подтвердить, попросив пациента приподняться на носочек на одной ноге. Некоторые пациенты с выраженной тендинопатией просто не смогут приподняться на носочек одной ноги. Это может быть связано с болью или слабостью мышцы, либо и с тем, и с другим.
Патология сухожилий малоберцовых мышц.
Пациенты с тендинитом малоберцовых сухожилий предъявляют жалобы на боль и иногда отек вдоль задненаружной поверхности голеностопного сустава. Сопутствующее вовлечение икроножного нерва (за счет воспаления или повреждения расположенных рядом сухожилий) может вести к снижению чувствительности или ощущению жжения вдоль наружной поверхности стопы. Боль может локализоваться в области прикрепления сухожилия короткой малоберцовой мышцы к плюсневой кости, и, если этому предшествует свежая травма, необходима рентгенография для исключения перелома.
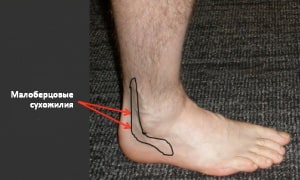
Рис. Локализация боли и отека при тендините сухожилий малоберцовых мышц.
При повреждении удерживателя малоберцовых сухожилий они могут выскальзывать из борозды наружной лодыжки на уровне голеностопного сустава. Такое состояние называется хроническим подвывихом малоберцовых сухожилий. Пациенты с этим заболеванием могут описывать ощущения щелчков в соответствующей области при физической активности, иногда подвывих удается спровоцировать при физикальном обследовании.
Наиболее точный метод диагностики заболеваний сухожилий это магнитно-резонансная томография (МРТ)
МРТ позволяет выявить признаки повреждения сухожилий, связок голеностопного сустава и дегенеративные изменения суставов стопы.
С помощью МРТ врач может отличить воспаление сухожилия (тендинит) от его разрыва.
При подозрении на патологию сухожилий обязательно назначается рентген. Рентгенография необходима для исключения повреждений костей и дегенеративных (артрозных) изменений голеностопного сустава и суставов стопы.
При поражениях сухожилия задней большеберцовой мышцы дополнительно выполняются специальные снимки в положении стоя для оценки выраженности плоскостопия.
Также на рентгенограммах можно выявить некоторые патологические изменения костей стопы, которые часто сопутствуют заболеваниям сухожилий. К ним относятся:
- добавочная ладьевидная кость.
- тарзальная коалиция (слияние костей предплюсны).
- перелом пятой плюсневой кости (перелом Джонса).
- артроз голеностопного сустава и суставов стопы.
У пациентов с тендинитами сухожилий в области голеностопного сустава нередко оказываются эффективными консервативные мероприятия. Вариантами таких мероприятий являются местное и пероральное применение нестероидных противовоспалительных препаратов, местные аппликации льда, иммобилизация голеностопного сустава, модификация физической активности, физиотерапия, ортезирование и отказ от таких видов физических нагрузок, которые связаны с частыми и резкими изменениями направления движения.
Пациентам с дисфункцией сухожилия задней большеберцовой мышцы и сформировавшимся на этом фоне плоскостопием (приобретенное плоскостопие взрослых) и неэффективном консервативном лечении может быть показан тот или иной вариант реконструкции стопы.
Обычно такие реконструкции включают перемещение другого сухожилия (длинного сгибателя пальцев) для замещения функции задней большеберцовой мышцы в сочетании с вмешательствами на костях (например, медиализирующая остеотомия пяточной кости).
Удаление добавочной ладьевидной кости и рефиксация сухожилия задней большеберцовой мышцы (операция Киднера) может быть показана пациентам с болезненной добавочной ладьевидной костью.
У пациентов с разрывами малоберцовых сухожилий и костными деформациями, которые приводят к постоянному истиранию сухожилий, могут быть эффективны шов сухожилий и удаление соответствующих костных образований. При небольших повреждениях малоберцовых сухожилий, когда оказывается неэффективным проводимое консервативное лечение, эффективен дебридмент и восстановление сухожилия.
В нашей клинике применяются только эффективные и современные методики хирургической коррекции заболеваний стоп и голеностопного сустава.
Оперативные вмешательства проводятся на современном медицинском оборудовании крупных мировых производителей.
Немаловажным является и то, что результат операции зависит не только от оборудования и качества металлофиксаторов, но и от навыка и опыта хирургов-ортопедов. Специалисты нашей клиники имеют большой опыт лечения заболеваний данной локализации в течение многих лет.
Читайте также:


