Высокое давление при ревматоидном артрите
Повышенное давление

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В последнее время проводилось немало исследований, в которых изучалось влияние хронического воспаления суставов на артериальное давление. На сегодняшний день установлено, что артериальная гипертензия у больных ревматоидным артритом встречается гораздо чаще, чем в общей популяции. Причем вероятность чрезмерного повышения давления напрямую зависит от активности патологического процесса в суставах. Следовательно, чем более тяжелая форма артрита у человека – тем выше вероятность развития у него артериальной гипертензии.
Наличие одновременно гипертонической болезни и деформирующего остеоартроза (остеоартрита) у людей преклонного возраста заметно ускоряет прогрессирование обоих заболеваний. Подобное сочетание очень часто приводит к нарушению кальциевого обмена и развитию остеопороза. Поэтому людям с гипертонией и остеоартритом показана заместительная терапия (препараты кальция).
Повышенное давление при артрите
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Чтобы разобраться, почему беспокоят суставы при беременности, необходимо рассмотреть возможность развития следующих состояний:
- Физиологические изменения.
- Артриты.
- Остеоартроз.
- Последствия травм.
Определение причины боли в суставах при беременности – главный компонент первичного этапа оказания медицинской помощи.
Если появляется артралгия при беременности, то сначала необходимо рассмотреть возможность физиологических причин.
Во-первых, на поздних сроках растет нагрузка на колени, из-за чего может появиться определенный дискомфорт в этой области.
Если говорить о ревматоидном артрите, то он имеет достаточно характерные признаки, указывающие на заболевание. К ним относят:
Красная волчанка тоже протекает с поражением соединительной ткани. Ее признаки сложно перепутать с другими заболеваниями:
- Высыпания на коже лица в виде бабочки.
- Артрит крупных суставов – колени, голеностопы, локти.
- Поражение почек (люпус-нефрит).
При беременности выявляются артриты различного происхождения, но прежде всего следует исключать именно системные заболевания.
- Резкие боли в суставе.
- Припухлость мягких тканей.
- Ссадины или кровоподтеки.
- Деформация сустава.
- Ограничение движений.
Нельзя забывать и о травматических повреждениях, которые не являются редкостью при беременности.
- Биохимический анализ крови (маркеры воспаления, ревмопробы и др.).
- УЗИ суставов.
- Магнитно-резонансная томография.
Показания и противопоказания к физкультуре
ЛФК при артрите назначается всем больным людям за редкими исключениями. Если человек слишком слаб для физических упражнений, используют комплексы микроупражнений и дыхательную гимнастику.
Гимнастика при ревматоидном артрите не назначается лишь при наличии противопоказаний:
- рецидив заболевания, о нём свидетельствуют сильные боли и острые процессы воспалительных реакций;
- системные признаки поражений, которые связаны с нарушением состояния органов: лёгкие, ССС, почки;
- наличие сопутствующих болезней хронического течения: инфекционные поражения, наличие дыхательной или сердечно-сосудистой недостаточности (ССН).
Перед проведением гимнастики при артрите важно провести консультацию со специалистом, он подберёт лучший комплекс движений и оценит его эффективность.
Что такое ревматоидный артрит
Современная диагностика сейчас легко может определить ревматоидный артрит ещё на начальных этапах. Однако зачастую в районных консультациях его предполагают в самый последний момент, когда уже есть деформация суставов.
Ревматоидный артрит относится к системным заболеваниям соединительной ткани. Заболевание хроническое, инфекционно-воспалительного происхождения, при котором поражаются и периферические мелкие суставы, и такие крупные суставы как наш позвоночник. Кроме того, разрушительные процессы настолько сильны, что суставы могут перестать выполнять свою функцию до полной неподвижности. Кроме прочего, ревматоидный артрит можно рассматривать как заболевание аутоиммунное. То есть защитная система организма воспринимает свои клетки, как инородные. Она реагирует на собственные клетки, как на вирусы и бактерии, направляя свою агрессию на собственный организм.
На протяжении многих лет и в нашей стране, и зарубежом ищут способы борьбы с ревматоидным артритом. Оно может иметь как острое начало, так протекать в вялотекущей форме. Не имеет сезонности, т.е. появления можно ожидать в любое время года. Ревматоидным артритом нельзя заразиться.
Причины появления отеков
Отеки при артрите – это прямое следствие воспалительного процесса в суставе. Они появляются из-за скопления инфильтрата в суставной сумке. При воспалительном процессе в крупных суставах увеличивается продукция синовиальной жидкости, что приводит к ее скоплению в сумке и развитию выраженной отечности.
Чем тяжелее воспалительный процесс, тем сильнее выражен отек. Особенность отеков при ревматоидном артрите заключается в том, что они увеличиваются во время ночного отдыха и постепенно проходят без лечения в течение дня. Это связано с тем, что после ночного отдыха человек начинает двигаться, трофика синовиальной жидкости постепенно нормализуется, а значит и отечность тканей спадает.
Отеки возникают на любых частях тела, однако наибольший дискомфорт человек испытывает при отекании стоп и голеней. Эти зоны сами по себе склонны к накоплению жидкости из-за особенностей местного движения крови и лимфы, а при патологиях суставов ситуация усугубляется еще больше, поэтому отекшие конечности быстро устают и сильно болят.
Факторы, увеличивающие вероятность развития выраженных отеков:
- застойная сердечная недостаточность;
- патологии почек;
- злоупотребление солью;
- варикозное расширение вен.
При застойной сердечной недостаточности отмечаются отеки ног и лица. В случае, когда на фоне этой патологии протекает ревматоидный артрит, отечность выражена очень сильно и требует комплексного лечения.
Соль приводит к задержке жидкости в организме. Злоупотребление солью влечет за собой сгущение крови, повышение артериального давления и уменьшение частоты мочеиспускания. В результате жидкость задерживается в организме, и появляются сильные отеки. При артрите это также грозит солевыми отложениями в суставах из-за нарушения выведения органических соединений в результате редкого мочеиспускания.
Отек стопы и голени при артрите часто выступает следствием варикозного расширения вен. Это заболевание влечет за собой нарушение кровообращения и движения лимфы в нижних конечностях. При злоупотреблении солью это становится причиной накопления жидкости в тканях нижних конечностей и приводит к сильным отекам.
Причины
Сниженный иммунитет и постоянные воспалительные процессы, возникающие при ревматоидном артрите, часто вызывают различные осложнения, перетекающие в хронические инфекции, проблемы с мочевыводящей и сосудистой системой. Проблемы с почками при заболевании суставов, возникают из-за уже имеющихся патологий, но могут возникать и как самостоятельный недуг.
Зачастую при ревматоидном артрите пациенты страдают васкулитом, амилоидозом и гранулематозом. К поражениям почек приводит использование глюкокортикостероидный препаратов, направленных на устранения воспалительного процесса и деформирующих изменений в суставах.
Амилоидоз классифицируют, имеет начальную, субклиническую, клиническую и терминальную стадию. Он имеет протеинурическую, нефротическую, отечно-протеинурическую, гипертоническую и хроническую фазу течения заболевания. К тому же заболевание может развиваться медленно, быстро прогрессировать и возникать в виде рецидивов. Также в медицине представлена и другая классификация недуга, представленная нефропатическим, эпинефропатическим, печеночным и смешанным вариантом амилоидоза.
Продукты, запрещенные при артрите
Продуктов, которые категорически нельзя есть при артрите – мало. Часть продукции исключают только на время обострения. Некоторые ингредиенты ограничивают в рационе. Каждый пищевой компонент только косвенно влияет на состав синовиальной жидкости и выработку провоспалительных веществ.
В диете нельзя употреблять высокоаллергенные продукты, которые провоцируют активацию воспалительных процессов.
Чего нельзя есть при артрите:
- шоколад;
- мед;
- дыню;
- креветки;
- бананы;
- хурму.
Некоторые виды овощей рекомендуется ограничить в рационе. К ним относят представителей семейства пасленовых:
Причиной является высокая концентрация соланина. Это вещество – ядовитый алкалоид, который содержится в представителях семейства пасленовых. Он влияет на нервную систему и опорно‐двигательный аппарат, может стать причиной развития псориатического воспаления.
Подробно об эффективной диете при псориатическом артрите, пошаговых рекомендациях для восстановления организма читайте в этой статье.
Соланин способствует усилению боли в суставах при артрите. Чтобы количество соланина уменьшилось, обрабатывайте овощи, не употребляйте их в сыром виде. В период обострения нельзя есть пасленовые более 2–3 раз за неделю. В период ремиссии кушайте овощи до 4–5 раз в неделю.
Если артрит подагрической природы, то запрещены к употреблению овощи, богатые пуринами. Среди них: фасоль, щавель, шпинат, горох. Эти продукты способны обострить подагру.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Мясо и копчености при артрите есть можно только в период ремиссии. При подагрической природе воспаления эти продукты строго ограничиваются до одного раза в неделю (в вареном виде).
Продукты, запрещенные при артрите:
- мясные бульоны;
- свинина;
- говядина;
- сало;
- колбасы;
- сосиски;
- печень;
- мозги;
- почки.
Из представленных продуктов в организме синтезируются провоспалительные цитокины и мочевая кислота. Они повышают активность ревматоидного артрита суставов.
Общие принципы лечения артрита правильным питанием читайте здесь.
Ведутся споры о пользе цельного молока (по причине содержания жиров), но единогласного мнения о запрете этого продукта нет. Диетологи утверждают, что при артрите нельзя употреблять молочные продукты в больших количествах.
Больше 3 стаканов в день нельзя пить:
- цельное молоко;
- кефир;
- ряженку.
Список продуктов, которые нужно строго ограничить:
- твердый сычужный сыр;
- брынза;
- сулугуни.
В сырах содержится большое количество соли. Она задерживает воду в организме, провоцирует появление отеков суставов и болей при артрите. Твердый соленый сыр способствует развитию приступа подагры из‐за высокой концентрации пуринов.
Диета при артрите коленного сустава описана в этой статье.
При артрите нельзя есть:
- перец;
- паприку;
- розмарин;
- мускатный орех.
Они задерживают воду и соль в организме, усиливая отеки суставов, способствуют выработке эйкозаноидов (провоспалительных веществ).
Примерный рацион питания при артрите голеностопного сустава читайте в этой статье.
При заболевании артритом нельзя есть легкоусвояемые углеводы и тугоплавкие жиры. Это приводит к нарушению микроциркуляции в капиллярах, что мешает постоянно синтезировать синовиальную жидкость и обновлять ее состав. Лишний вес на фоне употребления углеводов приводит к дополнительной механической нагрузке на сустав. Хрящевая поверхность стирается с последующим воспалением.
При артрите нельзя употреблять:
фаст‐фуд (картошку‐фри, чипсы);
Тугоплавкие жиры не перевариваются в организме. Они – источник провоспалительных компонентов (эйкозаноидов). Продукты наносят вред суставам и пищеварительной системе.
Нельзя есть при артрите продукты с высоким содержанием жиров животного и растительного происхождения. В жирах животного происхождения содержится большое количество холестерина, в растительных жирах – эйкозаноидов. Это способствует синтезу арахидоновой кислоты. Вещество в организме превращается в простагландины, что провоцирует воспалительные реакции и болезненные ощущения. Исключать эти продукты из рациона не нужно, следует их ограничить.
Жиры содержатся в таких продуктах:
- свинина;
- растительное масло;
- сливочное масло;
- сладости (пальмовый жир).
Избыток холестерина приводит к нарушению кровообращения. Замедленный кровоток ускоряет дегенеративные процессы в суставах. Замедляется регенерация хрящей и синтез синовиальной жидкости.
Артрит пальцев рук тоже можно вылечить с помощью правильного питания. Как это сделать, читайте в этой статье.
Консервы, маринады и соления относятся к перечню того, чего кушать при артрите суставов нельзя. Это объясняется высоким содержанием соли и пуринов. Употребление продуктов провоцирует активацию подагрического механизма воспаления суставов, стимулирует выработку провоспалительных белков. Они нарушают целостность хряща, приводят к изменению состава синовиальной жидкости.
В консервах содержатся опасные для суставов вещества:
Они разрушают суставной хрящ, повышают давление и вызывают остеопороз.
Нельзя во время артрита употреблять сладкие газированные напитки. Рекомендовано пить чистую воду, соки, компоты домашнего приготовления с минимальным количеством сахара. Сладкие газировки способствуют появлению лишнего веса, что приводит к стиранию суставов. Они стимулируют газообразование в кишечнике, из‐за чего там медленней всасываются полезные вещества.
Стоит отказаться от кофе и крепкого чая. Эти продукты вымывают кальций из костей.
При артрите нельзя пить алкоголь. Он способствует развитию приступа подагрического или ревматоидного артрита. Мочегонный эффект приводит к появлению отеков и болей из‐за дисбаланса электролитов (натрия, калия, хлора). Отечность сустава и околосуставной сумки сопровождается дополнительным износом хряща.
Подробно об особенностях питания при ревматоидном артрите, главных принципах диеты №10 и наиболее полезных веществах для воспаленных суставов читайте в этой статье.
О препарате
Дипроспан – это лекарство на основе бетаметазона. Препарат относится к группе кортикостероидов для системного применения. Лекарство выпускается в ампулах, содержащих суспензию для приготовления раствора.
Дипроспан при артрите вводится либо непосредственно в полость сустава, либо внутримышечно. Первый вариант предпочтительнее, так как быстро устраняет симптоматику, не оказывая негативного влияния на весь организм в целом.
- противовоспалительное;
- противоотечное;
- иммуносупрессивное;
- противоаллергическое.
Дипроспан при ревматоидном артрите назначают в исключительных случаях, когда необходимо срочно снять симптоматику болезни. Сегодня врачи все больше отдают предпочтение нестероидным противовоспалительным препаратам, цитостатикам и физиотерапии при артритах, избегая слишком частого назначения кортикостероидов.

Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
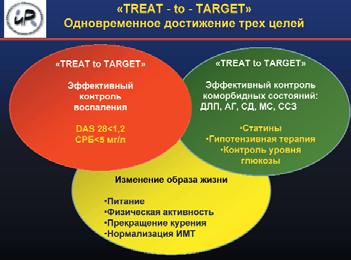
АГ в качестве единственного фактора риска встречается лишь у 7% больных РА. У подавляющего же большинства пациентов она выявляется в сочетании с другими факторами риска (дислипидемией, висцеральным ожирением, курением и др.), что повышает вероятность поражения органов-мишеней (атеросклероз, гипертрофия и ремоделирование миокарда левого желудочка), поэтому необходимо проводить одновременный скрининг всех ТФР ССЗ.
С одной стороны, эффективная противовоспалительная терапия занимает важное место в профилактике ССО и АГ, с другой – большинство препаратов, рутинно используемых для лечения РА, могут вызывать АГ или препятствовать ее эффективному контролю (НПВП, ГК, некоторые базисные противовоспалительные препараты). Использование лефлуномида при РА ассоциируется со снижением вероятности ССО, но риск их развития в 2 раза выше, чем при лечении метотрексатом. АГ, ассоциированная с лефлуномидом, выявляется у 2–10% больных РА. К механизмам повышения АД на фоне приема лефлуномида относят усугубление гиперсимпатикотонии и повышение влияния НПВП на почечный кровоток. Необходимо учитывать, что длительное (более 2 лет) применение даже низких доз ГК (4–6 мг) увеличивает риск развития АГ на 30%, более 5 лет – на 37%, а инфаркта миокарда – на 16%. Доказано 5-кратное возрастание риска ССО у больных, получающих ГК в дозе >7,5 мг/сут. Нужно сказать о генноинженерных биологических препаратах: все препараты этой группы могут вызывать инфузионные реакции в виде гипо- и гипертонии. Наши клинические наблюдения свидетельствуют о том, что в некоторых случаях повышение АД на фоне инфузий инфликсимаба, ритуксимаба и тоцилизумаба бывает очень выраженным, сопровождается ангинозными приступами и требует проведения интенсивной терапии.
Как обстоят дела с лечением АГ у больных РА? Процент больных РА, информированных о наличии у них АГ, получающих гипотензивную терапию и эффективно контролирующих АД, в 1,5 раза ниже, чем в общей популяции. Отсутствие эффективного контроля АГ при РА вдвойне печально, так как пациентов регулярно госпитализируют, они часто посещают ревматолога, т. е. имеют возможность следить за АД. Крайне важно, что АГ чаще не диагностируется у молодых больных РА, у которых как раз можно ожидать наибольшую пользу от ранней идентификации АГ и ее лечения. А эффективный контроль АД, как правило, отсутствует у пожилых больных, вероятно, в связи с наличием коморбидных состояний и низкой приверженностью лечению вследствие полипрагмазии.

Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Основная цель лечения больных АГ – максимальное снижение риска развития ССО и смерти от них. Для этого требуется снижение АД до целевого уровня, коррекция всех модифицируемых факторов риска (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражения органов-мишеней, лечение ассоциированных и сопутствующих заболеваний (ИБС, сахарный диабет).
При необходимости коррекции АД у больного РА на первом месте, как и в общей популяции, стоят немедикаментозные меры профилактики, которые включают отказ от курения; нормализацию массы тела (поддержание индекса массы тела на уровне 20–23 кг/м2, объема талии
- Назад
- Вперёд

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Содержание статьи
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
Читайте также:


