Вставили катетер после операции грыжи
Ключевая информация: эпидуральный катетер по методу Раца
- Показания к проведению эпидуральной катетеризации по Рацу:Хроническая боль в спине и седалищная боль вследствие ущемления нервов, грыжи межпозвоночного диска, радикулопатии (заболевание корешков спинномозговых нервов), эндоскопический осмотр эпидурального пространства
- Пребывание в стационаре: 2 дня, 3 ночи (4 инъекции)
- Реабилитация: Ограничение веса: 1 неделя -10 кг, 4 недели - 20 кг, физиотерапия
- Анестезия: Только местное обезболивание
- Мобилизация: Спустя 1 час после операции
- Принятие душа возможно: через 1 день после операции
- Продолжительность нетрудотоспособности: 1 неделя
- Занятия активными видами спорта: Плавание или бег спустя 3 недели после операции
- Литература по эпидуральной катетерной терапии
Что такое эпидуральная катетаризация по методу Раца?
Эпидуральный катетер по методу Раца- это инъекция (или серия инъекций) в позвоночник для лечения хронических болей в спине. Инъекция делается четыре раза в течение двух дней в стационаре.
Зачастую такая боль возникает по причине образования рубцовой ткани после хирургического вмешательства, грыжи межпозвоночного диска и заболеваний седалищного нерва.
Данное инъекционное лечение позволяет достичь быстрого и эффективного ослабления хронической боли и дискомфорта в поясничном отделе позвоночника без открытого хирургического вмешательства.
Заявление:
Эпидуральная катетеризация по методу Раца является эффективным методом облегчения боли в пояснице и седалищной боли.
Показания к проведению эпидуральной катетеризации по методу Раца
Уменьшение размера грыжи межпозвоночного диска при помощи эпидурального катетера по методу Раца
Существует несколько заболеваний, являющихся причиной сильной седалищной боли, отдающей в ногу или даже в стопу. Одна из самых важных причин грыжа поясничного отдела позвоночника. В таких случаях эпидуральная катетеризация по методу Раца может помочь снизить боль без хирургического вмешательства на позвоночнике. Главное преимущество при этом - отсутствие травм мягких тканей: эпидуральная катетеризация по методу Раца является надежным методом, не затрагивающим чувствительную область спинного мозга.
Специальный зонд вводится в позвоночный канал только через кожу и естественные разрезы у основания позвоночника.
Исследование эпидурального пространства спинного мозга с помощью эндоскопической диагностики
При помощи эпидурального катетера по методу Раца можно проводить не только качественное лечение, но и точную диагностику. В этом случае зонд может быть использован для управления инструментами, включая эндоскопические камеры диаметром в несколько миллиметров в пределах эпидурального пространства поясничного отдела позвоночника с целью визуального исследования причин болей в спине. Данный метод диагностики дает точное представление о расположении болезненного воспаления, межпозвоночной грыжи, стеноза позвоночного канала с защемления нервов.
Терминология эпидуральной катетеризации по методу Раца
- Острая боль при протузии или грыже межпозвоночного диска.
- Острая хроническая боль от раздражения нервных корешков
- Пост-нуклеотомический синдром – боль после операции
- Постоперационное рубцевание или фиброз
- Раздражение нервных корешков от механического воздействия
- Гипертрофирование тканей, окружающих спинной мозг либо костный артроз
Как врач может определить, подходит ли Вам лечение при помощи эпидурального катетера по методу Раца?
Данный метод лечения подходит лишь в случаях острой хронической боли. Для его проведения пациент должен иметь негативный опыт консервативного лечения болей в спине, составляющий не менее трех месяцев.
В некоторых случаях эпидуральный катетер по методу Раца может так же помочь после успешной микрохирургической операции по декомпрессии нервов, после которой могут остаться болезненные послеоперационные рубцы либо раздражения непосредственно вблизи спинного мозга.
Обследование МРТ подтвердит, либо опровергнет наличие раздражения нервных корешков. В целях безопасности инфильтрация должна быть проведена как минимум спустя шесть недель после последней эпидуральной инъекции.
Как проходит эпидуральная катетеризация по методу Раца
Как правило эпидуральная катетеризация по методу Раца проводится под местной анестезией. Пациент лежит на животе. Таким образом можно избежать рисков общего наркоза. Катетер остается в спинномозговом канале в течение двух дней, во время которых производится четыре введения медикаментов. В это время пациент может нормально двигаться и не ощущать боли. Гибкий катетер оснащен микроскопическим зондом, что помогает проводить точное освобождение и восстановление нервных корешков. Под местной анестезией он направляется к нужному месту по свободному пространству, которое окружает спинномозговой канал. Через введенный в позвоночный канал под рентгеновским контролем тонкий катетер к пораженному нервному корешку подаются специальные лекарственные растворы, обладающие рассасывающим, противовоспалительным и предотвращающим отечность действием.
В результате наступает контракция ткани, которая сдавливает нервный корешок. Таким образом, нагрузка на корешок снижается и устраняется основная причина возникновения боли.
Реабилитация после эпидурального катетера по методу Раца
- Избегать тяжелых нагрузок (максимум 10 кг) в течение одной недели
- В течение четырех недель разрешается поднимать максимум 20 кг.
- Избегать занятий спортом, в особенности оказывающих воздействие на позвоночник в течение трех месяцев (напр. гольф)
Процедура занимает 30-60 минут. Уже через час пациент может подняться. Однако нахождение в стационаре длится еще несколько дней. В течение этого времени проводится еще четыре аналогичных процедуры для введения медикаментов. Это необходимо для достижения максимальных результатов. При необходимости устранения дополнительной рубцовой ткани через несколько месяцев может потребоваться дополнительная инъекция.
Преимущества эпидурального катетера по методу Раца
В каких случаях Ваш специалист по заболеваниям позвоночника вынужден подобрать альтернативное лечение?
- Ревматизм
- Опухоли и неоплазмы
- Вертебральный перелом
- Стеноз позвоночного канала
- Дисфункция мочевых путей, половая дисфункция
- Заметная неврологическая симптоматика (онемение, паралич, упадок сил)
Эпидуральный катетер по методу Раца - это процедура, во время которой уменьшается сама грыжа и таким образом снижается давление на нервные корешки. Катетер имеет специальную форму и материал, которые способствуют его продвижению без повреждения его окружающих тканей, что сводит риски осложнений до минимума. Данный метод подходит в случаях неудачного микрохирургического лечения (открытая хирургия позвоночника). В зависимости от обстоятельств при помощи введения различных химически активных веществ мы достигаем осмотический эффект и снимаем раздражение нервного волокна.
Область, окружающая позвоночник довольно чувствительна по причине высокой плотности ее нервной ткани.
Образование рубцов после открытой операции на спине может привести к хроническому воспалению и потере ее функций, что являет причиной новых проблем. В таких случаях образовавшиеся рубцы могут быть удалены путем дополнительного воздействия ферментами, ускоряющего заживление тканей спинного мозга и пораженных нервных корешков.
Возможности и границы эпидуральной катетеризации по методу Раца
Возможности: При помощи эпидурального катетера по методу Раца можно вылечить межпозвоночную грыжу, а так же другие заболевания позвоночника, когда физиотерапия и открытая операция не принесли желаемого результата.
Границы: Такие сложные структурные повреждения как, например, дегенерация позвоночного диска с костными шпорами (остеофит), стеноз позвоночного канала, спондилолистез, дегенерированные диски и др. требуют проведения малоинвазивного (эндоскопического) вмешательства. Если Вам необходима информация об эффективном малоинвазивном лечении, пожалуйста, свяжитесь с нами.
Рекомендации к малоинвазивному лечению
При наличии межпозвоночной грыжи зачастую возникают хронические боли и потеря функций нервов.
Осложнения и побочные эффекты эпидуральной катетеризации по методу Раца
Данные проблемы могут быть устранены при помощи инъекции 10% солевого раствора во время эпидуральной катетеризации по методу Раца. Данный метод способствует устранению жидкости из грыжи, тем самым уменьшая объем и давление на окружающие ткани нерва. Кроме того, данная процедура имеет противозастойный эффект болезненных воспалений нервных корешков. Стоит заметить, что существуют точные клинические доказательства того, что эпидуральный катетер по методу Раца является эффективным методом лечения радикулопатии, обусловленной поражением нервных корешков или хронической боли в спине.
Общие принципы лечения пациентов после пластики грыжевых ворот местными тканями практически не имеют отличий ведения послеоперационного периода при других заболеваниях. Для профилактики дыхательных осложнений, послеоперационного пареза кишечника и тромбоэмболических осложнений проводят раннюю активизацию пациента. Кроме того, для профилактики тромбоэмболии лёгочной артерии показано применение компрессионного госпитального трикотажа и введение антикоагулянтов до полной активизации пациента. Антибактериальную профилактику с однократным внутривенным введением антибиотика за 1 ч до операции проводят пациентам с высоким риском инфекционных осложнений. Основными показаниями к введению антибиотиков в послеоперационном периоде служат наличие воспалительного инфильтрата или гематомы операционной раны, гипертермия, а также лечение воспалительных осложнений со стороны других органов и систем.
При применении синтетических эксплантатов, особенно при их расположении над апоневрозом, течение послеоперационного периода имеет свои особенности. Эти отличия - следствие широкой мобилизации кожных лоскутов и подкожной клетчатки от передней поверхности влагалищ прямых мышц или апоневроза наружной косой мышцы живота и наличия инородного тела в ране. Возникающие при этом нарушения оттока венозной крови и лимфы из подкожной клетчатки приводят к скоплению в ране большого количества серозного отделяемого и замедлению её заживления.
С целью профилактики образования сером необходимо проводить активное дренирование раневой полости двумя дренажами, расположенными между подкожной жировой клетчаткой и эксплантатом, сроком на 1-2 сут. Одновременно с активным дренированием используют дозированную компрессию раны при помощи эластичного бандажа, который позволяет равномерно прижимать кожные лоскуты к поверхности эксплантата, а брюшной стенке - полноценно участвовать в процессе дыхания. В последующем происходит постепенное уменьшение количества раневого отделяемого и его организация. Дополнительное удаление раневого отделяемого необходимо проводить при помощи пункций с частотой 1-2 раза в течение 10 дней.
Ношение эластичного бандажа после выполнения пластики передней брюшной стенки с применением синтетических эксплантатов показано в течение 1-2 мес. Использование бандажа в большие сроки нецелесообразно из-за ослабления мышц передней брюшной стенки и показано только при выполнении пациентом физической нагрузки. Приступать к физическому труду пациентам рекомендуется не ранее чем через 2-3 мес после выполнения оперативного вмешательства.
Послеоперационные осложнения
Причины возникновения послеоперационных осложнений достаточно многообразны и могут быть обусловлены как неправильным выбором метода пластики грыжевых ворот, так и нарушениями техники выполнения оперативного вмешательства. Все осложнения после выполнения грыжесечений условно разделяют на две большие группы: осложнения ближайшего и отдалённого послеоперационного периода.
Осложнения ближайшего послеоперационного периода
Гематома послеоперационной раны - следствие неадекватного гемостаза. Необходимо отметить, что при пластике передней брюшной стенки с применением эксплантатов требования к качеству выполнения гемостаза значительно возрастают. Это связано с тем, что применение данного вида пластики не позволяет надеяться на сдавление и тампонирование кровоточащих сосудов и может сопровождаться формированием обширных гематом. Основными мероприятиями, направленными на профилактику образования гематом, служат тщательный гемостаз, минимизация травматизации тканей передней брюшной стенки при их подготовке к эксплантации, применение в первые сутки после оперативного вмешательства компрессионных повязок и местной гипотермии.
Особое место в структуре послеоперационных осложнений после выполнения пластики с применением синтетических эксплантатов занимают гнойно-септические осложнения; они определяют особые требования к ведению пациентов. При появлении признаков нагноения послеоперационной раны производят разведение её краёв с применением тактики лечения в соответствии с классическими канонами гнойной хирургии. В случаях применения эксплантатов, изготовленных из монофиламентной нити, их удаляют только при формировании неподдающихся лечению гнойных свищей. При этом далеко не всегда иссекают весь эксплантат, чаще ограничиваются его резекцией.
Большое значение для профилактики развития раневых гнойно-септических осложнений имеет соблюдение принципов асептики. Недопустимо применение эксплантатов, стерилизация которых проводилась не в заводских условиях, и тем более после повторной стерилизации. Кроме того, фиксацию эксплантата и ушивание операционной раны также необходимо проводить инертным шовным материалом, прошедшим качественную заводскую обработку.
Нагноение послеоперационной раны может быть обусловлено и нарушениями техники выполнения хирургического вмешательства: отсутствием герметичности послеоперационной раны и мест установки дренажей, несоблюдением принципов постоянной аспирации раневого отделяемого. В этих случаях необходимо применение глухого шва послеоперационной раны, тщательный контроль за эффективностью функционирования дренажей и их раннее удаление (на 2-е-З-и сутки после выполнения оперативного вмешательства) с последующим выполнением пункций остаточной полости.
При проведении пластики с натяжением тканей и перемещении содержимого грыжевого мешка в брюшную полость, в особенности при уменьшении её объёма, развивается повышение внутрибрюшного давления, которое определяет ряд системных нарушений (табл. 68-3).
Таблица 68-3. Функциональные нарушения при абдоминальном компартмент-синдроме
| Система | Функциональные нарушения |
| Сердечно-сосудистая | Снижение венозного возврата крови, увеличение общего периферического сосудистого сопротивления, снижение сердечного выброса, увеличение ЦВД и давления заклинивания лёгочной артерии |
| Система дыхания | Увеличение пикового инспираторного давления, увеличение сопротивления, гипоксемия, гиперкапния, ацидоз, снижение динамического комплаенса |
| Система мочеотделения | Снижение почечного кровотока, снижение клубочковой фильтрации, снижение реабсорбции глюкозы, олигурия или анурия |
| Система пищеварения | Снижение перфузионного давления органов желудочно-кишечного тракта, снижение мезентериального кровотока, парез кишечника |
| Центральная нервная система | Повышение внутричерепного давления, снижение перфузионного давления головного мозга |
В зависимости от уровня повышения внутрибрюшного давления выделяют четыре степени абдоминального компартмент-синдрома:
- I степень - 10-15 мм рт.ст.;
- II степень - 15-25 мм рт.ст.;
- III степень - 25-35 мм рт.ст.;
- IV степень - более 35 мм рт.ст.
Клинические симптомы проявления абдоминального компартмент-синдрома неспецифичны. Ежедневный осмотр и пальпация живота также не дают точных представлений о величине внутрибрюшного давления. В связи с этим для специфической диагностики абдоминального компартмент-синдрома в раннем послеоперационном периоде необходимо проводить ежедневный мониторинг внутрибрюшного давления, которое может быть измерено как прямым методом посредством дренажей, так и непрямыми методами через полость желудка, в бедренной вене или в мочевом пузыре.
Наиболее простой способ определения давления в брюшной полости - измерение давления внутри мочевого пузыря. Хорошо растяжимая и эластичная стенка мочевого пузыря при объёме содержимого не более 100 мл выполняет функцию пассивной мембраны и с высокой точностью отражает внутрибрюшное давление. Техника измерения внутрибрюшного давления аналогична таковой при определении ЦВД. При измерении давления пациент должен находиться в положении лёжа на спине строго на горизонтальной поверхности. Для определения давления используют мочевой катетер Фолея, через который в мочевой пузырь вводят 50-100 мл стерильного 0,9% раствора натрия хлорида. Величину давления оценивают по уровню жидкости в сообщающемся капилляре при помощи измерительной линейки, принимая за ноль верхний край лонного сочленения. При угрозе развития данного синдрома внутрибрюшное давление необходимо измерять каждые 2-4 ч, не дожидаясь появления его первых клинических признаков.
Избежать развития абдоминального компартмент-синдрома позволяет, главным образом, правильный выбор адекватного способа пластики грыжевых ворот. Определённую роль отводят также профилактике развития пареза кишечника. Единственный эффективный метод лечения уже развившегося абдоминального компартмент-синдрома - хирургическая декомпрессия, достоверно снижающая летальность; её необходимо выполнять по жизненным показаниям даже после пластики передней брюшной стенки. Без проведения хирургической декомпрессии летальность больных с IV степенью абдоминального компартмент-синдрома достигает 100%.
Осложнения отдалённого послеоперационного периода
Рецидив грыжи - одно из поздних осложнений операции грыжесечения. Основные причины возврата заболевания - слабость собственных тканей пациента, технические погрешности выполнения операции, а также чрезмерные физические нагрузки при отсутствии сформированного прочного рубца.
Чрезмерное натяжение сшиваемых тканей - основная причина рецидива грыжи. Неоспоримым считают факт, что частота рецидива значительно ниже при ненатяжной пластике с использованием синтетических эксплантатов. Рецидив грыжи при пластике эксплантатом развивается в результате смещения сетки или выхождения грыжевого образования через не укреплённый сеткой дефект апоневроза. Смещение сетки обычно происходит из-за её частичного или полного отрыва в результате нарушения техники её фиксации или в результате резкого повышения внутрибрюшного давления в ранние сроки после операции, когда ещё не образовался достаточно прочный рубец, удерживающий сетку.
Невралгия после выполнения стандартных видов пластики - достаточно редкое осложнение. Её развитие, как правило, связано с погрешностями хирургической техники выполнения пластики и, в частности, с попаданием в шов нервных стволов или их сдавлением. Для предупреждения возникновения невралгий во время выполнения хирургического вмешательства необходима отчётливая визуализация нервных стволов, а фиксацию эксплантата необходимо выполнять швами, параллельными ходу нервных стволов. Кроме того, прорастание эксплантата соединительной тканью и образование плотной рубцовой ткани с вовлечением в процесс нервных волокон также считают одной из причин возникновения болевого синдрома в позднем послеоперационном периоде.
При возникновении хронической невралгии проводят консервативную терапию, включающую введение нестероидных противовоспалительных препаратов, витаминов группы В и физиотерапевтическое лечение. При неэффективности консервативной терапии выполняют повторное хирургическое вмешательство, направленное на полное или частичное удаление эксплантата или невротомию.
Заключение
В истории развития учения об оперативном лечении наружных брюшных грыж примечателен кардинальный перелом, наступивший на рубеже прошлого и нынешнего столетий. Конструктивная критика отдельных традиционно утвердившихся оперативных приёмов привела к их переоценке и пересмотру основ современной герниологии. Кроме того, оперативная техника обогатилась эндоскопическими технологиями и принципиально новыми методами аллопластики с применением надёжных биологически инертных синтетических материалов. Удалось значительно расширить возможности радикального излечения вентральных, послеоперационных и рецидивных грыж с чрезмерным дефектом мышечных и апоневротических тканей, которые считались не поддающимися лечению. Современные технологии лечения стали доступными широкому кругу хирургов. Такая демократизация оперативного метода здесь особенно важна, поскольку речь идёт о лечении болезни, занимающей видное место в повседневной хирургической практике.
Наш эксперт:

Доктор Ханнс Харцманн, главный врач Олимпийской Сборной Германии по футболу, баскетбольного клуба Бавария Мюнхен. Дипломированный массажист, физиотерапевт, остеопат и хирург - cпециалист по консервативному и минимально инвазимному лечению позвоночника и повреждений мышечно-связачного аппарата. Ранее руководитель отделения хирургии позвоночника Университетской клиники г. Мюнхен Особености: уникальное сочетание специальных знаний и опыта работы с мышечно-связачным аппаратом в качестве практикующего массажиста и остеопата, а так же многолетний опыт проведения операций на позвоночнике в качестве хирурга.
Консервативные методики лечения позвоночника:
Необходимые предварительные исследования:

Для планирования процедуры рекомендуется представить соответствующие данные визуализации отдела позвоночника, подлежащего лечению (шейный отдел позвоночника, грудной отдел позвоночника, поясничный отдел позвоночника) в форме рентгенографии или компьютерной томографии (КТ) или, в идеале, магнитно-резонансной томографии (МРТ). Кроме того, в рамках планирования и перед проведением данного вмешательства в отдельных случаях рекомендуется пройти неврологическое обследование, которое, по возможности, позволит исключить последующие неврологические первопричины (боли). Кроме того, эпидуральное вмешательство с применением катетера не должно проводиться на фоне длительного/постоянного приема препаратов, разжижающих кровь (аспирин, плавикс, клопидогрел, маркумар или т.п.).
Лечение методом эпидуральной катетеризации по Рацу, как правило, осуществляется под так называемой аналгоседацией, проводимой коллегами-анестезиологами. Таким образом, перед осуществлением проводимого вмешательства необходимо составить соответствующий протокол анестезии и, при необходимости, провести дополнительные исследования.
Какие клинические картины в области позвоночника можно успешно лечить с помощью метода так называемой эпидуральной катетеризации?
Эпиневролиз и имплантация эпидурального катетера - это перспективные методы лечения в том случае, если по данным достаточно подробного обследования, причинами (заболевания) являются раздражение нервных корешков за счет их компрессии - например, материалом межпозвоночного диска - или дегенеративных процессов. Поэтому в дополнение к визуализационной диагностике рекомендуется провести дообследование, используя соответствующую схему инфильтрации (так называемой сегментарной перирадикулярной инфильтрационной терапии (ПРТ)). Таким образом можно очень хорошо выявить соответствующие сегменты позвоночника, что позволит достичь наилучшего терапевтического успеха при установке эпидурального катетера. Как правило, терапевтические возможности так называемой эпидуральной катетеризации выходят за рамки всего лишь одного сегмента или нервного корешка. Однако этот вариант возможен только в контексте оказания первичной медицинской помощи и имплантации катетера в первый интервенционный день.

Самой перспективной является имплантация эпидурального катетера при значительных протрузиях или грыжах межпозвоночных дисков, которые не требуют срочного микрохирургического/эндоскопического лечения. С другой стороны, установка эпидурального катетера категорически исключена при постоянных параличах или парестезиях, которые не удалось устранить после проведения ПРТ.
Особенно перспективным является лечение методом эпидуральной катетеризации и при так называемом постнуклеотомическом синдроме. Это боли, возникающие после проведенных операций на межпозвоночных дисках, с образованием соответствующих рубцов или с редицивирующим смещением межпозвоночных дисков, не требующие экстренного и повторного хирургического вмешательства. В данном случае это возможно. С помощью метода так называемой эпидуральной катетеризации можно легко и надежно удалять имеющиеся спайки в процессе так называемого невролиза.
Показания к проведению так называемого эпиневролиза с использованием катетера по Рацу:
Симптоматические протрузии межпозвоночных дисков и грыжи межпозвоночных дисков средней и высокой степени тяжести, сегментарные сужения межпозвоночных отверстий и спинномозгового канала, постнуклеотомический синдром или постдискэктомический синдром.
Как работает так называемый эпиневролиз с использованием катетера по Рацу?
С помощью нижнего эпидурального катетера можно подвести специальный промывочный катетер в спинномозговом канале с миллиметровой точностью, до самой причинной точки компрессии. При этом через отдаленный прокол и специальный мягкий зонд под управлением преобразователя изображений удается успешно продвинуть этот специальный катетер точно до уровня расположения соответствующей проблемы с межпозвоночным диском. При этом обычно возможно подвести и поместить катетер до уровня L1- L 2.
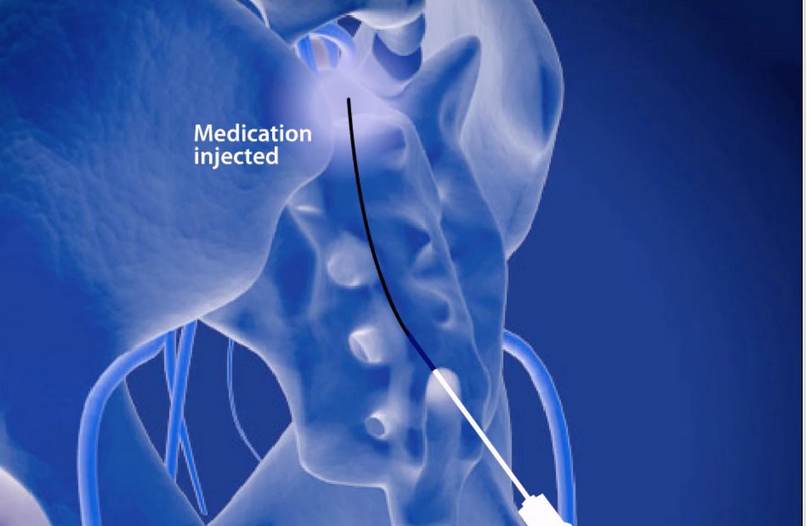
Процедура эпидуральной катетеризации:
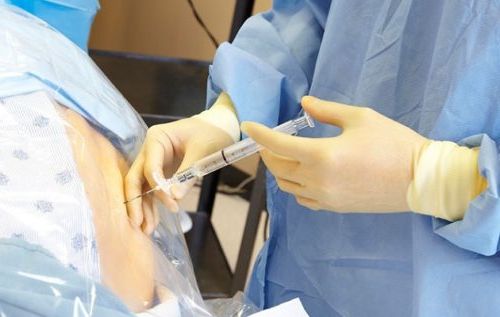
Сразу же после процедуры пациент должен оставаться в постели на протяжении одного-двух часов. Чуть позже можно без проблем вставать (поначалу с помощью медперсонала). Процедура, как правило, стационарная, и поэтому в течение двух суток важно наблюдаться у врача, чтобы предотвратить нежелательное смещение катетера. В первый послеоперационный день катетер осматривается в положении лежа на боку и заполняется в соответствии со схемой его заполнения. На второй послеоперационный день эта же схема повторяется, а затем катетер удаляется. В отдельных случаях может потребоваться удалить катетер уже в первый послеоперационный день из-за воспалительных изменений, а также анатомического сужения во избежание последующего механического раздражения.
После проведения так называемой терапии методом эпидуральной катетеризации пациент в течение 10-14 дней не должен испытывать высоких физических нагрузок. В некоторых случаях рекомендуется носить так называемый ортез для поясничной области. При необходимости следует начинать индивидуальную рекомендованную программу тренировок или реабилитации не ранее, чем через 10-14 дней после проведения вмешательства.
В отдельных случаях через определенный промежуток времени может возникнуть необходимость в повторном проведении эпиневролиза с применением эпидурального катетера для достижения - по возможности - оптимального неоперативного результата.

В целом, с помощью так называемого эпиневролиза и имплантации эпидурального катетера можно с большим успехом лечить протрузии и грыжи межпозвоночных дисков высокой степени тяжести малоинвазивным и только интервенционным путем. Таким образом, можно полностью отказаться от более серьезного хирургического вмешательства, если дело не дошло до сильно выраженного ощущения онемения и паралича. Шансы на успех этой эпидуральной терапии при соответственно хорошем предварительном обследовании и планировании составляют 80-90% для симптомов, описанных в данном тексте.
Индивидуальный профиль риска при проведении так называемого вмешательства с использованием эпидурального катетера ограничивается локальной точкой входа в области крестцового отверстия. Соответственно, речь идет об общем риске заражения хирургической инфекцией, особенность которой состоит в том, что микробы извне могут быть занесены через этот катетер в эпидуральное пространство. А значит, в отдельных случаях перед проведением интервенционного вмешательства может потребоваться проведение терапии антибиотиками широкого профиля.
Читайте также:


