Воспалительный процесс суставных тканей
Воспаление мягких тканей суставных соединений является реакцией на инфекцию или патологию в организме. К основным симптомам можно отнести: боль, покраснение и припухлость в зоне поражения. Вызывать этот процесс способно множество заболеваний. Для эффективного лечения необходимо выявить причину и устранить ее. Терапия включает в себя как консервативное лечение, так и хирургическое.

Если суставная боль сопровождается нарушением работы сердца и дыхательной системы, необходимо срочно обратиться к врачу.
Причины и симптомы
Воспалительный процесс чаще всего затрагивает такие суставы: тазобедренный, коленный, локтевой, плечевой и голеностопный. Заболевания, характеризующиеся воспалением околосуставных тканей, можно рассмотреть в таблице:
| Название | Характеристика | Причины | Симптоматика |
| Бурсит | Воспалительный процесс в бурсе (слизистая сумка сустава) | Травмы или инфекции | Локализованная, четко ограниченная, припухлость в области сустава |
| Покраснение кожи и болевые ощущения при пальпации | |||
| Ограничена двигательная функция | |||
| Синовит | Воспаление синовиальной оболочки с накоплением избытка жидкости (чаще колена) | Инфекции, травмы или артроз | Область коленного сустава увеличивается в объеме |
| При нажатии отмечается флюктуация | |||
| При гнойной форме повышается температура и появляются признаки общей интоксикации | |||
| Остеоартрит | В области сустава образуются отростки, ведущие к воспалению в связках, тканях и сухожилиях | Возраст, наследственность, травмы, ожирение | Появление болевого синдрома после движений |
| Хруст в суставе, ограничение подвижности | |||
| Область поражения находится в напряжении | |||
| Подагра | Разновидность артрита, когда в суставе образуются отложения кристаллов натрия, что и ведет к воспалению | Повышение мочевой кислоты в крови | Острая боль в ночное время |
| В области сустава происходит набухание и уплотнение ткани | |||
| Пораженный участок становиться красным | |||
| Ревматизм | Поражение соединительной ткани, что передается генетически | Осложнение инфекционных заболеваний | Чаще поражаются крупные суставы |
| Боль резкая, в больной области происходит опухание |
Диагностика
Так как воспаление может возникать по многим причинам, основная задача диагностики — выявить болезнь, провоцирующую патологический процесс. Используют такие методы:
- Сбор анамнеза. Необходимо выявить связь болезни суставных соединений с перенесенными травмами или заболеваниями.
- Пальпация пораженного участка.
- Лабораторные анализы крови и мочи. Необходимо также установить уровень мочевой кислоты.
- Ультразвуковое исследование.
- Для выявления причины воспаления проводится рентгенография.
- Компьютерные методы диагностики (томография, МРТ).
- Биопсия узелков.
- Исследование синовиальной жидкости.
Методы лечения
Терапия воспалительного процесса должна быть направлена на лечение причины. В общий комплекс устранения воспаления входят:
- Фиксирование больной области для уменьшения ее двигательной активности.
- Применение нестероидных противовоспалительных средств.
- Для купирования болевых ощущений можно принимать анальгетики.
- Помогают справиться с воспалением кортикостероиды.
- Для снятия неприятных симптомов можно использовать препараты наружного применения (мази, гели).
Если консервативное лечение не дает положительной динамики или болезнь находится в запущенной форме, проводится оперативное вмешательство.
Как предупредить?
Для того чтобы не допустить заболеваний суставов, необходимо снизить нагрузку на них. Нужно следить за своим весом, заниматься спортом. Защиту суставных соединений обеспечивают мышцы, поэтому их рекомендуется тренировать и держать в тонусе. Профилактикой также является сбалансированное питание. Необходимо избегать инфекционных заболеваний и правильно их лечить, не допуская осложнений.

- 13 Августа, 2018
- Ортопедия и травматология
- Мария Иванова
Отек мягких тканей – это поражение, при котором большое количество жидкости скапливается в межклеточном пространстве. Такое состояние в большинстве случаев возникает по причине закупорки лимфатических путей. Устранять воспаление мягких тканей, вне зависимости от места его появления, важно с помощью комплексного лечения, которое назначит лечащий специалист.
Симптомы воспаления в тканях
Важно детально рассмотреть общее состояние организма при воспалительном отеке мягких тканей. Все отеки, которые появляются на теле человека, обладают схожими симптомами и особо не отличаются друг от друга.
На начальной стадии поражения больной может чувствовать боль в конкретном месте (там и начинается процесс воспаления). В течение нескольких часов либо дней воспаленный участок начинает сильно отекать, повышается температура тела пациента, происходит гипертермия.
Если отек гнойного типа, то ткани не только подвергаются сильному воспалению, но и со временем начинают отмирать. При таком поражении у больного значительно возрастает температура тела, может возникнуть лихорадка. В этом случае все симптомы будут говорить о том, что в организме находятся вредные вещества.

Главной причиной заболевания является поражение организма человека инфекцией, в результате которой воспаление распространяется по всему телу. Особо сложно пациент переносит воспаления на лице. Иногда они действительно подвергают опасности жизнь и здоровье больного. При воспалении тканей на лице важно незамедлительно обратиться за помощью к врачу, затягивать в этом случае крайне опасно. Важно помнить, что большие скопления гноя начинают самостоятельно вскрываться. Устранять экссудат своими усилиями без консультации доктора нельзя.
Виды поражений
Вся симптоматика воспаления мягких тканей разделена на отдельные группы. Выделяют следующие классификации воспаления:
- процесс воспаления;
- болевые ощущения, связанные с травмированием области;
- интоксикация организма;
- лимфостаз;
- трудности с метаболизмом;
- появление трофических язв.
Основная классификация
Специалисты определяют несколько разновидностей воспалительных процессов мягких тканей. В медицинскую группу включены следующие формы поражения:
- Появление фурункулов. Такое воспаление мягких тканей обусловлено формированием скоплений гноя. С течением времени экссудат начинает поражать ткани в области волосяного фолликула, а также вокруг соединительной ткани, которая находится рядом с прыщиками.
- Фурункулез – второй вид воспаления. Его принято относить к болезням хронического характера. Патология в короткие сроки распространяется по мягким тканям. На поверхности кожи лица и тела при таком поражении появляется большое количество фурункулов. В зависимости от стадии заболевания, образования могут быть крупными либо мелкими.
- Карбункул – это острый процесс, распространяющийся на волосяные фолликулы и сальные железы. Нужно отметить, что образования распространяются не только по коже, но и затрагивают подкожную клетчатку.
- Абсцесс – поражает определенный участок тканей, причиной является гной, который со временем скапливается в большом количестве и локализуется. В дальнейшем абсцесс поражает и внутренние органы.
- Бурсит – еще одна форма воспаления, которое в большинстве случаев затрагивает синовиальные сумки. Внутри начинает скапливаться экссудат.
- Мастит – воспаление, происходящее в молочных железах женщин и мужчин.
- Панариций – воспаление мягких тканей пальцев рук и ног человека. В некоторых случаях воспалительный процесс также распространяется на суставы и костную ткань больного.
- Парапроктит – воспалительный процесс, затрагивающий ткани прямой кишки.
- Гидраденит - воспаление тканей потовых желез.
- Лимфаденит – воспаление, которое распространяется на лимфатические узлы.
Основные причины
К главной причине воспалительного процесса в тканях относят поражение организма бактериями и опасной инфекцией. В большинстве случаев это происходит при поражении стафилококками. Редко инфекцией выступает кишечная палочка и другие анаэробные бактерии.
По поверхности тела воспаление разносится посредством расчесов, а также из-за несоблюдения правил личной гигиены.
Ухудшение патологии
У любой болезни все воспалительные процессы делятся на основные стадии, которые со временем начинают прогрессировать. На первой стадии заболевания больной не ощущает никакой отрицательной симптоматики. Сначала в области инфицирования начинает нарушаться кровообращение, после полностью заражаются мягкие ткани. При начале воспаления капилляры могут значительно уменьшиться в размере, а мышцы гипертрофироваться и потерять прежнюю структуру.
При отсутствии эффективного лечения на первой стадии поражения заболевание начинает стремительно переходить на следующий уровень. На второй стадии все ткани в пораженном месте начинают сильно отекать, у больного возникают первые болевые ощущения. Под воспаленной тканью скапливается лишняя жидкость (ее становится настолько много, что пораженная область начинает увеличиваться в размерах, появляется отек).
На второй стадии поражения не следует начинать прием обезболивающих средств, чтобы избавиться от боли. Не нужно пытать начинать самостоятельное лечение, лучше всего сразу же отправиться к врачу, чтобы тот смог определить точную причину поражения. На третьей стадии заболевания у пациента может произойти нагноение тканей, что опасно для здоровья.
Лечение воспалительного процесса
Лечение воспаления мягких тканей начнется с противовоспалительных мероприятий, антибактериальной терапии, а также улучшения иммунитета. Если выбранный способ лечения не приносит никакого эффекта, то в обязательном порядке проводится операция по устранению очага поражения.
Степень выраженности болезни в разы уменьшается, если воспаление вскрывается самостоятельно. Но на любой стадии очаги поражения важно тщательно обеззараживать и дезинфицировать.
Существуют действенные способы, которые помогут снять воспаление мягких тканей:
- бактерицидное лечение. Оно включает в себя прием антибактериальных медикаментов;
- лекарства, помогающие избавиться от воспаления: УВЧ-терапия, использование электрофореза с раствором кальция хлорида;
- улучшение иммунной системы;
- интенсивная терапия;
- облучение;
- регенеративное лечение;
- анестетики для улучшения состояния пациента;
- инфракрасное облучение;
- прием антибиотиков при гнойном воспалении мягких тканей.
Поражение стопы
В зависимости от конкретной причины появления, отек стопы может обладать хроническим или же эпизодическим характером. Отек стопы в большинстве случаев появляется по причине сердечной недостаточности, заболевания почек либо печени. Также причиной воспаления мягких тканей стопы может быть физическое воздействие со стороны, к примеру, удар стопы об угол либо перелом.
Разрыв связок, растяжение, вывихи и различные смещения – также распространенные причины отечности. Воспаление может произойти из-за подвывиха стопы, перелома костей пальцевых фаланг, повреждения плюсневых костей стопы, врожденных анатомических нарушений.
Отек стопы проходит на фоне сильной боли и дискомфорта, которые появляются по причине усиления нагрузки на голеностопный сустав и воспалительного процесса. Способ лечения стопы будет выбираться с учетом причины возникновения воспаления.
Отечность нижних конечностей
Воспаление мягких тканей ног происходит при нарушении венозного лимфатического тока, увеличения проницаемости капилляров, трудности со связыванием жидкости и белков. К отеку и воспалению могут привести переломы конечностей, сильный ушиб колена, разрыв сухожилий либо связок.

Воспаление мягких тканей ноги приводит к сильной отечности определенного участка. Выраженную форму патология приобретает при артритах и бурситах. При этом больной жалуется на наличие сильной боли и на красноту кожи.
Поражение мягких тканей руки
В большинстве случаев воспаление мягких тканей руки происходит медленно (в течении нескольких лет), а симптоматика усиливается постепенно. К симптомам начала воспаления относят:
- неприятные ощущения, болезненность возле лучезапястного сустава;
- при движении больной рукой можно услышать хруст;
- заметны отеки, краснота на коже, повышается температура рядом с пораженным местом или суставом;
- ухудшается подвижность конечности, тяжелее дается захват предметов.
На ранних стадиях поражения пациент ощущает дискомфорт и боль в месте пораженного сустава при резких движениях (при сгибании руки либо отведении первого пальца в сторону). Особенно сильно боли проявляются при смене погоды либо в ночное время.
Без оказания нужных лечебных мероприятий патология перерастает в хроническую форму, которая проходит совместно с дистрофическими изменениями тканей:
- сухожилия становятся толще;
- начинается процесс окостенении;
- лучевые и локтевые ткани разрастаются, появляются остеофиты.
В конце всех процессов костно-фиброзный канал сужается, вдавливая соединенный нерв и сосуды, которые находятся близко к сухожилию. Ущемление нерва происходит с:
- сильной болью острого характера;
- понижением температуры тела, болевыми ощущениями в руке;
- чувством покалывания и онемения возле руки.
Борьба с поражением
Патологии данного типа принято лечить консервативным путем. Если воспаление мягких тканей вторичной формы и происходит на фоне другого заболевания, то с самого начала важно устранить первопричину.
Для эффективного лечения важно обеспечить больной конечности полный покой и комфорт. Для этого руку сгибают в локте и фиксируют в таком положении специальной повязкой. Для наилучшей фиксации лучше всего воспользоваться лучезапястными ортезами.
Лекарственные препараты врач выписывает для снятия болевых ощущений у пациента и устранения воспаления. Больной должен принимать нестероидные противовоспалительные медикаменты (как в виде мазей, так и в форме таблеток). В некоторых случаях дополнительно выписывают глюкокортикостероиды.
Воспаление сустав кисти
Первые симптомы острого воспаления мягких тканей суставов настолько выражены, что выявить поражение можно самостоятельно еще до похода к врачу: у метеозависимых людей при резкой смене погоды появляются сильные боли в суставах – первый симптом воспалительного процесса.
В некоторых случаях поражение протекает в скрытой форме, но на протяжении нескольких лет симптомы набирают обороты. При хронической форме воспаление часто выявляется уже на той стадии, когда восстановить сустав и устранить изменения в нем не получается.
Основные симптомы артрита:
- болезненные ощущения, которые часто появляются совместно с повышением температуры тела. При хроническом поражении боли усиливаются после покоя конечности;
- скованность по утрам, которая продолжается от 2 до 20 минут;
- чувство онемения либо покалывания в месте воспаления, характерный хруст при движении;
- заметная отечность тканей;
- нарушение структуры сустава при долгом воспалении кисти руки.
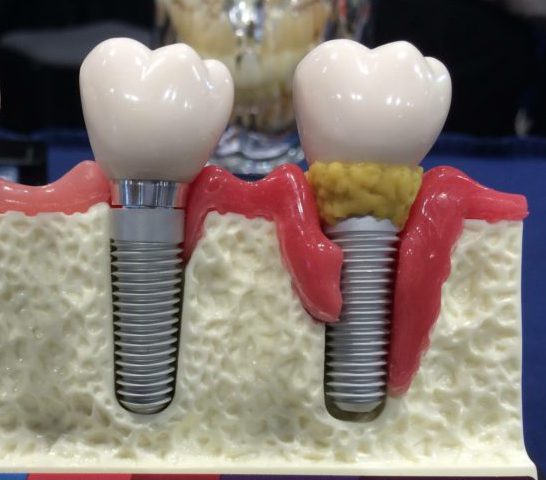
Лечение периимплантита
Воспаление мягких тканей зуба при периимплантите отличается тяжелой симптоматикой. К основным симптомам относят:
- покраснение десны и отечность;
- болевые ощущения в месте импланта;
- кровоточивость;
- скопление гноя;
- неприятный запах;
- появление кармана между имплантом и десной;
- сильная подвижность.
При прогрессировании болезни симптоматика только усиливается, а боль становится выраженнее. Определить степень воспаления можно с помощью рентгена. Для назначения эффективного лечения важно сразу провести консультацию у доктора.
Воспалительные процессы при микозите
При микозите у больного возникают следующие симптомы:
- краснота и отечность десен;
- сильная боль;
- неприятный запах;
- повышение температуры тела;
- непереносимость горячей и холодной пищи.
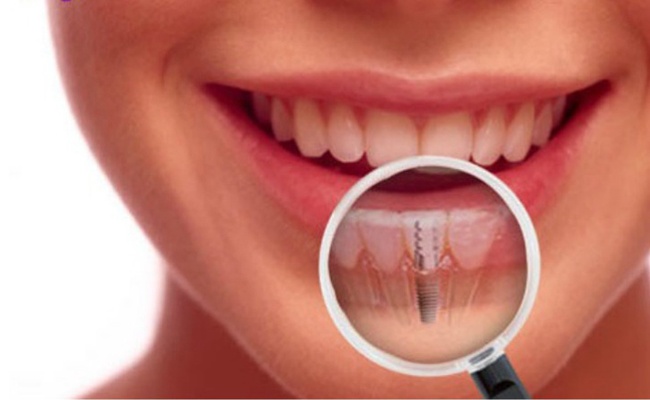
Лечение воспаления тканей назначает исключительно лечащий специалист. Оно будет заключено в дезинфекции воспаленных участков. Главной целью мероприятий является остановка кровоточивости и воспалительного процесса. Для профилактики от развития воспаления важно тщательно следить за гигиеной ротовой полости, включая область имплантов. Самым опасным фактором, который может привести к утрате импланта, считается табак. Именно по этой причине от такой вредной привычки важно как можно скорее избавиться.
Выражаясь медицинской терминологией, болезни околосуставных тканей — это периартриты. Все, что близко прилежит к полости сустава: мышцы, сухожилия, сухожильные оболочки, суставные связки и сумки (бурсы), а также нервно-сосудистые образования и жировая клетчатка — входит в понятие околосуставных образований.
Причиной их воспаления могут быть ревматические (ревматоидный артрит (РА), ревматоидный спондиооартрит) болезни, но встречается самостоятельная патология, которая будет рассмотрена в статье.
Как распознать околосуставную патологию
Когда начинает беспокоить боль в проекции сустава, мы в первую очередь думаем, что это артрит. Чтобы отличить внутрисуставную патологию от периартрита, приводим таблицу:
| Признак | Воспаление внутри сустава | Патология вне сустава (периартрит) |
| Характер боли | Боль постоянная: при движении и в покое. | Только при определенном движении. |
| Ее локализация | Разлитая, охватывает всю поверхность сустава. | Локальная, всегда можно нащупать или точно указать точку боли. |
| Движения | Болезненны и уменьшены в объеме как пассивные, так и активные движения. | Пассивные движения в полном объеме, ограничены активные движения. |
| Отек | Отек равномерный, по всей поверхности сустава. На рентгене – выпот в суставе. | Ассиметричный отек, больше в месте воспаленного конкретного сухожильного влагалища или сумки (бурсы). |
Поставить диагноз периартрита в большинстве случаев несложно. Ведущий фактор околосуставной патологии – это болевой синдром. Информация о местоположении того или иного образования и несложная диагностика помогут точно определиться с диагнозом, что имеет первостепенное значение в лечении.
Для выявления боли периартикулярного характера важна пальпация. Она позволяет четко ответить на вопрос, каков характер поражения – надрыв ли это самой связки или места ее крепления к кости, либо имеется скопление воспалительной жидкости в сумке.
Поможет важный диагностический тест: поиск локальной болезненной точки. Она укажет на пораженную структуру. Также это место может быть слегка припухшим, покрасневшим, и горячим на ощупь. При других патологиях точку найти не удается.
Не менее важный признак периартрита – болезненность во время движения. При патологии околосуставных тканей движение всегда усиливает боль, так как они вовлекаются в работу, а в покое боль стихает.
Виды околосуставной патологии
Околосуставные ткани чаще воспаляются вокруг крупных, несущих двигательную и весовую нагрузку суставов (колено, плечо, таз, позвоночник), меньше у мелких сочленений (локоть, пальцы).
Периартриты подразделяются:
- тендинит – патология сухожилия;
- теносиновит или тендовагинит – воспаляется влагалище сухожилия;
- бурсит – воспаление в сумке, расположенной возле сустава;
- энтезопатия – патологический процесс в области крепления связки или сухожилия к кости;
- миофасцит – сочетанная патология мышцы и прилегающей фасции;
- фасциит – патология фасции;
- капсулит — воспаление капсулы сустава;
- лигаментит – воспаление связки.
Следует заметить, что анатомически все образования вокруг сустава тесно связаны и воспаление может охватывать несколько прилежащих тканей. Тогда возникает сочетанное воспаление, например, тендовагинит.
Наиболее частый характер поражения при периартрите – воспалительный или дегенеративный процесс. Он представляет собой инфильтрацию или выпот в полость влагалища либо сумки, с дефектами мышечных волокон и очагами некроза. В поздней стадии — фиброз и обызвествление. Общее самочувствие человека не нарушается, показатели крови в норме.
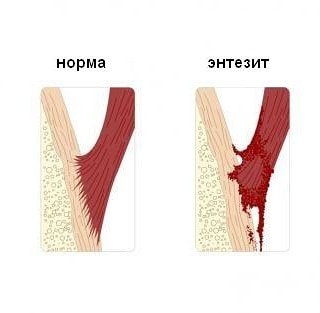
Энтезопатии — самая распространенная болезнь околосуставных тканей. В каждом суставе есть такие места, где сухожилие мышцы или связка крепится к кости. Энтезисы сухожилий и связок в месте фиксации к кости представляют собой уникальную анатомическую структуру, которая осуществляет самые сложные движения. Иногда они связаны с капсулой и синовиальной оболочкой сустава. При его воспалении питание энтезиса резко нарушается, развиваются дегенеративно-дистрофические изменения, а при нагрузке происходит частичный отрыв. Считается, что это самое слабое звено опорно—двигательной системы.
Сопровождается болевым симптомом в месте отрыва, отеком и покраснением. Может беспокоить годами. В этом месте впоследствии откладывается кальций, образуются эрозии, кость деформируется.
Причина энтезопатий — часто повторяющаяся травматизация и хронические перегрузки. На второй план выступают различные сопутствующие заболевания: артрозы, артриты, особенно ревматического характера. А также нарушения эндокринные либо обменные (диабет, подагра, гипотиреоз, гиповитаминоз), недостаток питания и иннервации, сосудистые расстройства, аутоиммунные заболевания.
Типичный пример энтезопатии – это надрыв ахиллова сухожилия в месте его крепления к краю пяточной кости. Беспокоит боль при ходьбе чуть выше пятки, а в покое она исчезает. Причиной может быть тесная и неудобная обувь или травма.
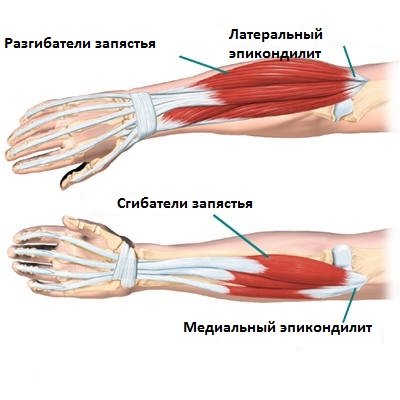
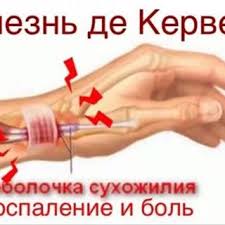
Сухожилие также нередко воспаляется. Его самостоятельное воспаление называется – тендинитом. Если вовлекается его синовиальное влагалище – теносиновит.
Патологии способствуют особенности его строения. Плотная соединительная ткань имеет низкий уровень метаболизма и бедный клеточный состав, поэтому все репаративные (восстановительные) процессы происходят медленно. К тому же сухожилие заключено в узкий канал сухожильного влагалища, которое должно обеспечивать ему скольжение за счет вырабатываемой синовиальной жидкости. Перегрузки и травмы приводят к сильному натяжению и разрыву отдельных волокон, появляется воспаление. При поражении лишь одного сухожилия болезненности не будет. Она появляется при вовлечении в процесс сухожильного влагалища и сумки (тендовагинит).
При осмотре по ходу сухожилия видна четко ограниченная припухлость, при пальпации болезненность. Может изменяться кожная температура. Еще одна особенность – это характерный хруст (крепитация) при движении, которая слышна на расстоянии.
Отличительный момент: боль при тенсиновитах возникает только при активных движениях, когда сокращается пораженное сухожилие. При пассивном движении боли нет.
Чаще других страдают сухожилия локтевого сустава, плечевого и тазобедренного. Например, в области плеча частой причиной боли является тендинит вращательной манжеты. Появляется она при активном отведении от 40 до 120° и внутренней ротации.
Процесс может закончиться контрактурой (обездвиживанием) пальца.
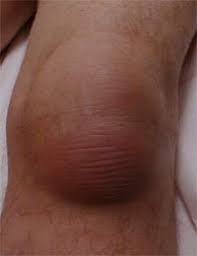
Когда сухожилие или мышца проходят над костным выступом им требуется дополнительная защита. Эту функцию отчасти выполняют сумки — заполненные жидкостью мешковидные полости. Жидкость, которая в них вырабатывается, обеспечивает скольжение и смягчение от нагрузки и воздействия других неблагоприятных факторов. Некоторые из них сообщаются с полостью сустава.
Причина бурсита – перегрузка, травмы (спортивная, профессиональная). Острый бурсит проявляется после сильной перегрузки и сопровождается выпотом в сумку.
Хронический бурсит — это продолжение острого или повторная травма. Без лечения стенка сумки уплотняется, образуются сращения, наблюдается отложение солей.
Препателярный (преднадколенниковый) бурсит
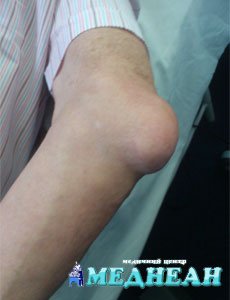
Клинически бурсит проявляется выпотом, болью и нарушением функции. При поверхностном расположении сумки, ее можно найти самостоятельно в виде мягкой припухлости, горячей на ощупь.
Характеризуется дисфункцией мышцы с формированием воспалительных уплотнений. Все та же перегрузка или вынужденная длительная поза (работа с компьютером) играет ключевую роль. Непривычная поза нарушает в мышце кровоток, возникает ее стойкий спазм. Все это приводит к повреждению мышечных волокон и накоплению медиаторов воспаления. В дальнейшем формируется локальный фиброз и снижение функции.
МФ часто возникает в грушевидной мышце или при сдавлении седалищного нерва. Беспокоит боль в ягодице и тазобедренном суставе, которая усиливается при ходьбе, в положении стоя, приведении бедра, а также полуприседе на корточках. Она несколько стихает в положении лежа и сидя с разведенными ногами.
Из—за сдавления ягодичной артерии и сосудов седалищного нерва появляется перемежающаяся хромота. Кожа ноги становится бледной. Человек часто вынужден останавливаться при ходьбе, садиться или ложиться.
Боль, возникающая при управлении автомобилем, может быть причиной миофасцита трапециевидной мышцы. Ее болевая точка — область трапециевидной мышцы с иррадиацией в межлопаточную область. МФ трапециевидной мышцы развивается при охлаждении, длительном позном напряжении.
Сопротивление активному сгибанию кисти вызывает боль.
Постукивание по передней пов—ти запястья вызывает онемение и боль в зоне иннервации срединного нерва.
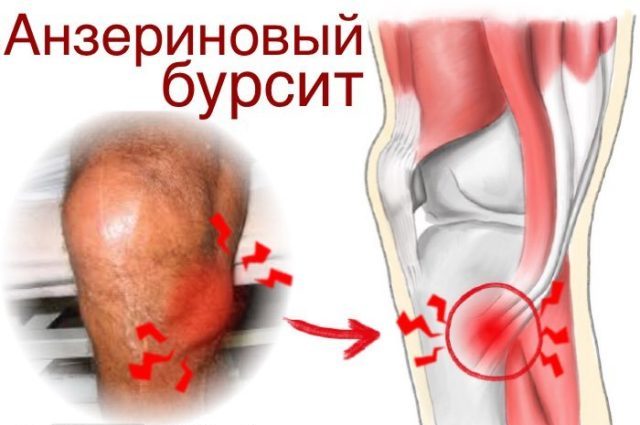
Боль при надавливании ниже колена в месте крепления трех мышц (полусухожильной, тонкой и портняжной), напоминающие лапку гуся.
Лечение
Рекомендации по лечению периартрита будут рассмотрены по принципу доказательной медицины. Это означает, что будут приведены препараты и методы, которые показали свою эффективность на протяжении многих лет и помогли наибольшему количеству пациентов.
Алгоритм лечения дегенеративных и воспалительных процессов в околосуставных тканях сводится к следующему:
- Создание покоя пораженному органу.
- Использование НПВП.
3. Проведение локальной терапии:
– инъекции анестетиков в область болезненных точек;
– аппликации гелей и мазей (НПВП). - Использование приспособительных разгрузочных средств: трости, ходунки, ортезы, прокладки под пятку.
- Физиопроцедуры: лазеротерапия, ультразвуковая терапия, магнитотерапия, тепловые процедуры, ударно-волновая терапия (шпора)
Для лечения миофасцита применяется:
- НПВП;
- инъекции ГКС и анестетиков, пассивное растяжение мышцы или распыление хладагента над зоной боли;
- миорелаксанты;
- сдавление кончиками пальцев в течение 1 мин с постепенным увеличением силы давления до снижения боли;
- иглорефлексотерапия, чрескожная нейростимуляция;
- постизометрическая релаксация – расслабление мышц после их волевого напряжения.
Выполнение упражнений на растяжение мышц, использование мягких миорелаксических техник, проведение расслабляющего массажа, производит хороший лечебный эффект.
Комментарий врача: прежде чем приступить к лечению, стоит проанализировать причину, приведшую к той или иной мягкотканной патологии. Проводимая терапия будет иметь кратковременный или неполный эффект, если не убрать провоцирующий воспаление фактор. Порой изменение образа жизни, снижение нагрузки, похудение помогут навсегда избавиться от симптомов периартрита.
В остром периоде необходимо создать покой воспаленным тканям. Чем меньше они нагружены (сокращаются, натягиваются), тем лучше. Спортсменам следует на время прекратить тренировки. Разрешаются только движения, которые не вызывают боль.
Однако длительная иммобилизация не рекомендуется. Она усиливает в дальнейшем функциональную недостаточность суставных образований и ведет к стойкому ограничению движений.
Важно: от того, насколько активно человек участвует в лечебном процессе, правильно представляет свою патологию, зависит его выздоровление. Пересмотр образа жизни, снижение нагрузки, смена профессии — такие решительные действия возможны как метод лечения. Если это сделать не удалось, стоит рассмотреть альтернативный вариант — ношение ортезов, поясов, которые частично заберут нагрузку и защитят орган от потери функции.
Обычно НПВП вызывают серьезные побочные эффекты со стороны ЖКТ и сердца. Однако вряд ли за короткий курс (5—7 дней) они сумеют навредить.
- пероральные и местные анестетики;
- антидепрессанты (амитриптиллин, венлафаксин);
- противосудорожные препараты (габапентин).
Местные анестетики, например лидокаин, используют в виде лосьона, мази или накожного пластыря. Он эффективно уменьшает боль.
Среди местной терапии особое место занимают блокады с глюкокортикоидами (ГКС). Их действие настолько быстрое и эффективное, что нет смысла медлить с проведением этой процедуры. Почти при всех околосуставных патологиях они показаны. Их вводят в сухожилия, мышцы, синовиальные сумки и просто в больную точку.
Первое применение ГКС внутрь сустава было ошеломляющим. Медики решили, что наконец—то найдено эффективное лекарство от артритов. Однако со временем взгляды изменились. Инъекции не лечат, а лишь убирают симптомы и при злоупотреблении способствуют разрушению сустава.
Лечение периартрита (бурсита, тендинита) обычно не составляет трудности и длится от одного до трех месяцев. Острые боли можно снять в течение недели. Если периартрит запущен (полгода и более, без правильного лечения), то это грозит частичным ограничением подвижности.
Чтобы симптомы периартрита не возвращались после снятия боли, необходимы физиолечение, массаж, бальнеотерапия.
| Метод | Болезни |
| Тепло (компрессы, парафин, согревающая грелка) | Фибромиалгия, мышечный спазм, невралгия, растяжение связок и сухожилий, тендосиновит. |
| Ультразвук | Бурсит, контрактура, тендинит. |
| Холод | Мышечный спазм, МФС, травма. |
| Электростимуляция | Мышечная боль и невралгии. |
| Массаж | Бурсит (после консультации врача), контрактура, фибромиалгия, растяжение связок и сухожилий. |
Этапностью лечения периартрита не стоит пренебрегать, в этом есть определенный смысл – добиваемся полного стихания воспалительного процесса. Такой подход был разработан еще в советское время, когда перед медициной стояла первоочередная задача скорейшего возвращения человека к труду и минимизация рецидивов заболевания.
Читайте также:


