Воспаление связок на десне

Периодонтит представляет собой воспалительный процесс, характеризующийся поражением связок, прикрепляющих зуб к альвеоле челюсти, и резорбции (рассасывания) участка кости, что в итоге приводит к потере зуба. Эта патология распространенная, в 55% случаев является осложнением течения кариеса. Лечение периодонтита необходимо для предотвращения потери зуба.
Что такое периодонтит, его причины и виды
Зуб прикрепляется к альвеолярным отросткам челюсти с помощью связки периодонта. Это плотная связка, которая совместно с кортикальным слоем альвеолы и зубом обусловливает крепость соединения. В случае воспалительного процесса крепость связки снижается, он расшатывается и может выпасть. Параллельно костный слой альвеолы челюсти истончается (резорбция), что также способствует потере зуба, а в дальнейшем усложняет его протезирование.
Периодонтит в зависимости от причинного фактора разделяется на такие виды:
- инфекционный причиной воспаления служит бактериальная инфекция полости кариеса;
- травматический травма (удар) приводит к одномоментному растяжению связок зуба, что вызывает воспаление связки на краю развитие краевого, маргинального воспаления;
- медикаментозный вызван попаданием в связку зуба сильнодействующих лекарственных средств, в процессе лечения пульпита (препараты мышьяковистый альдегид, формалин, фенол). Как лечится пульпит читайте в нашей статье "Все тонкости лечения каналов зубов".
По длительности течения процесса периодонтит бывает:
- Острый процесс длится не более 1-го месяца, бывает серозным и гнойным, когда в связке образуется гной.
- Хронический характеризуется длительным течением (более полугода), с периодами ремиссии (улучшения) и рецидивов (обострение). Лечение этого вида периодонтита длительное, чаще медикаментозное.
По характеру воспаления выделяют следующие виды периодонтита:
- серозный характеризуется отеком периодонта;
- гнойный в периодонте формируются гнойные очаги, содержащие бактерии и погибшие лейкоциты;
- фиброзный при хроническом процессе периодонт заменяется фиброзной тканью, которая по плотности является значительно слабей;
- гранулематозный на поверхности альвеолы челюсти образуются гранулемы опухолевидные образования, этот вид периодонтита встречается при хроническом течении процесса;
- гранулирующий результат острого гнойного процесса и резорбции кости альвеол челюсти.
Признаки периодонтита
Каждая форма этого заболевания отличается по клиническим симптомам, более выраженное течение характерно для острого течения процесса.
Это вид характеризуется острым началом с появления боли в области пораженного зуба. Так же может быть повышенная чувствительность к холодной или горячей пище. Характерно усиление боли при легком постукивании по пораженному зубу.
Характерно появление выраженной пульсирующей боли в области пораженного зуба, локальное повышение температуры. Десна гиперемирована (покраснение) и отечна, болит при касании. Прикладывание холодного предмета может немного уменьшать выраженность боли. Перкуссия (постукивание) пораженного зуба вызывает резкую болезненность. Появляется неприятный запах изо рта. В случае всасывания гноя в кровь возникает общая интоксикация, которая проявляется общим повышением температуры тела до 38° С и выше, головной болью и общей слабостью. В таких случаях обязательны для лечения системные препараты - антибиотики. Симптомы и диагностика не вызывают затруднений.
Особенностью этого вида является длительное течение более полугода. Пораженный зуб в период ремиссии (улучшения) практически не болит. Однако зуб может шататься, вследствие растяжения воспаленных связок. В период обострения появляется боль, которая усиливается при жевании и перкуссии. Эти симптомы могут присутствовать длительное время.
Проявляется в виде не сильных болевых ощущений, которые усиливаются при жевании пищи. Десна гиперемирована и отечна. Появляется симптом варопареза при надавливании на десну металлическим предметом углубление на ней исчезает не сразу. Изо рта может быть неприятный запах.
Чаще протекает бессимптомно, иногда могут быть такие симптомы чувство распирания, неловкости в области поражения, он не болит. Характерным является патологическая подвижность зуба, расшатывание, что со временем приводит к его потере. Возможен переход из фиброзной формы.
Часто периодонтит сопровождается изменением цвета пораженного зуба, который становится с желтизной. Для подтверждения диагноза проводится рентгенологическое исследование верхней или нижней челюсти в области воспаления компьютерная томография, электроодонтодиагностика, радиовизиография, суть которых заключается в визуализации воспаленного периодонта.

В случае позднего лечения процесса возможно развитие общих и местных осложнений.
Общие осложнения:
- Интоксикация обусловлена попаданием токсинов в общий кровоток при остром гнойном воспалении, появляются симптомы с повышением температуры и головной болью.
- Сепсис процесс заражения крови бактериальной инфекцией из очага воспаленной связки, этот процесс тесно переплетается с интоксикацией.
Местные осложнения:
- Свищ канал, который образуется вследствие разрушения ткани, десны вследствие развития гранулирующего периодонтита. Этот канал может выходить на поверхность кожи лица, приводя к косметическим дефектам. По нему отделяется содержимое, которое может иметь гнойный характер. Диагностика с помощью рентгенологического исследования, которое показывает локализацию, форму и размер свища. Лечение хирургическое, заключается в иссечении тканей свища с их последующим ушиванием.
- Киста полость, которая развивается на верхушке зуба, также является осложнением гранулирующего периодонтита. Киста может быть заполнена серозной жидкостью или гноем при присоединении бактериальной инфекции. Лечение этого осложнения хирургическое цистотомия (частичное удаление оболочки кисты) и цистэктомия (полное удаление кисты).
- Остеомиелит гнойное воспаление костной ткани верхней или нижней челюсти в результате попадания и развития в ней бактериальной инфекции. Это серьезное осложнение фиброзного воспаления, появляются симптомы выраженной интоксикации организма. Диагностика рентгенологическая. Лечение заключается в применении антибиотиков широкого спектра действия (препараты цефалоспорины, левофлоксацин) параллельно с хирургическим рассечением кости и дренажем гноя.
Методика лечения
Лечение этого заболевания зависит от его формы и вида. Включает несколько подходов:
- медикаментозное лечение;
- хирургическое лечение;
- общеукрепляющая терапия.
.jpg)
Лечение периодонтита, в зависимости от его вида:
- Острая форма лечение острого периодонтита заключается в открытии каналов зуба, его промывают раствором антибиотика. Также применяются парентеральные препараты антибиотиков системного действия (цефалоспорины). Затем по мере стихания процесса каналы пломбируются. Медикаментозный курс антибиотикотерапии проводится длительностью не менее 5-ти дней. Общеукрепляющая терапия подразумевает прием поливитаминов.
- Хроническая форма лечение хронического периодонтита сводится к уничтожению бактериальной инфекции с помощью местных антисептиков, которые вводятся в раскрытый канал зуба. Системно применяются антибиотики. При невозможности раскрытия канала хирургическим путем выполняется удаление верхушки зуба. В случае неэффективности консервативного лечения пораженный зуб удаляют. В случае развития кисты или свища проводится их хирургическое удаление. Также внутрь для укрепления связок принимаются препараты кальция.
Лечение травматического и маргинального периодонтита подразумевает укрепление связок, удерживающих зуб в челюсти, и покой для зуба. Используются препараты кальция и витамины.
Важно начинать лечение в стадии острого периодонтита, так как переход его в хроническую форму уменьшает вероятность благополучного излечивания, количество походов к стоматологу, цена терапии в клинике повышается.
Длительность процедуры
Длительность лечения заключается в неоднократном посещении врача стоматолога. Острый периодонтит требует 2-3 кратного посещения для раскрытия канала зуба, его обработки антисептиками с последующим пломбированием. Лечение хронического периодонтита более длительное, требует посещения врача от 4 до 6 раз, в зависимости от наличия осложнений и необходимости в хирургическом вмешательстве.
Необходимо помнить, что лечение периодонтита трудоемкий процесс, и чем оно раньше начато, тем лучше будет эффект и меньшее развитие осложнений. Кроме того в стоматологической практике существует несколько способов лечения зубов без боли, поэтому не стоит бояться болезненных ощущений. Лечение лучше проводить в стоматологической поликлинике, строго выполняя назначения врача-стоматолога дома.
Воспаление периодонта начинается с маргинальной десны, затем распространяется в глубь тканей, окружающих зуб, что означает переход гингивита в периодонтит. Периодонтиты всегда являются результатом гингивитов, но не все гингивиты переходят в периодонтиты. В некоторых случаях (особенно у подростков) они никогда не ведут к периодонтитам, а в других могут прогрессировать очень быстро. Как считают некоторые периодонтологи (Р. Саггапга, 1990, и др.), механизмы, ответственные за воспаление на уровне опорно-удерживающего аппарата и за переход гингивита в периодонтит, пока остаются неясными. Однако, с другой стороны, многими фундаментальными исследованиями доказано, что этот переход связан с изменением состава бактериального налета и содержимого клеточного инфильтрата.
Рис. 6.1. Пути распространения воспаления в периодонтальных тканях.
а. Межпроксимально: 1 — от десны в кость; 2 — от кости в периодонтальную связку; 3 — от десны в периодонтальную связку. б. Фациально и язычно: 1 — от десны вдоль наружного слоя надкостницы; 2 — от надкостницы в кость; 3 — от десны в периодонтальную связку
При прогрессирующей стадии периодонтита количество подвижных микроорганизмов и спирохет увеличивается, а количество кокковых форм и видов палочек уменьшается. Кроме того, было установлено, что в клеточном инфильтрате увеличивается число В-лимфоцитов и плазматических клеток.
Воспалительный процесс из десны распространяется в структурные компоненты опорно-удерживающего аппарата, окружающего зуб, через рыхлые ткани, кровеносные сосуды с вовлечением альвеолярной кости.
Распространение его особенно опасно, когда это сопровождается деструкцией кости и прогрессированием болезни периодонта.
Поначалу микроорганизмы зубного налета вызывают воспаление в маргинальной десне и межзубном сосочке. В области десневой бороздки воспаляется прикрепленный эпителий десны. Сначала разрушаются волокна десны на коротком расстоянии от места их прикрепления к цементу, затем поражаются глубоко лежащие тканевые структуры опорно-удерживающего аппарата и все ткани вокруг зуба. Дальше воспаление распространяется вдоль наружной периостальной поверхности кости, через сосудистые канальцы проникает внутрь пространства костного мозга и достигает наружной кортикальной перегородки на фациальной и язычной поверхностях (рис. 6.1а). После вовлечения в процесс пространства костного мозга воспаление может направляться от кости к периодонтальной связке (реже — напрямую от десны к связке), поражая межзубную перегородку (рис. 6.1б).
При распространении воспаления от десны к кости отмечаются уменьшение транссептальных волокон, дезорганизация зернистых компонентов тканей, участвующих в образовании грануляций, окруженных воспалительными клетками и отеком. Продолжающийся воспалительный процесс ведет к реорганизации транссептальных волокон, пронизывающих гребень межзубной перегородки. Распространение воспалесирующей деструкцией костных структур. Благодаря природной склонности транссептальных волокон к восстановлению, они сохраняются даже в случаях, когда наблюдается выраженная потеря массы периодонтальной кости.
Вне зависимости от того, распространяется воспаление непосредственно от десны или косвенно через альвеолярную кость, периодонтальная связка является ключевым объектом поражения, определяющим подвижность зубов и болевые ощущения. Результатом развития очага поражения в области опорно-удерживающего аппарата является образование воспалительного экссудата. При этом нарушается опорно-удерживающая функция периодонтальной связки зуба, обусловленная дегенерацией и деструкцией ее волокон с последующим разрывом прикреплений между корнем и костью.
Воспаление периодонтальной связки обычно является хроническим и асимптоматическим. Однако оно может протекать остро, сопровождается болью и завершается формированием периодонтального абсцесса.
Характерный признак различных форм периодонтитов — деструктивные изменения в тканях, окружающих зуб. Для всех периодонтальных тканей скорость их деструктивных изменений имеет важное прогностическое значение. Высота альвеолярной кости считается нормальной, когда сохраняется равновесие между образованием кости и ее резорбцией, вызванной в ответ на локальные и системные воздействия. Если процесс резорбции преобладает над процессом восстановления, высота кости уменьшается. При развитии болезни периодонта нарушение равновесия проявляется в доминировании процессов резорбции над фазой формирования. Убыль кости возможна вследствие увеличенной резорбции при нормальном процессе образования структур при нормальной ее резорбции, или сочетания увеличенной резорбции с уменьшенным образованием костной ткани.
В основе воспалительно-деструктивных изменений, характерных для периодонтита, лежат нарушения процессов костного ремоделирования, приводящие к лизису костной ткани.
Изменения в костной ткани челюстных костей могут быть также ранними признаками системного остеопороза. Нарушения микроциркуляции, склеротические изменения сосудов периодонта являются важнейшими в развитии патологии тканей, окружающих зуб. Эти же механизмы имеют место и у больных со сниженной минеральной плотностью костной ткани конечностей (МПКТ), т. е. при остеопорозе. По мнению Вгошег, 1991, дефицит кальция является одним из механизмов, определяющим прогрессирование не только остеопороза, но и внекостной кальцификации, в том числе в сосудистой стенке. Здесь предполагается участие по крайней мере нескольких медиаторов, регулирующих ремоделирование костной ткани, таких как паратиреоидный гормон (ПТГ), витамин К, тромбоцитарный фактор роста и др.
Проблема остеопороза усугубляется также возрастанием влияния многочисленных факторов риска, таких как наследственная предрасположенность, несбалансированное питание, употребление большого количества кофе, курение, алкоголизм, низкая физическая активность и, напротив, чрезмерные физические нагрузки, тиреотоксикоз, ревматоидные, неврологические заболевания, сахарный диабет и др., имеющие широкое распространение в современном обществе.
Деструктивные изменения в костной ткани могут быть обусловлены локальными факторами, воспалением десны, травмой от окклюзии. Вследствие распространения и интенсивности десневого воспаления с вовлечением костных структур периодонта происходит уменьшение высоты альвеолярной кости, а при травме от окклюзии — убыль кости латерально к поверхности корня.
Установлено, что в течение года при начальной фазе периодонтальной болезни потеря кости составляет в среднем 0,02 мм в области фациальных поверхностей, 0,3 мм в области межзубных проксимальных поверхностей. Эта деструкция носит физиологический характер и не связана с некротическими процессами. Такое состояние костных структур расценивается как процесс, в котором участвуют живые клетки, активные клеточные элементы, входящие в состав жизнеспособной кости. С другой стороны, если воспаление периодонта прогрессирует, то уровень костной ткани уменьшается. Однако степень потери кости не всегда коррелирует с глубиной периодонтального кармана и не всегда зависит от степени тяжести изъязвления стенок кармана, присутствия или отсутствия гнойного экссудата.
Десневая рецессия, глубина кармана и потеря кости Результатом образования периодонтального кармана часто является рецессия десны и обнажение поверхности корня зуба. В зависимости от тяжести заболевания рецессия десны проявляется по-разному и не всегда соответствует глубине периодонтального кармана. Как правило, степень рецессии десны зависит от локализации основания и глубины периодонтального кармана.
Рис. 6.3. Глубина кармана, связанная с величиной рецессии.
а. Десневой карман без рецессии. б. Периодонтальный карман с незначительной рецессией. в. Глубина кармана такая же, как (а и б) но более выражена рецессия.
Бывают ситуации, когда периодонтальные карманы одинаковой глубины могут быть связаны с рецессией, имеющей различную степень выраженности, а с другой стороны — периодонтальные карманы различной глубины могут способствовать рецессии с одной и той же степенью проявления (рис. 6.3, 6.4).
Обнажение корней вследствие образования периодонтальных карманов зависит от степени выраженности рецессии десны. Учитывая это, необходимо реалистично оценивать существующую рецессию, связанную с периодонтальными карманами, чтобы избежать ошибочных выводов при диагностическом обследовании, так как рецессия десны может быть следствием некоторых лечебных процедур. Как известно, скорость убыли костных структур обычно связана с глубиной периодонтального кармана. Интенсивная убыль кости может наблюдаться при неглубоких периодонтальных карманах, а иногда при глубоких бывает незначительная. Расстояние между основанием периодонтального кармана и цементно-эмалевым соединением остается таким же, несмотря на разную глубину периодонтального кармана (см. рис. 6.4).
Рис. 6.4. Различия глубины периодонтальных карманов при одинаковой рецессии.
Травма от окклюзии
Травма от окклюзии, или окклюзионная травма, как правило, возникает вследствие воздействия окклюзионной силы на воспаленные ткани периодонта, окружающие зуб (рис. 6.5). При такой травме наблюдается чрезмерная подвижность зубов, рентгенологически определяются вертикальная или ангулярная деструкция кости, внутрикостные карманы. Различные аномалии прикуса могут вызвать спазм мышц и нарушить функцию жевания. Патологическая подвижность передних зубов — признак, типичный для травмы от окклюзии.
Окклюзионная травма может быть обусловлена также погрешностями при реставрационных работах, в частности, увеличением давления на ткани, окружающие зуб, при препарировании или несоответствии размеров и форм используемых боров, а также неправильной постановкой пломб, превышающей физиологический прикус.
Рис. 6.5. Реакция тканей, вызванная бактериальным налетом в области десневой бороздки при окклюзионной травме.
Реакция тканей на действие раздражителей проявляется воспалительным процессом, при котором наряду с повреждением тканей происходит формирование новых клеток и волокон соединительной ткани, костных структур и цемента. Восстановительно-адаптационные процессы зависят от силы и продолжительности воздействия раздражителя и связаны с иммунной резистентностью поврежденных и здоровых тканей. Травма от окклюзии может вызвать усиление подвижности зубов, расширение периодонтальной щели, ангулярные (вертикальные) дефекты в альвеолярной кости.
Самый главный ее клинический признак — увеличение подвижности зубов, развивающийся в 2 фазы.
Для начальной (первой) фазы характерны резорбция альвеолярной кости, увеличение ширины периодонтальной щели и уменьшение количества периодонтальных волокон.
Вторая фаза объединяет посттравматические репаративные (восстановительные) и адаптационные процессы.
Травма от окклюзии приводит к дегенерации (перерождению) тканей периодонта, которая проявляется истончением периодонтальной связки, атрофией волокон, остеопорозом альвеолярной кости, уменьшением высоты кости. Гипофункция периодонта может быть следствием взаимосвязи открытого прикуса с отсутствием функциональных антагонистов, а также вредных жевательных привычек.
А. С. Артюшкевич
Заболевания периодонта
- Болит зуб ночью: что делать
- Боль после удаления зуба мудрости

- Причины воспаления десен
- Виды воспалений
- Основные проявления и симптомы
- Особенности диагностики
- Методы лечения
- Способы профилактики
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
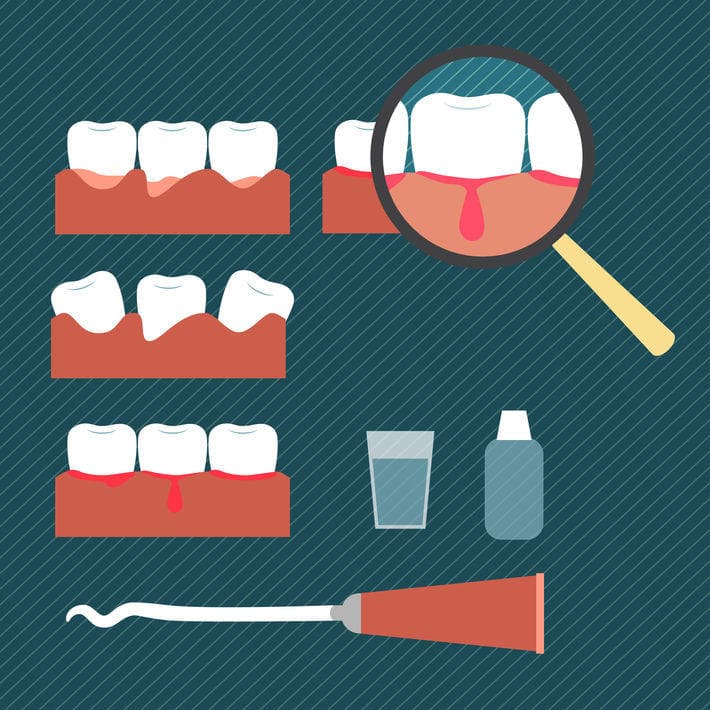
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Читайте также:


