Воспаление сосцевидного отростка у ребенка

Мастоидит – это воспаление пещеры сосцевидного отростка височной кости. В норме эта полость пневматизирована (заполнена воздухом), но при проникновении инфекции, наполняется гноем.
Болезнь опасна тем, что может вызвать воспаление мозговых оболочек (менингит).
Развитие мастоидита не зависит от пола, чаще всего заболевание встречается у детей первого года жизни.
Общие сведения о заболевании
Мастоидит чаще всего развивается как осложнение отита среднего уха. Инфекция проникает из барабанной полости в сосцевидный отросток гематогенным путем (с током крови). Развитию воспаления способствуют:
- перфорация барабанной перепонки;
- хронические заболевания ЛОР-органов;
- болезни внутренних органов (сахарный диабет, хронический гепатит, пиелонефрит);
- туберкулез;
- сифилис;
- травмы головы;
- повреждения сосцевидного отростка;
- снижение иммунитета;
- авитаминоз.
Различают первичный мастоидит (воспаление изначально развивается в пещере височной кости) и вторичный (инфекция попадает туда из другого источника).
Чаще всего возбудителем заболевания является пневмококк, золотистый стафилококк, микобактерии, гемофильная и синегнойная палочки.
Клиническая характеристика
Заболевание развивается в несколько стадий:

- Экссудативная: патогенный микроорганизм проникает из среднего уха в ячейки сосцевидного отростка и провоцирует остеомиелит (воспаление костной ткани). В полостях скапливается жидкость – экссудат. Из-за отека отверстия ячеек закрываются, нарушая вентиляцию воздуха. Давление в пещере снижается. Из-за разницы в давлении из кровеносных сосудов в ячейки начинает просачиваться транссудат. Они заполняется вначале серозным содержимым, затем оно становится гнойным из-за размножения бактерий. В результате каждая отдельная ячейка сосцевидного отростка превращается в эмпиемы (гнойную полость). Эта стадия длится не более 10 дней, у детей течение стремительное – до 5 дней;
- Пролиферативная стадия – гнойный воспалительный процесс поражает стенки сосцевидного отростка, как результат – остеомиелит (расплавление кости). Параллельно формируется грануляционная ткань. В течение некоторого времени перегородки в сосцевидном отростке распадаются, и появляется единое пространство с гноем и грануляциями.
Если стенки отростка не выдерживают и разрушаются, гной проникает дальше в височную кость и соседние структуры, вызывая осложнения мастоидита.
Выделяют типичное (описано ниже) и атипичное течение заболевания. Для последнего характерно медленное прогрессирование мастоидита и стертая клиническая картина.
Как проявляется заболевание?
Симптомы мастоидита появляются через 1-2 недели после развития среднего отита (в редких случаях одновременно с ним). Резко ухудшается состояние больного:

- поднимается температура до 40 о С;
- развиваются симптомы общей интоксикации (слабость, головная боль);
- появляется резкий шум в ушах, прострелы;
- нарушается сон.
Появляется интенсивная болезненность за ухом, которая отражается в височную, теменную область, глазницу или даже челюсть.
Следующий симптом – истечение гноя из уха. У детей данный признак можно заметить по темным пятнам на подушке после сна. Гной воспринимают как осложнение отита. Но его количество очень значительное, гораздо больше, чем объем полости, что указывает на вовлечение в процесс соседних с ухом структур.
Кожа за ухом отекает, краснеет, воспаляется, при пальпации болезненна. Ухо оттопыривается вперед. Если гной из сосцевидного отростка прорывается под кожу, развивается абсцесс. Объем поражения увеличивается, вовлекаются соседние ткани теменной и затылочной области.
Если вовремя не начать лечение, может образоваться свищ – проход из пещеры сосцевидного отростка наружу.
Фото проявлений мастоидита:
У детей течение мастоидита крайне тяжелое: снижается аппетит, появляется нервозность, плаксивость. Возможна потеря сознания.
Диагностика
Дополнительно при подозрении на мастоидит назначается КТ либо МРТ.

Данные методы диагностики позволяют оценить степень поражения пещеры, количество гноя и насколько близко процесс подошел к головному мозгу или лицевому нерву.
Простые рентгенограммы используются редко (если нет альтернатив). Тогда потребуется снимок в нескольких проекциях.
Лечением и диагностикой данного заболевания занимается хирург либо оториноларинголог.
Дифференциальная диагностика мастоидита проводится со средним отитом, фронтитом, гнойным околоушным лимфаденитом, фурункулом слухового прохода.
Возможные осложнения
Анатомическое расположение сосцевидного отростка указывает на возможные осложнения. Если происходит расплавление стенок височной кости и прорыв гноя, развиваются следующие состояния:

Поражение лицевого нерва (паралич мускулатуры лица)
- нарушение слуха (тугоухость, звон в ушах, лабиринтит);
- воспаление оболочек головного мозга;
- эпидуральный абсцесс;
- тромбоз мозговых синусов;
- инфицирование глазного яблока;
- поражение лицевого нерва (паралич мускулатуры лица);
- абсцесс Бецольда (гнойное воспаление за грудино-ключично-сосцевидной мышцей, которая расположена на шее);
- абсцесс Чителли (глубокое поражение шеи из-за прорыва гноя из перисинуозного абсцесса);
- гнойный медиастенит;
- сепсис.
Мастоидит легче предотвратить, чем вылечить. Для этого нужно своевременно обратиться к ЛОР-врачу при развитии поражений уха. Назначается лечение антибиотиками, которое препятствует дальнейшему размножению бактерий.
Но даже в таком случае мастоидит возможен в двух случаях: у детей (из-за особенностей анатомии, затруднен отток жидкости из среднего уха) и при устойчивости микроорганизмов к лекарствам.
Как вылечить болезнь?
Пациент с мастоидитом требует госпитализации и постоянного наблюдения медперсонала.
- Первая ступень лечения – внутривенное введение антибиотиков. Можно использовать комбинацию препаратов. Основные: Цефтриаксон, Азитромицин, Цефепим, Цефаклор, Амоксиклав и др. Лечение длительное – не менее 2 недель;
- Противовоспалительная терапия проводится гормональными препаратами: Преднизолон, Дексаметазон (5-7 дней);
- Лечение антигистаминными средствами помогает снизить отек тканей: Фенкарол, Супрастин, Кларитин.
Если медикаментозная терапия не дает эффекта, нужна хирургическая операция с целью очищения гнойной полости.

Есть два варианта:
Первый – в барабанной перепонке делают отверстие, через которое производят промывание антисептиками.
Второй – трепанация височной кости и промывание самой пещеры (мастоидотомия). После ставится дренаж.
Прогноз
Терапия мастоидита длительная, потому что антибиотики слабо проникают через костные структуры. Чем раньше начать лечение, тем более вероятен положительный результат.

Мастоидит — инфекционное воспаление сосцевидного отростка, который находится за ухом. Он расширяет в черепе височную кость и выполняет для мышц шеи структурную функцию опорной точки. Имеет своеобразную подкладку в виде слизистой оболочки, которая взаимодействует напрямую с барабанной перепонкой, из-за которой чаще всего и начинается мастоидит у детей разного возраста.
Дело в том, что при инфицировании гной из барабанной полости перетекает в антральный отдел (так называемую пещеру) сосцевидного отростка. Его воспаление очень опасно, так как может привести в конечном итоге к менингиту или церебральному абсцессу. Поэтому так важно знать причины заболевания, чтобы уберечь малыша от них и не допустить инфекционного воспаления.
Причины заболевания
Чаще всего диагностируется мастоидит у грудных детей, так как у них ни евстахиева труба, ни сам сосцевидный отросток ещё не сформированы окончательно, а поэтому подвержены проникновению всевозможных инфекций. Но и в старшем возрасте это заболевание способно поразить любого ребёнка. Чтобы обезопасить своего кроху от опасного воспаления, нужно знать его возможные причины. К ним относятся:
- вторичный мастоидит, обусловленный распространением инфекции в пещеру сосцевидного отростка из барабанной полости; её возбудителями могут быть стафилококки (читайте подробнее о стафилококке у новорожденных), пневмококки, палочка инфлюэнцы, стрептококки;
- гематогенное (через кровь) проникновение инфекции, когда у ребёнка диагностируются сепсис, сифилис или туберкулёз;
- травмирование ячеек (они напоминают соты) сосцевидного отростка, при котором патогенные микроорганизмы распространяются в крови;
- ослабленный иммунитет при хронических заболеваниях (например, если ребёнок страдает бронхитом, сахарным диабетом, ревматоидным артритом, туберкулёзом, пиелонефритом, гепатитом;
- патологии носоглотки (фарингит, хронический ринит, синусит, ларинготрахеит);
- осложнения после перенесённых немного ранее травм (наружного отита, аэроотита, адгезивного среднего отита и др.), которые были несвоевременно или плохо пролечены.
Если беречь малыша от различных инфекций, укреплять ему постоянно иммунитет, не допускать заболеваний среднего уха, пролечивать все недуги вовремя и полностью, мастоидит детям не грозит. Так что родителям нужно иметь в виду выше перечисленные факторы, которые могут спровоцировать его развитие, и оградить кроху от них. Что касается клинической картины, то она при данном заболевании не достаточно ярко выражена, поэтому представляет собой проблему для распознавания мастоидита.
Симптомы и признаки
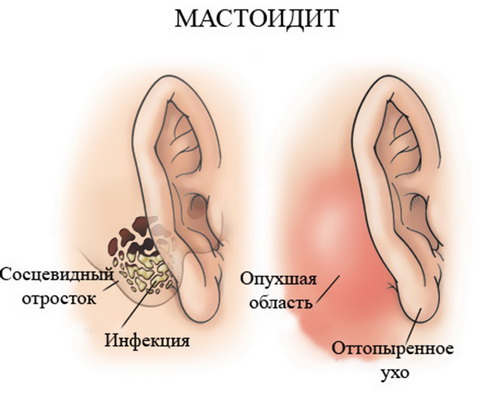
Существуют особые признаки мастоидита у детей, по которым родители могут распознать заболевание и отличить его от других. К ним относятся следующие симптомы:
- боль не только в ухе, но и за ним самим;
- локальное покраснение височной кости, в которой располагается сосцевидный отросток;
- повышение температуры до 38 и даже 39 ºС;
- неуравновешенное психическое состояние ребёнка: беспокойство, вялость, раздражительность, капризы, потеря аппетита, отказ от приёма пищи, частый плач, бессонница;
- если мастоидит будет прогрессировать, в месте нахождения сосцевидного отростка нередко образовывается достаточно ёмкий отёк, при этом ухо оттопыривается вперёд;
- ранее твёрдая кость становится мягкой, даже пластичной — это подтверждение того, что начался абсцесс;
- при тяжёлой форме мастоидита могут появиться такие опасные симптомы, как паралич лицевого нерва, головокружение, глухота, менингит, лихорадка, тромбоз в боковой пазухе;
- часто заушная область припухает, ребёнок при пальпации в этом месте жалуется на боль;
- мастоидит затрагивает даже дыхательную (появляется одышка) и нервную (начинает проявляться беспокойство) системы ребёнка;
- кожные покровы бледнеют и становятся влажными;
- учащается пульс;
- тоны сердца становятся приглушёнными.
Таковы симптомы мастоидита, если он протекает в острой форме. При хроническом заболевании таких кардинальных изменений в состоянии ребёнка не наблюдается, кроме боли за ухом, которая носит нерегулярный характер. Хроническая форма чаще всего проходит бессимптомно, за исключением обострения, когда боль становится нестерпимой.
Так как симптомы мастоидита совпадают с клинической картиной некоторых других похожих заболеваний, необходима при первых же признаках дифференциальная диагностика. Она включает в себя анализа симптоматики, осмотр и пальпацию заушной области, тимпанометрию, радиографию, аудиометрию, рентгенографию, компьютерную томографию черепа (в сложных случаях), магнитно-резонансную томографию (при запущенности заболевания), анализ спинномозговой жидкости (делается не всегда), бактериологический посев выделений из уха. И только после всего этого на основе полученных данных врачом назначается курс лечения.
Методы лечения
В зависимости от возраста, общего состояния здоровья, протяжности и истории заболевания, определяется лечение мастоидита у детей — как острого, так и хронического. Оно всегда проходит исключительно в условиях стационарного наблюдения, так как требует обязательной госпитализации и постоянных консультаций врача-отоларинголога. Обычно лечение предполагает следующие назначения:
- через внутривенный катетер — антибиотики в зависимости от типа возбудителей инфекции;
- в особо тяжёлых случаях принимается решение о хирургическом вмешательстве, чтобы из среднего уха слить жидкость: называется такая процедура миринготомия;
- если инфекция очень серьёзна и угрожает ребёнку глухотой или какими-то другими опасными последствиями, врач может назначить мастоидэктомию — процедуру по удалению заражённой кости.
Иногда, несмотря на лечение мастоидита у детей антибиотиками, инфекция продолжает распространяться, тем самым провоцируя возникновение и развитие таких осложнений, как сигмовидный тромбоз синуса (образуется сгусток рядом с сосцевидным отростком), абсцесс мозга (скопление гноя), менингит. Своевременное, грамотное лечение мастоидита позволяет предотвратить развитие таких опасных для жизни и здоровья ребёнка осложнений, которые со временем могут привести к параличу лицевого нерва или глухоте.
31 октября 2014
Мастоидит гнойное воспаление острой формы сосцевидного отростка височной кости, в области за ухом. Данное заболеванием имеет инфекционное происхождение. Мастоидит у детей занимает примерно 5-10% случаев ЛОР-заболеваний.
Заболевание может возникнуть в результате заражения инфекцией или развиться на фоне осложнения острого отита среднего уха. Клиническая картина мастоидита у детей проявляется болью и пульсацией в заушной области, повышенной температурой тела, общей интоксикацией и отечностью в области сосцевидного отростка. Если вы заметили у своего малыша хоть один из вышеперечисленных симптомов, незамедлительно обращайтесь к врачу.
Причины развития заболевания
К причинам развития мастоидита у детей относятся следующие обстоятельства:
- травма ячеек сосцевидного отростка. Во время травмы в крови образуются патогенные микроорганизмы, которые проникают с током крови в ячейки отростка.
- Данное заболевание также может возникнуть на фоне ослабленного иммунитета во время хронических заболеваний, сахарного диабета, туберкулеза и т.д.
- Патологии носоглотки, такие как синусит, фарингит, хронический ринит, служат причиной развития мастоидита у детей.
- Вторичное развитие болезни может быть вызвано проникновением инфекции из барабанной полости среднего уха. В качестве возбудителей выступают пневмококки, стафилококки, палочка инфлюэнцы и другие вирусы.
Клиническая картина
Болезнь возникает в том случае, когда инфекция распространяется из полости среднего уха, в котором протекал отит, в полость сосцевидных воздушных ячеек. Распространяясь, гнойная инфекция провоцирует воспаление не только сосцевидного отростка, но и окружающих его тканей.
Мастоидит разделяют на две стадии:
- острый — осложнение острого отита среднего уха;
- хронический — результат хронического гнойного отита среднего уха.
Во время острого мастоидита в сосцевидный отросток проникает прямая бактериальная инфекция. Кожа в заушной области становится припухлой, красной, воспаляется.
При хроническом мастоидите воспалительный процесс задевает сам сосцевидный отросток. В большинстве случаев при данном хроническом воспалении образуется перфорация барабанной перепонки. Разрушения кости в данном случае не наблюдается.
Симптомы
Симптомы мастоидита у детей выражены слабо. К основным признакам заболевания относятся:
- покраснение и припухлость области за ухом;
- боль в ухе;
- повышение температуры тела до 39 градусов;
- вялое состояние ребенка;
- изменение психологического состояния;
- общая раздражительность;
- плач;
- отказ от пищи.
По мере того, как будет прогрессировать болезнь, может образоваться большой отек заушной области, ухо может оттопыриваться вперед. В некоторых случаях твердая кость заушной области становится дряблой, эластичной — это указывает на абсцесс. При запущенной и более тяжелой форме у больного могут наблюдаться такие симптомы, как головокружение, паралич лицевого нерва, глухота.
Во время заболевания попадают под повреждения дыхательная и нервная системы. Ребенок может казаться вялым, спокойным, а может вести себя гипервозбужденно — крик, плач, плохой сон, резкое снижение аппетита. Кожные покровы могут становится влажными, а пульс учащаться.
Во время протекания хронической формы нет особых изменений, кроме как боли за ухом. Вообще, хроническая форма проходит бессимптомно, за исключением обострения заболевания, когда боль становится сильнее.
Диагностика
Окончательный диагноз устанавливается после проведения следующих диагностических мероприятий:
- пальпация заушной области;
- отоскопия — осмотр уха и барабанной перепонки;
- тимпанометрия — определяет всяческие изменения давления в полости среднего уха;
- рентгенография — обнаруживает воспаления и разрушения костных стенок;
- аудиометрия — исследует остроту слуха;
- исследование крови;
- бакпосев выделений из уха.
Лечение
Лечение мастоидита у детей проводится на основе следующих важных пунктов:
- возраст ребенка;
- история заболевания;
- общее состояние здоровья;
- протекание болезни.
Терапия проводится непосредственно в условиях стационара. Как правило лечение требует полной госпитализации. В большинстве случаев ребенку проставляют курс антибиотиков через внутривенный катетер. К антибиотикам основного выбора относятся:
- Амоксиклав;
- Цефуроксим;
- Аугментин.
Длительность антибиотикотерапии составляет до 2-х недель.
Лечение более тяжелых случаев проводится хирургическим путем. Хирургическое вмешательство назначается для того, чтобы удалить жидкость из полости среднего уха. Для этого проводят миринготомию — в барабанной перепонке проделывают маленькое отверстие, устанавливают в него трубку для слива жидкости. Таким образом уменьшается давление в среднем ухе. Также через установленную трубку проводят антибиотикотерапию.
При неэффективности консервативного лечения и наличие осложнений проводится операция — антромастоидотомия. Операция представляет из себя вскрытие сосцевидного отростка. Операция проводится под общей анестезией.
Профилактика
К профилактически мерам можно отнести следующие мероприятия:
- укреплять уровень иммунитета, в особенности это касается тех детей, которые имеют хронические заболевания;
- своевременное лечение отита;
- наблюдаться у одного врача.
Сосцевидный отросток или мастоидеус – костное образование, к которому прикрепляются мышцы, предназначенные для поворотов и наклонов головы. Этот костный выступ имеет внутри полость, сообщающуюся со средним ухом и отделенную от черепа тонкой костной пластиной. Отросток имеет губчатое строение: он состоит из полостей, заполненных воздухом и перемычек, расположенных по типу пчелиных сот. У детей он окончательно сформировывается только к 6 годам.
Сосцевидный отросток отличается по строению:
- Пневматическая структура —ячейки отростка наполнены воздухом,
- Диплоэтическая структура — ячейки содержат костный мозг,
- Склеротическая — отсутствие ячеек.
Патологический процесс обычно развивается в отростках пневматической структуры.
Что это такое?
Мастоидит — воспаление слизистой выстилки пещеры (антрума) и ячеистых структур сосцевидного отростка височной кости, расположенного позади уха и содержащего заполненные воздухом костные полости. Мастоидит развивается вследствие распространения инфекции на ячейки сосцевидного отростка.
Чаще всего развивается вторичный мастоидит, который возникает как осложнение нелеченного острого или хронического среднего отита, вызванного инфекционным поражением среднего уха. Изредка наблюдается первичный мастоидит, когда патологический процесс изначально развивается в структурах сосцевидного отростка (например, вследствие травмы). [adsense1]
Патогенез
Стадии развития мастоидита:
- Экссудативная — воспаление слизистой ячеек, периостит – воспаление надкостницы, заполнение ячеек серозно-гнойным экссудатом.
- Деструктивная — развитие остеомиелита — воспаления кости, разрушение костной ткани, образование гноя и грануляций.
- Стадия гнойного расплавления кости сопровождается развитием эмпиемы, некрозом костных перемычек и слиянием ячеек друг с другом.
Выделяют 5 патоморфологических стадий развития воспалительного процесса при мастоидите:
- Гиперемия слизистой,
- Образование транссудата и экссудата,
- Некротическое поражение кости из-за тромбоза мелких сосудов,
- Образование полостей,
- Инфицирование окружающих структур.
Классификация
По возникновению инфекции различаются:
- первичный мастоидит, с изначальным попаданием воспалительного агента в полость сосцевидного отростка,
- вторичный мастоидит, возникающий как осложнение воспалительных процессов организма.
Вторичный мастоидит может возникать:
- в результате среднего отита, его называют отогенным,
- в результате травм головы,
- как очаг при течении сепсиса (септикопиемический очаг).
По течению мастоидит может быть:
- типичный, с наличием всех классических симптомов,
- атипичный или латентный, вяло протекающий воспалительный процесс без выраженных симптомов.
Причины возникновения
В подавляющем большинстве случаев мастоидит является осложнением острого среднего отита – воспаления среднего уха. Инфекция в данном случае распространяется из барабанной полости в область сосцевидного отростка. Следовательно, вызывают местоидит те же бактерии, что являются причиной отита, а именно:
- Streptococcus pneumoniae,
- Haemophilus influenzae,
- Moraxella catarrhalis.
Распространению инфекции из области среднего уха способствуют:
- сниженный иммунный статус организма;
- отсутствие адекватного лечения отита (несвоевременное дренирование барабанной полости, поздно проведенный парацентез, отверстие малого диаметра в барабанной перепонке или раннее закрытие его, препятствующее оттоку гнойных масс).
Инфекция может проникнуть в сосцевидный отросток гематогенным путем (с током крови) при туберкулезе, вторичном сифилисе, сепсисе.
Все случаи мастоидита, описанные выше, являются вторичными (т. е. возникшими на фоне другого заболевания). Возможен и первичный мастоидит. Он появляется при повреждении ячеек сосцевидного отростка вследствие:
- удара;
- огнестрельного ранения;
- черепно-мозговой травмы.
В этих случаях в полость сосцевидного отростка попадает кровь, являющаяся отличной питательной средой для многих видов бактерий.
На фоне хронических соматических заболеваний (туберкулез, сахарный диабет, ревматические болезни, гепатит и т. д.) и патологических процессов в носоглотке (хронический ринит, синусит, фарингит, ларингит, трахеит), а также при имеющихся изменениях в структуре уха (вследствие травмы, перенесенных ранее отитов) острый мастоидит наступает чаще и протекает тяжелее.
Этиология
Возбудители мастоидита — условно-патогенные и сапрофитные микроорганизмы, обитающие в организме человека. При воздействии неблагоприятных внутренних и внешних факторов они начинают активно размножаться, количество бактерий увеличивается, что приводит к развитию патологии. К ним относятся:
- Пиогенный стрептококк,
- Золотистый или эпидермальный стафилококк,
- Гемофильная палочка,
- Пневмококки,
- Моракселла,
- Синегнойная палочка,
- Кишечная палочка,
- Некоторые энтеробактерии.
Кроме бактерий вызвать патологию могут вирусы, грибы, внутриклеточные микробы — микоплазмы и хламидии.
- Отогенный — из барабанной полости через специальное отверстие. Мастоидит – наиболее частое осложнение среднего отита. Это основной путь заражения отростка.
- Гематогенный — занос микробов с током крови у лиц, перенесших сифилитическую, септическую, дифтеритическую, туберкулезную инфекции.
- Травматический — в результате травм, ударов, ранений.
- Лимфогенный — инфицирование отростка через лимфатические сосуды при гнойном лимфадените.
Факторы, провоцирующие мастоидит:
- Ослабление иммунитета;
- Эндокринная патология;
- Ревматоидный артрит;
- Хронические заболевания ЛОР-органов – синуситы, фарингиты, риниты, ларинготрахеиты;
- Ранее перенесенные отиты;
- Туберкулезная инфекция.
Симптомы мастоидита
Симптомы мастоидит имеет разные, а проявляется он, как правило, вместе со средним гнойным отитом (на 2 или 3 неделе). Мастоидит у детей может развиваться даже при отсутствии сформированного отростка кости (до 3 лет отросток ещё не успевает сформироваться).
Обычные симптомы недуга такие:
- снижение восприятия звуков;
- повышенная температура тела;
- головные боли;
- острые болевые ощущения за ухом;
- гноетечение, которое наблюдается из внешнего ушного прохода.
Если объем гноетечения значительно превышает размер барабанной перепонки или же она повреждена, то это говорит о распространении заболевания далее среднего уха. Если же количество гноя незначительно – инфекция не распространяется далее и целостность барабанной перепонки сохраняется.
У больного можно наблюдать оттопыренность уха, формирование гладкости за ухом вместо обычно расположенной там кожной складки. Гной может распространиться во все части черепа, что вызовет образование тромбов, некроз надкостницы и образование наружного свища. [adsense2]
Виды недуга
Различают такие формы недуга в зависимости от причин его возникновения:
- первичная (возникает после механических повреждений);
- вторичная (формируется на фоне других заболеваний).
Согласно стадиям, выделяют такие виды болезни:
- экссудативный (с выделением жидкости);
- истинный (с образованием костных отростков).
Согласно клинической форме, выделяют:
- типичные проявления: головная боль, болевые ощущения в области ушей;
- атипичные проявления, при которых болезнь протекает практически незаметно или присутствуют нетипичные признаки недуга.
Кроме того, различают хронический мастоидит и острый мастоидит. В первом случае все симптомы проявляются довольно вяло, а некоторые вовсе отсутствуют. Во втором случае больной жалуется на несколько признаков болезни, которые проявляются довольно отчётливо.
Отдельно выделяют мастоидит Бецольда – разновидность, которая также вызывает отеки шеи, образуется гнойный экссудат в области барабанной перепонки или грудино-ключично-сосцевидной мышцы.
Особенности заболевания у детей
Поскольку сосцевидный отросток недоразвит у грудничков, гной при среднем отите проникает только в пещеру височной кости — антрум и приводит к развитию гнойного антрита. Отит и антрит диагностируются у детей с пониженной сопротивляемостью организма, недоношенных и рахитичных.
Отличительная черта патологии у малышей — быстрое развитие субпериостального абсцесса, часто без разрушения кости.
Клинические симптомы мастоидита у детей:
- Лихорадка,
- Плач,
- Капризность,
- Беспокойный сон,
- Плохой аппетит,
- Симптомы менингизма,
- Обильные гнойные выделения.
Отоскопические проявления: выбухание барабанной перепонки, изменение ее цвета, отечность, появлением пульсирующего рефлекса в месте перфорации.
Диагностика
Диагностировать явный мастоидит не представляет сложности. Более тяжелой считается диагностика нетипичного типа заболевания, когда явных симптомов (отёк, нагноение, болезненность) не наблюдается.
Важным методом исследования болезни есть рентгенография. А вот самыми действенными считаются КТ и МРТ костных тканей височной области.
Врач проводит осмотр барабанной перепонки и области за ухом. Также могут быть назначены анализы крови. В этом случае, интересующий врача параметр — это СОЭ. Данная характеристика может говорить о воспалительном процессе в организме и его интенсивности.
Последствия
Самыми серьезными осложнениями мастоидита являются поражения лицевого нерва:
- возникает асимметрия лица,
- угол рта или глаза опускается вниз,
- лицо становится похожим на маску,
- веко плохо закрывается.
Вторым опасным осложнением мастоидита становится прорыв гноя в полость черепа с формированием воспаления мозговых оболочек или вещества мозга. При этом возникают общие симптомы инфекции:
- лихорадка с воспалительными изменениями в крови,
- нарушение сна и аппетита,
- тошнота и даже рвота,
- отказ от еды из-за боли в ухе.
Осложнения
Внечерепными последствиями мастоидита являются:
- Флебит,
- Тромбофлебит,
- Неврит и паралич лицевого нерва,
- Воспаление внутреннего уха,
- Гнойный медиастинит.
Внутричерепные последствия мастоидита:
- Воспаление мозговых оболочек,
- Абсцессы,
- Менингоэнцефалит,
- Петрозит — воспаление пирамиды,
- Эндофтальмит и панофтальмит,
- Флегмона глазницы,
- Заглоточный абсцесс,
- Сепсис.
Если гной прорывается наружу, то боль усиливается и появляется свищ в пораженной области.
Если гной прорывается во внутреннее ухо, развивается лабиринтит, у больных появляется головокружение, нистагм глаз, шаткость походки.
Проникновение гноя в полость черепа приводит к развитию тяжелых состояний, требующих неотложной помощи — абсцессу, менингоэнцефалиту, тромбозу сигмовидного синуса.
Распространение патологического процесса на лицевой нерв приводит к его воспалению, а в некоторых случаях — параличу. Клинически это проявляется асимметричным маскообразным лицом, опущением уголков глаз и рта на стороне поражения.
Как лечить мастоидит?
Лечение симптомов мастоидита назначается только после полного обследования больного. Оно бывает консервативное и хирургическое, которое проводится в условиях стационара (в ЛОР-отделении).
Консервативное лечение мастоидита может быть успешным только на экссудативной стадии заболевания, до тех пор, пока не развилась деструкция кости, и не нарушился отток экссудата. В этом антибиотики при мастоидите показаны в обязательном порядке, чаще всего внутривенно. Также следует обеспечить свободный отток гноя из полости среднего уха и обязательно использовать антибактериальные препараты местного действия. Подбор этих препаратов осуществляется с учетом чувствительности ушной флоры. Прогноз при мастоидите такой формы положителен только при условии своевременного начала терапии и соблюдении всех назначений врача.
Частичное, но явное улучшение состояния больного является хорошим признаком и позволяет продлить и оптимизировать консервативное лечение. В том случае если в течение 24 часов после начала лечения основные симптомы болезни, такие как температура, боль в заушной области при пальпации и реактивные явления в области уха, не уменьшатся, пациент направляется на хирургическое лечение.
Лечение
Лечение мастоидита проводят в ЛОР-отделении под контролем специалиста. Объем терапевтических мероприятий определяется стадией патологии и общим состоянием пациента.
Больным проводят мощную антибиотикотерапию с помощью противомикробных средств широкого спектра:
Кроме антибактериальной терапии проводят лечение сенсибилизирующими, дезинтоксикационными и иммунокоррегирующими препаратами, НПВС.
При незначительном поражении костной ткани больным назначают миринготомию — пункцию барабанной перепонки для улучшения выхода содержимого и изучения его бактериального состава.
При отсутствии ожидаемого результата от антибиотикотерапии переходят к хирургическому лечению, которое заключается в поведении трепанации отростка – мастоидотомии или полном его удалении — мастоидэктомии.
При мастоидотомии вскрывают ячейки и антрум височной кости, дренируют барабанную полость, удаляют патологически измененные элементы. При мастоидэктомии удаляют сосцевидный отросток вместе с наковальней, молоточком и остатками перепонки.
Ведение послеоперационного периода:
- Местное и системное введение антибиотиков,
- Витаминотерапия,
- Местное УФО,
- Ежедневная обработка раны.
Прогноз
Излечение мастоидита возможно при безотлагательном врачебном вмешательстве. Поэтому важное значение имеет раннее обращение за медицинской помощью. Но поскольку антибиотики с трудом проникают в структуры сосцевидного отростка, инфекция поддаётся излечению с трудом; не исключены рецидивы. Возможны различные осложнения, связанные с распространением инфекции на соседние анатомические образования. Вероятно развитие нарушений слуха, воспаления лабиринта внутреннего уха (лабиринтита), вызывающего головокружение; звон в ушах может прогрессировать наряду с тугоухостью, затрудняя общение.
[adsense3] Инфекция может поражать лицевой нерв (черепной нерв VII), приводя к слабости или параличу лицевой мускулатуры на поражённой стороне. Среди других осложнений встречаются абсцесс Бецольда (скопление гноя под грудино-ключично-сосцевидной мышцей шеи), абсцесс Чителли, субпериостальный (поднадкостничный) абсцесс сосцевидного отростка височной кости, в типичном случае приводящий к смещению и выступанию ушной раковины.
Тяжёлые осложнения имеют место при распространении инфекции на ткани мозга. К таким осложнениям относятся менингит (воспаление оболочек мозга), эпидуральный абсцесс (между костями черепа и твёрдой мозговой оболочкой), тромбоз синусов твёрдой мозговой оболочки, абсцесс головного мозга.
Строение черепа. Височная кость
Череп человека образован совокупностью костей, которые условно делят на две большие группы – кости мозгового отдела и кости лицевого отдела.
- преддверно-улитковый,
- лицевой,
- узел тройничного нерва,
- блуждающий,
- языкоглоточный нерв.
Височная кость состоит из трех областей: чешуйчатой, барабанной и каменистой. Чешуйчатая область образует боковые стенки черепа; барабанная часть – элемент, который окружает со всех сторон слуховой канал; каменистая часть внешне выглядит как пирамида и выполняет функцию вместилища для среднего и внутреннего уха, сквозь которую проходят также кровеносные сосуды. Пирамида включает в себя три поверхности – переднюю, заднюю и нижнюю. Нижняя область образует сосцевидный отросток.
Профилактика
Профилактические мероприятия при мастоидите включают:
- Умеренные физические нагрузки,
- Ликвидация в организме очагов хронической инфекции,
- Стимуляция иммунитета,
- Правильное, здоровое питание,
- Полноценный сон,
- Ведение здорового образа жизни,
- Профилактика заболеваний, осложнением которых является мастоидит — отиты, туберкулез, сахарный диабет, риниты, синуситы.
- Своевременные диагностика и лечение воспалительных заболеваний среднего уха.
Медикаменты и народные средства
Лечение мастоидита заключается в приеме антибиотиков, имеющих широкую сферу действия:
- цефаклор;
- цефиксим;
- цефтибутен.
В дополнении применяются препараты детоксикационного и антигистаминного назначения.
Лечение отогенной формы проводят при помощи санирующей операции на среднем ухе. По показаниям врач проводит общеполостную операцию.
- Лечение хлебом. Нужно взять корку хлеба, растопить ее на водяной бане. Завернуть в марлю, приложить к уху, закрыть тканью.
- Лечение луковицей. Луковица спекается, на ткань кладется столовая ложка сливочного масла, сверху – кусочек луковицы. Завернуть состав в небольшую ткань, положить на больное ухо.
Острое течение болезни лечится в больнице. Хроническая форма болезни лечится в домашних условиях в соответствии с назначениями врача.
Читайте также:


