Воспаление синовиальной оболочки пальца
Тендовагинитом называется воспаление оболочки, которая покрывает сухожилия. Но каковы причины?
Исследуем факторы риска и возможные средства, чтобы излечиться от синдрома: от препаратов и натуральных продуктов, до хирургического вмешательства.
Что такое тендовагинит
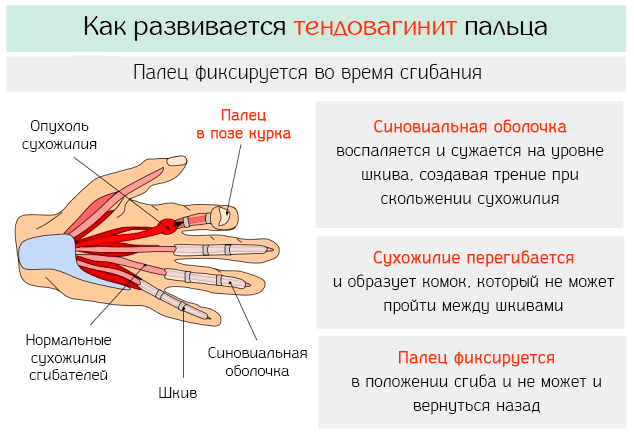
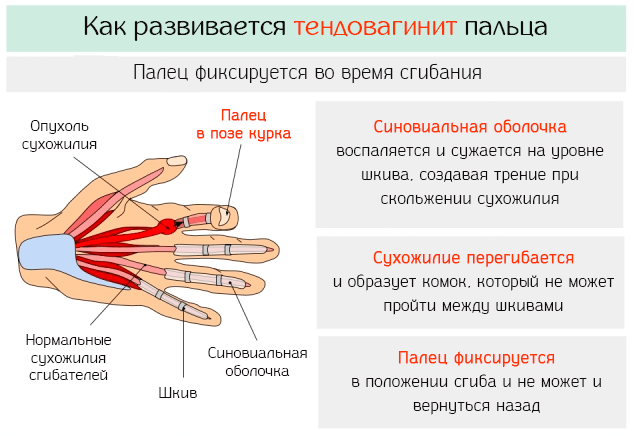
Под термином тендовагинит понимается патологическое сужение синовиальной оболочки, которая окружает сухожилия пальцев.
Расстройство характеризуется тем, что субъект может согнуть палец на уровне фаланги, но не может его выпрямить силой мышц, а если это удаётся, то выпрямление происходит очень резко, как движение спускового крючка.
Как правило, заболевание поражает указательный палец одной руки, но нередкость, когда тендовагинит носит двусторонний характер, или затрагивает другие пальцы.
Патофизиология этого заболевания основывается на воспалении синовиальной оболочки, окружающей сухожилия пальца.
Когда развивается воспаление синовиальной оболочки, то сухожилия проявляют склонность к сокращению, особенно на уровне шкивов, которые представляют утолщения синовиальной оболочки.
Этот процесс вызывает двойной эффект:
- с одной стороны, уменьшается синовиальная полость и, соответственно, уменьшается выработка жидкости, что создаёт условия для сильного трения подвижных сухожилий;
- с другой – сжатые сухожилия приобретают узловатую форму, что только усиливает воспалительный процесс.
Патология имеет большую распространенность у женщин, чем у мужчин, но может проявляться у всех субъектов, в том числе у детей.
Классификация тендовагинита зависит от тяжести
Тендовагинит является расстройством, которое может появиться у любого человека и может иметь от очень легкой до тяжелой формы.
Именно на основе последнего параметра проводят классификацию тендовагинита и и выбирают метод лечения:
- Класс 1: пациент чувствует боль, присутствует отёк, сохраняется способность выполнять движения, но они даются очень тяжело. Блокировка фаланги отсутствует, поэтому лечение носит консервативный характер и основывается на физиотерапии и медикаментозной терапии.
- Класс 2: имеется блок, который, однако, может быть исправлен путём активного сгибания пальца пациентом. Появляется, преимущественно, в ранние утренние часы. Даже в этом случае врач выбирает консервативное терапевтическое лечение.
- Класс 3: на этом этапе также присутствует блокировка, но исправить её можно только пассивно. Это означает, что при блокировке фаланги пациент не в состоянии вернуть палец в исходное положение без помощи другой руки. Терапевтический подход в этом случае – хирургического типа.
- Класс 4: блок на этой стадии не удаётся исправить не активно не пассивно, палец остаётся заблокированным. На этом этапе неизбежно хирургическое вмешательство.
Причины и факторы риска тендовагинита
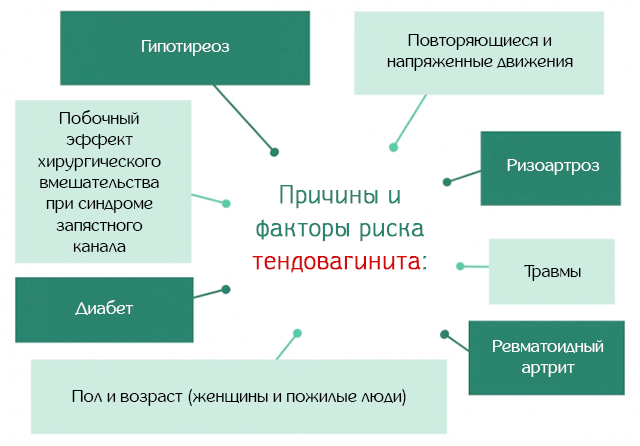
Тендовагинит не имеет реальной причины, можно лишь выделить факторы риска, которые могут предрасполагать к возникновению этого заболевания.
Встречаются случаи, когда тендовагинит является врожденным, то есть присутствует с самого рождения, и эксперты связывают это с трисомией 13 хромосомы или синдромом Патау, при котором субъект имеет три копии хромосомы 13, вместо двух.
Среди факторов риска, мы имеем:
- Повторяемость движений: некоторые люди, которые часто выполняют одни и те же движения из-за хобби (например, игра гитаре) или работы (например, удержание в руках ножницы весь день или компьютерной мыши при работе на компьютере), имеют большую вероятность столкнуться с тендовагинитом из-за постоянного напряжения сухожилия. По этой причине тендовагинит можно отнести к профессиональным заболеваниям.
- Патологии: некоторые заболевания, такие как ревматоидный артрит, ризоартроз, сахарный диабет и гипотиреоз, могут предрасполагать к развитию тендовагинита.
- Хирургические операции: нередко после хирургического лечения туннельного синдрома развивается тендовагинит.
- Микротравмы: в некоторых случаях, например, дорожно-спортивные травмы, падения с велосипеда или мотоцикла, могут возникнуть микротравмы на уровне сухожилий рук, которые предрасполагают к возникновению этого заболевания.
Симптомы, сопровождающие тендовагинит пальца
Тендовагинит имеет четко определенные симптомы:
- Боль на уровне ладони в соответствии с пострадавшим пальцем.
- Горячность, покалывания и припухлость на уровне сухожилия пальца, чья оболочка воспалена.
- Жесткость пострадавшего сустава, что проявляется преимущественно в ранние утренние часы. Это связано с тем, что, как правило, ночью мы бессознательно сгибаем пальцы.
- Ощущение щелчка при сгибании и выпрямлении пальца.
- Блокировка пальца в согнутом положении.
Как вылечить тендовагинит пальца
Природные средства можно использовать во всех тех случаях, когда симптомы очень слабы и не вызывают чрезмерных проблем с использованием рук.
Среди наиболее часто используемых средств:
- Ледяные компрессы. Холод помогает уменьшить боль, связанную с воспалительным процессом и, следовательно, может ускорить процесс заживления.
- Применение мазей на основе трав, таких как арника. Это растение содержит активные ингредиенты, такие астрагалин, сесквитерпеновые лактоны, скополетин, кумарины, фенолы и кислоты, которые обладают противовоспалительными и антиневралгическими свойствами, полезными в лечении боли.
- Компрессы из глины, которая, кроме прочим многочисленных свойств, обладает противовоспалительным действием. Следует использовать теплый компресс из смеси воды, зеленой глины и оливкового масла, накладывают на 30 минут.
- Методы остеопатии, выполняемые остеопатом, цель которых – сбалансировать функциональность на нейро-вегетативном уровне.
Медикаментозная терапия предусматривает участие нескольких специалистов, как правило, ортопеда и физиотерапевта.
Ортопедические средства используются для предотвращения не нужных движений, которые могут усугубить симптомы и ухудшить состояние сустава пальца.
Наиболее часто используется ортопедическая скобка или ортез, устанавливаемые на срок не более шести недель. Цель – обеспечение состояния покоя для пальца и сухожилий сгибателей, что создаёт условия для полного восстановления.
Лекарственная терапия направлена, в первую очередь, на снижение симптоматики:
- Противовоспалительные нестероидные препараты: используются для уменьшения воспаления и для лечения симптомов. Могут быть приняты в устной форме или применены на пальцы в составе пластырей или мазей.
- Пропитывание: в случаях интенсивного воспаления больное место пропитывают кортикостероидами (например, кортизоном), которые обладают противовоспалительными свойствами.
В случае, если стандартное лечение и лекарственные препараты не дали никакого эффекта или не было отмечено никакого улучшения, то врач может решиться на хирургическое вмешательство.
Существует два различных типа хирургического вмешательства, в зависимости от тяжести случая:
- Открытая хирургия: осуществляется через разрез около 1-2 см в районе основания воспаленного пальца и высвобождения сухожилия, оболочка которого воспалилась. Эта операция длится около десяти минут.
- Чрескожная операция: выполняется с помощью иглы. Основана на том же принципе, что и предыдущий тип терапии, но вмешательство выполняется чрескожно и без разреза. По этой причине используется редко, так как не имея достаточного представления о положении сухожилия, трудно осуществить эффективную процедуру, и можно повредить сосудистые или нервные каналы.
Оба вмешательства выполняются под местной анестезией, даже в случае операции у детей (выполняемой только после трёх лет).
В послеоперационный период пациент может испытывать сильные боли, которые можно облегчить с помощью противовоспалительных препаратов. Несмотря на боль, пациент должен двигать рукой, выполнять гимнастические упражнения, направленные на восстановление подвижности пальцев.
Период восстановления составляет около десяти дней до снятия швов и около 3-4 недель до полного заживления и возобновление трудовой деятельности.
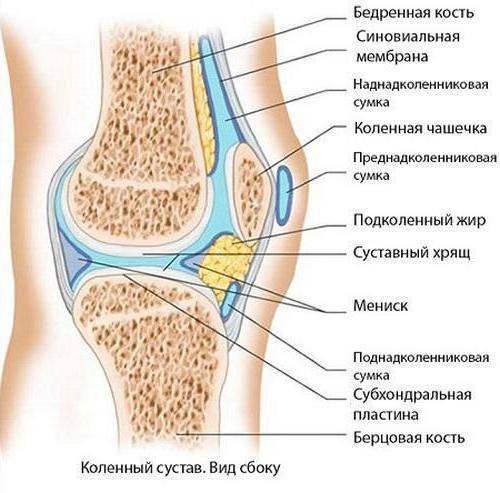
Соединительные ткани - эндотелиальная и подлежащая рыхлая, выстилающие суставную капсулу изнутри - это синовиальная оболочка, образующая в боковых фланках, в верхнем завороте и в переднем отделе складки и ворсины. Когда выполняется артроскопия, оцениваются отёчность, цвет и сосудистый рисунок, а также все патологические включения в толще синовии и на поверхности, оцениваются размеры, форма, строение синовиальных складок и ворсин. Всё это имеет огромное значение при диагностике заболеваний сустава. Синовиальная оболочка может быть воспалена. Синовит - наиболее часто встречающееся проявление хронических заболеваний. Хронический синовит в пределах оболочки говорит о первичном воспалении при артрите и вторичном при артрозе, деформирующем сустав.
Синовит
По самым современным сведениям, ключевое звено в развитии хронических артритов - аутоиммунный процесс, когда распознаётся неизвестный патогенный фактор с помощью антигенпредставляющей клетки. Вторичный синовит деформирующего артроза связан с тем, что в суставе накапливаются продукты распада хряща - фрагменты молекул коллагена и протеогликанов, мембран хондроцитов и тому подобного. В нормальном состоянии ни одна клетка иммунной системы с этими антигенами не контактирует, а потому они бывают распознаны как материал абсолютно чужеродный. Именно это и приводит к жёсткому иммунному ответу, а потому сопровождается таким хроническим воспалением, от которого страдает синовиальная оболочка. Особенно часто встречаются подобные изменения в коленном суставе. Системных заболеваний синовиальной оболочки достаточно много, и для них существует определённая классификация.
1. Заболевания с суставным синдромом - это поражение соединительной ткани ревматоидным артритом, когда поражены преимущественно мелкие суставы. Это тип эрозивно-деструктивного полиартрита, при этом этиология не слишком ясна, а аутоиммунный патогенез - сложный.
2. Инфекционный артрит, который бывает связан с присутствием инфекций, в том числе и скрытых. Например, синовиальная оболочка сустава поражена такими инфекциями, как микоплазма, хламидии, бактероиды, уреплазма и многие другие. Сюда относится септический (бактериальный) артрит.
3. Заболевания от нарушения обмена веществ, такие как подагра, охроноз (он бывает следствием заболевания врождённого - алкаптонурии), пирофосфатная артропатия.
4. Синовиальная оболочка сустава подвержена новообразованиям - опухолям и опухолеподобным заболеваниям. Это виллезонодулярный синовит, синовиальный хондроматоз, синовиома и гемангиома, синовиальный ганглий.
5. Поражение синовиальной оболочки сустава по дегенеративно-дистрофическому типу и деформирующий артроз считаются весьма распространёнными заболеваниями. Например, дегенеративно-дистрофическим поражением суставов страдают очень многие люди после сорока пяти лет, и степень данного поражения может быть разной.
О заболевании
Синовит - настолько распространённое заболевание, что им обеспокоена даже военная медицина США, недавно взволновавшая Россию тендером на сбор РНК и синовиальной оболочки россиян. Объясняется это тем, что в мире идёт настойчивый поиск решений в борьбе с заболеваниями суставов. Дело в том, что воспалительный процесс сопровождается скоплением выпота (жидкости) в самой полости сустава, и чаще всего страдают суставы коленные, хотя поражение может настигнуть и голеностопный, и локтевой, и лучезапястный, и любой другой сустав. Заболевания синовиальной оболочки развиваются, как правило, только в одном из них, достаточно редко бывают поражены несколько суставов. Развивается синовит от инфекции, после травмы, от аллергии и некоторых заболеваний крови, при обменных нарушениях и эндокринных болезнях. Сустав увеличивается в объёме, синовиальная оболочка утолщена, появляется боль, человек чувствует недомогание и слабость. Если присоединяется гнойная инфекция, боли становятся значительно сильнее, может наступить общая интоксикация.
После обнаружения симптомов, после обследований и исследований синовиальной жидкости устанавливается диагноз. Это, например, воспаление синовиальной оболочки сустава. Назначается лечение: пункции, иммобилизация, если необходимо - оперативное вмешательство или дренирование. Учитывая течение болезни, можно выделить острый синовит и хронический. Острый всегда сопровождается отёком, полнокровием и утолщением синовиальной оболочки. Полость сустава наполняет выпот - полупрозрачная жидкость с хлопьями фибрина. Хронический же синовит показывает развитие фиброзных изменений капсулы сустава. Когда ворсинки разрастаются, появляются фибринозные наложения, которые свисают прямо в суставную полость. Скоро наложения отделяются и превращаются в "рисовые тельца", плавающие свободно в жидкости полости сустава и дополнительно травмирующие оболочку. По видам воспаления синовиальной оболочки и характеру выпота можно различить серозный синовит или геморрагический, гнойный или серозно-фибринозный.

Причины возникновения
Если в полость сустава попадают патогенные микроорганизмы, возникает инфекционный синовит. Возбудитель может проникать в оболочку при проникающих ранениях сустава - из внешней среды, а также из тканей, окружающих синоидальную оболочку, если вблизи сустава находились гнойные раны или гнойники. Даже из отдалённых очагов инфекция вполне может проникать в район полости сустава, вызывая воспаление синовиальных оболочек человека, поскольку всюду проходят кровеносные и лимфатические сосуды. Инфекционный неспецифический синовит вызывается стафилококками, пневмококками, стрептококкамии тому подобными возбудителями. Инфекционный специфический синовит вызывают возбудители инфекций специфических: при сифилисе - бледная трепонема, при туберкулёзе - туберкулёзная палочка и тому подобные.
При асептическом синовите патогенных микроорганизмов в полости сустава не наблюдается, а воспаление приобретает реактивный характер. Это происходит, если случаются механические травмы - ушибы сустава, внутрисуставные переломы, повреждения менисков, когда страдает синовиальная оболочка коленного сустава, разрывы связок и ещё много причин. Таким же образом асептический синовит возникает при раздражении свободными суставными телами, а также структурами, ранее повреждёнными - это оторванный мениск, повреждённый хрящ и тому подобное. Ещё причинами асептического синовита могут стать эндокринные заболевания, гемофилия и нарушенный обмен веществ. При контакте аллергика с аллергеном возникает аллергический синовит. Лечение синовиальной оболочки в этом случае предполагается после исключения воздействия аллергена на организм больного.
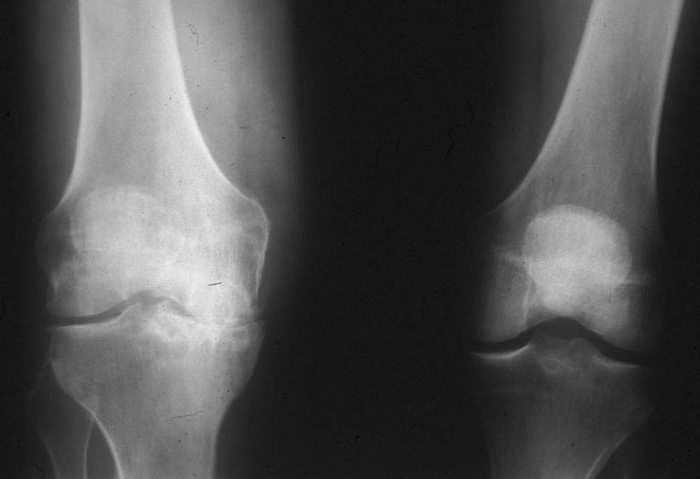
Симптомы
При неспецифическом остром серозном синовите синовиальная оболочка утолщена, сустав увеличен в объёме. Контуры его сглажены, даже появляется распирающее чувство. Болевой синдром выражен не очень резко, либо отсутствует. Однако движения сустава ограничены, при ощупывании ощущается слабая или умеренная боль. Недомогание возможно, незначительно повышается местная и общая температура. Пальпация выявляет флюктуацию. Хирург обязательно проводит следующие пробы: охватывает пальцами обеих рук противоположные части сустава и аккуратно надавливает с какой-либо стороны. Если другая рука будет ощущать толчок, значит, сустав содержит жидкость. Синовиальная оболочка коленного сустава исследуется баллотированием надколенника. При надавливании он до упора погружается в кость, затем, когда давление прекращено, он как бы всплывает. В отличие от гнойного острого синовита, здесь ярких клинических проявлений не наблюдается.
А синовит острый гнойный всегда виден, поскольку состояние больного резко ухудшается, появляются признаки интоксикации: резкий озноб, слабость, повышение температуры, возможен даже бред. Болевой синдром ярко выражен, сустав с отёком в объёме сильно увеличен, с гиперемированной кожей над ним. Все движения крайне болезненны, в некоторых случаях развивается контрактура сустава, а также возможен регионарный лимфаденит (близлежащие лимфатические узлы увеличиваются). Хронические синовиты могут быть серозными, но форма наблюдается чаще всего смешанная: вилезногеморрагическая, серознофибриноидная и тому подобные. В этих случаях клиническая симптоматика скудна, особенно на самых ранних стадиях: ноющие боли, сустав быстро устаёт. При хроническом и остром асептическом синовите выпот может быть инфицирован, после чего развивается гораздо более тяжкий инфекционный синовит. Вот почему изучение РНК и синовиальной оболочки так важно.
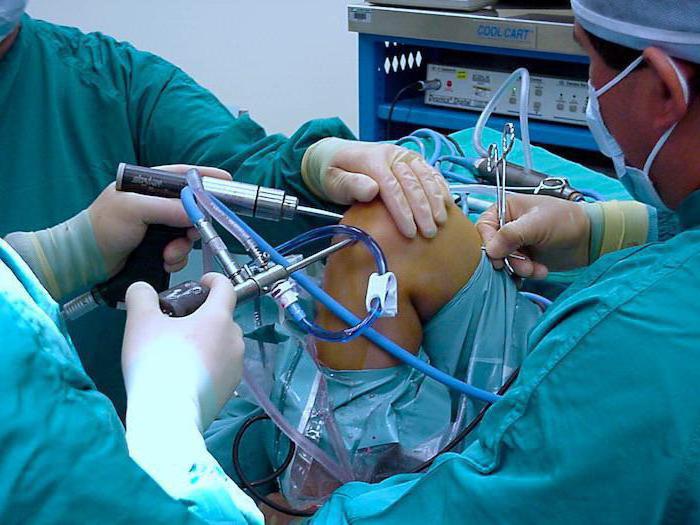
Осложнения
Инфекционные процессы могут распространиться далеко за пределы сустава и его оболочки, переходя на фиброзную мембрану, что влечёт за собой начало гнойного артрита. Подвижность суставов обеспечивается именно состоянием синовиальной оболочки и рибонуклеиновой кислоты, которая реализует генетическую информацию о человеке. Процесс распространяется и дальше: на окружающих мягких тканях развивается флегмона или периартрит. Тяжелейшее осложнение инфекционного синовита - панартрит, когда гнойный процесс охватывает все структуры, которые участвуют в образовании сустава - все кости, связки и хрящи. Бывают случаи, при которых результатом такого гнойного процесса становится сепсис. Если хронический асептический синовит существует в структуре сустава долго, появляются многие неприятные осложнения.
Сустав постепенно, но постоянно, увеличивает свой объём, потому что излишки жидкости синовиальная оболочка тазобедренного сустава, коленного или плечевого не успевает всасывать обратно. Если лечение при таких хронических заболеваниях отсутствует, вполне может развиваться водянка сустава (гидрартроз). А если водянка в суставе находится длительное время, сустав разбалтывается, связки перестают выполнять свою функцию, поскольку ослабевают. В этих случаях нередко происходит не только подвывих сустава, но и полноценный вывих.
Диагностика
После анализа клинических признаков, которые получены после исследований и диагностической пункции, выставляется диагноз. При этом подтверждается не только наличие синовита, но должны быть выявлены причины его появления, а это гораздо более трудная задача. Чтобы уточнить диагноз основной болезни при хроническом и остром синовите, назначаются артропневмография и артроскопия. Также может потребоваться биопсия и цитологическое исследование. Если есть подозрение на гемофилию, обменные нарушения или эндокринные, необходимо назначение соответствующих анализов. Если подозревается аллергическая природа воспаления синовиальной оболочки, нужно провести аллергические пробы. Самым информативным является исследование жидкости, добытой с помощью диагностической пункции - пунктата. При острой асептической форме синовита, приобретённого в результате травмы, исследование покажет большое количество белка, что является свидетельством высокой проницаемости сосудов.
Уменьшение общего количества гиалуроновой кислоты уменьшает и вязкость выпота, что характеризует отсутствие нормального состояния синовиальной жидкости. Хронические воспалительные процессы выявляют повышенную активность гиалуронидазов, хондрпротеинов, лизоцима и других ферментов, в этом случае начинается дезорганизация и ускоренное разрушение хряща. Если в синовиальной жидкости обнаруживается гной, это говорит о процессе гнойного синовита, который необходимо исследовать бактериоскопическим или бактериологическим методом, что даст возможность установления конкретного вида патогенных микроорганизмов, которые послужили причиной воспаления, а затем подобрать самые эффективные антибиотики. Обязательно назначается анализ крови, чтобы выявить повышение СОЭ, а также увеличение количества лейкоцитов и палочкоядерных нейтрофилов. Если подозревается сепсис, нужен дополнительный посев на стерильность крови.
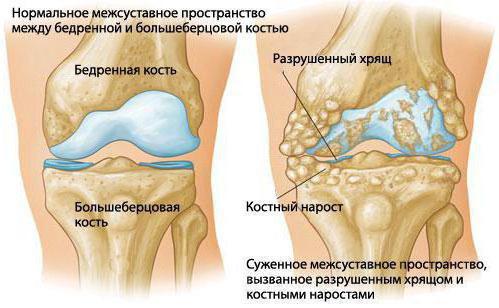
Лечение
Пациенту нужен покой, максимальное ограничение движений поражённого сустава, особенно во время обострения. Наружно и внутрь назначаются противовоспалительные препараты - "Нимесил", "Вольтарен" и тому подобные. Если синовит ярко выражен, назначаются инъекции, далее переходящие в таблетированные формы лечения. Если в суставе значительные скопления жидкости, показано проведение пункции, которая помимо диагностического имеет и лечебное значение. Диагностика заключается в следующем: отдифференцируется гнойный артрит и гемартроз (кровь в полости сустава), проводится цитологическое исследование (особенно при кристаллических артритах) суставной жидкости. Во время пункции получают желтоватую жидкость в довольно большом количестве (особенно при воспалениях синовиальной оболочки коленного сустава - более ста миллиграммов). После удаления жидкости той же иглой вводятся противовоспалительные препараты - кеналог или дипроспан.
Если причина заболевания установлена и количество жидкости в суставе незначительное, лечение пациенту предстоит амбулаторное. Если же воспаление синовиальной оболочки наступило в результате травмы, больной направляется в травмпункт. Симптоматические синовиты вторичного плана должны лечить профильные специалисты - эндокринологи, гематологи и так далее. Если количество выпота велико, а заболевание протекает в острой форме, это является показанием для госпитализации. Больные травматическим синовитом лечатся в отделении травматологии, с гнойным синовитом - в хирургии и так далее - соответственно профилю основного заболевания. Асептический синовит с небольшим количеством выпота предполагает тугую повязку на суставе, возвышенное положение и иммобилизацию всей конечности. Пациентов направляют на УВЧ, УФ-облучение, электрофорез с новокаином. Большое количество жидкости в суставе предполагает лечебные пункции, электрофорез с гиалуронидазой, йодидом калия и фонофорез с гидрокортизоном.
Терапия и хирургия
Острый гнойный синовит требует обязательной иммобилизации при возвышенном положении конечности. Если течение заболевания не тяжёлое, гной удаляется из полости сустава посредством пункции. Если происходит гнойный процесс средней тяжести, требуется непрерывное и длительное промывание проточно-аспирационное с раствором антибиотика всей полости сустава. Если заболевание протекает тяжело, полость сустава вскрывается и дренируется. Хронический асептический синовит лечится посредством терапии основного заболевания, тактически лечение устанавливается индивидуально, с обязательным учётом тяжести болезни, отсутствия или наличия вторичных изменений в синовиальной оболочке и суставе, выполняются пункции и обеспечивается покой.
В назначениях присутствуют противовоспалительные средства, глюкокортикоиды, салицилаты, химотрипсин и экстракт хрящей. Через три-четыре дня больной направляется на парафин, озокерит, магнитотерапию, УВЧ, фонофорез или другие процедуры физиотерапевтического плана. Если присутствует значительная инфильтрация и часты рецидивы, в полость сустава вводится апротинин. Хронический синовит с необратимыми изменениями синовиальной оболочки, упорно рецидивирующие его формы требуют хирургического вмешательства - полного или частичного иссечения синовиальной оболочки. Послеоперационный период посвящён восстановительной терапии, в которую включены иммобилизация, противовоспалительные препараты, антибиотики и физиотерапия.
Прогноз
Прогноз обычно бывает благоприятным при аллергическом и асептическом синовите. Если терапия проведена адекватно, ликвидируются все воспалительные явления практически полностью, исчезает в суставе выпот, и двигаться пациент теперь может в любом объёме. Если же форма заболевания гнойная, часто развиваются осложнения, формируются контрактуры. Здесь может быть опасность даже жизни пациента. Хронические асептические синовиты часто сопровождаются тугоподвижностью, а в целом ряде случаев происходят рецидивы, развиваются контрактуры после синовэктомии. Нужно заметить, что синовит почти всегда сопутствует каким-либо хроническим заболеваниям в суставах, а потому рецидивы возможны.
Для уменьшения воспалительного процесса, возникающего в синовиальной оболочке, проводится курс противовоспалительных инъекций, а также введение в повреждённый сустав глюкокортикостероидов, если отсутствуют врождённые патологии сустава (иногда и при патологических изменениях проводится диагностическая артроскопия и соответствующее лечение). Так снимается боль, а сустав постепенно начинает работать лучше. Главное - устранение основной причины синовита, и если затем удалить поражённую часть синовиальной оболочки, это обязательно приведёт к результату положительному. Прогноз неплох и для последствий оперативного вмешательства.
Последствия
Достаточно часто происходят ситуации полного выздоровления с восстановлением подвижности сустава. Потеря функций бывает только при тяжёлых формах гнойных разновидностей синовита, и эти случаи иногда даже приводят к смерти пациента от заражения крови. К этому заболеванию никак нельзя относиться небрежно. Дети обычно болеют неделю или две, всё заканчивается без каких бы то ни было опасных последствий. У взрослых - иначе, поскольку чаще всего происхождение заболевания не травматическое. На самоисцеление надеяться ни в коем случае нельзя, поскольку может случиться сепсис и летальный исход.
Для того чтобы это заболевание прошло мимо, нужно всегда своевременно лечить все инфекционные болезни, а спортом заниматься умеренно. Как только почувствуется дискомфорт, немедленно давать суставам отдых, если дискомфорт не прекратился - обращаться к врачу. Запущенные формы приводят к необходимости оперативного вмешательства, хотя такие случаи получения инвалидности и не слишком частые.
Синовит – это воспаление синовиальной оболочки сустава. Болезнь может поражать любой сустав, но чаще всего воспаление развивается в сочленениях нижних конечностей. Синовит стопы – достаточно распространенная форма заболевания. Патология характеризуется специфическими симптомами, знание которых поможет своевременно заподозрить развитие болезни и начать лечение.
- Что такое синовит стопы?
- Причины развития и виды заболевания
- Симптомы заболевания
- Чем опасен синовит?
- Диагностика
- Консервативное лечение
- Физиотерапия
- Народные средства
- Прогноз и профилактика
Что такое синовит стопы?

Недуг сопровождается болевым синдромом, может приводить к изменениям походки
Синовит стопы чаще всего проявляется на первом плюснефаланговом суставе. Воспаление синовиальной оболочки большого пальца связано с особенностью нагрузки на этот сустав. С таким видом воспаления чаще сталкиваются женщины, а не мужчины.
Синовит стопы характеризуется быстрым нарастанием симптомов. Патология может выступать как самостоятельным заболеванием, так и вторичным, развиваясь на фоне имеющихся болезней или повреждений суставов.
Синовит стопы развивается быстро, но, в отличие от других видов заболевания, практически не вызывает выраженного отека. Это объясняется спецификой строения мелких суставов. Болезнь сопровождается болевым синдромом, может приводить к изменениям походки и в значительной мере ухудшает качество жизни человека, поэтому требует своевременной диагностики и адекватной терапии.
Причины развития и виды заболевания
Синовит суставов стопы развивается из-за специфики нагрузки на нижние конечности. Стопа ежедневно подвергается сильным нагрузкам, поэтому с заболеванием может столкнуться абсолютно каждый человек.
По характеру воспаления различают инфекционный и неинфекционный синовит. Инфекционное воспаление связано с проникновением патогенных микроорганизмов в капсулу сустава. Это происходит при наличии бактериальной инфекции на коже ног. Инфицирование возможно при наличии фурункулов или глубоких инфицированных ран, возникающих при сильных мозолях.
Неинфекционный синовит насчитывает сразу несколько причин развития. К ним относят:
- травмы и компрессию сустава,
- аллергию,
- наличие лишнего веса,
- патологии развития нижних конечностей.
Аллергический синовит развивается в ответ на действие раздражителя-аллергена. Чаще всего причиной выступают медикаменты, применяемые в течение длительного времени. Аллергическое воспаление может развиваться на фоне инфекционных процессов в организме. В этом случае воспаление представляет собой последствие специфического иммунопатологического процесса, при котором антитела атакуют синовиальную оболочку сустава.
Мелкие суставы стопы часто подвергаются травмам и ушибам. Любое травмирующее воздействие потенциально опасно развитием воспаления в синовиальной оболочке. Это объясняется тем, что суставы пальцев стопы очень подвижны, поэтому любой ушиб может привести к компрессии их оболочек, на фоне чего и развивается синовит.
Как вторичное заболевание синовит стопы и плюснефалангового сустава может развиваться на фоне подагрического артрита. В патологический процесс также вовлекаются ткани вокруг бурсы, поэтому развивается и бурсит. Такое трио заболеваний опасно, так как приводит к нарушению подвижности стопы и может стать причиной выраженных изменений походки.
Фактором риска развития воспаления суставов стопы является наличие лишнего веса. Это приводит к неправильному распределению нагрузки во время ходьбы. В результате одни суставы напрягаются сильнее, чем другие, происходит компрессия синовиальной оболочки, нарушается трофика синовиальной жидкости и развивается воспаление.
Травматический синовит стопы у женщин часто обусловлен ношением неудобной обуви. Узкие модельные туфли на высоких каблуках приводят к сдавливанию мелких суставов стопы, в первую очередь, плюснефалангового сустава большого пальца. Чрезмерная увлеченность такой обувью опасна для здоровья всего опорно-двигательного аппарата в целом.
Симптомы заболевания

Боль при ходьбе может свидетельствовать о развитии болезни
Симптомы синовита стопы достаточно смазаны. В первую очередь заболевание проявляется тем, что человек не может полностью вытянуть ногу (стопу). Отек, обусловленный скоплением выпота, для такого вида синовита нехарактерен. Это объясняется особенностями строения суставов стопы, из-за которых выпот не выходит наружу. Как правило, отечность плюснефалангового сустава выражена неявно и напоминает скорее небольшую шишку на суставе, а не сильный отек.
Другие признаки, проявления и симптомы синовита стопы:
- боль при выпрямлении стопы,
- усиление болевого синдрома при нагрузке,
- горячая на ощупь кожа,
- трудности в движении пальцами ноги.
Болевой синдром при этом заболевании выражен умеренно. Боль носит ноющий характер и усиливается при нагрузке. После длительной ходьбы человек может заметить, что старается опираться на здоровую ногу, поэтому при воспалении синовиальной оболочки суставов стопы наблюдается изменение походки.
Еще одним симптомом становится быстрая утомляемость во время прогулок. Человек быстро начинает чувствовать тяжесть в ногах и скованность в пальцах ног. Это связано с нарушением трофики воспаленного сустава, из-за чего увеличивается количество синовиальной жидкости, и она давит на оболочку.
Признаки, проявления, симптомы и лечение синовита стопы зависят от выраженности воспалительного процесса, его причины и точной локализации. Разобраться в причинах болезни и подобрать оптимальную схему лечения сможет только врач.
Чем опасен синовит?
Лечить синовит стопы необходимо своевременно, в противном случае отсутствие лечения приведет к тому, что болезнь станет хронической. Осложнения синовита стопы:
- постоянная боль при ходьбе,
- изменения походки,
- развитие бурсита,
- деформация суставов.
Из-за перераспределения нагрузки при ходьбе на здоровую ногу ее суставы быстрее изнашиваются, что может приводить к развитию артрита. Эта патология потенциально опасна деформацией суставов и нарушением двигательной функции стопы.
Как правило, воспалительный процесс с синовиальной оболочки быстро распространяется на окружающие ткани. В таком случае синовит косвенно способствует развитию бурсита, артрита, артроза. Это происходит из-за общего нарушения трофических процессов в нижних конечностях.
Хронический воспалительный процесс приводит к изменению структуры синовиальной оболочки. В результате она уплотняется, перестает выполнять свою функцию. Это сковывает движения в пораженном суставе.
Кроме того, воспалительный процесс сопровождается болью. Так как стопа постоянно находится под нагрузкой, болевой синдром сильно ухудшает качество жизни человека.
Диагностика

Метод рентгенографии позволяет исключить патологии костной ткани
Для постановки диагноза проводятся:
- визуальный осмотр и пальпация конечности,
- рентгенография суставов,
- УЗИ,
- пункция синовиальной жидкости.
Рентгенография позволяет исключить патологии костной ткани. Этот метод необходимо для исключения артрита, артроза, переломов, трещин в костях, которые могут вызывать симптомы, схожие с синовитом. УЗИ назначают для исключения солевых отложений. Для визуализации состояния мягких тканей вокруг сустава может быть показано МРТ. Этот метод позволяет исключить бурсит.
Пункция синовиальной жидкости необходима для определения природы воспалительного процесса. Если в составе обнаружатся патогенные микроорганизмы, речь идет об инфекционном воспалении, которое необходимо лечить антибиотиками.
Консервативное лечение
Лечение начинается с иммобилизации больной конечности. Это необходимо для уменьшения нагрузки на больной сустав. В состоянии покоя нормализуется трофика и улучшается местное кровообращение, благодаря чему быстро снимается отечность и проходит болевой синдром. В случае, если синовит спровоцирован компрессией окружающими тканями, иммобилизация поможет расслабить стопу и нормализовать движения в больном суставе.
На время лечения пациенту показано ношение специального фиксатора и передвижение с тростью или костылем. По возможности в первые дни рекомендован полный покой и постельный режим.
Для купирования воспаления назначают нестероидные противовоспалительные препараты. Медикаменты этой группы являются первым выбором при боли и воспалении в суставах. Чаще всего используют Диклофенак или Кетопрофен. Эти лекарства применяют либо в таблетках, либо в форме внутримышечных уколов. Длительность лечения определяется индивидуально для каждого пациента.
Если пункция с последующим анализом выявила патогенные микроорганизмы в синовиальной оболочке, необходима антибактериальная терапия. Препараты подбираются с учетом чувствительности возбудителя заболевания к их действию. Чаще всего применяют лекарства широкого спектра действия – макролиды, фторхинолоны, цефалоспорины.
Выбор антибиотика осуществляется только врачом, самостоятельно принимать такие лекарственные средства нельзя.
В тяжелых случаях неинфекционного воспаления, когда нестероидные препараты неэффективны, практикуется лечение кортикостероидами. При патологиях суставов используют Бетаметазон или Преднизолон в форме инъекций. Обычно при синовите достаточно одного укола, чтобы патологический процесс пошел на спад.
Физиотерапия

Для восстановления движений в больной стопе поможет физиотерапия
После курса медикаментозного лечения назначается физиотерапия для восстановления кровообращения в суставе. Это необходимо для нормализации трофики внутрисуставной жидкости и улучшения подвижности. При синовите применяют:
- электрофорез,
- магнитотерапию,
- фонофорез,
- лазерное воздействие,
- теплые компрессы.
Нередко физиотерапевтические процедуры дополняются препаратами для улучшения кровообращения и снятия отека. При этом может использоваться никотиновая кислота, гепарин, хондропротекторы.
Для восстановления движений в больной стопе назначается лечебная физкультура. Обычно она представляет собой комплекс несложных упражнений, восстанавливающих подвижность в суставе. При синовите стопы важно улучшить трофику в пораженном сочленении, в противном случае нарушение работы одного сустава повлечет за собой развитие ряда патологий нижних конечностей.
При отеке и болевом синдроме может применяться массаж. Курс массажа быстро снимет боль, отек, улучшит самочувствие.
Народные средства
Средства народной медицины применяются в дополнение к медикаментозному лечению и физиотерапии. Они не могут самостоятельно победить воспалительный процесс в синовиальной оболочке плюснефалангового сустава, но повышают эффективность действия медикаментов.
При синовите применяют:
- теплые травяные компрессы для уменьшения отека,
- средства с живокостом для растирания суставов,
- настойку прополиса для компрессов,
- масло с добавлением лаврового листа в качестве растирки.
После снятия воспалительного процесса можно использовать фитопрепараты и натуральные мази для улучшения местного кровообращения. Растирание суставов спиртовыми настойками помогает улучшить подвижность и избавиться от болевого синдрома.
Прогноз и профилактика

Ноги всегда должны быть в тепле, необходимо избегать переохлаждений
Своевременная диагностика и лечение синовита позволяют достаточно успешно победить болезнь. На терапию и реабилитацию уходит около двух месяцев. При хроническом синовите стопы разрушается синовиальная оболочка, поэтому может потребоваться хирургическая операция по ее удалению, но такое лечение требуется очень редко.
Профилактика повторного развития болезни сводится к следующему:
- ношение удобной обуви,
- отсутствие травм и ушибов стопы,
- регулярная умеренная физическая нагрузка,
- общее укрепление организма.
Важно чередовать нагрузку на суставы с периодами покоя. Для стопы одинаково вредны как постоянные нагрузки, так и полная иммобилизация.
Читайте также:


