Варусная деформация голени при артрозе
Варусная деформация коленных суставов характеризуется тем, что голени приобретают О-образную форму. Исправить данную патологию тяжело, поскольку она развивается длительно во время роста человека. И чем раньше начать лечение, тем больше шансов исправить деформацию.

Причины заболевания
Варусное искривление коленных суставов у детей может быть врожденным и приобретенным. Первые признаки патологии проявляются в возрасте около 1 года, когда ребенок начинает становиться на ножки и учится ходить. Однако в некоторых случаях возможно развитие заболевания и у взрослых.
Главные причины возникновения варусной деформации коленей включают:
- Наследственность.
- Заболевания костей в детском возрасте. К ним относятся рахит, патологии эндокринной системы и другие недуги.
- Искривление коленей может развиваться при раннем стоянии ребенка, особенно если он длительное время находится в вертикальном положении. Подобный эффект возникает и тогда, когда малыш начал очень рано ходить.
- Недостаток кальция и витамина Д. Наблюдается не только в детском, но и в подростковом возрасте, в частности, когда больной мало времени проводит на свежем воздухе.
- Воспалительные процессы в коленных суставах. Провоцируют изменения размеров суставной щели и ее деформацию.
- Болезнь Блаунта. Бывает инфантильной и подростковой. Первые признаки регистрируются в возрасте 2-3 лет.
- Болезнь Педжета. Является основной причиной варусного искривления коленных суставов у взрослых. При этом поражаются бедренные и берцовые кости, в результате чего происходят изменения и суставов.

Признаки недуга
Основной симптом варусной деформации коленей заключается в искривлении формы голеней, в результате чего ноги приобретают О–образную форму. Поставить диагноз легко, особенно на поздней стадии заболевания, когда достаточно визуального осмотра больного. На начальных этапах развития патологии сделать это намного тяжелее, ведь основные симптомы выражены слабо. В этом случае понадобится проведение рентгенологического обследования костей нижних конечностей с целью уточнения диагноза.
К признакам варусного искривления коленей относится косолапость, которая является следствием заболевания. Постепенно развивается нарушение походки, в результате чего больной быстро устает при ходьбе. Если это ребенок, то он очень часто падает в связи с нарушением координации, особенно когда только учится ходить. При отсутствии своевременного лечения прогрессирование патологии способно привести к сколиозу, поскольку на позвоночник осуществляется очень большая нагрузка.

При постановке диагноза врач обязательно должен направить пациента на рентгенографию голеней. Это позволит установить степень деформации коленных суставов, выявить патологические изменения других костей. При необходимости специалист направит на расширенную рентгенографию, которая включает обследование стоп, бедренной кости и тазобедренного сустава, а также МРТ или КТ.
Если причиной возникновения заболевания послужила патология внутренних органов, целесообразной является консультация других узкопрофильных специалистов, к примеру, нефролога и гастроэнтеролога.

Консервативное лечение заболевания
Терапевтическая схема с целью коррекции деформации коленных суставов назначается только после полного обследования пациента. Это необходимо для того, чтобы установить причину развития патологии, на основании которой и разрабатывается индивидуальный лечебный комплекс.
Важную роль играет и возраст больного, а также стадия недуга. Детям целесообразным является применение консервативной терапии, поскольку в этом возрасте происходит активный рост костей и хрящей. При условии правильно подобранного лечения и устранения причины возникновения заболевания можно справиться с проблемой легко.
Важной частью комплексного лечения являются ЛФК и массаж. Специалист поможет разработать специальные упражнения, направленные на укрепление мышц и суставов. Когда пациент освоит все движения, их можно выполнять самостоятельно дома. Нужно обязательно пройти курс массажа продолжительностью от 10 до 20 сеансов. Делать их надо ежедневно или через день, в зависимости от назначения врача.

Если причиной возникновения заболевания стали дефицит витамина Д и кальция, в схему лечения включают препараты, способные обеспечить организм человека данными веществами. При наличии других патологий, способствующих развитию недуга, следует пролечиться, чтобы минимизировать риск дальнейшего прогрессирования искривления.

Хирургическое лечение варусной деформации коленей проводится по методу Илизарова. Это сложная операция, характеризующаяся длительным восстановительным периодом. Она рекомендована к применению только в том случае, когда отсутствует положительный результат от проводимой консервативной терапии.
Чаще всего хирургическое лечение показано взрослым, поскольку использование специальной обуви и других методов очень редко дает положительные результаты.
При появлении симптомов варусной деформации коленей необходимо немедленно обратиться к врачу. Своевременное установление причины развития патологии и ее устранение позволят не допустить дальнейшего прогрессирования болезни.
Варусная деформация, затрагивающая коленные суставы, провоцируется разными причинами. О-образные ноги вызывает рахит, он размягчает кости и ослабляет мышцы. Эти негативные изменения становятся первопричиной разболтанных суставов. Вальгусная деформация, поразившая коленные суставы из-за этой патологии (рахита) определяется самыми тяжелыми формами искривления нижних конечностей.
Заболевания формируются по причине врожденной патологии, когда не было проведено лечение дисплазии тазобедренного сегмента опорно-двигательного аппарата. Травмы конечностей также способны вызвать образование такого недуга, так как происходит поражение центральной нервной системы. С прогрессированием болезни увеличивается риск появления коксартроза.
Причины
К провоцирующим факторам можно отнести:
![]()
Родовые травмы;- Стрессовые состояния;
- Вредные привычки;
- Ожирение у матери;
- Поздняя беременность;
- Работа с вредными веществами на производстве;
- Плохое питание;
- Сложные роды;
- Патологии внутренних органов;
- Сильная интоксикация во время беременности;
- Вирусные и инфекционные заболевания матери в период подготовки к родам;
- Плохая экология;
- Изменения в деятельности эндокринных желез.
Симптомы

Варусная деформация у взрослых их коленных суставов, как и у детей, характеризуется специфическими проявлениями болезни. Основным симптомом дисплазии становится асимметрия коленей. Эти нарушения предоставляют визуальную картину искривления ног. Размеры конечностей кажутся разными.
Вальгус детских коленных суставов можно заметить, когда ребенку в самом начале самостоятельных движений тяжело ходить, он передвигается с большой задержкой. Во время ходьбы малыш чаще опирается на пальцы стопы, чем на нее саму. Также нужно обратить внимание на пальчики стопы, поскольку то, в каком они состоянии, позволяет выявить недуг. Когда пальцы имеют искривления в одну из сторон – это признак появления воспалительного процесса коленном суставе.
Взрослые люди, сталкивающиеся с подобным диагнозом, начинают ощущать сильную боль в воспаленной области сначала при физических нагрузках. К этому симптому позже добавляются иные:
- Хруст во время движения конечностей – сгибания и разгибания;
- Усиление болевых приступов при смене погоды;
- Изменение объема голеней и бедер;
- Больной начинает хромать.

Вальгусная деформация детских коленных суставов чаще всего встречается, как врожденная патология. Лечение нужно начинать своевременно. При рождении у младенца врачи сразу проверяют расположение колен при сгибании. С возрастом, когда малыш начинает ходить, он находится под контролем специалиста. Ортопед на регулярных осмотрах проверяет колени на предмет сгибания и разгибания.

Формирование суставных сегментов завершается у детей к 5–7 годам. К этому времени у ребенка не должны отмечаться подобные нарушения положения коленей.
Когда такое искривление все же остается – врач назначает рентгенологическое исследование. На основании его результатов ребенку назначают терапию.
Искривление суставов с детства часто появляется из недостатка поступления в организм витамина Д. В оздоровительных целях его назначают в определенной дозировке малышу. Также в схеме лечения могут задействовать медикаментозные препараты, массажные процедуры, физиотерапию.

Варусная деформация взрослых коленных суставов для лечения представляет собой сложный процесс. Терапию подбирают в зависимости от поражения болезни. Для устранения неприятных проявлений задействуют следующие методики:
- ЛФК со специальными упражнениями, направленными на повышение мышечного тонуса, а также для решения вопроса коррекции стоп;
- Сеансы массажа;
- Прием медикаментов;
- Физиотерапевтические процедуры;
- Использование специальных ортопедических изделий (корректоров, супинаторов).
Процедура массирования колен при их вальгусной деформации способна поспособствовать положительной динамике лечения. Стабильности суставов добиваются, прорабатывая мышцы, которые окружают коленное сочленение. Чрезмерное мышечное напряжение при массаже расслабляется, волокна растягиваются. Те же мышцы, которые были излишне расслабленными, восстанавливают естественные тонус.
Чтобы достичь положительный результат, требуется массировать как внутреннюю часть голеностопа и бедер, а также спинные, поясничные и ягодичные мышцы.

Когда диагностические мероприятия выявили вальгусную деформацию, именно тутора становится тем первым средством ортопедии, которое назначаю детям. Это приспособление является ножной накладкой, охватывающей одновременно область ль стопы до бедра. Она фиксирует коленное сочленение в естественном анатомическом положении. Приобрести изделие в торговле нельзя, его изготавливают по индивидуальным меркам. Рекомендуют надевать тутору на время сна. Ее эффективность достаточно высока, из-за чего накладку применяют для терапии патологии детского коленного сочленения.
Следующее эффективное приспособление именуют коленным ортезом. Он при наличии вальгусной деформации способен выпрямить ногу. Такая конструкция рекомендована для повседневного ношения. Ортез снижает нагрузку колена при наличии вальгусного искривления. Когда происходит выпрямление сочленения, ортопед постепенно регулирует уровень поддержки, добиваясь более быстрого положительного прогресса.
Также важный компонент ортопедии – использование специальной обуви. Она служит для уменьшения нагрузки, оказываемой весом тела на стопу, компенсирует ее. При изготовлении следует учитывать фазу искривления коленного сустава, размер обуви и иные параметры. Непременное условие – жесткое закрепление голеностопного сочленения.

В случае недостаточной эффективности стандартных методик оздоровления больному назначают хирургическое вмешательство. Суть этого действия состоит в выпиливании при операции фрагмента берцовой кости клиновидной формы, а затем выполняют фиксацию сочленения зажимами и специальными винтами. После завершения процедуры выполняют сопоставление фрагментов кости (остеосинтез).
Чтобы избежать запущенной формы варусного искривления нижних конечностей, следует прислушиваться к дискомфортным проявлениям. Только своевременные оздоровительные мероприятия помогут избежать оперативного вмешательства и возможных негативных последствий после проведения хирургических действий.
Варус (лат. varus) – это медицинский ортопедический термин, употребляемый в противоположность другой костно-суставной аномалии – valgus, и обозначает искривление конечностей вовнутрь, когда изгиб направлен к средней линии костного тела под острым углом. Такая форма искривления, например, варусная деформация стопы или другого органа нижней конечности — врожденный или приобретенный вид ортопедической аномалии.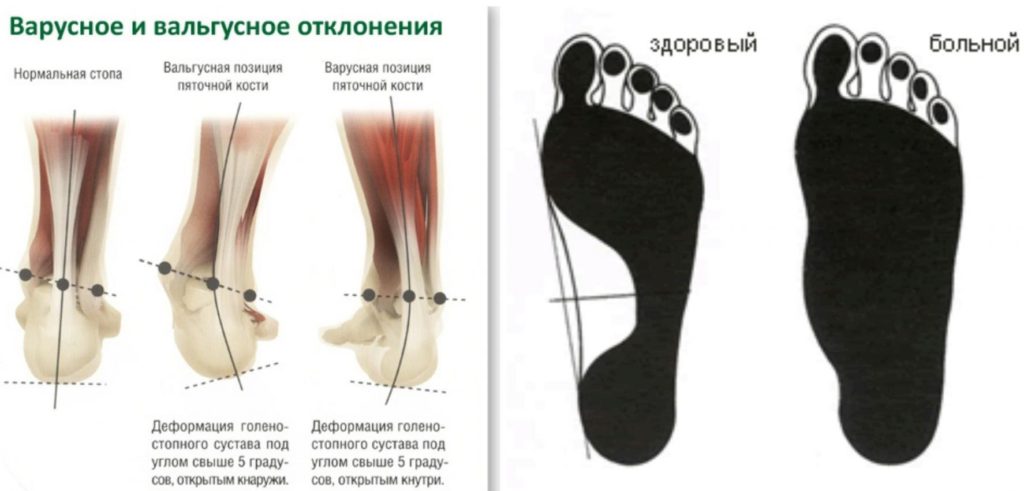
Рассмотрим предполагающие факторы развития клинической патологии различных костных и околосуставных участков нижней конечности,определим способы их лечения.
Врожденная косолапость
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Косолапие, или косолапость – это врожденная аномалия опорно-двигательной системы с двусторонней деформацией нижних конечностей, при которой постановка ног происходит на внешнюю грань.
Характерные признаки родовой ортопедической аномалии:
- варусная деформация стопы у новорожденного, когда подошвенная часть изогнута вниз и вовнутрь;
- супинация стопы, когда ее подошва обращена вовнутрь, и опорной частью становится край предплюсны или плюсны;
- аддукция, когда свод увеличен и приведен вовнутрь в переднем отделе.
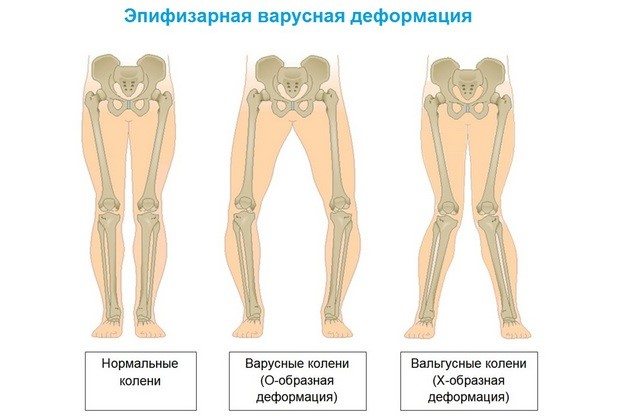
Степень указанных признаков изменяется как в большую, так и в меньшую сторону. Иногда супинация нижних конечностей у ребенка имеет такую выраженность, что внутренняя пяточная поверхность касается лодыжки, а ярко выраженная варусная деформация подтягивает пятку кверху, выворачивая ее внутрь.
По медицинской теории, врожденную двустороннюю косолапость определяют как легкой (варусная контрактура Остена-Сакена) формы, когда при малоподвижной коже выступает головка таранной кости, так и мягкой тканной связочной формой, когда кожный слой хорошо развит, а костные выступы отсутствуют.
Варусная деформация стопы у детей при врожденной двусторонней косолапости имеет смещение голени вовнутрь, что ограничивает подвижность опорного аппарата в голеностопном суставе.
Вся тяжесть ситуации усугубляется, когда ребенок начинает ходить. Возникает кожное огрубение наружной поверхности края стопы, постепенно развивается мышечная атрофия голеностопа в икроножной области, происходит Х-образная рекурвация коленного сустава.
Варусная деформация нижних конечностей у детей при двусторонней косолапости, по мнению медицинских экспертов, имеет различную причинно-следственную природу образования:
- контактное сращение амниона (зародышевой оболочки) с эмбрионом, с давлением амниотической тяжести на него;
- обхваченное давление пуповины на нижнюю конечность плода;
- мускулатурное маточное давление на наружную поверхность стопы зародыша из-за малого количества околоплодных вод;
- компрессия маточной опухоли;
- нарушение спинномозговой иннервации у плода.
При рождении ребенок получает стойкую приводящую разгибательную контрактуру (ограничение пассивных смещений в суставе) стопы, объясняющуюся врожденным недоразвитием, укорочение задних мышечно-связочных групп и сгибателей сухожилий.
Варусную деформацию нижних конечностей при врожденной двусторонней косолапости необходимо лечить как можно раньше, пока ткани грудного ребенка податливы, их можно удержать, растянуть, то есть привести в корригирующее состояние. Оперативная коррекция начинается, как только у ребенка зарубцовывается пупочная ранка.
После хирургического вмешательства нижние конечности начинают функционировать и нормально развиваться. Однако родителям малыша следует запастись огромным терпением, так как послеоперационное восстановление требует дальнейших действий и определенных усилий.
В течение некоторого времени малыш будет находиться в гипсовых лонгетах, а в дальнейшем в течение нескольких лет ребенок будет вынужден пользоваться корригирующими ночными супинаторами, ему будет необходимо проводить ежедневный массаж, специальную гимнастику.
Последствия врожденной косолапости до конца не устраняются. Прооперированный человек будет вынужден до конца своих дней носить ортопедическую обувь.
Лечебная реабилитация детей первого года жизни
Лечебная физическая культура (ЛФК) для детей с врожденной косолапостью показана с первых дней жизни на фоне общего ортопедического лечения. Именно в возрасте 7-10 дней удается эффективно воздействовать на связочно-мышечный аппарат маленького ребенка.
Комплексный подход ЛФК включает поэтапное воздействие корригирующих гипсовых повязок. Осуществляется так называемое лечение положением, которое подкрепляется специальным массажем. После снятия гипса массажист проводит гимнастику для стоп и голени, а затем заново фиксирует положение корригирующим лонгетом.
Комплекс массажных процедур должен обеспечивать полное расслабление мышц стопы и голени. С этой целью применяется поглаживание, вибрация, разминание, потряхивание мышц, растягивание сухожилий пяток.
После расслабляющего массажа происходит снижение мышечного тонуса, а массажист проводит следующий этап лечебной реабилитации – физическую гимнастику:
- Исходное положение ребенка – лежа на спине. Цель — устранить наружное приведение стопы. Рассматриваем работу массажиста с правой ногой. Голеностоп прижат левой рукой, при этом первый палец на наружной лодыжке, а второй – на внутренней, чтобы пятка малыша лежала на ладони массажиста. Охватив правой рукой стопу, первый палец — на наружном крае, согнутый второй палец массажиста — на тыльной стороне конечности, а третий палец — на внутренней поверхности, производим отведение стопы ребенка наружу. То же самое проделывается с левой.
- Исходное положение прежнее. Цель — устранение поворота стопы относительно продольной оси. Массажист охватывает правой рукой правую стопу ребенка, располагая первый палец на подошве, а прочие — на тыльной части. Второй рукой охватом пятки жестко фиксирует ее. Массаж выполняется надавливанием первого пальца снизу вверх наружной краевой части конечности малыша, а сверху вниз массаж работает на внутренний край.
- Исходное положение не меняется. Цель — устранение подошвенного сгибания. Правая рука массажиста прижимает левую голень ребенка к столу, упираясь первым и вторым пальцем в лодыжку. Левая рука массажиста движением ладони снизу вверх прижимает подошву стопы.
Такой комплекс лечебной физкультуры и массажа с повтором каждого движения 3-5 раз можно проводить самостоятельно.
Родителям достаточно пройти обучение у массажиста-инструктора ЛФК, чтобы заниматься с ребенком физкультурой в домашних условиях каждый день по пять занятий.
Другим эффективным лечебно-профилактическим воздействием станет плавание и водная гимнастика. Описанные массажные процедуры можно выполнять в ванне при температуре воды 36-37 ºС. Тёплая комфортная вода будет способствовать спастическому расслаблению мышц.
Плоская и плоско-вальгусная стопа
Существует не только врожденная варусная деформация стопы, но и вальгусная.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Плоскостопие – это ортопедическая разновидность деформационного поражения стопы с уплощением ее сводов. Сопровождается потерей амортизирующих функций, является распространенным видом деформации.
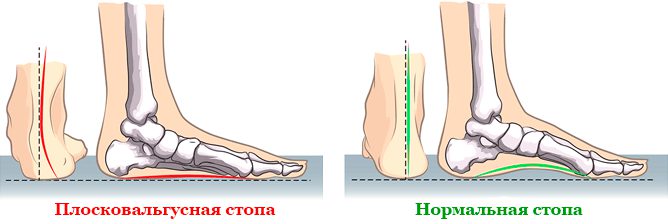
В ортопедии определяется несколько типов плоскостопия.
| Вид деформации | Причина и характеристика болезни |
| Врожденное плоскостопие | Клиническая патология связана с недоразвитием малоберцовой кости, амниотической перетяжки зародышевого мешка или порочного развития эмбриона |
| Рахитическое плоскостопие | Последствия рахита у детей младшего возраста. Следствие развития плоскостопия — размягчение костных тканей, ослабление мышечного и связочного аппарата. Стопа ребенка становится податливой под тяжестью собственного тела, своды ее опускаются, а передняя часть отводится наружу |
| Паралитическое плоскостопие | Результат детского спинномозгового паралича – полиомиелита. Степень выраженности зависит от количества пораженных — одной или двух — большеберцовых мышц |
| Травматическое плоскостопие | Деформация стопы из-за перелома предплюсны или неправильно сросшейся лодыжки |
| Статическое плоскостопие | Основная причина вальгусной деформации – это слабость мышечного тонуса |
Последний вид ортопедического заболевания — наиболее распространенный вид. Ранние симптомы статической формы деформации можно определить по быстрой утомляемости голеностопа, болям в области икроножных мышц при беге или ходьбе.
Такую вальгусную деформацию очень трудно лечить. Поэтому особое внимание — профилактике плоскостопия:
- подбирать удобную обувь;
- укреплять мышечную систему физкультурой, спортом;
- следить за осанкой;
- при первых признаках дискомфорта или боли в стопе обращаться к врачу-ортопеду.
Отличной профилактикой станут ходьба босиком по песку и траве, когда срабатывает так называемый рефлекс щажения, ежедневные солевые или хвойные ванны с погружением ног до колен в теплую (35-36 ºС) воду.
Лечебная физкультура для плоско-вальгусной стопы
Гимнастические занятия при деформации плоско-вальгусного типа позволят укрепить мышцы и костно-связочные группы голени и стопы, сформировать поддерживающий тонус продольного свода и скорректировать общее неправильное положение. Рассматриваемая ниже методика лечебных занятий предусматривает организацию следующих задач:
- лечение положением;
- массаж;
- физические упражнения.
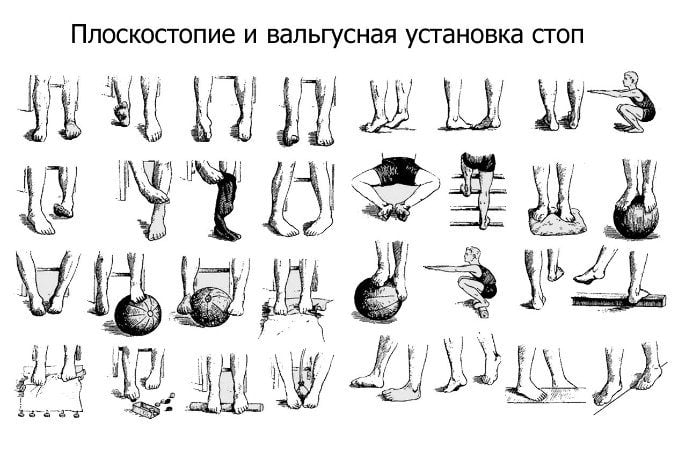
Лечение положением при ярко выраженной деформации свода стопы предусматривает придание ему более высокого положения. Для этого рекомендуются специальные ортопедические набойки на обувь с внутренней стороны подошвы высотой 2-5 мм, с уплощением к наружной стороне.
Будет правильным, если сочетать корригирующую обувь с обычными ботинками или туфлями, однако не следует ходить в мягкой или валяной обуви.
Массаж предназначен для улучшения супинаторных функций передних, внутренних групп пальцев ног, мышц голени и стоп. Наружные части опорных органов также нужно массажировать. Массажист производит растирающие, поглаживающие, вибрационные действия.
Физические упражнения необходимо выполнять плавно, медленно, следуя указаниям инструктора:
- Исходное положение – лежа на спине. Инструктор производит правой рукой сгибание и разгибание правой стопы, фиксируя жесткое положение в левом голеностопном суставе.
- Не меняя исходного положения, пациент самостоятельно плотно сводит и разводит ступни ног, делая это так, чтобы они касались друг друга.
- Пациент лежит на спине. Массажист правой рукой производит вращательно-поступательное движение правой стопы вправо/влево, придерживая левую голень в нижней ее трети. Аналогичная гимнастическая операция проводится с другой ногой.
- Когда в положении стоя или при ходьбе у пациента наблюдается отклонение переднего отдела стопы наружу, необходимо выполнить гимнастическую гиперкоррекцию. Инструктор ЛФК левой рукой жестко фиксирует левый голеностоп, а правой рукой охватывает передний отдел левой стопы таким образом, чтобы желоб ладони был снаружи, а пальцы находились на тыльной стороне. Цель — перевести передний отдел стопы вовнутрь.
Кроме упражнений с инструктором, можно самостоятельно производить активные движения. Например, сидя на стуле поднимать с пола пальцами ног мелкие предметы – карандаши, ручки и т. д.
Вывих в коленном суставе
Врожденная патология вывиха в коленном суставе и, как следствие, варусная деформация голени у детей – это довольно редко встречающееся ортопедическое заболевание.
По статистике, патология в 3 раза чаще определяется при односторонней деформации, чем при двустороннем О-образном искривлении нижних конечностей.
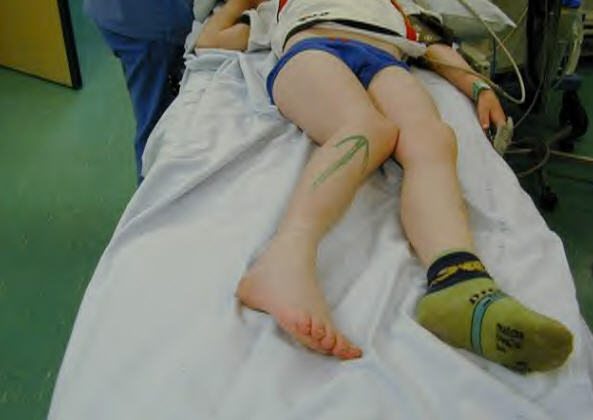
У девочек ортопедическая врожденная выраженность также встречается в 3 раза чаще, чем у мальчиков. Варусная деформация голени наблюдается при смещении проксимального конца большеберцовой кости вперед.
Причинами клинического состояния считают врожденную дистрофию или нарушение клеточного метаболизма в четырехглавой бедренной мышце в результате внутриутробного поражения костно-суставной структуры плода.
По версии некоторых медицинских экспертов, такая внутриутробная ситуация возникает из-за неправильного положения плода в материнском чреве, когда тазобедренные суставы согнуты, а коленные сочленения, наоборот, разогнуты.
Лечение коленного вывиха
При коленном врожденном вывихе и варусной деформации голени у детей лечение нужно проводить с момента появления младенца на свет. Детский ортопед предпринимает мануальную попытку вправления суставов закрытым способом.
Вначале проводится осевое вытяжение голени с усиленным разгибанием, а затем ортопед в обратном направлении вправляет верхний отдел голени давлением пальцев на мыщелки бедра. Вправленный сустав фиксируют гипсовым лонгетом под углом 90º.
В таком положении ребенку предстоит провести не менее одного месяца, затем врач назначает лечебно-профилактический курс гимнастических упражнений и мышечного массажа. В случае безуспешного мануального вправления назначается вертикальное вытяжение с введением релаксантов в мышцу.
Тракцию голени и вправление коленного вывиха следует производить немедленно, так как позднее сочленение концевых суставов будет осложнено.
При безуспешных попытках вправления мануальным методом или вытяжением удлинение прямой мышцы бедра и сгибателей (сухожилий) голени добиваются оперативным путем.
В случае оперативного реагирования на ортопедическую проблему прогноз на выздоровление — положительный. В противном случае человека ожидает неправильное анатомическое сращение с дальнейшим развитием артроза, ограничением полного объема движений опорно-двигательного аппарата.
Берегите себя, детей и будьте всегда здоровы!
Если у пациента диагностируется варусная деформация коленных суставов, то его голени обретают форму буквы О. В запущенной форме диагностика искривления проста – достаточно посмотреть на ноги человека. Чем дольше существует эта патология у детей, тем сложнее ее придется лечить, при этом риск сохранения проблем к взрослому возрасту высок. На ранних этапах лечение будет консервативным, позже потребуется операция.
Признаки и симптомы
При развитии детского организма коленные суставы претерпевают значительные изменения – растут кости, форма становится другой. Для оценки правильности строения нижних конечностей ребенка приносят на прием к ортопеду – в 1 месяц и в год. Врач проверяет сгибание и разгибание сочленения костей, оценивает прочие важные функции. Если у малыша не хватает тонуса, силы в ножках, ему приходится их широко расставлять, параллельно приводя колено к средней линии. Без медицинского вмешательства это может привести к варусу, или варусному искривлению ноги в О-образном положении.

В дальнейшем состояние ноги ребенка усугубляется, буквально через несколько лет формируется более серьезная степень искривления. Также патология может пойти по другому пути – возникнет вальгусная деформация (Х-образная). При подобных заболеваниях сильно страдают хрящи коленей, голеней и бедра, ведь на одну их сторону приходится более высокая нагрузка. Это может вызвать суставный износ, у больного возникает гонартроз, повышается опасность травм.
В самом начале развития определить симптомы искривления ног у ребенка сложно, родители редко обращают на это внимание. Даже на рентгеновском снимке начальные изменения не видны, их покажет только МРТ. Позже основными признаками варусной деформации становятся:
- косолапость;
- нарушение походки;
- скорая утомляемость.

Кроме визуально заметного искривления, деформация коленей может сопровождаться такими симптомами:
- аномально суженное расстояние между щиколотками;
- утрата способности стопы амортизировать удары;
- частые падения, плохой бег ребенка;
- стирание обуви с внешней стороны, неравномерное истирание каблука;
- нежелание ходить (ребенок постоянно просится на руки);
- боли в зоне колена.
Есть особая разновидность варуса – эквиноварусная деформация, или конская стопа. В этом случае малыш не наступает на всю поверхность ступни, а ходит на носочках. Это обусловлено слишком сильным нарушением сгибания в голеностопе и колене. Такая деформация бывает одно- и двусторонней. Также при любом виде варуса у ребенка имеются признаки основного заболевания, которое и стало причиной искривления ног. Например, если ребенок страдает от рахита, будут проявляться потеря волос на затылке, деформация грудной клетки, уплощение живота. Родничок долго зарастает, имеют место анемия, слабость, бледность.

Причины развития деформации
Основной причиной раннего развития патологии, которая может деформировать ноги, является дефицит витамина Д и кальция в организме ребенка. Это часто провоцирует рахит, который может развиваться даже внутриутробно. Также у малышей рахит способен появиться позже, во время первых шагов. У подростков рахит стартует из-за недостаточного нахождения на солнце, неправильного питания, ряда сопутствующих заболеваний.
Прочие факторы риска, которые могут вызвать варусную деформацию колен у детей, таковы:
- слишком раннее начало ходьбы;
- травмы;
- сахарный диабет;
- перенесенные болезни костей, суставов;
- тяжелые виды спорта с раннего возраста;
- гипоксия плода во время родов;
- перенесенные матерью заболевания (при беременности);

- нехватка витаминов А, В12;
- патологии обмена веществ;
- болезнь Педжета;
- ювенильный артрит;
- болезнь Блаунта.
У взрослых причинами искривления могут стать ушибы, растяжения, переломы конечностей, при которых нет резкой боли, и человек не обращается к врачу. Оставшаяся трещина провоцирует неправильное срастание и развитие деформации суставов. Также при разрыве связок может возникнуть отмирание части волокон, что тоже вызывает деформацию колена. Усиливают опасность варуса у взрослых болезни иммунной, эндокринной системы, артрозы и артриты, ревматизм.
Способы диагностики
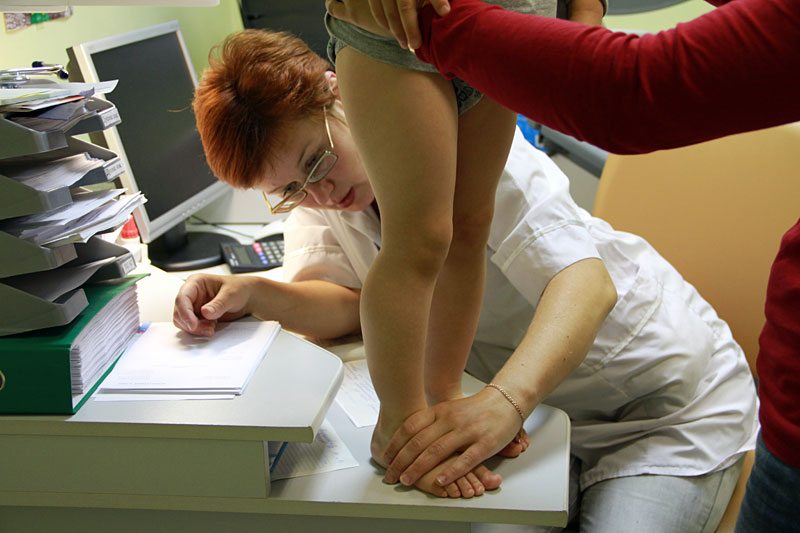
Искривление по О-образному типу регистрируется реже, чем по Х-образному, поэтому важно провести полный комплекс исследований, чтобы не пропустить заболевание. Варусная деформация суставов выявляется при внешнем осмотре у ортопеда и при проведении физикальных тестов. Ребенка или взрослого располагают на ровной поверхности, выпрямляют ноги, сведя их вместе. Это позволит поставить предварительный диагноз.
Для уточнения стадии искривления и подбора методов терапии выполняется рентгенографическое исследование. Оно проводится при помощи специального аппарата, который зафиксирует голени в максимальном отведении кнаружи и вовнутрь. Снимок покажет искривление коленного сустава, когда его внешняя сторона в норме, а внутренний мыщелок недоразвит.
При прогрессировании варусной деформации происходит растяжение коленных связок с внешней стороны, в результате внутренний мыщелок быстрее изнашивается. Если болезнь существует очень долго, на снимке могут быть заметны признаки артроза, анкилоза.

Степени тяжести варусной деформации суставов колена могут быть следующими:
- Первая (легкая). Отклонение голеней от нормы – на 10-15 градусов.
- Вторая (средняя). Угол отклонения – 15-20 градусов.
- Третья (тяжелая). Отклонение голени – более чем на 20 градусов.
Не менее важно в ходе диагностики найти основную причину, которая спровоцировала развитие варусного искривления. Следует учесть клиническую картину, возраст появления проблемы, симптоматику, состояние иных органов. Дополнительно может потребоваться снимок бедер – при подозрении на наличие болезни Педжета или компенсаторное изменение тазобедренных суставов. Для исключения рахита сдают анализы крови на фосфор, кальций, щелочную фосфатазу. При необходимости, выполняют МРТ или КТ костей, суставов.
Профилактические мероприятия
Приобретенная деформация по варусному типу не разовьется при соблюдении ряда мер профилактики:
- потреблять пищу и добавки с достаточным количеством кальция;
- принимать профилактическую дозу витамина Д с месячного возраста до 3-5 лет (минимум);
- больше гулять на свежем воздухе;
- практиковать гимнастику, ЛФК;
- не допускать превышения массы тела над нормой (детям и взрослым);
- вовремя лечить любые травмы и болезни суставов.

У малышей важно сразу проводить весь комплекс мер терапии, если была выявлена дисплазия тазобедренного сустава. По рекомендации ортопеда носят специальную обувь, в том числе – постоянно.
Степени трудоспособности
Если варусное искривление уже выявлено, врач определяет степень функциональных способностей пациента. Существуют такие степени трудоспособности (функциональной недостаточности):
- ФН-1 – временное ограничение трудоспособности;
- ФН-2 – утраченная трудоспособность;
- ФН-3 – человек нуждается в постоянном уходе.
Способы лечения
Терапевтический курс для корректировки состояния нижних конечностей назначается строго в индивидуальном порядке. Важную роль в лечении варусного искривления ног играют возраст, стадия болезни. У детей чаще используется консервативное лечение, так как операция может нарушить нормальное развитие и рост костей. Обычно курс при варусной деформации включает:
- комплекс ЛФК;
- физиотерапию;
- массаж курсами по 15-20 процедур через месяц;
- ношение специального белья, обуви;
- применение особых приспособлений во время сна;
- занятия водными видами спорта, езда на велосипеде.

Нередко назначаются медикаменты, которые будут устранять причину заболевания. Если традиционная терапия против варусной деформации не помогает, назначается хирургический метод.
При стимулировании мышечной ткани нижних конечностей можно добиться положительных результатов намного быстрее. Физиотерапия, а именно электростимуляция, представляет собой безболезненный и безопасный метод выправления формы ног при варусном искривлении. Используется воздействие силы тока до 50 мА с интервалами 0,5-300 мс. В результате происходит активация моторики, двигательные способности мышц увеличиваются. Кроме того, со временем наращивается мышечная масса, улучшается кровообращение конечностей. Мышцы могут лучше удерживать кости в необходимом положении, что при искривлении очень важно.

ЛФК при варусном искривлении ног обязательна к выполнению, она показана на всех стадиях патологии. Упражнения могут быть такими (каждое повторять 5-10 раз):
- Зафиксировать рукой нижнюю часть бедра снаружи, второй рукой сделать толкающие движения в сторону нижней трети голени (занятие на растяжку).
- Широко расставить ноги, приседать в таком положении (улучшение функции коленного сустава).
- Лечь на спину, в это время помощник проведет сгибание и разгибание стопы, зафиксировав голеностоп.
- В положении лежа плотно свести и развести ступни ног, затем сделать вращательные движения стопами и ногой ниже колена.
Огромную пользу организму при искривлении ног принесет хождение босиком, которое нагружает мышцы стопы и улучшает положение конечности в целом. Также подойдет поднимание пальцами ног небольших предметов с пола – занятие тренирует моторику мелких мышц.
Воздействие на ноги при варусном искривлении при помощи массажа может быть довольно неприятным по ощущениям и даже болезненным. Важно найти опытного специалиста, который сделает процедуры с максимальной эффективностью. Обычно массаж от варусного искривления назначают детям старше года, раньше делать его нет смысла.

Сеансы включают вибрацию, растирание, поглаживание, давление, сжимание в определенной технике. Это поможет расслабить зажатые мышцы. Курс составляет не менее 10 процедур, лучше проводить до 20 сеансов и повторять курсы каждые 4 недели. Проработка мышц вызывает стабилизацию коленных суставов, что обеспечит положительную динамику в терапии искривления ног.
До возраста 5 лет хирургическое лечение деформации ног не проводится, ведь в подавляющем большинстве случаев будет достаточно консервативной терапии. Не откладывают операцию, только если причиной искривления является перенесенный полиомиелит или синдром Барбера. Выполняется корригирующая остеотомия, учитывающая величину деформации кости в каждом отдельном случае.

При варусе все операции должны быть малотравматичными, чтобы восстановление прошло быстро. Чаще всего кость ломают искусственным путем, ставят скрепляющие конструкции, после чего конечности обретают нормальную форму. В детском возрасте стараются выполнять хирургию без применения скрепляющих металлических конструкций, которые могут повреждать мягкие ткани во время роста. После операции носят гипс до 3 месяцев. Дальнейшая реабилитация включает ЛФК, ритмическую гальванизацию, гипербарическую оксигенизацию и прочие физиопроцедуры.
В комплексной терапии искривления ног обязательно используется ношение ортопедической обуви или стелек. Они способствуют улучшению походки и правильной постановке конечностей. Обувь должна включать высокий жесткий задник для фиксации голеностопа, пары делают на заказ. Во время сна против деформации коленных суставов применяются туторы – каркасы для ног, закрепляющие их в нужном положении от голени до бедра. Для вытягивания ног и снижения нагрузки назначают ортезы на колено, их носят днем, а делают по индивидуальному заказу.
При варусном искривлении ног важно вовремя обратить внимание на проблемы с походкой у ребенка. Это поможет быстрее провести лечение и исправить положение конечностей, не доводя до операции.
Читайте также:



