Варусная деформация большеберцовой кости
Варус (лат. varus) – это медицинский ортопедический термин, употребляемый в противоположность другой костно-суставной аномалии – valgus, и обозначает искривление конечностей вовнутрь, когда изгиб направлен к средней линии костного тела под острым углом. Такая форма искривления, например, варусная деформация стопы или другого органа нижней конечности — врожденный или приобретенный вид ортопедической аномалии.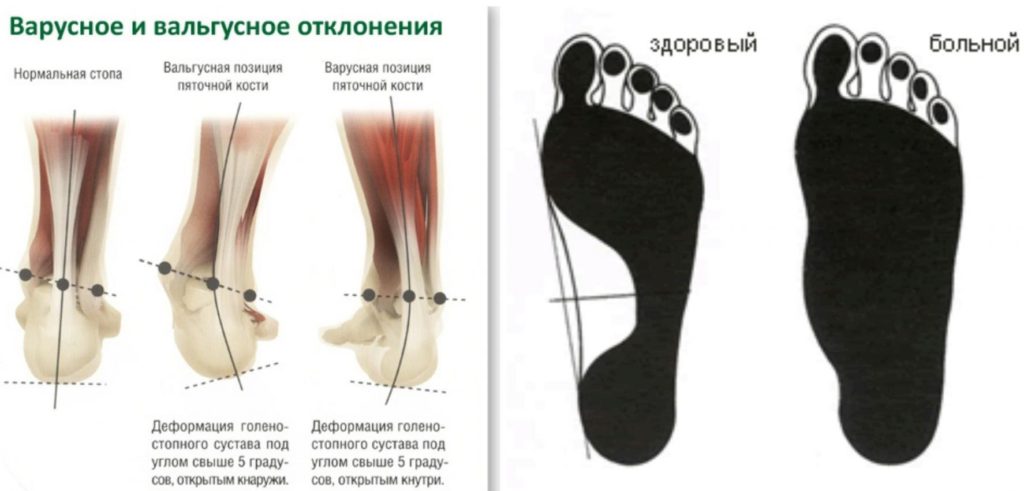
Рассмотрим предполагающие факторы развития клинической патологии различных костных и околосуставных участков нижней конечности,определим способы их лечения.
Врожденная косолапость
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Косолапие, или косолапость – это врожденная аномалия опорно-двигательной системы с двусторонней деформацией нижних конечностей, при которой постановка ног происходит на внешнюю грань.
Характерные признаки родовой ортопедической аномалии:
- варусная деформация стопы у новорожденного, когда подошвенная часть изогнута вниз и вовнутрь;
- супинация стопы, когда ее подошва обращена вовнутрь, и опорной частью становится край предплюсны или плюсны;
- аддукция, когда свод увеличен и приведен вовнутрь в переднем отделе.
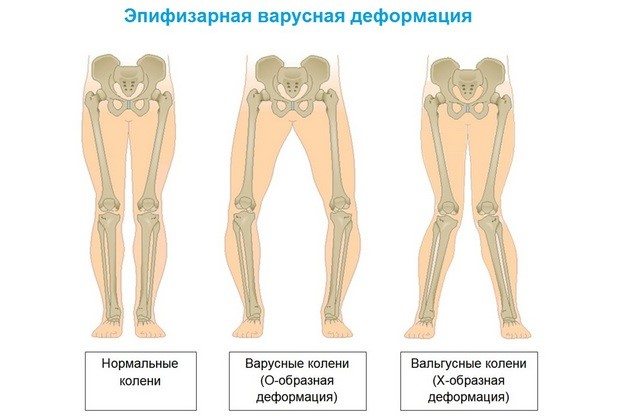
Степень указанных признаков изменяется как в большую, так и в меньшую сторону. Иногда супинация нижних конечностей у ребенка имеет такую выраженность, что внутренняя пяточная поверхность касается лодыжки, а ярко выраженная варусная деформация подтягивает пятку кверху, выворачивая ее внутрь.
По медицинской теории, врожденную двустороннюю косолапость определяют как легкой (варусная контрактура Остена-Сакена) формы, когда при малоподвижной коже выступает головка таранной кости, так и мягкой тканной связочной формой, когда кожный слой хорошо развит, а костные выступы отсутствуют.
Варусная деформация стопы у детей при врожденной двусторонней косолапости имеет смещение голени вовнутрь, что ограничивает подвижность опорного аппарата в голеностопном суставе.
Вся тяжесть ситуации усугубляется, когда ребенок начинает ходить. Возникает кожное огрубение наружной поверхности края стопы, постепенно развивается мышечная атрофия голеностопа в икроножной области, происходит Х-образная рекурвация коленного сустава.
Варусная деформация нижних конечностей у детей при двусторонней косолапости, по мнению медицинских экспертов, имеет различную причинно-следственную природу образования:
- контактное сращение амниона (зародышевой оболочки) с эмбрионом, с давлением амниотической тяжести на него;
- обхваченное давление пуповины на нижнюю конечность плода;
- мускулатурное маточное давление на наружную поверхность стопы зародыша из-за малого количества околоплодных вод;
- компрессия маточной опухоли;
- нарушение спинномозговой иннервации у плода.
При рождении ребенок получает стойкую приводящую разгибательную контрактуру (ограничение пассивных смещений в суставе) стопы, объясняющуюся врожденным недоразвитием, укорочение задних мышечно-связочных групп и сгибателей сухожилий.
Варусную деформацию нижних конечностей при врожденной двусторонней косолапости необходимо лечить как можно раньше, пока ткани грудного ребенка податливы, их можно удержать, растянуть, то есть привести в корригирующее состояние. Оперативная коррекция начинается, как только у ребенка зарубцовывается пупочная ранка.
После хирургического вмешательства нижние конечности начинают функционировать и нормально развиваться. Однако родителям малыша следует запастись огромным терпением, так как послеоперационное восстановление требует дальнейших действий и определенных усилий.
В течение некоторого времени малыш будет находиться в гипсовых лонгетах, а в дальнейшем в течение нескольких лет ребенок будет вынужден пользоваться корригирующими ночными супинаторами, ему будет необходимо проводить ежедневный массаж, специальную гимнастику.
Последствия врожденной косолапости до конца не устраняются. Прооперированный человек будет вынужден до конца своих дней носить ортопедическую обувь.
Лечебная реабилитация детей первого года жизни
Лечебная физическая культура (ЛФК) для детей с врожденной косолапостью показана с первых дней жизни на фоне общего ортопедического лечения. Именно в возрасте 7-10 дней удается эффективно воздействовать на связочно-мышечный аппарат маленького ребенка.
Комплексный подход ЛФК включает поэтапное воздействие корригирующих гипсовых повязок. Осуществляется так называемое лечение положением, которое подкрепляется специальным массажем. После снятия гипса массажист проводит гимнастику для стоп и голени, а затем заново фиксирует положение корригирующим лонгетом.
Комплекс массажных процедур должен обеспечивать полное расслабление мышц стопы и голени. С этой целью применяется поглаживание, вибрация, разминание, потряхивание мышц, растягивание сухожилий пяток.
После расслабляющего массажа происходит снижение мышечного тонуса, а массажист проводит следующий этап лечебной реабилитации – физическую гимнастику:
- Исходное положение ребенка – лежа на спине. Цель — устранить наружное приведение стопы. Рассматриваем работу массажиста с правой ногой. Голеностоп прижат левой рукой, при этом первый палец на наружной лодыжке, а второй – на внутренней, чтобы пятка малыша лежала на ладони массажиста. Охватив правой рукой стопу, первый палец — на наружном крае, согнутый второй палец массажиста — на тыльной стороне конечности, а третий палец — на внутренней поверхности, производим отведение стопы ребенка наружу. То же самое проделывается с левой.
- Исходное положение прежнее. Цель — устранение поворота стопы относительно продольной оси. Массажист охватывает правой рукой правую стопу ребенка, располагая первый палец на подошве, а прочие — на тыльной части. Второй рукой охватом пятки жестко фиксирует ее. Массаж выполняется надавливанием первого пальца снизу вверх наружной краевой части конечности малыша, а сверху вниз массаж работает на внутренний край.
- Исходное положение не меняется. Цель — устранение подошвенного сгибания. Правая рука массажиста прижимает левую голень ребенка к столу, упираясь первым и вторым пальцем в лодыжку. Левая рука массажиста движением ладони снизу вверх прижимает подошву стопы.
Такой комплекс лечебной физкультуры и массажа с повтором каждого движения 3-5 раз можно проводить самостоятельно.
Родителям достаточно пройти обучение у массажиста-инструктора ЛФК, чтобы заниматься с ребенком физкультурой в домашних условиях каждый день по пять занятий.
Другим эффективным лечебно-профилактическим воздействием станет плавание и водная гимнастика. Описанные массажные процедуры можно выполнять в ванне при температуре воды 36-37 ºС. Тёплая комфортная вода будет способствовать спастическому расслаблению мышц.
Плоская и плоско-вальгусная стопа
Существует не только врожденная варусная деформация стопы, но и вальгусная.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Плоскостопие – это ортопедическая разновидность деформационного поражения стопы с уплощением ее сводов. Сопровождается потерей амортизирующих функций, является распространенным видом деформации.
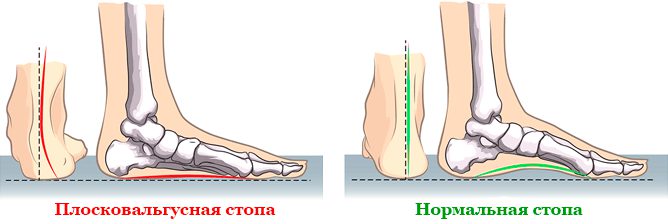
В ортопедии определяется несколько типов плоскостопия.
| Вид деформации | Причина и характеристика болезни |
| Врожденное плоскостопие | Клиническая патология связана с недоразвитием малоберцовой кости, амниотической перетяжки зародышевого мешка или порочного развития эмбриона |
| Рахитическое плоскостопие | Последствия рахита у детей младшего возраста. Следствие развития плоскостопия — размягчение костных тканей, ослабление мышечного и связочного аппарата. Стопа ребенка становится податливой под тяжестью собственного тела, своды ее опускаются, а передняя часть отводится наружу |
| Паралитическое плоскостопие | Результат детского спинномозгового паралича – полиомиелита. Степень выраженности зависит от количества пораженных — одной или двух — большеберцовых мышц |
| Травматическое плоскостопие | Деформация стопы из-за перелома предплюсны или неправильно сросшейся лодыжки |
| Статическое плоскостопие | Основная причина вальгусной деформации – это слабость мышечного тонуса |
Последний вид ортопедического заболевания — наиболее распространенный вид. Ранние симптомы статической формы деформации можно определить по быстрой утомляемости голеностопа, болям в области икроножных мышц при беге или ходьбе.
Такую вальгусную деформацию очень трудно лечить. Поэтому особое внимание — профилактике плоскостопия:
- подбирать удобную обувь;
- укреплять мышечную систему физкультурой, спортом;
- следить за осанкой;
- при первых признаках дискомфорта или боли в стопе обращаться к врачу-ортопеду.
Отличной профилактикой станут ходьба босиком по песку и траве, когда срабатывает так называемый рефлекс щажения, ежедневные солевые или хвойные ванны с погружением ног до колен в теплую (35-36 ºС) воду.
Лечебная физкультура для плоско-вальгусной стопы
Гимнастические занятия при деформации плоско-вальгусного типа позволят укрепить мышцы и костно-связочные группы голени и стопы, сформировать поддерживающий тонус продольного свода и скорректировать общее неправильное положение. Рассматриваемая ниже методика лечебных занятий предусматривает организацию следующих задач:
- лечение положением;
- массаж;
- физические упражнения.
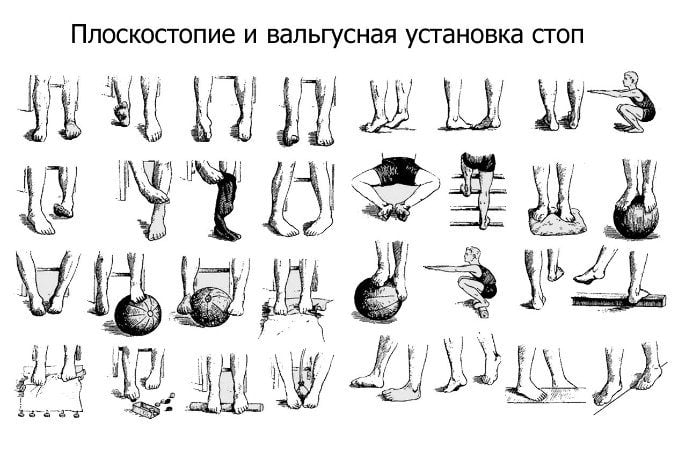
Лечение положением при ярко выраженной деформации свода стопы предусматривает придание ему более высокого положения. Для этого рекомендуются специальные ортопедические набойки на обувь с внутренней стороны подошвы высотой 2-5 мм, с уплощением к наружной стороне.
Будет правильным, если сочетать корригирующую обувь с обычными ботинками или туфлями, однако не следует ходить в мягкой или валяной обуви.
Массаж предназначен для улучшения супинаторных функций передних, внутренних групп пальцев ног, мышц голени и стоп. Наружные части опорных органов также нужно массажировать. Массажист производит растирающие, поглаживающие, вибрационные действия.
Физические упражнения необходимо выполнять плавно, медленно, следуя указаниям инструктора:
- Исходное положение – лежа на спине. Инструктор производит правой рукой сгибание и разгибание правой стопы, фиксируя жесткое положение в левом голеностопном суставе.
- Не меняя исходного положения, пациент самостоятельно плотно сводит и разводит ступни ног, делая это так, чтобы они касались друг друга.
- Пациент лежит на спине. Массажист правой рукой производит вращательно-поступательное движение правой стопы вправо/влево, придерживая левую голень в нижней ее трети. Аналогичная гимнастическая операция проводится с другой ногой.
- Когда в положении стоя или при ходьбе у пациента наблюдается отклонение переднего отдела стопы наружу, необходимо выполнить гимнастическую гиперкоррекцию. Инструктор ЛФК левой рукой жестко фиксирует левый голеностоп, а правой рукой охватывает передний отдел левой стопы таким образом, чтобы желоб ладони был снаружи, а пальцы находились на тыльной стороне. Цель — перевести передний отдел стопы вовнутрь.
Кроме упражнений с инструктором, можно самостоятельно производить активные движения. Например, сидя на стуле поднимать с пола пальцами ног мелкие предметы – карандаши, ручки и т. д.
Вывих в коленном суставе
Врожденная патология вывиха в коленном суставе и, как следствие, варусная деформация голени у детей – это довольно редко встречающееся ортопедическое заболевание.
По статистике, патология в 3 раза чаще определяется при односторонней деформации, чем при двустороннем О-образном искривлении нижних конечностей.
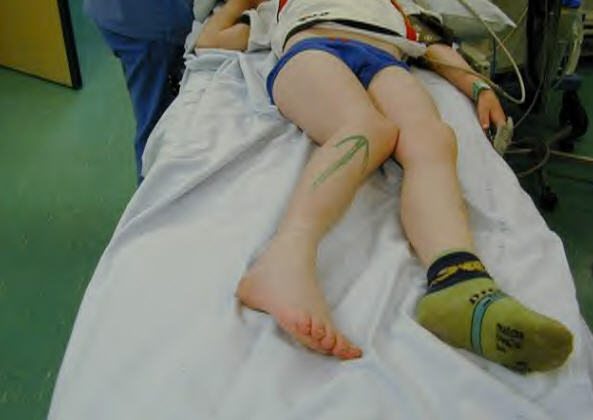
У девочек ортопедическая врожденная выраженность также встречается в 3 раза чаще, чем у мальчиков. Варусная деформация голени наблюдается при смещении проксимального конца большеберцовой кости вперед.
Причинами клинического состояния считают врожденную дистрофию или нарушение клеточного метаболизма в четырехглавой бедренной мышце в результате внутриутробного поражения костно-суставной структуры плода.
По версии некоторых медицинских экспертов, такая внутриутробная ситуация возникает из-за неправильного положения плода в материнском чреве, когда тазобедренные суставы согнуты, а коленные сочленения, наоборот, разогнуты.
Лечение коленного вывиха
При коленном врожденном вывихе и варусной деформации голени у детей лечение нужно проводить с момента появления младенца на свет. Детский ортопед предпринимает мануальную попытку вправления суставов закрытым способом.
Вначале проводится осевое вытяжение голени с усиленным разгибанием, а затем ортопед в обратном направлении вправляет верхний отдел голени давлением пальцев на мыщелки бедра. Вправленный сустав фиксируют гипсовым лонгетом под углом 90º.
В таком положении ребенку предстоит провести не менее одного месяца, затем врач назначает лечебно-профилактический курс гимнастических упражнений и мышечного массажа. В случае безуспешного мануального вправления назначается вертикальное вытяжение с введением релаксантов в мышцу.
Тракцию голени и вправление коленного вывиха следует производить немедленно, так как позднее сочленение концевых суставов будет осложнено.
При безуспешных попытках вправления мануальным методом или вытяжением удлинение прямой мышцы бедра и сгибателей (сухожилий) голени добиваются оперативным путем.
В случае оперативного реагирования на ортопедическую проблему прогноз на выздоровление — положительный. В противном случае человека ожидает неправильное анатомическое сращение с дальнейшим развитием артроза, ограничением полного объема движений опорно-двигательного аппарата.
Берегите себя, детей и будьте всегда здоровы!
Существует два основных типа искривления ног у детей. Варусная деформация голени представляет собой О-образное искривление голени, в результате чего та сильно отклоняется наружу. Если у больного диагностируется вальгус, нижние конечности формируют букву Х.
Варус приводит к появлению большого промежутка между коленками, нагрузка на коленный сустав распределяется неправильно. Итогом становится износ менисков, мыщелков и хрящей, развитие артроза, анкилоза.

Симптомы
Заболевание встречается как у детей, так и у взрослых — в последнем случае болезнь может стать исходом травмы или остаться с детства. Патология приводит к нарушениям во всем опорно-двигательном аппарате, в том числе вызывает сколиоз спины, деформацию стоп, развитие остеохондроза и плоскостопия. В тяжелой стадии страдает даже тазобедренный сустав, и во многих случаях человек утрачивает способность ходить.
У младенцев после рождения и до 3 месяцев варус физиологически нормален, связан с гипертонусом мышц бедра и голени. Позже ножки выравниваются, но при склонности к варусной деформации могут остаться кривыми.
Ближе к 1 году у ребенка при внимательном отношении родители могут заметить первые признаки варусной деформации:
- неуверенная ходьба;
- неравномерное стирание подошвы и каблука в обуви с внутренней стороны;
- слишком узкий след, если малыш ходит босиком;
- частые падения.
После, уже при формировании О-образной деформации, не заметить дефект сложно. Центр голени выпячивается наружу, ноги даже при беглом осмотре выглядят кривыми. Если запустить проблему, кость искривляется, появляется косолапость.

Поздний признак искривления по типу варуса — недоразвитость коленных суставов, когда внешний мыщелок большой, а внутренний слишком маленький. Это вызывает деформацию суставной щели, регулярное перерастяжение коленных связок. Ребенок может часто вывихивать ножки, что только усиливает риск осложнений.
Плоскостопие при варусе голени вторично, развивается как компенсация для уравновешивания нагрузки на конечности.
Среди симптомов искривления могут отмечаться болевые ощущения в стопах, голенях, коленях и даже в бедре. В более старшем возрасте человек чувствует постоянную усталость, не может долго ходить, ноги отекают. Порой боли становятся резкими, дергающими, присоединяется воспаление в суставе и мышцах голени.
Причины и стадии развития
Одной из основных причин искривления голени в детском возрасте становится рахит. На фоне нехватки витамина Д у матери болезнь порой возникает даже внутриутробно.
В самом раннем возрасте следует давать витамин Д как добавку к пище, иначе кости ребенка станут слишком мягкими, непрочными, подверженными деформации при ходьбе. У подростков варус тоже может иметь место, если отмечаются неблагоприятные условия жизни, плохое питание, заболевания костной ткани. Особенно тяжело поддается лечению поздний устойчивый рахит на фоне наследственной расположенности, проблема связана с болезнями почек и стеатореей.

Варусное искривление голени может развиваться по таким причинам (у детей и взрослых):
- болезнь Блаунта — деформирующий остеохондроз большеберцовой кости;
- болезнь Педжета;
- травма;
- разрежение костной ткани;
- эндокринные и обменные заболевания;
- тяжелые инфекции;
- нарушение усвоения кальция.
Обычно варусная деформация, возникшая в детстве, всегда двусторонняя. Если болезнь стартовала уже у взрослого, проблема чаще бывает односторонней. У взрослого человека в подавляющем большинстве случаев причиной становится перенесенная травма или остеопороз.
Степени варусного искривления области голени различаются по тяжести состояния. Первая, легкая, вызывает отклонение голени до 15 градусов, вторая (средняя) — на 15 – 20 градусов, третья (тяжелая) — более чем на 20 градусов.
Особенности деформации голени у детей
Не стоит путать первичную косолапость у детей и развитие варусного искривления ног. Косолапость чаще всего бывает врожденной, при наличии проблемы кость искривлена, поэтому ноги выгибаются в форме буквы О. Варусное искривление бывает приобретенным, развивается в течение первых лет жизни.

Стоит отметить случаи ложного искривления голеней у детей. В такой ситуации имеется лишь косметический дефект мягких тканей, на строение и функцию опорно-двигательного аппарата это не влияет.
Диагностика деформации голени
При любом подозрении на искривление конечностей у ребенка следует обратиться на прием к ортопеду. Нельзя пропускать и плановые приемы в месяц, в год. Проведение простых тестов позволит специалисту сделать выводы о правильности развития голеней, коленей и бедер у ребенка.
Варусная деформация заметна ортопеду уже с первых месяцев появления по данным физикальной диагностики. Для выявления причины отклонения, исключения иных серьезных проблем (например, болезни Педжета) проводится ряд обследований:
- Рентгенография. На снимке будут видны все виды деформации конечностей, последствия — признаки артроза, сужения суставной щели и т. д.
- Анализы крови на щелочную фосфатазу, кальций, фосфор, витамин Д. Биохимия крови даст полное представление о минеральном обмене, поможет диагностировать рахит.
- Анализы кала, УЗИ внутренних органов, исследование функции поджелудочной и щитовидной желез. Потребуются при подозрении на нарушение всасывания кальция в организме, на эндокринные проблемы.
- МРТ и КТ тазобедренных суставов, коленей. Применяются, если варусная деформация предположительно вызвана органическим поражением иных элементов конечности.

Лечение деформации голени
Терапия у ребенка или взрослого тем сложнее, чем больше времени прошло с момента начала патологии. Важно не только механически исправлять голень, но и воздействовать на причину деформации. Наиболее легко можно лечить заболевание до возраста 5 – 6 лет, когда кости еще не окостенели окончательно. В остальных случаях предпочтительнее оперативный метод лечения искривлений.
Обязательно проводится гимнастика, массаж, до 3-летнего возраста этих методик обычно хватает для полного выздоровления. В самом раннем возрасте исправляют деформации гипсованием или тейпированием. Ножку закрепляют в необходимом положении, после фиксируют гипсовым сапожком. Спустя определенное время процедуру повторяют, корректируя положение ноги с учетом положительной динамики. Между гипсованиями делают определенный интервал, в котором практикуют лечебную гимнастику.
Лечебный курс должен включать препараты и добавки, улучшающие обменные процессы. Укреплять костную ткань будут средства на основе кальция и витамина Д, витаминно-минеральные комплексы с магнием, железом, фосфором.

Чтобы исправить функцию поврежденных коленных хрящей, обязательно назначаются хондропротекторы (особенно показаны взрослым и детям с 7 лет). При сильных болевых ощущениях используют разрешенные по возрасту мази с нестероидными противовоспалительными компонентами коротким курсом. Подросткам и взрослым дополнительно рекомендуют наносить на область колен и голеностопов крема с бишофитом для улучшения функции хрящей.
Терапия варусного искривления области голеней требует обязательного выполнения массажа определенными курсами. Желательно, чтобы массаж делал опытный специалист, при отсутствии такой возможности процедуры выполняют родители ребенка. Взрослый человек при необходимости может осуществлять самомассаж нижних конечностей.
Обычно процедуру разбивают на несколько частей (3 подхода по 10 минут через каждые полчаса), у взрослых допустим один подход в течение 30 – 40 минут. Вначале разминают стопы, потом щиколотки, голени, колени, в завершение сеанса — бедра. Для разогрева проходят по мышцам круговыми движениями, в области ахиллесовой связки делают точечный массаж. После производят поглаживания, растирания мышц, вращающие движения.

Варусные голени следует удерживать в нормальном положении, так выправление деформации будет происходить намного быстрее. Врачи рекомендуют к применению ортопедическую обувь, причем готовят ее только по индивидуальному заказу.
Вначале производятся все измерения, определяется угол отклонения голени и стопы, после шьется обувь или делается специальная стелька. Постоянное ношение обуви у детей раннего возраста позволит уже за 2 – 3 месяца значительно исправить ситуацию.
Супинаторы помогают избавиться от сопутствующего плоскостопия, а высокая задняя часть не дает суставам деформироваться еще сильнее. Твердая подошва и каблук формируют естественное положение стопы и голени.
Для лечения деформаций голени обязательно назначается комплекс ЛФК. Система гимнастических упражнений должна быть правильно подобрана, что поможет укрепить мышцы, снизить нагрузку на суставы, улучшить кровообращение в тканях нижних конечностей.

Вот популярные упражнения для исправления деформации голеней у детей и взрослых:
- взять небольшой мячик, бросить его на пол, после попытаться захватить пальцами ног (голень надо держать строго прямо);
- аналогичным образом попробовать подбросить мяч ногой;
- покатать мяч стопой в разные стороны;
- сесть на стул, сгибать и разгибать стопы, вытягивая голени;
- повращать стопами;
- сделать приседания с опорой на стену;
- походить гусиным шагом, на пятках, на носочках.
Операцию назначают только после 5 – 7 лет, до этого возраста чаще всего удается исправить ситуацию менее травматичными методами. У подростков и взрослых операция проводится почти всегда, консервативные способы рекомендуются в реабилитационный период.
Выполняется корригирующая остеотомия. В ее ходе врач убирает фрагмент большеберцовой кости, закрепляет кость винтами к голени. Затем осуществляют лечение на аппарате Илизарова (остеосинтез) под местной или общей анестезией. В течение 2 месяцев больной ходит с этим устройством, потом его снимают, ногу тщательно разрабатывают.

Послеоперационные осложнения
Хирургическое вмешательство не всегда проходит гладко, порой возникают осложнения: кровотечение при повреждении сосудов, инфицирование раны. Иногда после установки аппарата Илизарова его элементы ломаются, приходится делать вмешательство повторно, чтобы исправить положение.
Повторяют операцию и при крупном кровоизлиянии в ткани или сустав — вскрывают и опорожняют гематому. Болевые ощущения после вмешательства встречаются очень часто, в этом случае показан прием нестероидных противовоспалительных препаратов.
Профилактика деформации ног
Чтобы не знать проблем с положением голеней и искривлением иных участков ног, важно с раннего детства следить за здоровьем ребенка. В рационе должно быть достаточно пищи с кальцием, весь дошкольный период дают витамин Д. Обувь для игры, бега должны быть удобная, из качественных материалов, с супинатором и каблучком.
При появлении малейших отклонений надо сразу обратиться к ортопеду — врач подскажет, как вылечить ребенка быстро и без применения радикальных методик.

Наиболее часто встречается варусная деформация, которая дополняется внутренней ротацией диафиза большеберцовой кости. Различают наиболее часто встречающуюся инфантильную форму болезни Блаунта (начинающуюся в возрасте 2—3 лет) и ювенильную форму, которая проявляется после 4—6-летнего возраста. Большинство исследователей в настоящее время подразделяют болезнь Блаунта на двустороннюю (инфантильный тип) и одностороннюю (подростковый тип). Заболевание распространено больше всего в странах Карибского бассейна, в меньшей степени — в Европе.
При обследовании 112 детей, проживающих в Голландии [Welens F, 1980], было выявлено, что болезнь Блаунта проявляется варусной и вальгусной, т. е. медиальной и латеральной формой, что имеет существенное значение для понимания процесса, происходящего в проксимальном эпиметафизарном конце болыпеберцовой кости и требующего выбора соответствующего лечения. Двустороннее поражение голеней при болезни Блаунта встречается в 82% случаев и 12% составляют односторонние поражения [Bathfield С. A., Beighton Р. Н., 1978]. По данным этих же авторов, общая частота болезни Блаунта составляет 3:10000 европейского населения.
Этиология младенческой варусной деформации болыпеберцовой кости еще далеко не раскрыта. Существует предположение о том, что нагрузка и неравномерный рост формируют характерную деформацию в верхней трети голени. Исходя из закона Фолькманна, что компрессия сдерживает, а дистракция стимулирует рост, можно думать о первопричинном механизме развития деформация как о неравномерном давлении на эпифиз в период роста ребенка. По данным биопсии, были обнаружены в ростковой пластинке нарушения нормальной оссификации.
Замедленная оссификация отмечается в обоих секторах большеберцовой кости — в медиальной части проксимального эпифиза и соответствующем метафизе. При нутриклеточном исследовании наблюдалась депрессия развития суставной поверхности болыпеберцовой кости, вплоть до изменений в менисках и капсульно-связочном аппарате. Кроме того, A. Langenskold (1981) при описании фактов, проливающих свет на патогенез болезни Блаунта, наблюдал некроз эпифизарного хряща, ростковой пластинки медиальнее от эпифиза как причину формирования варусной деформации болыпеберцовой кости.
Гистологическая картина по пограничной линии, расположенной между хрящом и метафизом кости, выявила наличие мертвой и резко измененной хрящевой ткани, которая примыкает к зоне репаративных изменений. Замедленная оссификация в средней части эпифиза и метафиза согласуется с идеей, что повреждение хряща является первичным в отношении патологического состояния костной ткани. Многочисленные эксперименты указали на то, что гибель или нарушение функциональной способности хряща выдерживать нагрузку являются причиной значительно замедленной оссификации.
Диагноз заболевания строится на жалобах, данных семейного анамнеза, характерной клинической картине, однако наиболее важным является рентгенологический метод исследования, согласно данным которого классифицируется степень заболевания — от легкой до наиболее выраженной, при которой наступают фрагментация проксимального метафиза болыпеберцовой кости, образование характерной костной перемычки, заметной между эпифизом и метафизом. Степень А — потенциальная варусная деформация болылеберцовой кости — характеризуется варусом не более 15°, склерозом по медиальной части болыпеберцовой кости, разрушением медиального метафиза, зоной просветления в проксимальном метафизе. Степень Б — умеренно выраженная варусная деформация — характеризуется деформацией 15—30°, фрагментацией и деструкцией медиального отдела проксимального эпифиза и метафиза большеберцовой кости. Степень В — прогрессирующая — характеризуется эпифизарной фрагментацией и деформацией, расширением средней медиальнопроксимальной части болыпеберцовой кости. Степень Г — закрытие физиса с костным мостиком между эпифизом и метафизом, резкая несостоятельность медиальной части ростковой пластинки и эпифиза болыпеберцовой кости, очень быстрое прогрессирование деформации.
Рентгенологическим признаком болезни Блаунта является наличие ступеньки или разрыва в медиальном кортикальном слое проксимального метафиза болынеберцовой кости. Характерными являются клювовидное образование в метафизе большеберцовой кости, фрагментация метафиза. Все они отражают нарушения в ростковой зоне, где имеются островки склероза и гипотрофии костной ткани. В гистологической картине на передний план выступают разнокалиберность капиллярных сосудов и островки фиброзного хряща. Дифференцируют болезнь Блаунта от рахита, хондродистрофии, врожденной варусной голени.
Лечение болезни Блаунта в основном хирургическое. Среди хирургических методов лечения различают: 1) остеотомию большеберцовой кости на границе между эпифизом и диафизом с косой остеотомией малоберцовой кости; 2) остеотомию берцовых костей вместе с эпифизиодезом латерального мыщелка большеберцовой кости и верхнего конца малоберцовой кости у детей старше 9 лет; 3) остеотомию и подъем медиального мыщелка большеберцовой кости вместе с эпифизиодезом латерального мыщелка и верхнего конца малоберцовой кости; 4) резекцию эпиметафизарной перемычки с имплантацией жировой клетчатки как метод выбора у более старших детей. Остеотомия большеберцовой кости должна выполняться как можно раньше, после чего наблюдается восстановление эпифизарной пластинки с последующей коррекцией деформации, причем сам Блаунт считал ее показанной детям моложе двухлетнего возраста.
Коррекцию деформации обязательно следует выполнять вместе с коррекцией торсии диафиза голени. При двустороннем поражении устранение деформации лучше выполнять сразу же на обеих конечностях. Прогноз при болезни Блаунта при естественном течении неблагоприятен, при хирургической коррекции в большинстве случаев достигается благоприятный исход.
Прогноз намного лучше, если имеется менее 50% поражения эпифиза или ростковой пластинки. Осложнения лечения включают неполную коррекцию, гиперкоррекцию, повреждение сосудов и нервов во время хирургического вмешательства.
Читайте также:


