Вальгусная деформация верхней конечности
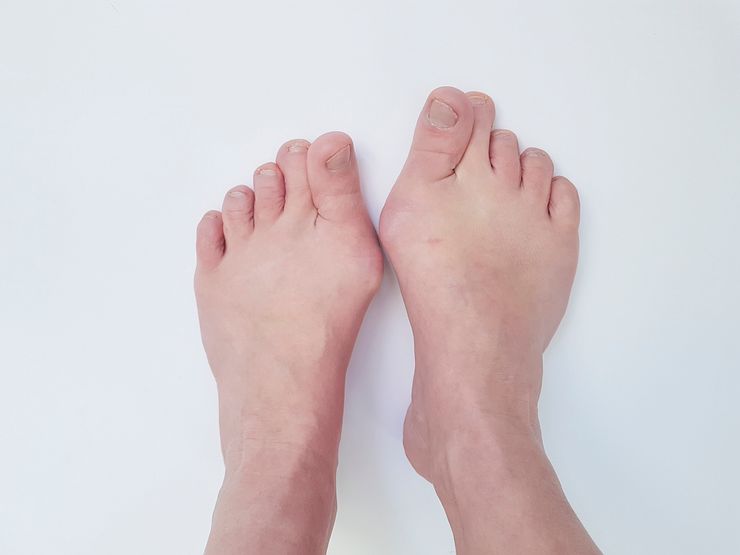
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
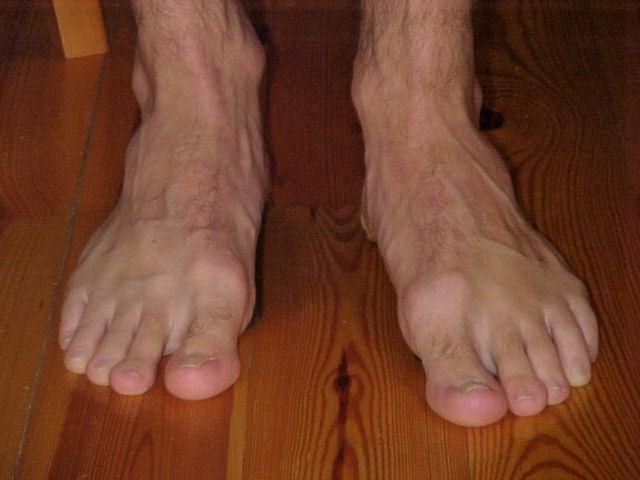
Болит косточка на большом пальце причины
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
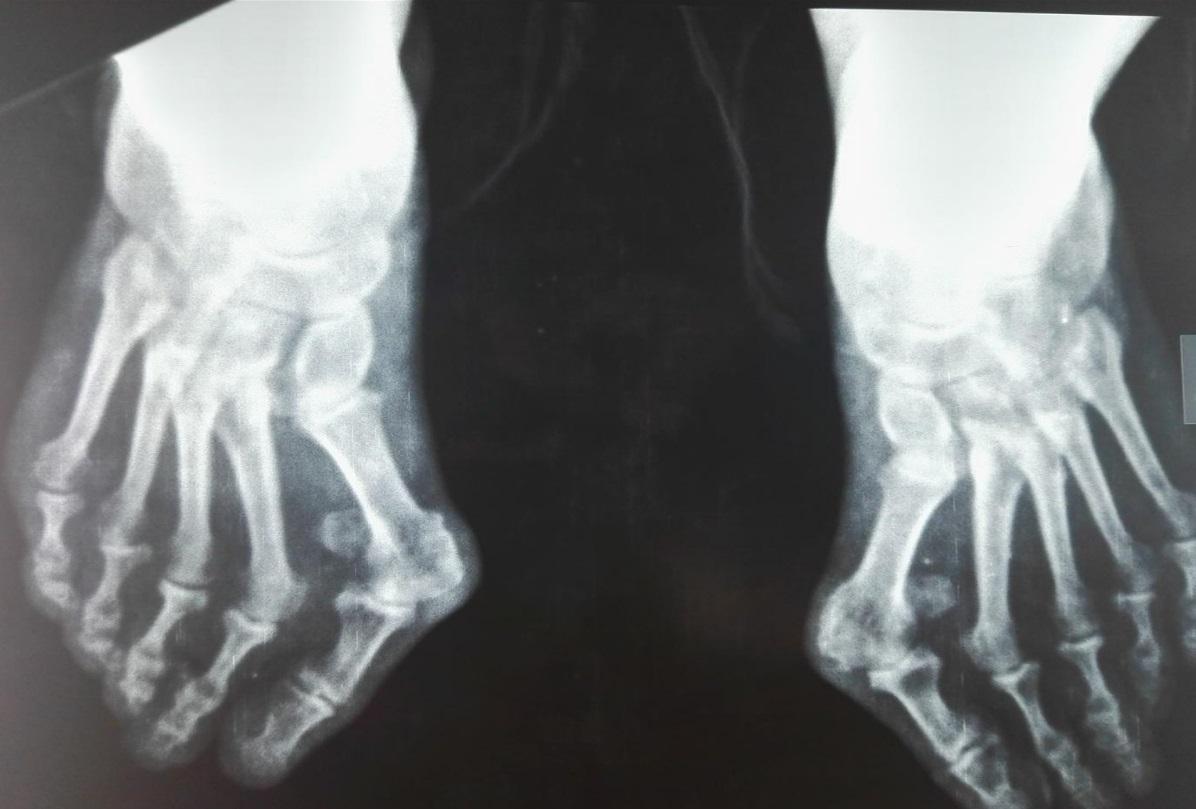
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Вальгусная деформация стопы
Так почему же возникает данная проблема со стопой:
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
Как избавиться от вальгуса в домашних условиях
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
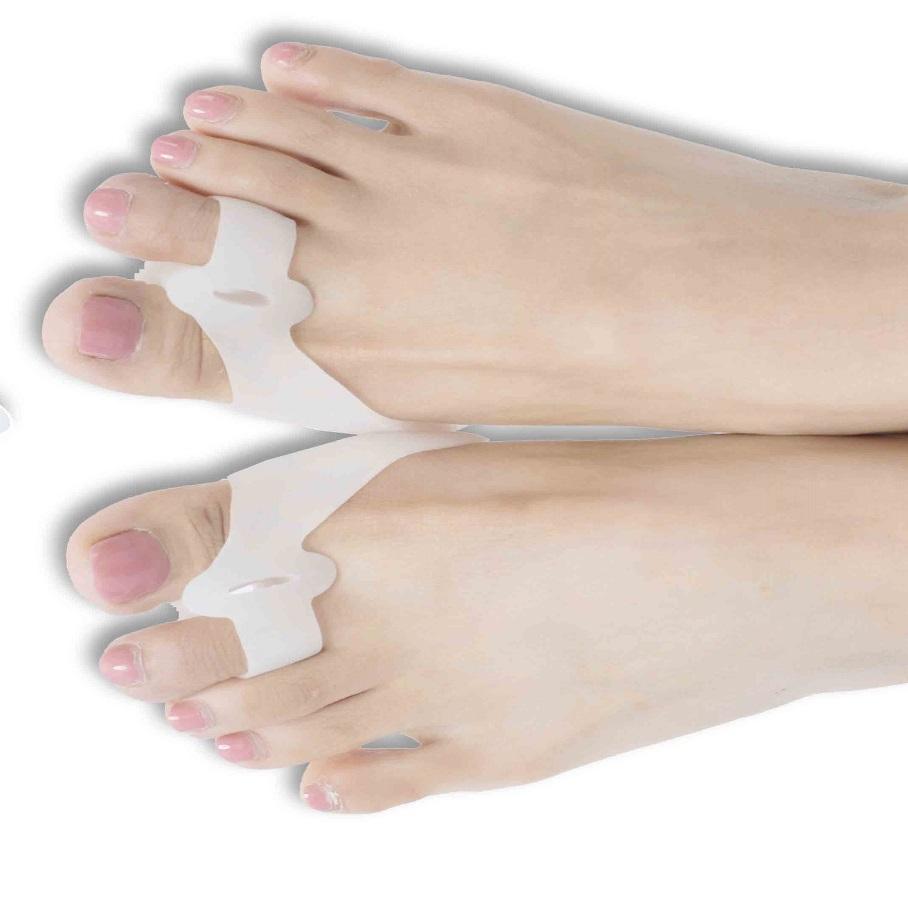
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
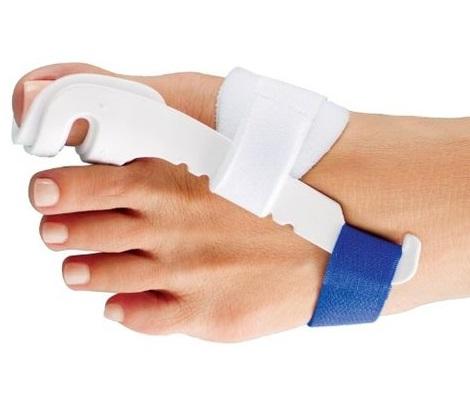
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
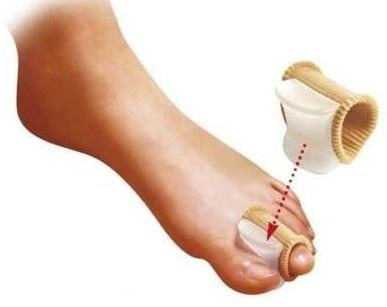
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
По типу нижних конечностей подразделяют на:
- истинное
- ложное
- Истинное искривление ног связано с деформацией костей голени, ко-торая проявляется наличием дефекта внутреннего контура от промежности до сомкнутых лодыжек, так называемая О — образная деформация или отсутствием смыкания лодыжек при сомкнутых бедрах Х — образная деформация.
- Ложное искривление ног заключается в особенности строения нижних конечностей, которая проявляется видимым искривлением при отсутствии деформации костей и связано с особенностями распределения мягких тканей. Выше приведенные особенности искривления ног позволяет определить показания к тому или иному виду коррекции формы ног.
Варусная деформация нижних конечностей — О-образное искривление ног определяется у стоящего с плотно сжатыми стопами ребёнка, если его колени отклонены кнаружи и между ними имеется промежуток, по величине которого можно судить о величине деформации, основной причиной О-образных ног является рахит, однако этот дефект может быть и у практически здоровых детей, которым разрешили стоять и ходить слишком рано, то есть тогда, когда тяжесть тела представляла ещё чрезмерную нагрузку для слишком податливых костей ребёнка, особенно страдают дети полные и тяжёлые.
При варусной деформации происходит:
- неравномерное развитие коленного сустава,
- увеличение наружного мыщелка бедренной кости и уменьшение внутреннего приводит к сдавливанию внутреннего мениска,
- суставная щель становится шире с наружной стороны и уже с внут-ренней,
- растягиваются связки, укрепляющие коленный сустав, особенно с наружной стороны, кости голени часто искривлены выпуклостью кнаружи, в тяжёлых случаях происходит ротация (поворот) бедра кнаружи, а голени (её нижней трети)- кнутри.
- стопы приобретают плосковарусную установку, пятки отклонены внутрь, передние отделы стоп тоже, Развивается косолапость, ребёнок не разгибает полностью колени, что заметно, если посмотреть на него сбоку.
Лечить О-образное искривление ног надо обязательно, так как в запущенных случаях нарушается походка, ребёнок часто падает, быстро устаёт, страдает позвоночник, появляются (по закону компенсации) различные нарушения осанки, возможен сколиоз
Вальгусная деформация нижних конечностей — Х- образная де-формация ног, при которой расстояние между внутренними лодыжками составляет более 5 см. При правильном строении ног в положении стоя на выпрямленных ногах внутренние поверхности колен и лодыжек соприкасаются. Если бедро не прямо переходит в голень, а между ними определяется угол, вершина которого направлена внутрь, говорят о вальгусной деформации нижних конечностей. Угол между осью бедра и голени изменяется в течение жизни. Большая часть новорожденных и детей до 3 лет имеет варусную установку нижних конечностей (О-образную), которая потом может перейти в вальгусную (Х-образную). Вальгусная сохраняется до 6 лет, после чего остается незначительная деформация. В старшем возрасте зачастую возникает варусная установка ног, особенно у женщин. Х-образная установка ног у детей является результатом их перегрузки вследствие быстрого роста при слабом связочном и мышечном аппарате. Иногда может быть следствием плоскостопия.
Деформация наиболее видна в положении стоя. В тяжелых случаях походка становится неуклюжей и неустойчивой в связи со слабостью связочно-мышечного аппарата и нестабильностью суставов.
Укорочения и деформации конечностей после переломов костей чаще развиваются в результате погрешностей, допускаемых во время лечения раненых, особенно при наличии осложнений.
Укорочение костей верхней конечности до 8 см заметным образом не сказывается на ее функции; на нижней конечности допустимо укорочение до 5 см, которое, однако, должно быть компенсировано обувью. Кроме затруднений, испытываемых больными во время ходьбы (хромота), их беспокоят боли в суставах и позвоночнике в связи с развивающимися вторичными деформациями.
Неправильно сросшиеся переломы костей обычно сопровождаются укорочением конечности, угловыми деформациями, что вызывает не только неудобства косметического характера, но и сопровождается тяжелыми статическими нарушениями.
С целью устранения угловой деформации выполняют корригирующую остеотомию, а при наличии укорочения конечность удлиняют, что наиболее совершенно можно осуществить с помощью аппаратов. Благодаря достижениям отечественной травматологии (М. В. Волков, О. В. Оганесян, Г. А. Илизаров, В. К. Калнберз, Э. П. Лубегина, В. Д. Дедова и др.) в настоящее время удлинить конечность можно в пределах 10—15 см, а у отдельных больных — на 20 см и более.
Удлинение проводят по 0,75 — 1 мм/сут дробными порциями (4 раза в сутки); ходить с помощью костылей в зависимости от общего состояния больного и степени стабилизации аппарата разрешают на 4 —9-й день после операции, а иногда и позже. Аппарат снимают после рентгенологически определяемого сращения.
Показанием к удлинению костей нижней конечности является укорочение их на 4 см и больше. Решение об удлинении конечности по просьбе больного может быть принято только при отсутствии противопоказаний. К ним относятся, в частности, воспалительные процессы, особенно на пораженной конечности, обширные рубцовые изменения мягких тканей. Удлинение верхней конечности практически не проводят, так как даже значительное укорочение, при сохранении мышц, не вызывает заметного нарушения ее функции. К удлинению нижней конечности чаще приходится прибегать у женщин. Мужчины нередко компенсируют такое укорочение ортопедической обувью.
Чаше выполняют и технически менее сложное удлинение костей голени. Этого можно достичь с помощью различных дистракционных аппаратов — Илизарова, Гудушаури, Сиваша и мн. др.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Вальгусная и варусная деформация
Нормальное положение ноги соответствует условной линии, проведенной через первый промежуток между пальцами стопы, середину колена и тазобедренный сустав. Отклонение от этой линии считается деформацией (нарушением нормального расположения, искривлением), которая может быть варусной и вальгусной.
При варусной деформации (О-образной) средняя часть голени зрительно отклоняется кнаружи, при вальгусной деформации (Х-образной) голень смещается вовнутрь, ноги напоминают букву Х.
Шейка бедра
Отклонение оси ноги, при котором зрительно определяется расстояние между внутренними лодыжками около 5 см, колени плотно сжаты.
Вальгусная деформация ног появляется в детском возрасте в результате преждевременного позволения младенцу стоять, долгого пребывания в положении стоя (в манеже), нарушения ползания. Это обусловлено недостаточной силой мышц и связок, и повышенной нагрузкой на них. К значимым причинам данной патологии можно отнести рахит, дисплазию тазобедренных суставов, травмы коленей. Основные изменения поначалу затрагивают коленные суставы, происходит некоторое их переразгибание, появление плоско-вальгусного плоскостопия. Ребенок жалуется на усталость ног, просится на руки, отмечает боль в ногах при длительном хождении. При несимметричном искривлении ног есть риск развития сколиоза (искривления позвоночника).
Голеностопный сустав
Стопа
Основные причины:
- врожденное нарушение;
- травматическое плоскостопие при переломе кости, поражении голеностопного сустава, разрыве связок;
- статическое плоскостопие из-за увеличенной нагрузки на суставы в результате излишнего веса и др.;
- рахитическое плоскостопие;
- паралитическое плоскостопие, как осложнение остеомиелита.
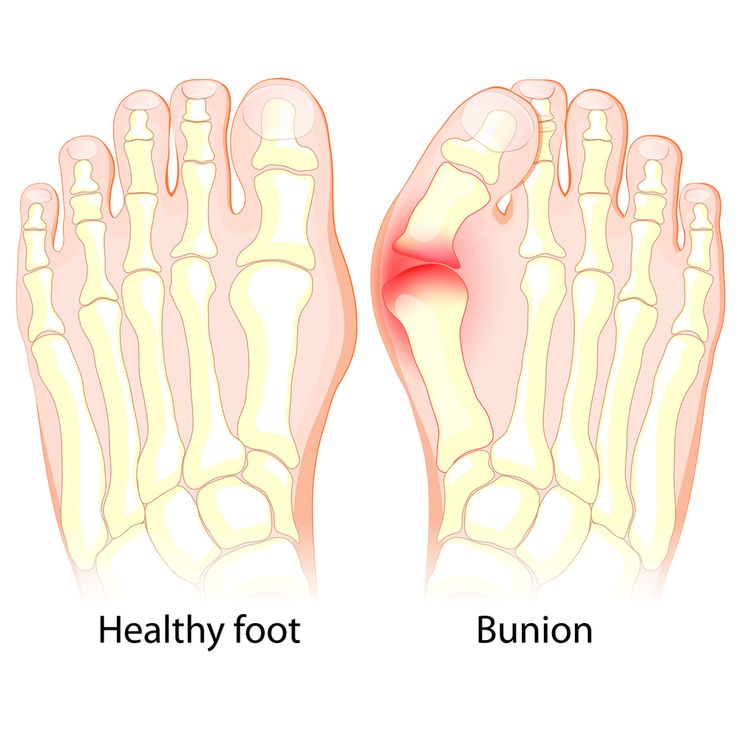
Вальгусная деформация первого пальца стопы (Hallux valgus)
Проявлениями этого заболевания являются появление "косточки" в области измененного сустава, изменение положения и формы остальных пальцев. Это сопровождается болью в суставе и стопе, быстрой утомляемостью ног. В области "шишки" наблюдается покраснение, небольшой отек.
Степени тяжести деформации:
1. Отклонение большого пальца кнаружи до 15 o .
2. Отклонение большого пальца от 15 до 20 o .
3. Отклонение большого пальца от 20 до 30 o .
4. Отклонение большого пальца более 30 o .
При 3 и 4 степени деформации возможно развитие осложнений, таких как:
- молоткообразное искривление пальцев;
- болезненные натоптыши и мозоли, склонные к воспалению;
- боль при ходьбе;
- врастание ногтя.
Искривлению пальца предшествует неудобство ношения обуви и появление боли при ходьбе. Из-за деформации сустава происходит изменение стопы, появление возвышения посередине, где легко образуются болезненные мозоли и натоптыши. Второй палец стопы также изменяется, принимает форму молотка, на нем тоже образуется мозоль.
Подобные симптомы могут встречаться и при некоторых других заболеваниях: деформирующий остеоартроз, артрит, подагра. Чтобы узнать причину появления "шишки" и болей, необходимо обратиться за консультацией к ортопеду. После осмотра врач назначит вам рентгенологическое обследование (снимок стопы в трех проекциях) и плантографию.
В результате дальнейшего развития патологического процесса при нелеченной вальгусной деформации у многих пациентов развивается хронический бурсит (воспаление околосуставной сумки) и болезнь Дейчлендера (изменение структуры костей плюсны).
Лечение
Консервативное лечение
К нехирургическим методам лечения вальгусной деформации относят ношение ортопедических супинаторов и ночных шин, стелек, межпальцевых прокладок, физиотерапевтическое лечение, лечебная гимнастика для пальцев ног и стопы. Для уменьшения воспаления применяют внутрисуставное введение дипроспана, гидрокортизона (гормональных препаратов).
Консервативное лечение не приводит к полному выздоровлению, используется только на ранних стадиях, и в качестве предоперационной подготовки.
Хирургическое лечение
Существует большое количество (более 100) методов хирургического лечения вальгусной деформации. Основные из них представлены ниже:
- Экзостэктомия (иссечение некоторой части головки плюсневой кости).
- Остеотомия, или удаление части фаланги пальца или плюсневой кости.
- Создание состояния неподвижности сустава большого пальца стопы (артродез).
- Восстановление связок вокруг плюснефалангового сустава большого пальца стопы, и их сопоставление.
- Артропластика резекционная, или резекция (удаление) части плюснефалангового сустава со стороны плюсневой кости.
- Замена пораженного сустава на имплант.
Однако следует учесть, что у части пациентов наблюдается повторное образование "косточки". В послеоперационном периоде пациенты вынуждены длительное время ограничивать физическую нагрузку на стопу. Это создает некоторые неудобства.
В настоящее время используют менее травматичные методы хирургического лечения вальгусной деформации, при которых значительно сокращается период послеоперационной реабилитации.
Реабилитация после операции
Эффективным методом для облегчения реабилитации после оперативного лечения вальгусной деформации считается ударно-волновая терапия, действие которой направлено на улучшение кровообращения в тканях, а также на уменьшение отека и боли в месте операции.
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см).
При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.
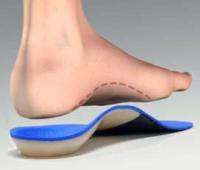
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.
Подробнее об ортопедических стельках
Массаж при вальгусной деформации стопы
Вальгусная деформация стопы у детей

Для лечения вальгусной деформации ног у ребенка следует уделить внимание позе маленького пациента: в положении стоя ноги должны быть сомкнуты - это снижает нагрузку на суставы и стопу. Длительность прогулок следует ограничить. Хорошо влияет на установку ног:
- плавание;
- езда на велосипеде;
- ходьба босиком (особенно по песку, траве и гальке);
- игра в футбол;
- занятия на шведской стенке;
- лазание по лестнице.
Для коррекции установки ног следует носить ортопедическую обувь с высоким жестким задником или стельки. Правильно их подобрать вам поможет врач-ортопед. Обувь должна хорошо сидеть на ноге. Нельзя носить обувь, уже бывшую в употреблении. Дома можно ходить без обуви.
Массаж как нельзя лучше влияет на процесс выздоровления. Проводить его нужно регулярными курсами. Очень важна и лечебная физкультура, упражнения должны проводиться ежедневно. Лучше это представить в виде игры, чтобы ребенок с удовольствием их выполнял. Из упражнений следует отметить поднимание мелких предметов и сминание полотенца пальцами ноги, перекатывание палочки стопой, вставание из позы "по-турецки".
При неэффективности проводимого лечения прибегают к хирургической операции. С этой целью проводят варизирующую остеотомию. В ходе операции из кости (при вальгусной деформации голени - это бедро) выпиливается клин. Кость соединяется с помощью винтов. После операции используются аппараты для внешней фиксации кости, остеосинтез по методу Илизарова.

- Что такое вальгусная деформация?
- Причины деформации свода стопы
- Признаки и симптомы
- Диагностика
- Лечение
- Профилактика
Вальгусная деформация стопы у детей приводит к нарушениям походки
Что такое вальгусная деформация?
Плоско-вальгусная деформация свода стоп, или вальгус – это ортопедическая патология. Проявляется опорой на медиальную часть ступни, искривлением нижних конечностей в положении стоя и при ходьбе. При этом пальцы и пятки всегда вывернуты наружу. У взрослых людей тоже возникает вальгус, но он проявляется иначе. Деформация костей проявляется изменением положения большого пальца. Такое состояние именуют косточкой или шишкой на пальце.
Патология возникает из-за отклонения и выпячивания суставной головки плюсневой кости.
По своей этиологии вальгус делится на врождённый и приобретённый. Врождённое заболевание возникает внутриутробно, в период воздействия негативных факторов. Оно диагностируется в первые 3-4 месяца после рождения. В зависимости от прогресса болезни, разделяют несколько степеней вальгуса:
- I ст. - наиболее лёгкая. Угол отклонения меньше 15º. Для коррекции требуется ношение ортопедической обуви и физиотерапия;
- II ст. – средняя. Угол отклонения меньше 20º. Коррекция включает массажи, физиотерапию, ношение специальной обуви;
- III ст. – средней тяжести. Угол отклонения меньше 30º. Патология этой степени плохо поддаётся консервативной терапии. Требуется длительное лечение и непрерывная реабилитация для восстановления нормального свода стоп;
- IV ст. – тяжёлая. Угол отклонения больше 30º. Для этой степени консервативная терапия малоэффективна. Как правило, требуется хирургическое лечение и длительная реабилитация.
Большое количество случаев врождённого вальгуса имеют тяжёлую форму. Поэтому важно как можно раньше выявить заболевание и своевременно начать лечение.
В зависимости от этиологии вальгуса, выделяют такие виды патологии:
- Статическая - нарушенная осанка;
- Структурная - врождённые причины. При патологии таранная кость часто отклоняется в сторону;
- Коррекционная - из-за неправильной терапии или отсутствия лечения косолапости;
- Компенсаторная - скошенные голени, укорочённое ахиллесово сухожилие;
- Спастическая - нервные спазмы конечностей, как следствие дисфункции коры головного мозга;
- Паралитическая - в результате парезов, вызванных энцефалитом или полиомиелитом;
- Травматическая - переломы костей стопы, травмы тазобедренного сустава, голеностопа, разрывы связок;
- Рахитичная - следствие рахита у детей до года.
Специалисты рекомендуют корректировать положение стоп до 12-13 лет. Чтобы понять, как исправить ортопедическую патологию у ребёнка, необходимо провести диагностику и выявить причину развития вальгуса.
Вальгус тяжёлой степени
Причины деформации свода стопы
Причина заболевания врождённого типа кроется в нарушении внутриутробного роста и развития ребёнка. Под воздействием патогенных факторов происходит аномальное развитие стоп. Один из видов врождённых плоско-вальгусных деформаций - вертикальный таран. Эта частая патология, требующая хирургического лечения. В противном случае ребёнок обречён на хромоту во взрослом возрасте.
Приобретённая патология появляется из-за других состояний:
- Травм нижних конечностей в родах;
- Рахита;
- Изменений ступни, тазобедренного, коленных суставов или голеностопа после травмы;
- Чрезмерной массы тела – костные структуры детей не выдерживают нагрузку;
- После перенесённых инфекций;
- Дисплазии фиброзных тканей;
- Миодистрофий;
- Заболеваний нервной системы;
- Эндокринной патологии, например, сахарного диабета;
- ДЦП.
Некоторые факторы способны спровоцировать развитие вальгусной деформации стопы:
- Несбалансированный рацион, дефицит витаминов и протеинов;
- Неудобная, мягкая обувь;
- Малыш рано встал на ноги (до 10 месяцев);
- Родители насильно провоцируют стояние и хождение на ногах у детей до 12 месяцев;
- Нижние конечности слишком долго находятся в гипсовой повязке;
- Малыш часто болеет простудными заболеваниями или гриппом.
Родителям стоит знать, что в формировании плоско-вальгусной стопы замешана и генетика. Поэтому важно у малышей с предрасположенностью проводить профилактику патологии. Необходимо ежегодно консультироваться с ортопедом при сочетании наследственности и других факторов.
Признаки и симптомы
Субъективная симптоматика при вальгусе: усталость от долгой ходьбы, иногда боли в стопе. Но такие признаки неспецифичны. Они встречаются при варусной деформации или травмах конечностей. Необходимо обратить внимание на объективные признаки:
- Ноги при ходьбе ставятся неправильно, больший упор идёт на внутреннюю часть;
- Нижние конечности отекают в вечернее время;
- Переваливание на стороны при ходьбе;
- Неустойчивость походки;
- Шарканье ногами;
- Разведённые пальцы;
- Трудности при попытках свести пятки вместе;
- Появление натоптышей, мозолей на выпуклых частях подошвенной поверхности.
Один из этих признаков или их совокупность должны насторожить родителей. Необходимо показать ребёнка травматологу или ортопеду для диагностики и лечения.
Диагностика
При подозрении на вальгусную деформацию малыша нужно показать педиатру. Врач осмотрит нижние конечности, соберёт анамнез и при необходимости направит к профильному специалисту.
Травматолог или ортопед определят степень изменения стоп. Для диагностики применяют следующие инструментальные методы обследования:
- Рентгенограмма, снимки в трёх проекциях;
- УЗИ голеностопного сустава или других структур;
- Компьютерная плантография – позволяет определить детальное строение стопы;
- Электромиография – позволяет оценить мышечные сокращения;
- Подография – анализирует походку и её особенности.
Плантографию можно провести и наиболее простым методом самостоятельно. Для этого необходимо взять лист бумаги, нанести на нее специальный краситель. После этого ногу нужно плотно поставить на лист. По следу определяется степень деформации свода стопы.
Ортопед выявляет причины патологии и тяжесть течения
Лечение
Наибольший эффект от консервативной терапии наблюдается при незначительной деформации. Как приходится исправлять лёгкую патологию:
- Ношение ортопедической обуви или стелек - они подбираются врачом после тщательного изучения стоп;
- Приём поливитаминных комплексов;
- Домашние занятия на орто-ковриках или рельефных мячах;
- Общий укрепляющий массаж тела с упором на нижние конечности;
- Ванны хвойно-солевые 1 раз в неделю.
Деформация средней степени корректируется точно также. В терапию включают медикаментозные средства: препараты магния, витамины группы В, D. Родителям рекомендуют проводить с ребёнком дома комплекс упражнений и ежедневные массажные комплексы.
III и IV ст. вальгуса требуют длительной коррекции. Терапия включает:
- Ношение ортезов, фиксаторов, бандажей;
- Медикаментозную терапию: анальгетики, антигистаминные, противовоспалительные, противомикробные препараты, венотоники и флебопротекторы, гормональные мази, средства, улучшающие проводимость нервных импульсов, миорелаксанты и прочие. Выбор медикаментов зависит от состояния пациента и происхождения деформации;
- Массаж. Проводится дипломированным специалистом ежедневно. Способствует нормализации работы мышц, снятию болезненности и спастики;
- Физиотерапевтические процедуры - достижение положительного лечебного эффекта без лишней нагрузки на организм. Применяют электрофорез с препаратами кальция, парафинотерапию, дарсонвализацию, иглоукалывание, лечебные ванны, криотерапию, аппликации грязями;
- Лечебная физкультура. Выбор упражнений зависит от этиологии деформации. Комплексы можно делать как в зале с инструктором, так и дома. Сочетание домашних занятий и ЛФК со специалистом позволяет достичь максимального восстановительного эффекта.
При отсутствии результатов от консервативного лечения врач принимает решение о проведении операции. Хирургические вмешательства направлены на восстановление функции нижних конечностей или облегчение состояния. Зачастую применяют такие методики:
- Иссечение сухожилий;
- Установка внешнего фиксатора;
- Артифициальный анкилоз суставов.
В особенно тяжёлых и запущенных случаях прибегают к удалению повреждённого сустава с его дальнейшей заменой на искусственный.

В комплексе лечения нужно носить специальные стельки
Профилактика
Главная причина развития дефекта стопы у ребёнка – это отсутствие должного внимания к двигательной функции. Родителям необходимо с первых дней жизни крохи задуматься о здоровье нижних конечностей. Профилактические мероприятия включают:
- Сбалансированный ежедневный рацион, большое количество фруктов, овощей и белков;
- Ежедневные прогулки на свежем воздухе;
- Здоровый сон;
- Удобная повседневная обувь, соответствующая международным стандартам;
- Гимнастические упражнения, занятия на фитболе или орто-коврике;
- Употребление водного раствора витамина D;
- Ежедневные укрепляющие массажи;
- Ходьба босиком по рельефным поверхностям;
- Закаливание солнцем и водой.
Распространённая причина вальгуса – ранняя нагрузка на ноги. Нельзя пытаться ставить ребёнка на ноги или учить ходить без его инициативы. А ежегодные консультации у невролога и травматолога позволят выявить и скорректировать вальгусную деформацию стопы у детей.
Также интересно почитать: дизентерия у детей
Читайте также:


