Узелковый полиартериит дифференциальная диагностика
Медицинский эксперт статьи

Диагностика узелкового полиартериита нередко затруднена, что связано с неспецифичностью начальных симптомов, полиморфизмом клинических проявлений, отсутствием специфических лабораторных маркёров. Основой диагноза служит прежде всего клиническая картина, которая становится очевидной на протяжении первых 3 мес болезни. При установлении диагноза учитывают специфические клинические синдромы (основные диагностические критерии). Вспомогательное значение имеют такие признаки, как повышение температуры тела, потеря массы тела, боли в суставах и мышцах, лейкоцитоз, увеличение СОЭ, маркёры вирусного гепатита В.
Классификационные критерии узелкового полиартериита у детей (здесь и далее критерии расположены по специфичности и чувствительности от высшего к низшему проценту)
Множественный асимметричный мононеврит или асимметричный полиневрит
Сочетанное или последовательное поражение лучевого, локтевого, срединного, малоберцового и других нервов
Ишемическое поражение кишечника
Инфаркт, некроз стенки кишки с единичными или множественными очагами поражения
Синдром артериальной гипертензии
Стойкое увеличение диастолического давления в сочетании с мочевым синдромом и, возможно, маркёрами гепатита В
Характерные ангиографические изменения
Аневризмы мелких и средних внутриорганных артерий в сочетании с очаговой сосудистой деформацией (печёночных, почечных и других артерий)
Некротизирующий васкулит (по данным биопсии)
Деструктивно-пролиферативный васкулит мелких и срединных артерий мышечного типа, выявленный при биопсии
Боли в суставах и/или мышцах
Упорные боли, каузалгия крупных суставов и мышц дистальных отделов конечностей
Повышение температуры тела выше 38 'С ежедневное или эпизодическое с профузными потами на протяжении 2 нед или более
Лейкоцитоз периферической крови
Лейкоцитоз более 20,0х109/л, определяемый в трёх последовательных анализах
Снижение массы тела более 15% исходного за короткий период, не связанное с голоданием
Диагноз узелкового полиартериита устанавливают при наличии не менее двух основных или одного основного и трёх вспомогательных критериев.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Лабораторная диагностика узелкового полиартериита
В активном периоде узелкового полиартериита в общем анализе крови определяют умеренную нормохромную анемию, нейтрофильный лейкоцитоз, повышение СОЭ.
В общем анализе мочи могут быть выявлены транзиторные изменения осадка.
Биохимический анализ крови имеет прикладное значение, выявляя изменения некоторых показателей, в частности трансферазной активности и азотистых шлаков.
При иммунологическом исследовании в активный период у всех больных определяют увеличение концентрации С-реактивного белка, можно выявить умеренное повышение IgA, IgG, положительный ревматоидный фактор.
Система свёртывания крови при узелковом полиартериите характеризуется склонностью к гиперкоагуляции, поэтому определение состояния гемостаза должно быть исходным и последующим для контроля достаточности терапии. Гиперкоагуляция максимально выражена при ювенильном полиартериита.
У больных классическим узелковом полиартериите обнаруживают HBsAg и другие маркёры гепатита В (без клинико-лабораторных и эпидемиологических признаков данного заболевания).
Инструментальная диагностика узелкового полиартериита
По показаниям назначают ЭКГ, ЭхоКГ, рентгенографию грудной клетки, УЗИ органов брюшной полости, ангиографию, биопсию.
На ЭКГ можно выявить признаки нарушения метаболических процессов в миокарде, тахикардию. При наличии миокардита могут быть зафиксированы замедление проводимости, экстрасистолия, снижение электрической активности миокарда. При поражении коронарных артерий выявляют ишемические изменения в сердечной мышце.
При ЭхоКГ в случае миокардита отмечают расширение полостей сердца, утолщение и/или гиперэхогенность стенок и/или папиллярных мышц, снижение сократительной и насосной функций миокарда, при наличии перикардита - расслоение или утолщение листков перикарда.
При УЗИ органов брюшной полости, почек чаще отмечают неспецифические изменения в виде усиления сосудистого рисунка и/или эхогенности паренхимы.
На рентгенограмме грудной клетки в активный период болезни отмечают усиление сосудистого рисунка, иногда - изменение лёгочного интерстиция.
Аортографию назначают при узелковом полиартериите, протекающем с артериальной гипертензией, с диагностической и дифференциально-диагностической целью. На ангиограммах могут быть выявлены аневризмы средних и мелких сосудов почек, печени, селезёнки и дефекты контрастирования паренхимы поражённых органов, что служит ангиографическим критерием заболевания.
Биопсию кожи, подкожной клетчатки и мышц, редко - почки, проводят в сомнительных случаях. Биопсию желательно проводить до начала базисной терапии. Морфологический признак, подтверждающий диагноз узелкового полиартериита, - деструктивно-продуктивный васкулит, который можно выявить, только если биопсию проводят из участка кожи с узелком, ливедо или вблизи некроза.
Классификационные критерии ювенильного полиартериита
Гангрена пальцев и/или кожные некрозы
Острое развитие сухой асимметричной гангрены с вовлечением I-III пальцев рук, мумифицирование участков кожи
Внутрикожные или подкожные узелки до 1 см в диаметре по ходу сосудов
Болезненный клиновидный цианоз языка с развитием некроза
Цианотичная грубопетлистая сеть на дистальных отделах конечностей, усиливающаяся на холоде и в положении стоя
Некротизирующий васкулит (по данным биопсии)
Деструктивно-пролиферативный васкулит мелких и средних артерий мышечного типа, выявленный при биопсии
Снижение массы тела более 15% исходного за короткий период, не связанное с голоданием
Боли в суставах и/или мышцах
Упорные боли, каузалгия крупных суставов и мышц дистальных отделов конечностей
Повышение температуры тела выше 38 С ежедневное или эпизодическое с профузными потами на протяжении 2 нед или более
Лейкоцитоз периферической крови
Лейкоцитоз более 20,0x10 9 /л, определяемый в трёх последовательных анализах
Диагноз ювенильного полиартериита устанавливают при наличии не менее трёх основных или двух основных и трёх вспомогательных критериев.

[12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Дифференциальная диагностика узелкового полиартериита
При остром начале ювенильного полиартериита с высокой температурой тела, суставными и мышечными болями, кожными высыпаниями, гепатомегалией нередко возникает необходимость в дифференциальной диагностике с сепсисом, ювенильным ревматоидным артритом, ювенильным дерматомиозитом, системной красной волчанкой, синдромом Кавасаки, неспецифическим аортоартериитом.
При проведении дифференциальной диагностики следует представлять, что для узелкового полиартериита не характерен свойственный ювенильному ревматоидному артриту деструктивный артрит, в противоположность ювенильному дерматомиозиту при ювенильном полиартериите не столь выражен синдром мышечной слабости, ливедо и кожные некрозы располагаются преимущественно на дистальных отделах конечностей, не наблюдают периорбитальную лиловую эритему. В отличие от системной красной волчанки у больных с ювенильным полиартериитом чаще встречается древовидное, а не сетчатое ливедо, дистальная гангрена, гиперлейкоцитоз. Для узелкового полиартериита не характерны эндокардит, полисерозит и нефротический синдром, при нём не определяют LE-клетки.
Дифференциальная диагностика узелкового полиартериита затруднена при внезапном возникновении у ребёнка высокого артериального давления. В подобных случаях диагноз узелкового полиартериита приходится устанавливать нередко методом исключения, последовательно отвергая предположение о феохромоцитоме, стенозе почечных артерий, пиелонефрите с исходом в нефросклероз, хроническом гломерулонефрите. В пользу узелкового полиартериита свидетельствует: стойкий высокий уровень артериального давления, сочетающийся с признаками системного поражения сосудистого русла, лихорадкой, увеличением СОЭ и лейкоцитозом, HBs-антигенемией (без клиники гепатита).

[24], [25], [26], [27], [28], [29]
Узелковый периартериит – иммунопатологическое воспаление сосудов. Патология протекает с преимущественным поражением артерий мелкого и среднего калибра. Симптомы узелкового периартериита весьма разнообразны, что затрудняет диагностику. Несвоевременная терапия ведет к тяжелым осложнениям, прогноз на лечение которых в большинстве случаев неблагоприятный.
Общие сведения о заболевании
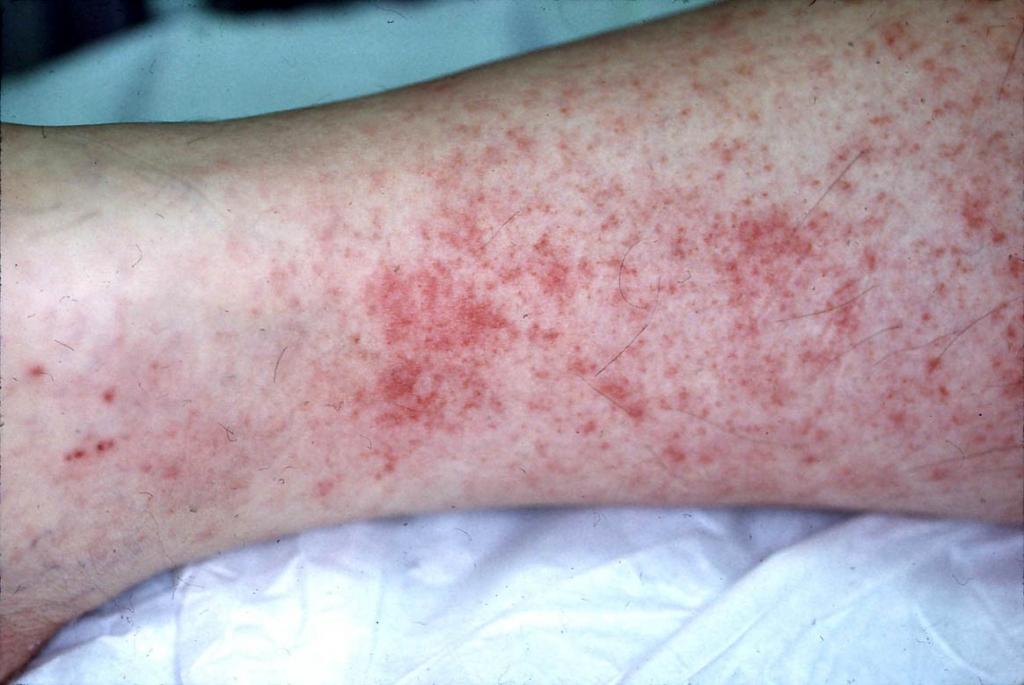
Заболевание, характеризующееся воспалительно-некротическим поражением периферических, мелких и средних висцеральных артерий, в медицине называется узелковый периартериит. Лечение и симптомы (на фото показана пораженная область) зависят от возраста пациента и особенностей организма. У патологии есть еще одно название - болезнь Куссмауля-Майера.
Узелковый периартериит (фото в статье) относят к редким заболеваниям. Однако наблюдается четкая тенденция к его распространению. Способствует этому размытость этиологии и отсутствие специфических клинических признаков. Эпидемиология изучена слабо, в год регистрируется 1 случай на 100 тыс. населения. Чаще всего заболевание встречается у мужчин в возрасте от 30 до 50 лет.
Причины возникновения патологии
Этиология заболевания доподлинно не установлена. Наиболее распространенной причиной возникновения узелкового периартериита (симптомы - косвенное тому подтверждение) является аллергия. Наиболее часто гиперергическая реакция сосудов возникает на пенициллины, препараты йода, сульфаниламиды, аминазин, ртуть, введение чужеродных сывороток. При исследовании биоматериала на биопсию в период обострения заболевания, в базальных мембранах сосудистых петель обнаруживаются антитела к аллергенам иммуноглобулины IgG, IgA, IgM.
Также есть все основания полагать, что причиной развития патологического процесса является вирусная инфекция. Чаще всего провоцирует развитие воспалительного процесса артерий сывороточный гепатит. Антитела к гепатиту В обнаруживаются в стенках пораженных артерий и мышцах. В 40 % случаев узелкового периартериита наблюдается длительное сохранение вируса HBsAg.
Существовала гипотеза о том, что артерии поражаются после перенесенного острого заболевания, возбудителем которого является стафилококк или стрептококк. Суть теории строилось на том, что возбудитель оказывает опосредованное токсическое действие на сосуды. Но у пациентов с периартериитом так и не удалось обнаружить грамположительные кокки.
Помимо основных причин, существуют факторы риска:
- Постоянно повышенное кровяное давление.
- Врожденная слабость эластического слоя сосудов.
- Ослабление стенок сосудов из-за токсического воздействия (алкоголь, наркотики).
- Облучение солнечной радиацией.
- Гипотермия.
- Профилактические прививки.
Классификация патологии

Общепринятой систематизации для заболевания не существует. В зависимости от локализации пораженных сосудов и симптомов, узелковый периартериит (фото представлено выше) классифицируют следующим образом:
- Классический, или поливисцеральный. Сопровождается лихорадкой, сильным истощением, мышечно-суставными болями. Прогноз при клиническом варианте чаще не благоприятный. Но рациональная профилактика может значительно удлинить срок жизни больного.
- Астматический, или эозинофильный. Во многих зарубежных странах заболевание носит название аллергический ангиит или синдром Черга-Штраусса. На начальных стадиях возникают приступы астмы, которым, как правило, предшествует гиперчувствительность к лекарственным препаратам, отсюда и название.
- Кожно-тромбангиитический. Основные симптомы узелкового периартериита – поражения кожи с образованием сосудистых аневризм, размером с чечевицу, болезненных при пальпации. В некоторых случаях наблюдаются некрозы мягких тканей, слизистых, гангрена конечностей. Кожный вариант развития болезни считается наименее опасным.
- Моноорганный. Такой вариант встречается очень редко, как правило, поражается какой-то один орган: почка, желчный пузырь. Диагноз ставится только при гистологии удаленного пораженного органа или при исследовании биоматериала, взятого при биопсии органа.
Также патологию классифицируют по скорости течения:
- Медленное прогрессирование свойственно для кожного варианта болезни Куссмауля-Майера. Отличается частыми рецидивами.
- Стремительное прогрессирование связано с поражением почек и артериальной гипертензией. Иногда патология развивается молниеносно, пациент умирает через год.
Как развивается узелковый периартериит

С помощью гистологических и гистохимических исследований было установлено, что морфологические изменения в сосудах при периартериите протекают в определенной последовательности.
Сначала возникает слизистая дистрофия стенок сосудов. Из-за разделения на части белково-полисахаридных комплексов соединительной ткани повышается сосудистая проницаемость. Дальше возникает фиброзный некроз, характеризующийся выпадением в стенки артерий масс фибрина. На этом фоне развивается воспалительная реакция клеток, при которой стенки сосудов лимфоцитами, лейкоцитами. Также в инфильтрате выявляются фибробласты, плазмоциты, которые очень быстро становятся преобладающими, что приводит к склерозу стенок артерий.
Заболевание развивается сразу или последовательно во многих органах. Но наиболее часто поражаются при узелковом периартериите почки, сосуды сердца, мозга, кишечника. В пораженных артериитом тканях и органах возникают местные изменения:
- Геморрагии – кровоизлияния различной тяжести.
- Нарушение клеточного обмена паренхимы.
- Образование язв и некрозов в пораженных очагах.
- Инфаркты с образованием рубцов.
- Нарушение эластичности сосудов.
- Цирротические изменения.
Распространенность воспаления сосудов и тяжесть, обусловленная процессом вторичных изменений, весьма разнообразны, что говорит о заболевании как о полиморфном.
Узелковый периартериит у взрослых: симптомы
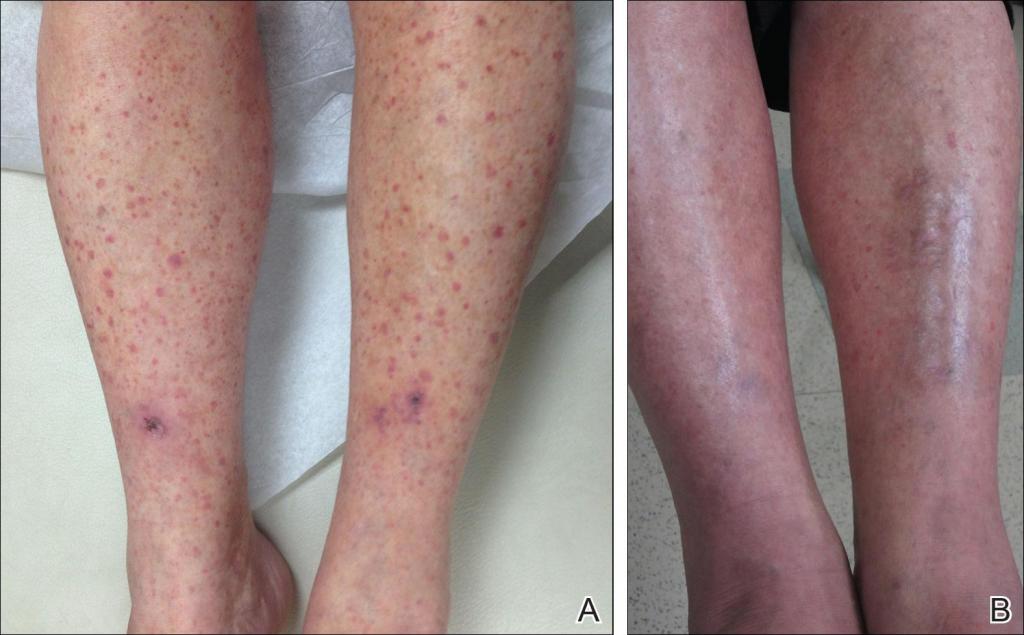
Заболевание начинается с общих клинических проявлений. Независимо от того, какой орган поражен, характерными признаками воспаления сосудов являются лихорадка, мышечно-суставные боли и похудание. Из-за большого разнообразия симптомы узелкового периартериита объединяют в синдромы, определяющие специфику клинической картины.
Почечный синдром наблюдается примерно у 90 % пациентов и характеризуется следующими признаками:
- Стабильная артериальная гипертензия.
- Заболевание сетчатки глаз с последующей потерей зрения.
- Обнаружение в моче белка, эритроцитов.
- Разрыв сосуда почки.
- Почечная недостаточность развивается в течение трех лет.
Абдоминальный синдром чаще наблюдается в начале патологии:
- Постоянные, нарастающие боли в животе.
- Понос, частота стула до 10 раз в день.
- Из-за тошноты развивается анорексия.
- Воспаление брюшины.
- В результате разрыва язв возникают желудочные кровотечения. Подобная симптоматика серьезно затрудняет лечение узелкового периартериита.
- Если причиной развития патологии стал сывороточный гепатит, нередко наблюдается развитие хронических форм гепатита и цирроза печени.
Кардиальный синдром встречается примерно у 70 % больных:
- Мелкоочаговые инфаркты миокарда.
- Разрастание соединительной ткани в сердечной мышце.
- Нарушение ЧСС.
- Сердечная недостаточность.
Легочный синдром проявляется у половины больных периартериитом:
- Бронхиальная астма.
- Кашель с небольшим количеством слизистой мокроты, иногда крови.
- Повышение температуры.
- Усиливающиеся признаки дыхательной недостаточности.
- Поражение периферических нервов.
- Расстройство чувствительности мышц.
- Мышечная слабость.
- Болезненность мышц, преимущественно икроножных.
Особенности узелкового периартериита у детей

Маленьких пациентов, страдающих иммунопатологическим воспалением сосудов меньше, чем взрослых. И это, пожалуй, единственный плюс. Девочки и мальчики болеют с одинаковой частотой и в любом возрасте.
Симптомы узелкового периартериита у детей в основном такие же, как у взрослых:
- Высокая температура, тяжело поддающаяся лечению.
- Нарастающая слабость.
- Снижение веса. Для детей даже незначительное похудание может повлечь серьезные проблемы.
- Боли в мышцах.
- Синюшный окрас ладоней и подошв.
- Некрозы кожи в основном на руках и ногах.
- Отеки слизистых.
У детей чаще возникают классический или кожно-тромбангиитический варианты узелкового периартериита (фото представлено выше). Причем кожный встречается в основном у детей дошкольного возраста. Помимо общих симптомов, на коже ног возникают болезненные узелки до 1 см в диаметре, которые быстро распространяются на туловище.
Течение патологии прогрессирующее, с тяжелым поражением сердца, почек, печени и других органов. Микроинфаркты внутренних органов нередко протекают бессимптомно, ни ребенок, ни родители даже не подозревают о нарушениях.
Пожизненный диагноз детям поставить сложно. В основном врачи ориентируются на наиболее выраженные признаки, касающиеся определенного органа.
Как проводится диагностика

Комплекс диагностических мероприятий для детей и взрослых одинаковый.
Лабораторные тесты включают общие и специфические исследования:
- В общем анализе крови наблюдается значительное превышение нейтрофилов, СОЭ. В некоторых случаях отмечается превышение числа эозинофилов, снижение эритроцитов и гемоглобина.
- Анализ на антитела к иммуноглобулинам Е показывает положительный результат.
- При ИФА гепатита В в сыворотке крови обнаруживаются антитела к HBsAg.
- Общий анализ мочи выявляет наличие белка до 3 г, эритроцитов, альбумина, креатина.
- При копрограмме в каловых массах обнаруживается слизь и примеси крови.
Основой диагностики узелкового периартериита являются клиническая симптоматика:
- Похудение на 4 кг и более при неизменном питании.
- Сосудистые изменения на коже (синюшный отчетливый рисунок).
- Боли в мышцах ног, причем обезболивающие препараты малоэффективны при ее устранении.
- Боли в яичках, не связанные с травмой или инфекционным заболеванием.
- Пациенты жалуются на постоянное повышенное кровяное давление.
- Наблюдаются характерные симптомы мононеврита: ухудшение чувствительности мышц, невозможность согнуть пальцы в кулак, стопу, мышцы атрофируются.
При выявлении любых трех критериев ставится диагноз узелковый периартериит.
Дифференциальная диагностика
Вследствие схожести многих заболеваний с узелковым периартериитом в симптомах лечение недуга часто назначают неправильное. Особенно опасна антибиотическая терапия, ухудшающая состояние пациентов. Во избежание тяжелых последствий иммунопатологическое воспаление сосудов следует дифференцировать от других заболеваний:
- Периартериит необходимо дифференцировать от некоторых форм опухолей. Гипернефрома почки, рак поджелудочной железы протекают со схожими симптомами. Для всех заболеваний характерны лихорадка, миалгия, резкое снижение веса.
- В самом начале клиническая картина воспаления сосудов схожа с инфекционным эндокардитом (воспаление оболочки сердца) и злокачественной гранулемой. Из общих симптомов выделяют ознобы, обильное потоотделение и зуд.
- Абдоминальные формы по клинике схожи с дизентерией и острым животом.
У детей дифференциальная диагностика болезни Куссмауля-Майера включает следующие заболевания:
- Лимфогранулематоз.
- Острый лейкоз.
- Инфекции вирусной и бактериальной этиологии.
- Сепсис.
- Красная волчанка.
- Дерматомиозит.
Наибольшую сложность вызывает дифференциация абдоминального синдрома с некротическим энтероколитом, гепатитом, кишечными инфекциями.
Немедикаментозные методы терапии
При лечении узелкового периартериита клинические рекомендации заключаются в следующем:
- Терапевтические мероприятия должны осуществляться под постоянным наблюдением медицинского персонала и лечащего доктора. И взрослые, и дети в острые периоды патологии должны находиться в стационаре.
- В период обострения ограничивается двигательный режим пациента. Следует сохранять правильную осанку при ходьбе или когда пациент сидит. Спать необходимо на жестком матрасе и небольшой тонкой подушке.
- Исключить психические и эмоциональные нагрузки.
- Показаны ежедневные непродолжительные пешие прогулки в вечернее время. Пребывание на солнце следует исключить.
- Ввиду иммунопатологического механизма заболевания все пациенты обязаны соблюдать гипоаллергенную диету. При значительном прогрессирующем снижении веса показана белковая диета. При почечном синдроме потребление жидкости пациентом находится под контролем.
- Для профилактики остеопороза рекомендовано потреблять пищу с высоким содержанием кальция и холекальциферола (витамин D).
- Лечебную физкультуру проводят в зависимости от состояний больного и его индивидуальных возможностей.
К хирургическим методам прибегают крайне редко. Основными способами оперативного лечения являются протезирование, шунтирование (в основном операцию проводят на сердце, реже на желудке), трансплантация почек.
Медикаментозное лечение

У каждого пациента разные симптомы узелковый периартериит. Лечение, соответственно, назначается индивидуально. Однако общие методы терапии для всех едины.
Пациенты должны хорошо понимать, что заболевание тяжелое и положительного эффекта можно достигнуть лишь при продолжительной непрерывной, комплексной терапии. Как правило, лечение осуществляется совместными усилиями ревматолога, нефролога, у детей - педиатра и других специалистов.
Наиболее действенными являются следующие препараты:
Профилактика заболевания
При классическом варианте заболевания прогноз неблагоприятный. Но адекватная терапия и рациональная профилактика могут значительно продлить жизнь пациента. Специфических профилактических рекомендаций узелкового периартериита не существует. Необходимо реагировать на иммунопатологические реакции организма при воздействии любых факторов, особенно лекарственных препаратов. Вакцинацию и переливание крови лучше проводить в медучреждениях, где регулярно ведется эпидемиологический надзор.

Узелковый полиартериит
Полиартериит (периартериит) узелковый (болезнь Куссмауля — Майера) — заболевание из группы системных васкулитов с вторичным ангиогенным поражением различных органов и систем.
Характерным для узелкового полиартериита является некротизирующий васкулит всех слоев сосудистой стенки с образованием аневризм (узелков). Узелковый полиартериит относится к редким заболеваниям: его частота колеблется от 0,7 до 6,3 случаев на 100 000 человек.
Причинами данного заболевания могут быть вирусы — гепатита В (от 30 до 80% случаев) и С; ВИЧ-инфекция, цитомегаловирус, парвовирус В19; лекарства (сульфаниламиды, антибиотики), сыворотки.
Патогенез узелкового полиартериита недостаточно изучен, предполагается иммунокомплексное повреждение сосудистой стенки.
Различают два основных варианта узелкового полиартериита — классический и астматический.
Классическим узелковым полиартериитом болеют преимущественно мужчины в возрасте 30—50 лет; у подавляющего большинства заболевших в сыворотке крови обнаруживают маркеры вируса гепатита В с репликацией и поражением печени. При изучении анамнеза обращают внимание на перенесенный острый вирусный гепатит, переливание крови, наркоманию.
Симптоматика.
Начало болезни обычно острое или подострое: характерна лихорадка до 38—39 °С; миалгии (преимущественно икроножных мышц); потеря массы тела (до 20—30 кг за несколько месяцев); кожные высыпания: узелки (у 15—20% заболевших), ливедо; реже — дистальная ишемия или гангрена.
Важное значение для диагноза имеет исследование печени — умеренная гепатомегалия; повышение ферментов АсАТ и АлАТ, у-ГТ, ЩФ, билирубина, обнаружение в сыворотке маркеров вируса гепатита В. При биопсии икроножной мышцы — картина некротизирующего панваскулита артерий мелкого и среднего калибра с фибриноидным некрозом и полиморфно-клеточной инфильтрацией.
Через 2—3 мес появляются признаки изменения внутренних органов и систем.
Почки поражаются в 60—80% случаев в виде артериальной гипертонии, вплоть до развития злокачественной с быстропрогрессирующей почечной недостаточностью; мочевой синдром с умеренной протеинурией и гематурией. Редким осложнением является разрыв почечных аневризм с развитием околопочечной гематомы.
У 2/3 больных развивается асимметричный двигательный полиневрит с парезом кистей и стоп. В отличие от полиневрита другой этиологии (алкогольной, вирусной при онкопатологии) для узелкового полиартериита характерны двигательные нарушения, выраженный болевой синдром, множественный мононеврит.
Абдоминальный синдром является следствием васкулита сосудов брюшной полости (мезентериальных, a. pancreatica, a. hepatica). Могут наблюдаться жестокие боли в животе, вплоть до развития перитонеальных явлений вследствие перфорации язв кишечника (чаще тонкого), панкреатита, некроза желчного пузыря. Для своевременного распознавания важно изучение анамнеза, исследование статуса (сопутствующее поражение почек, периферической нервной системы). С диагностической целью используют ангиографию, при которой обнаруживают окклюзию отдельных участков сосудистого русла, аневризмы.
Поражение других органов и систем встречается при узелковом полиартериите реже — возможно развитие коронарита (стенокардия, инфаркт миокарда), орхита; поражение ЦНС, легких (пневмонит).
При исследовании крови в острый период характерны лейкоцитоз, увеличение СОЭ, умеренная анемия. Специфических иммунологических тестов для распознавания узелкового полиартериита не существует. При отсутствии адекватного лечения течение болезни прогрессирующее.
Основными осложнениями являются сосудистые катастрофы (вследствие высокой артериальной гипертонии или разрыва аневризм); абдоминальные катастрофы.
Лечение. Благоприятный прогноз возможен при рано начатом лечении: применяют глюкокортикостероидные гормоны (1 мг/кг массы тела) в течение 1—2 мес с последующим постепенным снижением доз до поддерживающих (5—15 мг) в течение 12—18 мес и плазмаферез; при отсутствии активной репликации вируса гепатита В в сыворотке крови к проводимой терапии добавляют цитостатики по 2 мг/кг или в виде пульс-терапии. При наличии вирусемии возможно использование противовирусных препаратов (интрон А) в течение длительного времени до достижения сероконверсии.
Астматический узелковый полиартериит встречается преимущественно у женщин. В анамнезе следует отметить непереносимость лекарств, аллергическую риносинусопатию, поллиноз. Болезнь начинается с бронхиальной астмы, особенностью которой является гиперэозинофилия (> 1500 в 1 мм3), инфильтраты в легких. В 10—15% обнаруживают в сыворотке крови активную репликацию вируса гепатита В.
Через 12—18 мес развивается типичная клиническая симптоматика узелкового полиартериита; приступы астмы, как правило, прекращаются.
Течение болезни, осложнения и прогноз зависят от поражения внутренних органов (почек, ЖКТ).
При лечении используют глюкокортикостероидные гормоны и цитостатики (циклофосфан в дозе 2 мг/кг или азатиоприн).
Синдром Churg — Strauss имеет некоторые морфологические и клинические особенности. В отличие от астматического узелкового полиартериита при нем поражаются сосуды мелкого калибра, имеется эозинофиль-ная внесосудистая инфильтрация тканей и органов. В дебюте болезни, как и при узелковом полиартериите, имеется гиперэозинофильная бронхиальная астма; однако генерализованные формы болезни протекают без тяжелого поражения почек, практически не встречаются злокачественная артериальная гипертония и почечная недостаточность; абдоминальные катастрофы также нечасты; нередко наблюдается диффузное поражение миокарда с развитием сердечной недостаточности.
Дифференциальный диагноз синдрома Churg — Strauss следует проводить с синдромом Леффлера, которому свойственна также высокая эозинофилия, но без сопутствующей бронхиальной астмы и непереносимости лекарств. Наиболее серьезным для прогноза синдрома Леффлера является поражение сердца с развитием пристеночного эндокардита и миокардита, приводящих к сердечной недостаточности и тромбоэмболичес-ким осложнениям.
При абдоминальном синдроме возможно развитие острой хирургической патологии: перфорация язв (чаще тонкого кишечника), панкреонекроз, острый холецистит. При хирургических осложнениях показано оперативное лечение (резекция пораженных участков кишечника, желчного пузыря, частичная резекция поджелудочной железы). Поскольку подобные осложнения развиваются у больных в острой фазе болезни, необходимо согласованное с ревматологом лечение больного (в том числе назначение глюкокортикостероидов, антибиотиков и белковых препаратов). Опыт показывает, что хирургическое вмешательство при узелковом полиартериите хотя и представляет известный риск для жизни пациента, у большинства оперированных заканчивается благополучно.
При выраженном полиневритическом синдроме с развитием парезов больной должен наблюдаться невропатологом. В острый период с выраженным болевым синдромом показано введение анальгетиков (ненаркотических), иногда назначение финлепсина. Не желательно введение витаминов группы В, прозерина. Больным назначают ЛФК, умеренный двигательный режим, фиксацию стоп (или кистей), по мере стихания болевого синдрома к ЛФК добавляют массаж, фосфаден или АТФ внутримышечно в виде повторных курсов каждые 6 мес.
Читайте также:


