Утолщение кортикального слоя большеберцовой кости
Подробно врожденный системный гиперостоз костей описан в 1929 г. Engelmann. Это же заболевание как генерализованный гиперостоз освещено в отечественной литературе в работе Д. Г. Рохлина и М. А. Финкелыптейна в 1940 г.
Заболевание выявляется не с рождения, а с началом стояния и ходьбы, которые у этих детей, как правило, запаздывают. Дети отстают в физическом развитии. Как и при других системных диспластических поражениях костей, наблюдается общая мышечная гипотрофия. Изменений в фосфорно-кальциевом обмене, эндокринной и ретикулоэндотелиальной системах не описано.
Основные клинические симптомы связаны с резким утолщением костей скелета. Бросается в глаза утолщение конечностей, особенно бедра и голени. Выпуклости и углубления, образующиеся мыщелками и мышцами, сглажены, сегменты цилиндрической формы. Могут иметь место контрактуры в суставах в связи с разрастанием кости в метафизарных отделах.
У ряда больных описаны ноющие, грызущие боли в области диафизов костей. Рентгенологическая картина этого редкого заболевания характеризуется резким увеличением объема диафизов — в 2 раза по сравнению с нормой — за счет утолщения коркового слоя с наружной и внутренней стороны.
Гиперостоз большеберцовой кости
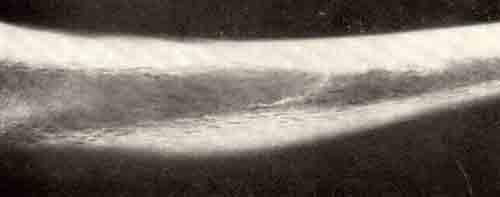
Гиперостоз большеберцовой кости у мальчика 10 лет, утолщение
кортикального слоя по переднему отделу кости.
Гомогенная структура коркового слоя сохраняется, костный канал несколько сужен, но никогда не закрывается. В губчатом веществе костные трабекулы резко утолщены и грубы. У маленьких детей утолщения костей могут быть неравномерными, очаговыми.
У них может не соблюдаться та строгая симметричность поражения, которая характеризует заболевание у старших детей. Гиперостоз наблюдается во всех длинных трубчатых костях, в меньшей степени — в мелких трубчатых костях.
С целью выяснения причины постоянного недостатка АКТГ в моче А. Я. Бакулис применила две пробы: пробу Торна (введение 20 ед. АКТГ под кожу) с последующим исследованием мочи на АКТГ и эозинопеническую пробу Эскина (введение 0,5 мл 0,1% адреналина под кожу). До введения АКТГ и через 4 часа после него проводился подсчет эозинофилов в крови, их…
Сагат К., 19 лет, поступила в ЦИТО с подозрением на болезнь Пэджета. Выглядела как 12 — 13-летняя девочка: рост 142 см, вес 37 кг. Больна с раннего детства, развивалась плохо, ходить начала только с 3 лет, ходила плохо. В школе стала учиться с 9 лет. Первые 3 года мать носила ее в школу на руках,…
Рентгенологическая картина при поражении трубчатых костей представлена в виде очагов разрежения яйцевидной или шаровидной формы с полициклическими многофестончатыми краями. Отсюда ячеистый рисунок не фона очага, а только его пограничной области. По образному выражению французского хирурга Fevre (1955), эта многоячеистость краев очага на фоне большого однородного поражения придает ему вид кружева. Вокруг очага обычно имеется резко…
Причины развития этого несомненно врожденного диспластического поражения скелета пока не изучены. По мнению Singleton с соавторами (1956), это заболевание связано с первичным пороком развития внутрикостных сосудов. При микроскопическом исследовании эти авторы отметили системное утолщение стенок внутрикостных сосудов и сужение их просвета, что, на их взгляд, и приводит к остеосклерозу. В группе костных поражений у детей…
Макроскопически очаг эозинофильной гранулемы представлен мягкой, без мелких костных включений кровоточащей тканью буро-красного цвета. Ткань легко отделяется от окружающей плотной кости при выскабливании. В отдельных случаях могут быть желтоватые скопления ксантоматозного характера. При гистологическом исследовании выявляется довольно однородная картина с отсутствием клеточного и ядерного атипизма и митозов. Основу очага составляют обширные поля ретикулярных клеток. Среди…
Болевые ощущения наиболее часто возникают у артистов балета в возрасте 18—20 лет и длятся от 1 до 3 лет, в период, когда резко увеличиваются тренировочные нагрузки.
Наиболее часто процесс локализуется в области передне-внутренней поверхности голепи, наружного и внутреннего мыщелков плеча, нижнего края лонных и седалищных костей, верхнего полюса надколенника, пяточного бугра, остистых отростков поясничных позвонков.
Патологический процесс локализуется обычно по латеральному или медиальному краю гребня большеберцовой кости, чаще всего в ее средней или нижней трети, и начинается с незначительных болевых ощущений после нагрузок. В ранней стадии процесса в области гребля большеберцовой кости появляется острая боль, особенно выраженная при пальпации. Кожные покровы остаются неизмененными. Объективные данные осмотра представляются крайне бедными, иногда определяется лишь легкая припухлость по ходу гребня большеберцовой кости. Рентгенологическое обследование больного на этом этапе заболевания никакой патологии не выявляет.
Лечение больных в первой стадии периостоза проводится в амбулаторных условиях. Заболевание может приобрести хроническое течение. Через несколько недель или месяцев после начала заболевания при условии непрекращающейся нагрузки боли преобретают более острый характер; появляется выраженная припухлость и болезненность при ощупывании гребня большеберцовой кости. Артист балета вынужден прервать занятия или же резко снизить танцевальную нагрузку.
При второй в третьей стадиях периостита и периостоза показано лечение в условиях стационара с последующим изменением режима нагрузки, предусматривающим постепенное увеличение ее продолжительности и интенсивности.
В доступной отечественной и зарубежной литературе нет работ, отражающих морфологические изменения надкостницы у лиц, длительно страдающих болями в области большеберцовой кости. С этой целью во время операции были взяты кусочки надкостницы большеберцовой кости на передней поверхности голени на уровне средней ее трети. При микроскопическом исследовании кусочков удаленной надкостницы была обнаружена структура плотной соединительной ткани, в которой в некоторых случаях имелся распад отдельных коллагеновых волокон, местами отмечалась их гомогенизация. В отдельных участках препарата наблюдалась умеренно выраженная пролиферация соединительных клеток. В некоторых препаратах были отмечены следы бывших кровоизлияний в виде скопления гемосидерина. Ярко выраженных воспалений надкостницы, а также грубых деструктивных изменений ни в одном из препаратов обнаружено не было (Г. И. Лаврищева).

В чем же причина возникающих изменений в костной ткани и под влиянием каких условий они возникают?
А. И. Кураченков подчеркивает, что занятия спортом способствуют значительной перестройке костной системы в соответствии с видом спорта н величиной физической нагрузки. В скелете появляются прогрессивные изменения морфологического характера, носящие название рабочей гипертрофии. Эти изменения укрепляют сколет и, безусловно, являются благоприятными.
Боли в области голени обусловлены перенапряжением икроножных мышц, особенно в области прикрепления к пяточному бугру при уплощенном своде. При резких движениях, особенно во время прыжка, напрягается фасция икроножных мышц, возникают микронадрывы в месте прикрепления к надкостнице. В результате повторных микротравм, сопровождающихся кровоизлияниями, наступают изменения в надкостнице, видимые на рентгенограммах.
М. Банков называет это заболевание у спортсменов динамической периоетеонатией, причем различает две формы страдания: острую и хроническую. Первая характеризуется внезапным началом, резкими болями, продолжительностью от 2 до 3 дней, а иногда и значительно большей.
При хронической форме заболевания боли возникают постепенно и продолжаются до нескольких месяцев, а иногда и лет. Обострение вызывается увеличением нагрузки.
Ценным диагностическим методом, позволяющим выявить проявления микротравматической болезни (периостит и периостоз) в ранней стадии развития процесса, является метод радиоизотопного исследования. Радиоактивный изотоп натрий-24, разведенный в 0,2 мл физиологического раствора и содержащий 1 мкКи радиоактивного вещества, вводят в тканевое депо. Определяя замедление или ускорение всасывания его (клиренс), можно судить о состоянии местного тканевого обмена межтканевой жидкости в мышцу, суставной сумке или в сухожилии. Определение ведется с помощью газоразрядного счетчика СИ 1-Г, соединенного с радиометром Б-4, причем определяется скорость выведения натрия-24 в процентах по отношению к исходной (начальной) величине. Счет ведется со 2-й минуты и через каждые 2 мин на симметричных участках обеих конечностей для контроля.
Исследуя интенсивность включения ионов кальция в костную ткань с помощью введения микроколичеств етронцпя-85, можно судить о метаболических нарушениях в самой костной ткани. В частности, изучалась интенсивность включения изотопа (стронций-85) в минеральную основу кости при периостозах и перестроечных процессах, связанных с хронической травматизацией. Радиологическое исследование позволило получить информацию об имеющихся нарушениях местного тканевого кровотока и изменениях в интенсивности включения ионов стропция-85. На сканограмме виден повышенный обмен ионов кальция в кортикальном слое кости при периостозе большеберцовых костей. Отмечалось замедление клиренса на стороне поражения, замедление клиренса с двух сторон и отсутствие замедления клиренса. Изучалась также интенсивность включения изотопа (стропция-85) в минеральную основу кости при периостозах, связанных с хронической мпкротравматизацией.
Радиоизотопное исследование дало информацию о имеющихся нарушениях местного тканевого кровотока и изменениях в интенсивности включения ионов стронция-85 у 15 больных.
Артист балета Д., 22 лет, находился на лечении в отделении спортивной и балетной травмы ЦИТО по поводу периостоза обеих большеберцовых костей на почве хронической микротравмы. Жалобы на боли, усиливающиеся при нагрузке, в области средней трети обеих большеберцовых костей. Объективно: небольшая пастозность мягких тканей но гребню большеберцовых костей. Рентгенологически отмечалось утолщение кортикального слоя большеберцовых костей. Исследовался клиренс в мышцах, прилежащих к зоне поражения кости соответственно передиевнутренней поверхности голеней. Исследование показало замедление клиренса: справа 18 мин, слева 16 мин, что следует трактовать как проявление склеротических изменений не только в кости, но и в окружающих эту область мягких тканях с нарушением в них местного тканевого кровотока.
Лечение периостозов в этой стадии заключается в предоставлении больному длительного покоя (до 5—6 нед). Тепловые процедуры часто вызывают ухудшение в виде усиления болей. Хороший результат дают футлярная блокада 0,5—1% раствором новокаина в количестве 80—150 мл в верхней трети голени, наложение компресса с мазью Вишневского на 4—5 дней и задняя гипсовая лонгета от пальцев до .коленного сустава. В стационарных условиях проводятся 3 блокады с интервалом 5 дней. Можно применять электрофорез с новокаином и солями кальция, в остром периоде — ультрафиолетовое облучение для снятия воспалительного процесса, а затем ультразвук с гидрокортизоном или преднизолоном. После окончания курса лечения начинается период реабилитации балетной трудоспособности — занятия у станка, затем на середине зала: сначала адажио, а затем, при отсутствии болей, аллегро.
Воспалительные заболевания костей
Гематогенпый остеомиелит — гнойное заболевание костей, вызываемое чаще всею золотистым стафилококком, стрептококком, протеем. В длинных трубчатых костях поражается метафиз и диафиз. У детей до 1 года поражается эпифиз, так как до 1 года сосуды из метафиза проникают через ростковую зону в эпифиз. После облитерации сосудов ростковая пластинка обеспечивает барьер для проникновения инфекции в эпифиз и в сочетании с медленным турбулентным током крови в метафизе обуславливает более частую локализацию остеомиелита у детей в данной зоне.
После закрытия ростковой пластинки кровоснабжение между метафизом и эпифизом восстанавливается, что способствует развитию вторичных инфекционных артритов в зрелом возрасте. Рентгенологические признаки остеомиелита проявляются на 12-16 дней позже начала клинических проявлений.
Самый ранний рентгенологический признак остеомиелита — отек мягких тканей с утратой четко определяемых в норме жировых слоев. Для диагностики на ранних стадиях заболевания эффективно трехфазное сканирование костей с технецием-99. Такой же чувствительностью обладает МРТ, позволяющая выявить абсцесс мягких тканей. На рентгенограммах на 7-19-й день от начата инфекционного процесса проявляются нечетко отграниченные участки повышенной прозрачности в области метадиафиза трубчатой кости и нежные периостальные образования новой кости, которая становится очевидной на третьей неделе.
Абсцесс Броди. Особый вид первично хронического остеомиелита. Размеры гнойника могут быть разными, локализуются они в метафизах длинных трубчатых костей, чаще поражается большеберцовая кость. Как правило, заболевание вызывается маловирулентным микробом. При рентгеновском исследовании в метаэпифизе определяется полость с четкими контурами, окруженная склеротическим ободком. Секвестры и периостальная реакция отсутствуют.
Остеомиелит Гарре. Это также первично хроническая форма остеомиелита. Он характеризуется вялой воспалительной реакцией с преобладанием пролиферативных процессов, развитием гииерпластического гиперостоза в виде веретена.
Поражается средняя треть диафиза длинной трубчатой кости (чаще большеберцовой) на протяжении 8-12 см. При рентгенологическом исследовании отмечается утолщение кости за счет мощных периостальных наслоений с четкими волнистыми контурами, выраженным склерозом на данном уровне и сужением костномозгового канала.
Кортикальный остеомиелит (кортикалит) — промежуточная форма между обычным остеомиелитом и склерозирующим остеомиелитом Гарре. В основе кортикалита лежит изолированный корковый абсцесс диафиза большой трубчатой кости.
Процесс локализуется в толще компактного вещества вблизи надкостницы, что вызывает локальный склероз и гиперостоз кости. Постепенно формируется небольшой компактный секвестр. При рентгенологическом исследовании определяется локальное утолщение, склерозирование коркового слоя большой трубчатой кости, на фоне которого видна небольшая полость с четкими контурами, содержащая небольшой плотный секвестр.
Патология надкостницы
Она возможна в виде двух вариантов — периостита и периостоза.
Периостит - воспаление надкостницы, сопровождающееся продуцированием остеоидной ткани. На рентгенограмме периостит выглядит по-разному, что зависит от причины его возникновения.
Асептический периостит — развивается вследствие травмы, физических перегрузок. Он бывает простым и верифицирующим. При простом периостите рентгенологических изменений не отмечается, при оссифицирующем периостите па месте ушиба по наружной поверхности коркового слоя на расстоянии 1-2 см от поверхности кости определяется узкая полоска затемнения с гладкими или шероховатыми, волнистыми контурами. Если полоска больших размеров, то ее приходится дифференцировать с остеогенной саркомой.
При остеомиелите па рентгенограмме на 10-14-й день от начала заболевания появляется полоска затемнения вдоль длинника кости, отделенная от нес полоской просветления, т. е. имеется линейный периостит. При хроническом остеомиелите отмечается оссификация периостальных наслоений, увеличение объема кости, сужение костномозгового каната (воспитательный гиперостоз).
При ревматизме развивается небольшой слоистый периостит, исчезающий при выздоровлении, Туберкулезный периостит имеет черты плотной тени, охватывающей кость но типу веретена. Периостит часто сопровождает варикозное расширение вен, язвы голени.
По рентгенологической картине выделяют периоститы: линейные, слоистые, бахромчатые, кружевные, гребневидные. По характеру распространения различают периостит местный, множественный, генерализованный.
Периостоз - это невоспалительное изменение надкостницы, проявляющейся усилением костсобразовапия камбиального слоя надкостницы в ответ на изменения в других органах и системах, это гиперпластическая реакция периоста, при которой происходит наслоение остеоидной ткани на корковое вещество диафиза с последующим обызвествлением.
В зависимости от причин возникновения выделяют следующие варианты периостоза:
• ирритативно-токсический периостоз, его причины — опухоль, воспаление, эмпиема плевры, болезни сердца, желудочно-кишечного тракта;
• функционально-адаптационный периостоз, возникающий при перегрузке, кости;
• оссифицирующий периостоз как исход периостита.
Рентгенологические проявления периостоза сходны с проявлениями периостита. После слияния периостальных наслоений с костью контуры его становятся ровными. Но периостозы могут быть и слоистыми, лучистыми, козырьковыми, линейными, игольчатыми.
Примером периостоза может быть болезнь Пьер-Мари—Бамбергера — системный оссифицирующий периостов.
Наблюдается он при хронических заболеваниях легких и при опухолях. В разгар заболевания отмечаются периостальные наслоения диафизов трубчатых костей. Изменения исчезают при излечении основного заболевания.
Плюригландулярный синдром Морганьи — это гиперостоз у женщин в период менопаузы, он развивается наряду с другими эндокринными расстройствами. При рентгенологическом исследовании можно обнаружить костные разрастания по внутренней пластинке лобной, реже теменной кости и у основания черепа, Подобные изменения могут наблюдаться при фиброзной дисплазии. Существуют также редкие варианты гиперостоза в виде генерализованного гиперостоза — болезни Камурати-Энгельмапна и наследственного гиперостоза Ban Бюхеля.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
Эностозом называют доброкачественное новообразование, которое по форме напоминает узелок, возникающее из клеток костной ткани. Как правило, эта опухоль не превышает двух сантиметров в диаметре, однако специалистами описаны образования значительно больших размеров. Эта медицинская проблема характерна для детей и людей молодого возраста.
При множественных опухолях происходит значительное увеличение кортикального слоя кости, что приводит к частичному или полному заполнению костномозгового канала, нарушению нормальной работы его структур и появлению клинической симптоматики.

Причины, вызывающие такое заболевание костной ткани, разнообразны. Одним из ключевых факторов появления эностоза является генетическая предрасположенность. Специалисты Всемирной Организации Здравоохранения доказали, что при наличии доброкачественных новообразований в кости у родителей, вероятность появления этой патологии у ребенка составляет 45–50%. Помимо отягощенной наследственности, причинами развития эностоза считаются:
- длительный воспалительный процесс в костной ткани;
- травматические повреждения;
- инфекционная патология (остеомиелит);
- недостаточное поступление кальция в организм, нарушение его всасывания в желудочно-кишечном тракте, повышенное выведение минерала;
- чрезмерная механическая нагрузка на кость;
- врожденные аномалии развития костной ткани;
- хроническая интоксикация организма тяжелыми металлами (производственный фактор);
- системные заболевания соединительной ткани;
- сифилис на поздних стадиях;
- различная онкологическая патология, возникающая как из клеток кости, так и имеющая другую локализацию.

Backache
Выраженность проявлений зависит от локализации патологического процесса и размеров новообразования. Необходимо отметить, что эностоз – это такое заболевание, которое длительный период может протекать бессимптомно, абсолютно не беспокоя пациента. В таких случаях его обнаружение является случайным. Чаще всего это происходит в ходе проведения рентгенологического исследования или МРТ. Отсутствие клинической картины в таких случаях объясняется незначительными размерами новообразования. Симптомы:
- Эностоз трубчатых костей. Прогрессирование патологического процесса приводит к разрастанию онкологически измененных клеток костной ткани. При этом новообразование увеличивается в размере, проникая в полость костномозгового канала. Запущенный эностоз бедренной кости или других трубчатых костей может вызвать нарушение физиологического процесса – гемопоэза, или образования и созревания клеток крови. У пациентов это может проявляться анемиями, кровотечениями, частыми инфекционными заболеваниями вследствие снижения иммунитета. Это опасно в детском возрасте, когда процесс кровообразования наиболее интенсивный.
- Эностоз позвоночника. Основным симптомом эностоза позвоночника является боль. Она возникает при ущемлении нервных корешков разросшейся костной тканью. Интенсивность болевого синдрома может быть различной, но в любом случае она доставляет пациенту определенные неудобства и является поводом для обращения к специалисту.
- Эностоз плоских костей. Локализация патологического образования в плоских костях (подвздошная, седалищная, лобковая, ребра, лопатки) редко сопровождается жалобами со стороны больного. В некоторых случаях пациент отмечает распирание или тупую боль в месте поражения.

Для подтверждения диагноза используют инструментальные методы. Самым доступным и достаточно информативным из них является рентгенологическое исследование. С его помощью можно определить:
- локализацию и размеры новообразования;
- форму патологического процесса;
- наличие костных шипов – характерного рентгенологического признака заболевания.
Также метод позволяет провести дифференциальную диагностику эностоза и злокачественных онкологических болезней костной ткани. Доброкачественные новообразования всегда имеют четкие края и достаточно однородную структуру.
При необходимости пациенту может быть выполнена магнитно-резонансная томография. Эта методика не несет лучевой нагрузки. Ее целесообразно использовать для точной дифференциальной диагностики и динамического контроля за онкологическим образованием.

Небольшие новообразования, не влияющие на функциональную активность костного мозга и не причиняющие дискомфорта пациенту, не нуждаются в лечении. Их состояние необходимо периодически контролировать рентгенологически или с помощью магнитно-резонансного метода.
Лечение эностоза крупного диаметра проводится оперативно. Удаление новообразования проводят после всех необходимых диагностических процедур. Иссечение онкологического узелка выполняют в пределах здоровой ткани, то есть помимо эностоза вырезают часть неизмененной костной пластины, окружающую патологию. Такая методика исключает рецидивирование опухоли. По показаниям назначаются лекарственные препараты.
В лечении эностоза важно не только удалить узелки, а и провести полноценную терапию заболеваний, вызвавших развитие онкологии, исключить этиологические факторы. Своевременная диагностика и качественное лечение позволят пациенту быстро вернуться к нормальной жизни.
Остеолиз: когда кости растворяются сами собой

Сейчас существует большое количество различных заболеваний костной системы человека.
К сожалению, вылечить их намного сложнее, чем заболевания всех остальных органов и систем. Связано это, скорее всего, с особенностями строения костей и суставов человека.
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
Одним из таких заболеваний является остеолиз.
Заболевание это характеризуется тем, что в костной ткани по некоторым причинам нарушается баланс между ее разрушением и образованием.
Известно, что за эти два взаимосвязанных между собой процесса отвечают два вида клеток:
- Первый вид – остеобласты. Они принимают непосредственное участие в образовании костной ткани.
- Второй вид – остеокласты. Они участвуют в разрушении кости.
А взаимосвязаны они потому, что при нарушении нормальной работы одних костная ткань уже не сможет нормально развиваться. Это приведет к появлению некоторых заболеваний.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чаще всего процесс разрушения по некоторым причинам преобладает над процессом восстановления. Это и приводит к появлению большинства дегенеративных заболеваний костей и суставов.
Остеолиз – это заболевание, которое проявляется не разрушением, а растворением костной ткани. Он протекает в два этапа.
На первом происходит постепенное вымывание из ткани кости различных минеральных веществ, а во втором в процесс включаются некоторые ферменты, которые и растворяют ее.
У этого заболевания есть несколько разновидностей. Оно может быть врожденным, то есть человек уже рождается с этим заболеванием. Либо оно может быть приобретенным, то есть возникнуть в течение жизни.
По характеру остеолиз бывает воспалительным, травматическим.
К развитию болезни может привести опухоль кости. При этом опухоль может быть как доброкачественной, так и злокачественной.
Остеолиз может быть как первичным (самостоятельным) заболеванием, то есть возникает не на фоне каких-либо других заболеваний. Но к нему могут привести некоторые общие заболевания организма. Тогда принято говорить о вторичной форме заболевания.
Заболевание может быть ишемическим, то есть вызванным нарушением кровообращения в костной ткани. Либо он может быть метаболическим, то есть к нему приводит нарушение всасывания минеральных веществ и преобладание процессов разрушения над процессами восстановления костной ткани.
Причин для развития заболевания достаточно много.
Хоть в классификации и есть такое понятие, как врожденная форма болезни, но встречается она очень редко.
Практически каждый случай болезни – это приобретенное в процессе жизнедеятельности человека нарушение.
Наиболее часто к нему приводят различные травмы костей, даже на первый взгляд незначительные.
Переломы в пожилом возрасте очень часто приводят к развитию этой болезни. В основном это связано с тем, что с возрастом разрушение костей и так идет намного быстрее, чем восстановление. А переломы и другие травмы в этом случае только ускоряют процесс дегенерации.
На втором месте после травм к причинам заболевания можно отнести воспалительные заболевания.
Остеомиелит – воспалительное заболевание костной ткани практически всегда ведет к ее разрушению.
Но и другие воспалительные заболевания могут привести к его появлению.
Это и различные артриты, в том числе ревматоидные, и любые заболевания соединительной ткани.
Такое, казалось бы на первый взгляд, распространенное и не очень тяжелое заболевание, как ангина тоже может давать тяжелые осложнения на суставы, хотя вроде бы к ним не имеет ни какого отношения.
Сейчас все более часто причиной остеолиза являются опухолевые процессы в костной ткани.
Они могут быть доброкачественными или злокачественными.
При этом процесс, возникающий при злокачественных новообразованиях, может быть вторичным.
Это связано с тем, что первичная опухоль может дать метастазы, которые с током крови или лимфы проникают в костную ткань, вызывая там рост новой опухоли.
Еще одна причина – длительный прием глюкокортекостероидных гормонов. Они приводят к нарушению метаболизма костной ткани и ее постепенному разрушению.
При общем атеросклерозе, когда сосуды забиты бляшками, кровь не может нормально поступать ко всем органам и тканям. Касается это и костной ткани, которой становится мало кислорода, и она начинает постепенно разрушаться.
К факторам риска, которые могут привести к возникновению заболевания можно отнести производственный травматизм, тяжелые условия труда (работа на холоде, длительное нахождение в холодной воде).
Заболевания соединительной ткани, в том числе и воспалительные, опухолевые процессы в других органах и системах организма – все это можно назвать факторами риска.
Чаще всего к этому заболеванию приводят заболевания костной ткани. Это артриты, артрозы, остеохондрозы.
Ревматизм, частые ангины, которые проходят без лечения антибиотиками, могут привести к остеолизу.
Даже гиперхолестеринемия, приводящая к появлению общего атеросклероза, может привести к этой патологии.
Подагра и гипертиреоз также могут вызвать растворение костей. Туберкулез, особенно костной ткани, в некоторых случаях может стать причиной этого заболевания.
Диагноз ставится на основании жалоб самого больного, тщательного сбора анамнеза, объективного осмотра и данных дополнительных методов исследования.
Основная жалоба, которую предъявляют практически все больные – это боль в месте возникновения патологического процесса.
Боль обычно ноющая, но с течением времени она постепенно усиливается. Если заболевание носит воспалительный характер, то больные также могут жаловаться на повышение температуры, озноб, общую слабость.
При осмотре кожа над пораженным участком может быть гиперемирована, а при пальпации в этом месте будет болезненность
Основным же методом, позволяющим за наиболее короткие сроки поставить правильный диагноз, остается рентгенограмма костей. На ней можно увидеть место разрушения или опухолевый процесс, приводящий к этому заболеванию, либо разрушение кортикального слоя.
Если у больного появились симптомы, похожие на это заболевание, то ему следует немедленно обратиться к врачу для прохождения тщательного обследования и назначения лечения.
В первую очередь следует избегать травматизма костной ткани, соблюдение техники безопасности на рабочем месте в частности и в жизни вообще.
Также необходимо вовремя лечить все воспалительные заболевания.
Ну и, конечно, тщательно следить за состоянием своего здоровья, проходя ежегодные медицинские осмотры с целью раннего выявления всех форм новообразований.
Таким образом, заболевание очень сложно поддается лечению, поэтому его проще предотвратить, а не лечить.
Читайте также:


