Уколы лекарства в мягкую ткань
Внутрисуставная инъекция - одна из распространенных методик лечения суставов посредством введения препарата непосредственно к больному месту или поврежденному участку.
Инъекции в плечевой сустав рекомендуются при заболеваниях мышц, сухожилий и связок сустава.

Инъекции в тазобедренный сустав призваны помочь снять острую боль, остановить воспаление в мягких тканях, окружающих сустав, вернуть ему подвижность.
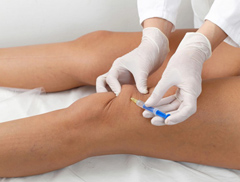
Данная терапия способна помочь в лечении дегенеративных заболеваний коленного сустава.

Применение инъекций актуально при лечении артроза и артрита на разных стадиях заболевания. Процедура должна проводиться строго под контролем врача.
Артрит, артроз и другие заболевания суставов приносят человеку немало мучений. Порой на то, чтобы снять боль и отек медикаментозными и физиотерапевтическими средствами, требуется немало времени. Но процесс выздоровления можно ускорить, если вводить лекарственные средства непосредственно в сустав при помощи инъекций. Уколы для суставов — современный и высокоэффективный способ лечения.
Кому показаны внутрисуставные инъекции
Уколы для суставов могут помочь в лечении самых разнообразных заболеваний — артрита, артроза различных суставов, подагры, кистевого тоннельного синдрома, адгезивного капсулита.
Внутрисуставные инъекции в коленный сустав позволяют доставить лекарственное вещество к поврежденным тканям. Уколы для суставов показаны в разных ситуациях, например:
- при острой боли в коленном, тазобедренном и плечевом суставах;
- при бурсите, синовите и тендините;
- при артритах и артрозах;
- при повреждениях сухожилий, связок и суставного хряща.
Уколы в коленный сустав редко являются основой терапии, это лишь очень эффективное дополнение. Однако именно они позволяют максимально быстро снять боль. Кроме того, уколы для суставов дают возможность снизить дозы препаратов, принимаемых перорально, — а это особенно важно в случаях, когда возникают нежелательные побочные эффекты, например нарушение работы ЖКТ.
При этом инъекции для суставов должен делать высококвалифицированный врач-ортопед, только в этом случае можно гарантировать, что манипуляция будет безопасной и относительно безболезненной. При выполнении уколов для суставов используется шприц с длинной иглой. Игла должна попасть точно в суставную щель. Во избежание ошибок такие инъекции чаще всего проводят под УЗИ-контролем. Иногда перед введением лекарственного вещества врач откачивает жидкость из сустава, чтобы избежать некоторых осложнений (а порой и для того, чтобы отправить жидкость на анализ). После осушения сустава в полость вводится препарат.
Если судить по описанию процедуры, можно предположить, что уколы для суставов болезненны, но это не так. Для инъекций в сустав используются очень тонкие иглы, и большинство пациентов сравнивает ощущения от внутрисуставных инъекций с обычными внутримышечными уколами. После манипуляции требуется немного подвигать суставом, чтобы лекарство равномерно распределилось внутри.
Иногда после укола в сустав врач накладывает тугую повязку, никакой реабилитации после таких инъекций не требуется.
Инъекции для суставов проводят с использованием различных препаратов. Выбор осуществляет врач, исходя из состояния пациента и показаний. Чаще всего применяются следующие средства:
Кортикостероидные инъекции для суставов снимают воспаление, отек и боль, улучшают подвижность сустава, однако они не лечат само заболевание и не восстанавливают хрящевую ткань. Эффект от их введения не превышает 2–3 месяца.
Применение кортикостероидов противопоказано при инфекционном артрите. В этом случае производится промывание сустава и введение в него антибактериальных препаратов.
Хондропротекторы применяются не только на начальных стадиях дегенеративных заболеваний суставов, их назначают и в тяжелых случаях, но уже не столько для восстановления ткани, сколько для торможения процесса разрушения хряща.
Является эффективным средством для лечения заболеваний суставов. Это основной компонент внутрисуставной жидкости, своеобразная смазка сустава, предохраняющая его от травм. Инъекции для суставов с гиалуроновой кислотой делают внутрисуставную жидкость более плотной и вязкой, обеспечивая лучшую защиту хрящевой ткани. К тому же она снимает воспаление и ускоряет процесс восстановления хряща. Инъекции гиалуроновой кислоты часто назначают при артрозах суставов.
Лечение на их основе также называют карбокситерапией. Это современная методика, эффективно снимающая болевой синдром при заболеваниях суставов и позвоночника. Для таких инъекций в суставы используется углекислый газ, который вводится при помощи специального аппарата. Резкое повышение уровня углекислого газа в суставе или мышце, которое возникает после инъекции, воспринимается организмом как недостаток кислорода. Чтобы поправить ситуацию, кровь устремляется к данному участку. Кровообращение и обменные процессы в месте укола резко ускоряются. При этом углекислый газ без малейшего вреда выводится организмом уже через несколько минут, а положительный эффект инъекции сохраняется надолго. Неоспоримый плюс газовых уколов в сустав — отсутствие побочных эффектов, так как углекислый газ — не чужеродное вещество, а естественный продукт нашего метаболизма.
Метод PRP предполагает использование для инъекций плазмы крови пациента, обогащенной тромбоцитами. Инъекции такого рода значительно ускоряют процесс регенерации тканей, снимая в том числе и воспаления. Метод хорош тем, что собственная плазма — абсолютно совместимое вещество, на которое не может быть аллергии, оно не дает никаких побочных эффектов.
Для одного укола в сустав забирают примерно 20 мл крови — это весьма незначительное количество, однако врачи все же рекомендуют воздержаться от физических нагрузок после процедуры. Кровь пропускают через центрифугу, отделяя плазму, которую затем и вводят в сустав. Отметим, что в 1 мкл подготовленной таким образом плазмы содержится 1 миллион тромбоцитов, тогда как в естественном состоянии в крови здорового человека этот показатель составляет 200–300 тысяч.
Курс терапии включает 5–7 инъекций с промежутком в 3–7 дней. В дальнейшем частоту можно снизить до одной инъекции в год.
Курс уколов в сустав может отсрочить хирургическое вмешательство, он позволяет снизить дозировку других препаратов, ускорить заживление пораженного хряща, снять боль и отек, вернуть суставу подвижность. Некоторые препараты для инъекций в сустав довольно дороги, но это оправданные расходы, поскольку эффект от краткого курса сохраняется на протяжении долгого времени. Но проводить такие инъекции должен специалист, иначе не избежать осложнений — сепсиса или повреждения сустава.

Артрит и артроз никогда не проходят сами по себе. Лечить эти заболевания, бесконтрольно принимая обезболивающие, недопустимо — заглушая боль таблетками, вы теряете время и позволяете болезни разрушить сустав до такой степени, что операция станет неизбежной.
Владельцы патента RU 2328318:
Изобретение относится к медицине и может быть использовано в качестве пособия для введения лекарственных препаратов в мягкие ткани. Для этого сначала выбирают участок кожи, в котором проводят анестезию. Затем прикладывают к нему ультразвуковой датчик и осуществляют периодическое надавливание пальцем руки на различные участки кожи, при этом наблюдают на экране за появлением волнообразных изменений структуры тканей под местом надавливания. Для инъекции выбирают место, из которого деформационная волна наиболее точно достигает избранной области. Далее измеряют расстояние до избранной области от поверхности кожи с последующим прокалыванием тканей длинной инъекционной иглой на эту глубину с предпосылающим введением новокаина в объеме 1-1,5 мл. Локализацию появляющегося в тканях медикаментозного инфильтрата визуализируют, и если инфильтрат, создаваемый инъекцией новокаина рассасывается не дольше 1,5 минут, то в этот участок дробно вводят лекарственное средство по 1 мл под ультразвуковым контролем точности введения каждой порции и интенсивности рассасывания инфильтратов, при этом очередную порцию лекарства вводят после полного рассасывания инфильтрата, созданного предыдущей порцией. В случае сохранения инфильтрата в неизменном виде на протяжении 3-х минут прекращают введение лекарственного средства, а в медикаментозный инфильтрат вводят 10 мл раствора новокаина. Способ позволяет предотвратить постинъекционные осложнения за счет точности выбора участка, обеспечивающего необходимую интенсивность рассасывания медикаментозного инфильтрата в глубине мягких тканей.
Изобретение относится к медицине, в частности к хирургии, терапии, нефрологии, неврологии и клинической фармакологии, и может быть использовано при инъекционных введениях лекарственных средств в глубокие слои мягких тканей поясничной, ягодичной, шейной и других областей.
Известен способ паранефральной инъекции по Н.С.Стрелкову, включающий анестезию избранного участка кожи, прикладывание к избранному участку кожи ультразвукового датчика, обнаружение с его помощью на экране прибора искомого участка в глубине тканей, произведение периодического надавливания пальцем руки на различные участки кожи, наблюдение на экране за появлением волнообразных обратимых изменений структуры тканей под местом надавливания, отмечание для инъекционного введения участка кожи, из которого деформационная волна наиболее точно достигает избранной области, измерение расстояния до нее от поверхности кожи, прокалывание тканей длинной инъекционной иглой на эту глубину с предпосылающим введением 1-1,5 мл раствора новокаина, оценку правильности введения по ультразвуковой визуализации места локализации появляющегося в тканях медикаментозного инфильтрата, повторение процедуры вплоть до правильного введения, контроль за отсутствием появления крови в шприце при аспирации, после чего введение требуемого лекарственного средства (RU 2281035 С2).
Указанный способ имеет существенные недостатки, поскольку не учитывает возможность смещения конца иглы в глубине тканей при отсоединении, присоединении шприцов и при длительном инъекционном введении значительного объема препарата, не учитывает динамику рассасывания постинъекционного медикаментозного инфильтрата, возможность развития и своевременного предотвращения постинъекционного некроза тканей. Недооценка этих обстоятельств снижает точность введения лекарственного средства, в частности, не исключает введение в замкнутое пространство (в кисту, в организм глиста, в опухоль, в фасциальную полость и др.), в котором лекарство может задержаться на чрезмерно длительный промежуток времени, лишиться резорбтивного (общего) действия и вызвать повреждение тканей за счет длительного прямого физико-химического воздействия на них.
Проведенные нами исследования показали, что растворы многих лекарственных средств обладают низкой постинъекционной безопасностью, способной привести к некрозу тканей при затянувшемся рассасывании их медикаментозных инфильтратов. Отсутствие непрерывного контроля за динамикой размеров, продолжительности и полноты рассасывания постинъекционного медикаментозного инфильтрата в глубине мягких тканей снижает точность выбора участка с необходимой интенсивностью рассасывания, исключает своевременное выявление формирующегося воспалительного инфильтрата, создает условия для бесконтрольного, непредсказуемого всасывания введенного лекарства, обеспечивает беспрепятственное усугубление процесса постинъекционного воспаления тканей, неведения о приобретении воспалением стадии необратимого повреждения, исключает точное инъекционное введение в инфильтрат лекарств-антагонистов, исключает своевременное и эффективное предотвращение постинъекционного повреждения тканей и способствует чрезмерно запоздалой диагностике появления постинъекционного некроза.
Все перечисленное приводит к снижению эффективности, безопасности и точности инъекционной медикаментозной инфильтрации глубоких тканей.
Задача изобретения - повышение эффективности, безопасности и точности инъекционной медикаментозной инфильтрации глубоких тканей.
Сущность способа инъекции в мягкие ткани, включающего анестезию избранного участка кожи, прикладывание к нему ультразвукового датчика, обнаружение с его помощью на экране прибора искомого участка в глубине тканей, периодическое надавливание пальцем руки на различные участки кожи, наблюдение на экране за появлением волнообразных изменений структуры тканей под местом надавливания, выбор для инъекции участка кожи, из которого деформационная волна наиболее точно достигает избранной области, измерение расстояния до нее от поверхности кожи, прокалывание тканей длинной инъекционной иглой на эту глубину с предпосылающим введением раствора новокаина в объеме 1-1,5 мл, ультразвуковую визуализацию места локализации появляющегося в тканях медикаментозного инфильтрата, повторение процедуры вплоть до правильного введения, контроль за отсутствием появления крови в шприце при аспирации и введение требуемого лекарственного средства, заключается в том, что в избранной области выбирают участок для медикаментозной инфильтрации, из которого инфильтрат, создаваемый инъекцией 1 мл новокаина, рассасывается не дольше 1,5 минут, лекарственное средство вводят дробно по 1 мл под ультразвуковым контролем точности введения каждой порции и интенсивности рассасывания очередного инфильтрата, при этом очередную порцию лекарства вводят после полного рассасывания инфильтрата, созданного предыдущей порцией, при сохранении инфильтрата в неизменном виде на протяжении 3-х минут прекращают введение лекарственного средства, а в медикаментозный инфильтрат вводят 10 мл раствора новокаина.
В предложенном способе за счет выбора в избранной области участка, из которого инфильтрат, создаваемый инъекцией 1 мл новокаина, рассасывается не дольше 1,5 минут, обеспечивается последующее инъекционное введение выбранного лекарственного средства в участок, отличающийся интенсивной диффузией растворов, и исключается введение в замкнутое пространство, в котором введенное средство может задержаться без рассасывания на неопределенно длительный промежуток времени, вызывая при этом локальное раздражение и повреждение тканей и не обеспечивая необходимое резорбтивное (общее) действие лекарства в организме. Дробное введение лекарственного средства порциями по 1 мл под ультразвуковым контролем точности введения каждой порции исключает бесконтрольное смещение конца иглы из первоначально избранного участка в процессе замены шприцов и в процессе инъекционного введения всего запланированного объема лекарственного средства. Это, в свою очередь, исключает случайное введение лекарства за пределы избранной области, что повышает эффективность и безопасность инъекции. Введение по 1 мл обеспечивает ультразвуковую визуализацию процессов создания и рассасывания медикаментозного инфильтрата путем введения минимально визуализируемой методом УЗИ величины объема, что направлено на уменьшение дозы вводимого раствора и уменьшение вероятности развития побочных эффектов, связанных с передозировкой. Ультразвуковой контроль интенсивности рассасывания инфильтратов, создаваемых последовательными дробными инъекциями по 1 мл раствора выбранного средства, обеспечивает безопасность инъекций, поскольку исключает бесконтрольное формирование в глубине тканей прогрессирующего, а не рассасывающегося медикаментозного инфильтрата. Введение каждой очередной порции лекарства после полного рассасывания медикаментозного инфильтрата, созданного инъекцией предыдущей порции средства, исключает бесконтрольное формирование прогрессирующего, а не рассасывающегося инфильтрата, что обеспечивает высокую эффективность и безопасность инъекций. Кроме этого, беспрерывная визуализация и постоянный контроль динамики рассасывания каждого очередного образованного постинъекционного инфильтрата позволяет своевременно выявить случайное прекращение рассасывания и своевременно, а именно через 3 минуты после инъекции, прекратить дальнейшее введение лекарственного средства, исключая чрезмерное физико-химическое воздействие на ткани в области инфильтрата, и произвести инъекцию новокаина, являющегося эффективным средством предотвращения физико-химического повреждающего действия на ткани. Введение в область медикаментозного инфильтрата, созданного инъекцией 1 мл лекарственного средства, 10 мл раствора новокаина обеспечивает 11-ти кратное разведение препарата в ткани, достаточное для устранения его физико-химической агрессивности и для предотвращения постинъекционного некроза.
Пример 1. Пациентке П. 23 лет с поздней инволюцией матки, послеродовым маточным кровотечением и угрожающим сепсисом в условиях родильного дома были назначены внутримышечные инъекции раствора антибиотика в ягодичную область. При выполнении внутримышечной инъекции по способу Н.С.Стрелкова после введения первой ударной разовой дозы цефазолина натриевой соли в правую ягодицу врач-акушер заподозрил развитие постинъекционного воспалительного инфильтрата в глубине мягких тканей и отказался от дальнейшего применения способа. Последующие внутримышечные инъекции антибиотика решено было производить в левую ягодицу после более точного выбора участка в ягодичной мышце, пригодного для эффективного и безопасного инъекционного инфильтрирования. Произведенные инъекции по 1 мл раствора 0,25% новокаина позволили обнаружить с помощью УЗИ участок в глубине ягодичной области, инфильтрат в котором рассасывается за 50 секунд. Затем отсоединили шприц, подсоединили к игле второй шприц с 10 мл раствора цефазолина натриевой соли и начали вводить дробно по 1 мл, контролируя с помощью УЗИ точность введения каждой порции и интенсивность рассасывания очередного образованного инфильтрата, вводя очередную порцию лекарства после завершения рассасывания инфильтрата, созданного предыдущей порцией. После введения предпоследней (9-й) порции препарата обнаружили отсутствие рассасывания созданного им инфильтрата, который сохранялся в неизменном виде на протяжении 3-х минут. В связи с этим введение антибиотика в этот участок мышцы прекратили, а в медикаментозный инфильтрат ввели 10 мл раствора 0,25% новокаина. Проведенное через 6 часов ультразвуковое исследование левой ягодичной мышцы выявило отсутствие в ней медикаментозного инфильтрата и внутримышечные инъекции антибиотика были продолжены.
Способ инъекции в мягкие ткани, включающий анестезию избранного участка кожи, прикладывание к нему ультразвукового датчика, обнаружение с его помощью на экране прибора искомого участка в глубине тканей, периодическое надавливание пальцем руки на различные участки кожи, наблюдение на экране за появлением волнообразных изменений структуры тканей под местом надавливания, выбор для инъекции участка кожи, из которого деформационная волна наиболее точно достигает избранной области, измерение расстояния до нее от поверхности кожи, прокалывание тканей длинной инъекционной иглой на эту глубину с предпосылающим введением раствора новокаина в объеме 1-1,5 мл, ультразвуковую визуализацию места локализации появляющегося в тканях медикаментозного инфильтрата, повторение процедуры вплоть до правильного введения, контроль за отсутствием появления крови в шприце при аспирации и введение требуемого лекарственного средства, отличающийся тем, что в избранной области выбирают участок для медикаментозной инфильтрации, из которого инфильтрат, создаваемый инъекцией 1 мл новокаина, рассасывается не дольше 1,5 мин, лекарственное средство вводят дробно по 1 мл под ультразвуковым контролем точности введения каждой порции и интенсивности рассасывания инфильтратов, при этом очередную порцию лекарства вводят после полного рассасывания инфильтрата, созданного предыдущей порцией, при сохранении инфильтрата в неизменном виде на протяжении 3 мин прекращают введение лекарственного средства, а в медикаментозный инфильтрат вводят 10 мл раствора новокаина.
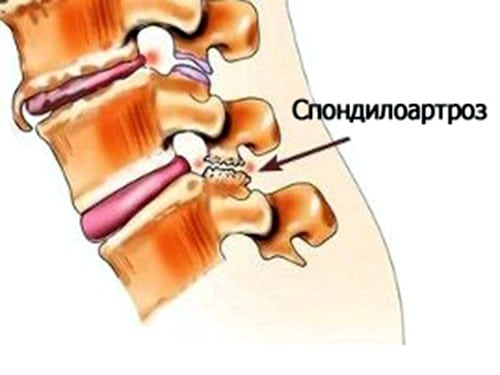
Для быстрого купирования острых болей в суставах используются инъекционные формы препаратов. Болезненные ощущения исчезают спустя несколько минут после парентерального введения лекарственных средств. Их активные ингредиенты быстро проникают в системный кровоток и создают в нем максимальную терапевтическую концентрацию. Наиболее актуально применение инъекций в терапии деформирующего остеоартроза, спондилоартроза, ювенильного, ревматического, подагрического артритов.
Использование уколов при болях в суставах имеет и свои недостатки. При внутримышечном введении препаратов их действие не избирательно. Основные компоненты равномерно распределяются по всему организму, поэтому в поврежденное сочленение проникают частично. К тому же лекарства, введенные парентерально, быстрее выводятся из организма, чем капсулы или таблетки.
Способы парентерального введения препаратов
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В ортопедической и травматологической практике применяются различные способы введения лекарственных средств. При выборе подходящей методики врач учитывает выраженность симптоматики, локализацию сустава, стадию течения воспалительного или дегенеративного процесса. Значение имеет также возраст пациента, наличие в его анамнезе острых или хронических патологий ЖКТ, печени, органов мочевыделения. При болях в суставах уколы можно ставить следующими способами:
- внутримышечно. Часто используется для введения НПВС при купировании острого болевого синдрома и хондропротекторов на заключительной стадии терапии остеоартрозов, спондилоартрозов, подагрического артрита;
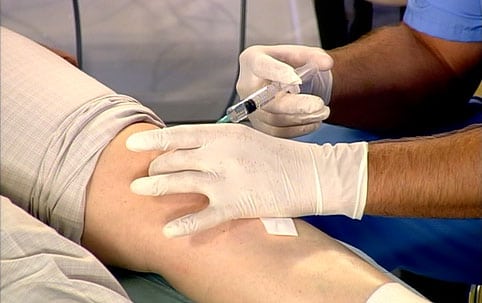
- периартикулярно. Предназначен для введения НПВС, глюкокортикостероидов, анальгетиков, анестетиков. Препараты вводятся в соединительнотканные структуры, расположенные рядом с пораженным суставом, в места, где ощущаются самые сильные боли;
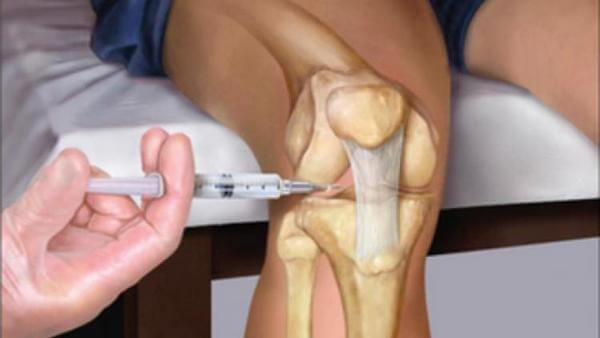
- внутрь сустава. Такой способ введения показан пациентам, у которых диагностирован острый воспалительный процесс или пронизывающие боли в области сочленения. Внутрисуставные инъекции глюкокортикостероидов назначаются при остеоартрозах, артритах, остеохондрозах различной локализации;
- внутривенно. Это самый редко применяемый метод парентерального введения. Обычно он используется для устранения сосудистых, неврологических нарушений, если боль вызвана сдавливанием кровеносных сосудов. Внутривенно вводятся водорастворимые витамины, ангиопротекторы, вазодилататоры.
Препараты могут применяться в качестве монолечения или в назначенных врачом комбинациях. Например, при тяжелом течении деформирующего остеоартроза пациентам рекомендовано внутрисуставное введение средств с гиалуроновой кислотой. А для устранения острой боли применяются уколы с глюкокортикостероидами и анестетиками.
Инъекционные растворы для купирования болевого синдрома
Разовые и суточные дозы, длительность терапевтического курса определяет ревматолог, ортопед, травматолог. В большинстве случаев инъекционные формы препаратов назначаются пациентам при остром течении или рецидиве хронической патологии. В ортопедии практикуется применение уколов при болях в суставах, уколов для купирования воспалительного процесса. В период реабилитации используется внутримышечное или внутрисуставное введение хондропротекторов.
НПВС не назначаются пациентам только при наличии противопоказаний к их применению, например тяжелых патологий печени, почек, ЖКТ. Во всех остальных случаях с использования этих препаратов начинается терапия остеоартроза, артрита, остеохондроза. НПВС включаются в терапевтические схемы даже при выявлении дегенеративного, а не воспалительного заболевания суставов. Для лекарственных средств характерны выраженные анальгетические, противоотечные, жаропонижающие свойства. Одна инъекция НПВС способна значительно ослабить симптоматику и улучшить самочувствие пациента. Наибольшей терапевтической эффективностью обладают препараты с такими активными ингредиентами:
- диклофенаком, содержащемся в Ортофене, Вольтарене, Диклаке, Диклоберле;
- мелоксикамом, входящим в состав Мовалиса, Артрозана, Месипола, Амелотекса;
- кетопрофеном, являющимся действующим веществом Фламакса и Кетонала.
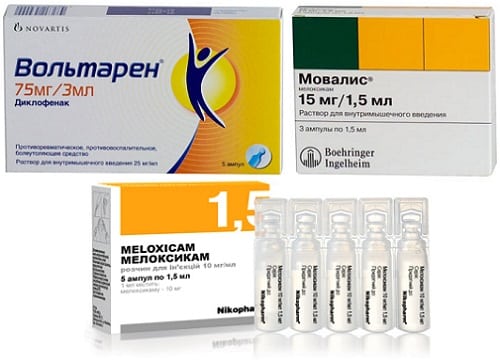
Для купирования острых резких болей часто применяются инъекции Кеторолака или его широко известного импортного аналога Кеторола. Обычно пациентам рекомендовано внутримышечное введение НПВС. Но иногда практикуется и периартикулярное использование, особенно при одновременном поражении сустава и связочно-сухожильного аппарата, например, при синовитах.
Отек, сформировавшийся остеофит, сместившийся позвонок могут сдавливать чувствительные нервные окончания, вызывая сильнейшие боли. Патологическое состояние приводит к спазмированию мышечных волокон, расположенных около сустава. Из-за спазма сила механического воздействия на нервные корешки увеличивается, провоцируя усиление болевого синдрома. Чтобы улучшить самочувствие пациента, необходимо расслабить скелетную мускулатуру. Для этого применяются миорелаксанты, обычно центрального действия. Какие уколы можно ставить при болях в суставах, вызванных сокращением мышечных волокон:
- Мидокалм;
- Калмирекс.
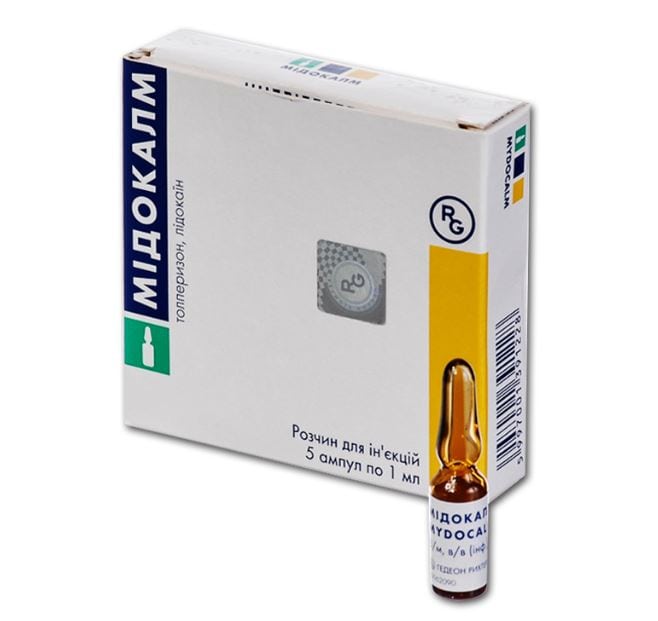
Помимо миорелаксанта Толперизона, в составе препаратов присутствует анестетик Лидокаин. Это позволяет устранять боль сразу двумя способами — расслаблением спазмированных мышц и блокированием передачи болевых импульсов в ЦНС.
В ответ на боль и воспаление, возникающие в любой части тела человека, в коре надпочечников вырабатываются гормоны, оказывающие анальгетическое и противовоспалительное действие. Их синтетические аналоги — глюкокортикостероиды, которые обладают и мощной терапевтической активностью, и столь же выраженными токсичными свойствами. Инъекции гормональных препаратов назначаются пациентам в крайних случаях — при неэффективности НПВС или аутоиммунной природе заболевания. Внутримышечное введение практикуется редко, обычно укол делается прямо в полость сустава. Если воспаление затронуло сухожилие, то глюкокортикостероиды используются периартикулярно. Какие гормональные обезболивающие уколы при болях в суставах применяются чаще всего:
- Дипроспан
![]()
- Кеналог;
![]()
- Дексаметазон;
![]()
- Триамцинолон;
![]()
- Флостерон;
![]()
- Гидрокортизон;
![]()
- Преднизолон.
![]()
Лечение суставов глюкокортикостероидами редко продолжается дольше 3-5 дней. Причина — опасные побочные проявления, возникающие по мере накопления активных ингредиентов в организме. Гормональные средства негативно воздействуют на ЖКТ, печень, почки. Особенно страдают костные ткани, которые истончаются, разряжаются.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Уколы от болей в суставах используются в виде лекарственных блокад. Такие процедуры проводятся при острых болях, не устраняемых с помощью НПВС. Механизм действия блокады заключается в исключении чувствительных нервных окончаний пораженного сустава из цепи передачи импульсов в ЦНС. Препараты блокируют нервные структуры спинномозгового нерва, на некоторое время нарушая иннервацию. Лекарственные блокады предназначены только для симптоматического лечения, на причину патологии они не оказывают никакого влияния. В ортопедии практикуется использование анестетиков Лидокаина и Новокаина. При осложненном течении заболевания они комбинируются с глюкокортикостероидами Дексаметазоном, Гидрокортизоном и Преднизолон. Лекарственная блокада может быть проведена несколькими способами:
- паравертебрально. Раствор, обычно состоящий из Гидрокортизона и Новокаина, вводится в мягкие ткани, расположенные рядом с суставом (сухожилия, связки, мышцы);
- эпидурально. Инъекционный препарат вводится в область, расположенную на границе внутренней поверхности позвоночного канала и мозговой оболочки;
- внутрисуставная (пункция сустава) – медикаменты вводятся в полость сустава.
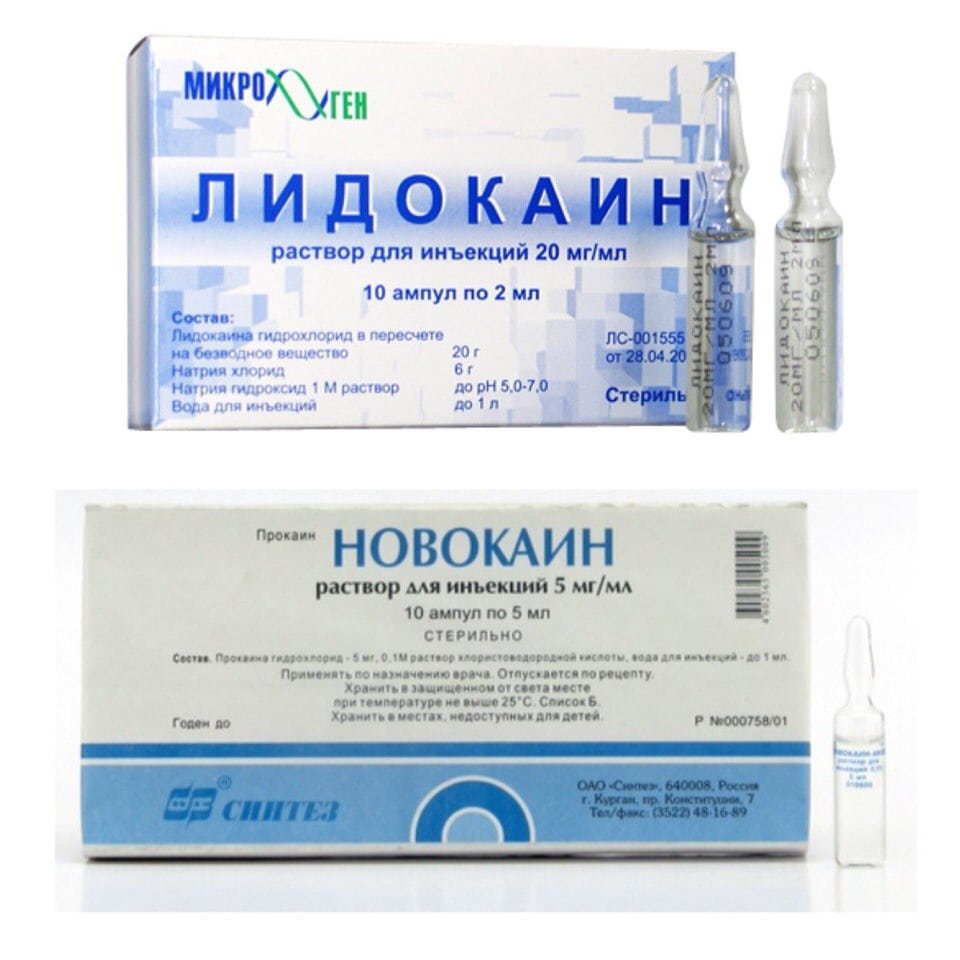
Обезболивающее действие лекарственных блокад происходит через несколько минут. При сочетании анестетиков и гормональных препаратов передача болевых импульсов может блокироваться на сутки и более.
Стоит рассмотреть уколы хондропротекторов в качестве обезболивающих препаратов при болях в суставах. Эта группа лекарственных средств не используется для снижения выраженности острых пронизывающих или ноющих тупых болей. У них другой механизм анальгетического действия.
Основными задачами терапии артрозов, артритов, спондилоартрозов становятся не купирование боли и воспаления, а частичное восстановление поврежденных хрящевых тканей, связочно-сухожильного аппарата. Хондропротекторы с хондроитином и глюкозамином — единственная группа препаратов, улучшающих состояние крупных и мелких сочленений. Доказательная база лечебной эффективности есть у таких средств для парентерального введения:
- Алфлутоп;
- Дона;
- Румалон;
- Мукосат;
- Хондрогард;
- Хондролон;
- Хондроитин-Акос.
После нескольких дней лечения активные ингредиенты препаратов накапливаются в полости сустава в необходимой терапевтической концентрации. За счет ускорения процессов метаболизма и улучшения кровообращения проявляется выраженный обезболивающий эффект хондропротекторов. Он более продолжительный, чем у НПВС, глюкокортикостероидов, анестетиков. После отмены хондропротекторов их анальгетическое действие сохраняется на протяжении нескольких недель.
Карбокситерапия — эффективный метод устранения острых и ноющих болей в суставах и позвоночнике. Терапевтическая процедура активно используется для лечения артроза, артрита, остеохондроза. Фармакологические препараты не применяются. Протекающие при карбокситерапии процессы схожи с теми, что происходят при физиотерапевтических мероприятиях. Газовые уколы назначаются пациентам для купирования боли, отечности, воспаления, увеличения объема движений в поврежденном суставе.
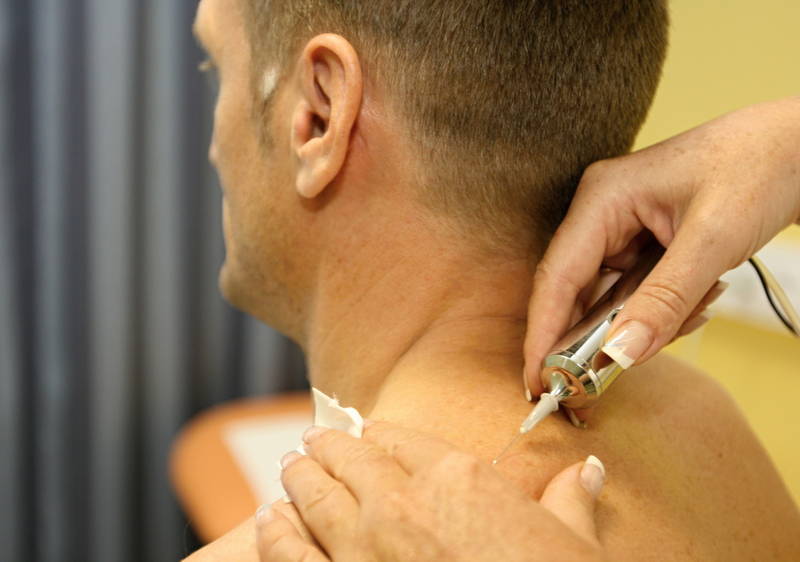
При проведении карбокситерапии врач устройством, отдаленно напоминающим большой пистолет, вводит в область сочленений очищенную от посторонних примесей двуокись углерода. Ее уровень в суставе повышается на 20-40 минут, а необходимый клеткам кислород вытесняется. В условиях гипоксии организм быстро мобилизуется, запуская процессы для устранения патологического состояния:
- ускоряется обмен веществ и регенерация пораженных дегенеративным или воспалительным процессом тканей;
- для восполнения запасов молекулярного кислорода расширяются кровеносные сосуды, ускоряется крово- и лимфообращение.
Вместе с кровью в сустав поступает большое количество питательных и биологически активных веществ, необходимых для его полноценного функционирования. Газовые уколы положительно влияют и на состояние мышечных тканей. Высокая концентрация кислорода в мышцах способствует их расслаблению, устранению болезненных спазмов. Рассасываются отеки, сдавливающие чувствительные нервные окончания, полностью купируется болевой синдром.
Инъекционные растворы нельзя использовать для лечения по совету провизора в аптеке или соседки по лестничной площадке. Передозировка становится причиной ухудшения самочувствия, повреждения внутренних органов, развития осложнений. В терапии суставных патологий практикуется только комплексный подход. Недостаточно просто устранить боль или мышечный спазм — требуется восстановление поврежденных тканей, предупреждение распространения воспалительного или дегенеративного процесса на здоровые суставы.
Читайте также: