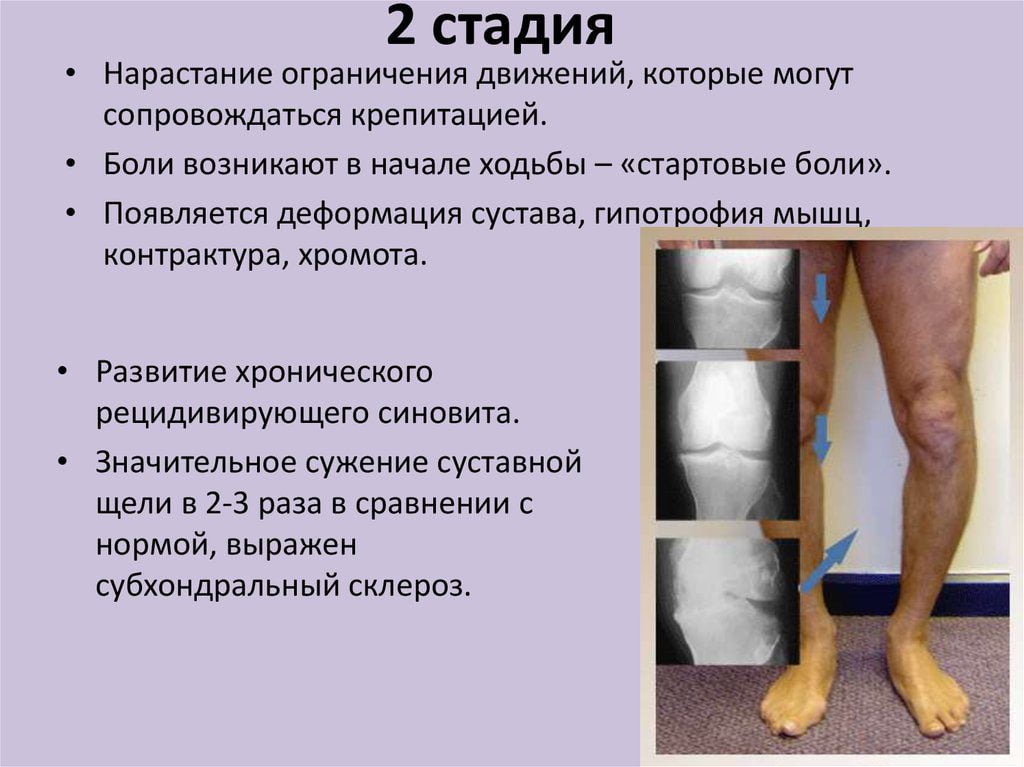
Укажите препараты применяемые для лечения деформирующего остеоартроза

7 из 10 пациентов с ревматическими патологиями страдают от деформирующего остеоартроза. Он проявляется острыми или ноющими, тупыми болями в суставах, утренней припухлостью и скованностью движений. На начальных этапах развития остеоартроза проводится консервативное лечение. Используются физиотерапевтические и массажные процедуры, анальгетики, хондропротекторы, согревающие мази. А при тяжелом поражении хрящевых и костных структур пациентам показано хирургическое вмешательство.
Описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Теперь хрящи не выполняют должным образом свои амортизационные функции, поэтому постепенно разрушаются и костные поверхности. Они разрастаются с формированием наростов — остеофитов. Эти острые шипы травмируют мягкие ткани, ущемляют нервные окончания и кровеносные сосуды, еще более усугубляя течение заболевания.
Причины появления деформирующего остеоартроза
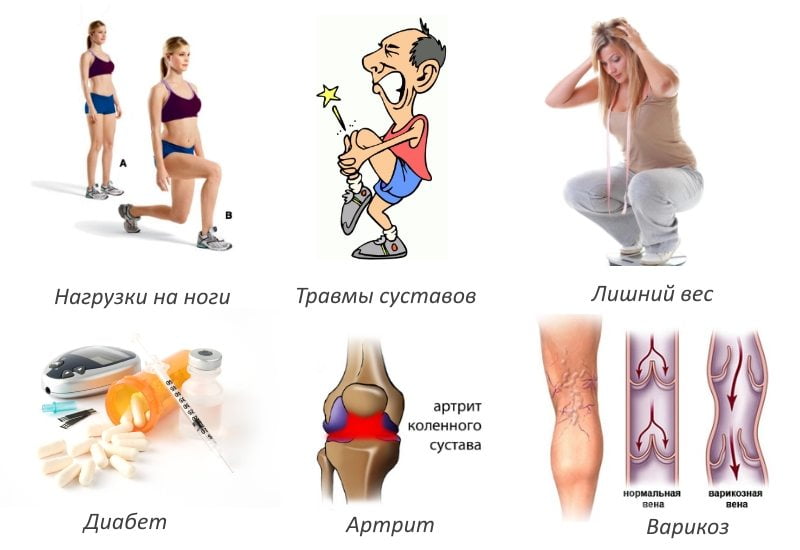
Первичным деформирующим остеоартрозом называется патология, развивающаяся без каких-либо причин. Вторичное заболевание часто бывает спровоцировано повышенными нагрузками на сустав. Из-за них микротравмированные ткани не успевают восстанавливаться, что и становится толчком для разрушения хрящевой прослойки. Исследователи выделяют и такие причины развития остеохондроза:
- предшествующие травмы — переломы, вывихи, разрывы мышц, повреждения связочно-сухожильного аппарата;
- эндокринные заболевания, например, сахарный диабет, гипотиреоз;
- нарушения кровообращения в области сустава;
- системные воспалительные патологии — склеродермия, красная волчанка, подагра, ревматоидный артрит.
Остеоартроз возникает на фоне естественного старения организма, в том числе и в результате ослабления связок, сухожилий. К провоцирующим его факторам относятся низкая двигательная активность, ожирение, курение, дефицит в организме витаминов и микроэлементов.
Признаки и симптомы заболевания
Для деформирующего остеоартроза характерно бессимптомное течение на начальном этапе развития. По мере разрушения сустава появляются первые боли. Они выражены слабо, возникают обычно после физических нагрузок. Интенсивность болей медленно, но неуклонно возрастает. Им сопутствуют и другие симптомы патологии:
- отечность сустава в утренние часы;
- скованность движений в течение 30 минут после пробуждения;
- хруст, щелчки при сгибании и разгибании сустава.
Течение остеоартроза нередко сопровождают синовиты — воспаление синовиальной оболочки. В таких случаях ухудшается общее самочувствие пациента, вплоть до появления озноба и лихорадочного состояния.
Принципы диагностики
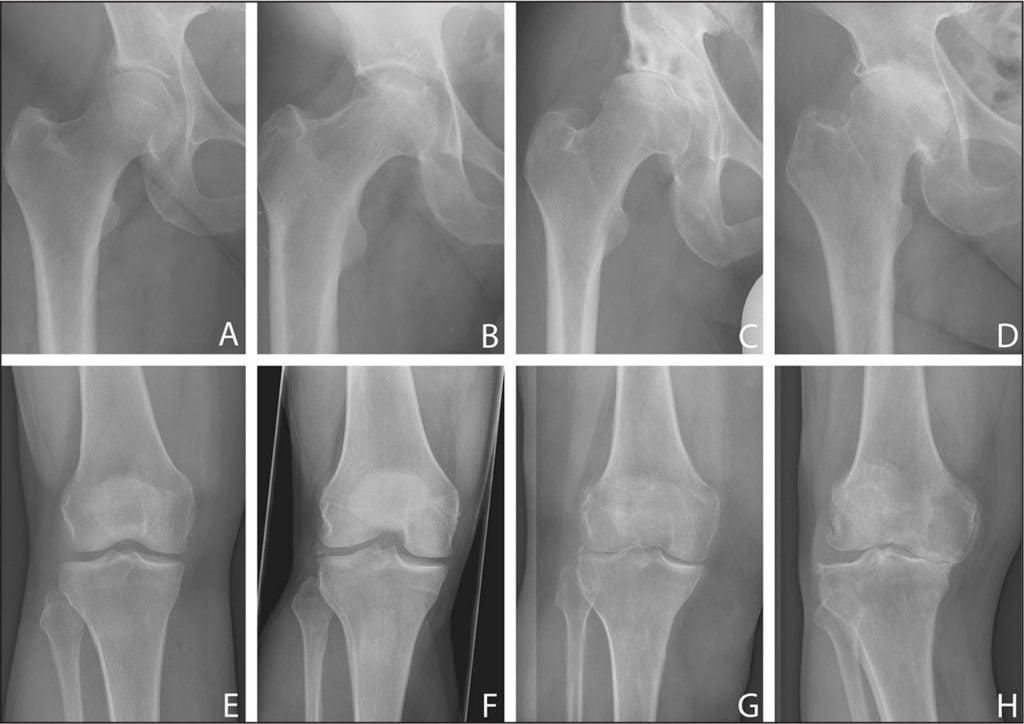
Под симптомы деформирующего остеоартроза могут маскироваться бурситы, тендиниты, артриты. Поэтому по результатам внешнего осмотра и анамнестическим данным диагноз выставить затруднительно. Наиболее информативна рентгенография, помогающая не только выявить остеоартроз, но и установить его стадию, характер течения. На полученных в двух проекциях изображениях визуализируются все рентгенографические признаки заболевания:
- сужение суставной щели;
- формирование единичных или множественных остеофитов;
- деформация костных поверхностей с образованием кист;
- субхондральный остеосклероз.
Более детально оценить состояние хрящей позволят результаты других инструментальных исследований — УЗИ, КТ, МРТ. При необходимости выполняется суставная пункция с забором биоптатов для их дальнейшего морфологического изучения.
Как вылечить деформирующий остеоартроз
Основные цели лечения деформирующего остеоартроза — устранение всех симптомов, предупреждение распространения деструктивно-дегенеративного процесса на здоровые хрящи, кости, связки. К терапии практикуется комплексный подход. Пациентам назначается прием препаратов, массаж, электрофорез с анестетиками, ЛФК. Для ортопедической коррекции им показано ношение мягких, полужестких, а в некоторых случаях — жестких ортезов.
При острых болях внутримышечно вводятся нестероидные противовоспалительные средства (НПВС) — Мелоксикам, Вольтарен, Кеторолак. Если применение инъекционных растворов оказалось малоэффективным, пациентам назначаются медикаментозные блокады с глюкокортикостероидами (Дипроспан, Триамцинолон, Метилпреднизолон) и анестетиками (Новокаин, Лидокаин). Умеренные боли устраняются приемом таблеток НПВС. Это Целекоксиб, Найз, Эторикоксиб, Кеторол, Ибупрофен. В терапии деформирующего остеоартроза используются и такие препараты:
- миорелаксанты — Сирдалуд, Мидокалм, Баклосан, Толперизон;
- средства для улучшения кровообращения — Пентоксифиллин, Эуфиллин, Ксантинола Никотинат;
- препараты с витаминами группы B — Комбилипен, Мильгамма, Нейромультивит.
В лечебные схемы включаются хондропротекторы Артра, Терафлекс, Структум, Хондроксид, Алфлутоп. При остеоартрозе 1 степени тяжести они частично восстанавливают хрящевые ткани, в остальных случаях — замедляют дегенеративные изменения всех суставных структур.
Мази, гели, бальзамы, в том числе БАД, применяются для устранения слабовыраженных болей. Они обычно возникают в период ремиссии после переохлаждения, повышенных физических нагрузок, во время гриппа ил ОРВИ. Наружные обезболивающие средства также могут быть назначены в подостром периоде для снижения доз системных препаратов, нередко токсично воздействующих на внутренние органы.
| Мази для лечения деформирующего остеоартроза | Наименования лекарственных средств | Терапевтическое действие |
| НПВС | Вольтарен, Ортофен, Фастум, Быструмгель, Долгит, Диклофенак, Артрозилен, Индометацин | Обезболивающее, противовоспалительное |
| Средства с согревающим действием | Капсикам, Випросал, Капсикам, Наятокс, Апизартрон, Скипидарная мазь, Эфкамон | Улучшающее кровообращение, анальгетическое |
| Хондропротекторы | Хондроитин-Акос, Хондроксид, Терафлекс | Стимулирующее частичное восстановление хрящей |
| БАД | Бальзамы Дикуля и Софья, Артроцин, Артро-Актив, Акулий жир, Хонда | Улучшающее общее состояние суставов |
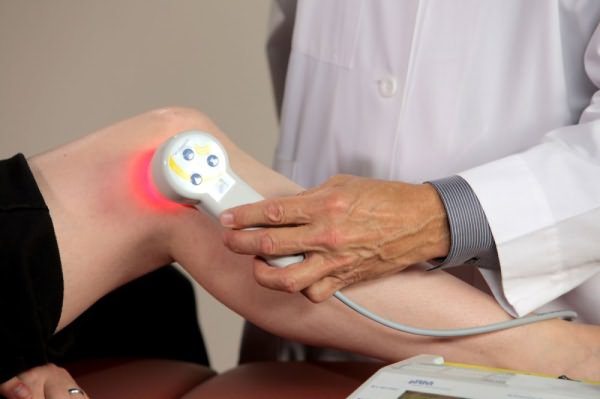
Физиотерапия
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
В остром и подостром периоде деформирующего остеоартроза применяются электрофорез и ультрафонофорез с глюкокортикостероидами, анестетиками, витаминами группы B. После купирования острых болей пациентам назначается до 10 сеансов таких физиотерапевтических процедур:
- магнитотерапии;
- лазеротерапии;
- УВЧ-терапии;
- ультрафиолетового облучения;
- ударно-волновой терапии;
- аппликации с парафином;
- озокеритолечение.
После курса физиопроцедур улучшается кровоснабжение поврежденного сустава питательными веществами. Ускоряется регенерация мягкотканных структур, замедляются или полностью останавливаются деструктивные процессы.
Диетологи рекомендуют пациентам снизить количество соли или полностью отказаться от нее. Также необходимо ежедневно выпивать около 2,5 литров жидкости — чистой воды, слабосоленых минеральных вод (Славяновская, Смирновская, Ессентуки №2), ягодных морсов, овощных соков, фруктовых киселей и компотов.
Диета, как метод лечения, показана пациентам с избыточной массой тела. Им нужно обязательно похудеть, чтобы снизить нагрузку на пораженные остеоартрозом суставы. Для этого следует отказаться от жирной, жареной пищи, колбасных и кондитерских изделий. Вместо них в рацион необходимо включить кисломолочные продукты, свежие овощи, фрукты, зелень.

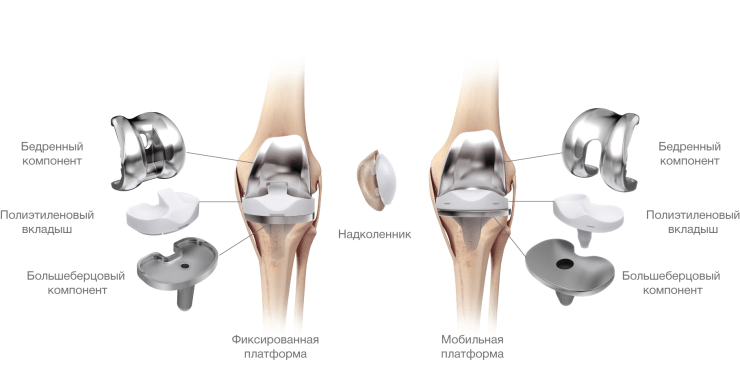
При деформирующем остеоартрозе 3 степени тяжести ортопеды сразу предлагают пациентам хирургическое вмешательство. Показаниями к операции становятся боли, не устраняемые медикаментозно, быстрое прогрессирование патологии. Наиболее востребовано и терапевтически эффективно однополюсное или двухполюсное эндопротезирование. Так называется замена разрушенного сустава искусственным имплантатом. Средний срок службы эндопротеза — 15 лет. После эндопротезирования и реабилитации пациент может вести активный образ жизни, выполнять профессиональные обязанности.
Если к замене сустава есть противопоказания, то проводится артродез. Суставные структуры закрепляются в функционально выгодном положении, чтобы пациент мог передвигаться с костылями, выполнять простые движения.
Фармакологические препараты часто только устраняют симптомы остеоартроза, а ежедневные занятия лечебной гимнастикой предупреждают их появление. Это становится возможным за счет многопланового воздействия дозированных нагрузок на поврежденные суставы:
- улучшения кровообращения, устранения дефицита питательных веществ;
- укрепления мышечного корсета, стабилизирующего хрящевые и костные структуры;
- улучшения состояния связочно-сухожильного аппарата.
Регулярные тренировки помогают избавиться от скованности движений, повысить их амплитуду. Улучшается осанка, правильно распределяются нагрузки при ходьбе. Лечебная физкультура — самый эффективный способ лечения и профилактики деформирующего остеоартроза.
В терапии остеоартроза любой локализации применяются мази домашнего приготовления, спиртовые и масляные растирания, компрессы, аппликации. Особенно востребованы чаи из лекарственных растений, оказывающие мягкое успокаивающее действие, улучшающие психоэмоциональное состояние человека. Полезны и настойки с обезболивающими, противовоспалительными свойствами. Вот самые терапевтически эффективные народные средства при остеоартрозе:
- в керамический чайник положить по 0,5 чайной ложки сухих листьев мелиссы, мяты, душицы, влить стакан кипятка. Через час процедить, добавить немного цветочного меда, принимать по 100 мл 2 раза в день;
- емкость их темного стекла наполнить на 1/3 свежими листьями и корнями хрена, добавить пару стручков красного жгучего перца. Влить водку до горлышка, настаивать 1-2 месяца. Втирать при болях.
Народные средства используются только на этапе ремиссии, после проведения основного лечения. Их применение в остром и подостром периоде остеоартроза может исказить действие фармакологических препаратов.
Возможные последствия
Постепенно развивается гипотрофии мышц, возникают контрактуры (ограничение пассивных движений в суставе). При поражении суставов ног это приводит к функциональному укорочению конечности, заметному прихрамыванию при ходьбе, а при отсутствии врачебного вмешательства — к полному обездвиживанию (анкилозу).
К осложнениям деформирующего остеоартроза также относятся спонтанные гемартрозы (кровоизлияния в полость сустава), вторичные реактивные синовиты.
Прогноз специалистов
При выявлении заболевания на начальном этапе развития оно хорошо поддается лечению, особенно у молодых пациентов. В остальных случаях полностью восстановить разрушенные структуры суставы невозможно. Но при соблюдении всех врачебных рекомендаций получается полностью избавиться от всех симптомов деформирующего остеоартроза или значительно снизить их выраженность.
Как предупредить патологию
Не допустить развития заболевания помогут дозированные физические нагрузки, сбалансированный рацион, использование ортезов во время спортивных тренировок. Ортопеды советуют избавиться от вредных привычек (курения, злоупотребления алкоголем), ухудшающих состояние кровеносных сосудов. В качестве профилактики остеоартроза рекомендуется заниматься плаванием, йогой, аквааэробикой, пилатесом, скандинавской ходьбой.
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
Деформирующий остеоартроз – это хроническое дегенеративное заболевание суставов. В его основе лежит первичная дегенерация суставного хряща с последующим изменением костных суставных поверхностей, развитием краевых остеофитов, что влечёт за собой деформацию сустава. 10-12% населения России страдает деформирующим остеоартрозом. Для лечения, деформирующего остеоартроза все условия созданы в Юсуповской больнице:
- Палаты с европейским уровнем комфорта;
- Аппаратура ведущих мировых производителей;
- Индивидуальный подход к лечению каждого пациента;
- Применение современных лекарственных препаратов и инновационных оперативных технологий.
В молодом возрасте деформирующий остеоартроз (код по МКБ10 от М15 до М19) чаще развивается у мужчин, получивших травмы опорно-двигательного аппарата. В пожилом возрасте недугом страдают, в основном, женщины. При деформирующем остеоартрозе в первую очередь поражаются коленные и тазобедренные суставы. Степень деформирующего артроза усиливается в зависимости от тяжести деформации суставов.
Причины деформирующего сустава
До настоящего времени, единой причины, деформирующего остеоартроза не установлено. Учёные придерживаются мнения, что остеоартроз – это гетерогенная группа болезней различного происхождения этиологии, но с одинаковыми биологическими, морфологическими и клиническими исходами. В патологический процесс вовлекается не только суставной хрящ, но и все структуры сустава:
- Субхондральная кость;
- Связочный аппарат;
- Капсула;
- Синовиальная оболочка;
- И околосуставные мышцы.
Заболевание развивается при наличии следующих факторов риска:
- Системных – пола, генетической предрасположенности, минеральной плотности костной ткани, гормонального статуса;
- Локальных – травм, слабости мышц, нарушения оси сустава, дисплазии суставов;
- Внешних – ожирения, профессиональных вредностей, спортивной нагрузки.
Развитие деформирующего остеоартроза связано с нарушением баланса между разрушением и восстановлением тканей сустава в результате действия механической нагрузки. При этом заболевании воспаление имеет иммунный характер.
Симптомы и диагностика деформирующего остеоартроза
Происходит внутреннее смещение костей конечностей по отношению к срединной линии тела. Пациенты зачастую испытывают утреннюю скованность длительностью до получаса. Со временем атрофируются мышцы, появляется больший риск травматизма.
Боль является ведущим признаком остеохондроза. Механизм развития болевого синдрома следующий:
- Из-за дистрофических изменений в покровном хряще и в суставной костной ткани происходит сужение суставной щели;
- Форму суставной поверхности изменяют костно-хрящевые образования;
- Остеофиты вызывают раздражение суставной капсулы, окружающих сустав мышц и связок, синовиальной оболочки (внутреннего слоя суставной полости), что проявляется болью.
Стартовые боли продолжаются в общей сложности 15-20 минут. Они возникают, когда человек после пребывания в состоянии покоя начинает двигаться. Механическая боль появляется при физических нагрузках и исчезает во время отдыха. Блокадные боли возникают резко, что делает невозможными движения в суставе. Они связаны с защемлением волокон хряща.
При деформирующем остеоартрозе первой степени болезненные ощущения в суставе возникают при сильных физических нагрузках. Деформирующий остеоартроз 2 степени характеризуется болями при незначительных физических нагрузках и в состоянии покоя. Для деформирующего остеоартроза третьей степени характерны боли, возникающие в любое время дня и ночи вне зависимости от физических нагрузок.
О наличии воспалительного компонента в происхождении болей могут свидетельствовать следующие признаки:
- Внезапное без видимых причин их усиление;
- Появление ночных болей, утренней скованности (чувства вязкости, наличия геля в поражённом суставе);
- Припухлость сустава (признак вторичного синовита).
Интенсивность болевого синдрома может меняется в зависимости от погодных условий и атмосферного давления. Остеоартроз коленного и тазобедренного суставов имеет определённые клинические особенности:
- При поражении коленного сустава боли возникают при ходьбе (особенно при спуске по лестнице);
- Они локализуются по передней и внутренней поверхностям коленного сустава и усиливаются при сгибании;
- Имеет место слабость и атрофия четырехглавой мышцы;
- Определяется болезненность при пальпации проекции суставной щели или околосуставных областей.
При поражении тазобедренного сустава в начале заболевания боли локализуются не в области бедра, а ягодице, паховой области, колене. Они стихают в покое. Определяется ограничение и болезненность при внутреннем повороте сустава в согнутом положении, атрофия ягодичных мышц, болезненность при пальпации паховой области кнаружи от места пульсации бедренной артерии, укорочение нижней конечности.
Объём сустава увеличивается за счёт остеофитов, но может быть и следствием отёка околосуставных тканей.
Диагностика остеоартроза
Характерных только для остеоартроза лабораторных признаков не существует. Лабораторные исследования проводят со следующей целью:
- Дифференциального диагноза;
- Перед началом лечения для выявления возможных противопоказаний для назначения лекарственных средств;
- Для выявления воспаления (исследуют скорость оседания эритроцитов и реактивный протеин).
Исследование синовиальной жидкости проводят только при наличии синовита в целях дифференциального диагноза. При остеоартрозе синовиальная жидкость имеет невоспалительной характер. Она слегка мутная или прозрачная, вязкая, с концентрацией лейкоцитов менее 2000 в 1мм 3 .
Лечение остеоартроза
Терапия остеоартроза направлена на замедление прогрессирования заболевания, облегчение болевых симптомов, уменьшение функциональных нарушений, улучшение качества жизни и предотвращение инвалидности. Лечение остеоартроза в Юсуповской больнице проводят согласно существующим практическим рекомендациям с использованием комплексного подхода, который включает как немедикаментозные, так и медикаментозные средства.
На первом этапе нефармакологического лечения осуществляют обучение пациентов. Для того чтобы пациент мог представлять конечные цели лечения заболевания, иметь навыки управления его течением и лечебным процессом, активно сотрудничать с врачом он должен владеть информацией о своем заболевании, факторах, способствующих его прогрессированию, методах лечения. Каждому пациенту составляют индивидуальный план терапии, который включает в себя следующие мероприятия:
- Обучение контролю заболеванием;
- Индивидуальную программу физических упражнений;
- Снижение веса при ожирении и избыточной массе тела;
- Уменьшение влияния негативных механических факторов (ношение соответствующей обуви).
- Использование вспомогательных приспособлений для ходьбы.
Обязательной частью лечения пациентов, страдающих остеоартрозом, являются групповые и индивидуальные занятия лечебной физкультурой. Основные задачи ЛФК следующие:
- Предотвращение и коррекция функциональных нарушений;
- Снижение болевого синдрома путем приспособления суставов к дозированной нагрузке;
- Борьба с атрофией и гипотрофией мышц;
- Повышение трудоспособности и общего тонуса.
Ревматологи Юсуповской больницы в терапии остеохондроза используют препараты двух основных групп: симптом-модифицирующие (анальгетики и нестероидные противовоспалительные средства, которые быстро убирают боль и воспаление в суставах), и симптом-модифицирующие препараты замедленного действия.
При слабых или умеренных болях в суставах применяют парацетамол в минимальной эффективной дозе, но не выше 3,0 г в сутки. Парацетамол применяют длительно. Нестероидные противовоспалительные средства (НПВС) применяют в случае неэффективности парацетамола и при наличии признаков воспаления. Если пациента беспокоит сильная боль в суставе, лечение начинают с НПВС. Препараты применяют в минимальной эффективной дозе и назначают на максимально короткие сроки.
Для уменьшения боли при остеоартрозе коленных суставов, которые не проходят после приёма парацетамола или если пациент не желает принимать НПВС внутрь, применяют их трансдермальные (локальные) формы. Трамадол применяют в течение короткого периода для купирования сильной боли, если парацетамол и НПВС не оказывают должного эффекта.
При остеоартрозе с симптомами воспаления внутрисуставно вводят глюкокортикоиды. Глюкозамина сульфат и хондроитина сульфат являются сульфатированными гликозаминогликанами, которые расположены в хряще. Структурно-модифицирующее (хондропротективное) свойство этих средств обычно наступает после 2–4 недель терапии и сохраняется в течение 4–8 недель и более после прекращения лечения. Комбинированным препаратом с хондропротективной активностью является терафлекс.
НПВС для приёма внутрь играют ключевую роль на втором этапе лечения пациента с остеоартрозом. Их местное применение считается более безопасным. Эти препараты обладают лучшей переносимостью, чем пероральные НПВС. Эффективны новые комбинированные препараты для местного лечения остеоартроза плечевого, коленного и плечевого сустава 2 степени. Они содержат НПВС и хондропротекторы (Терафлекс Хондрокрем Форте).
Хирургическое лечение остеоартроза проводят пациентам с выраженным болевым синдромом, который не поддаётся консервативному лечению, при наличии выраженного нарушения функций сустава. Пациентам предлагают оперативное вмешательство до развития нестабильности, значительных деформаций сустава, тугоподвижности и атрофии мышц. Его можно избежать, если пациент своевременно обращается за медицинской помощью. При наличии первых признаков поражения суставов звоните по телефону Юсуповской больницы и записывайтесь на приём к ревматологу.

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Что такое остеоартроз?
Болезнь обычно поражает крупные суставы. В первую очередь страдает хрящевая ткань, затем происходит разрушение костной ткани и других суставных элементов. В большей степени патология наблюдается у людей старше 40 лет, что обусловлено замедлением восстановительных процессов, происходящих с возрастом. Очень часто болезнь развивается на фоне сопутствующей патологии (подагра, ревматизм),как последствие травм или вызвана наследственными факторами.
Эта стадия считается запущенной формой и возникает по причине несвоевременного обращения пациента к врачу. Обойтись без операции на этом этапе еще представляется возможным, современные методы позволяют замедлить развитие болезни, устранить симптомы и вернуть подвижность сустава. Однако если запустить, то наступит артроз 4 степени и тогда без оперативного вмешательства обойтись будет практически невозможно.
Симптомы остеоартроза 3 степени
Деформирующий артроз 3 степени достаточно сложно не заметить, изменения видны уже невооруженным глазом. Появляется деформация пораженного сустава, отек, движения в суставе значительно ограничены.
К основным симптомам можно отнести:
Постоянные боли. Пациенты жалуются на боли, которые не проходят даже в состоянии покоя и при отсутствии нагрузок.
Повышение локальной температуры в области сустава. Говорит о наличии воспаления в тканях.
Хруст и щелчки при движении в больном суставе.
Укорочение конечности и искривление ее оси.
Выраженное ограничение движений в суставе.
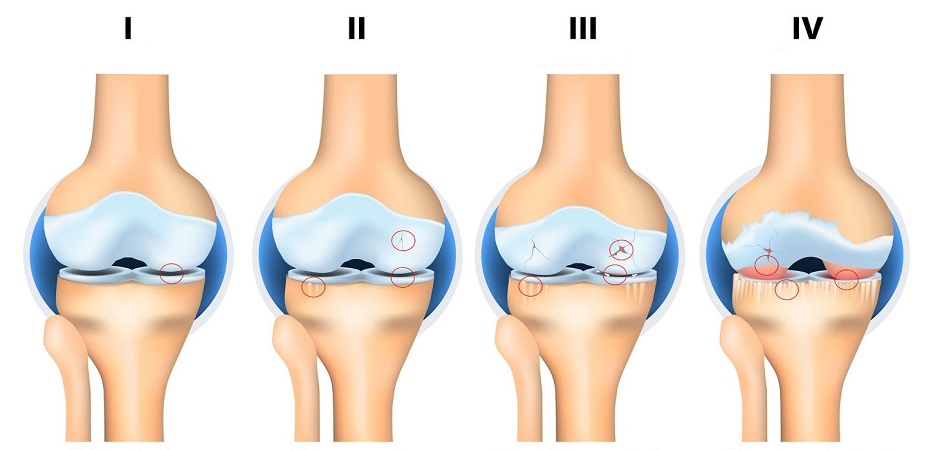 |
| Анатомическая схема развития артроза (остеоартроза), I-IV стадии. |
Диагностика
Остеоартроз 3 степени в отличие от артроза 2 стадии, нетрудно диагностировать при первичном осмотре, для уточнения диагноза назначают рентгенологическое исследование, УЗИ сустава, а при подозрении на повреждение менисков МРТ.
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Рентгенография
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Анализы
Общий анализ крови и мочи, биохимия крови. Помогают исключить сопутствующие заболевания.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
В нашем медицинском центре есть все необходимое оборудование, позволяющее нам быстро определить стадию болезни и контролировать лечение. У нас работают специалисты с 15 летним стажем готовые помочь вернуться к нормальной жизни. При артрозе 3 степени лечение без операции еще возможно, однако требует индивидуального комплексного подхода. Мы применяем только современные научно-доказанные методы:
Лекарственная терапия. Для устранения болей и воспалений используются нестероидные противовоспалительные средства. Также могут быть назначены обезболивающие препараты. Для восстановления хрящевой ткани на третьей стадии назначают хондропротекторы и препараты препятствующие дальнейшему разрушению хряща.
Инъекционная внутрисуставная терапия - в полость сустава вводят противовоспалительные препараты, гиалуроновую кислоту для уменьшения трения. Препараты полученные из собственной крови пациента (плазмолифтинг сустава) для регенерации суставного хряща.
Физиотерапия при артрозе. Позволяют улучшить обмен веществ в пораженной области, улучшить кровоснабжение, уменьшают мышечные и суставные боли. Назначают миостимуляцию, ультразвуковую терапию, лазеры и магниты.
Ударно-волновая терапия (УВТ) способствует росту мелких сосудов и капилляров, что улучшает питание пораженного сустава, снимает боли и способствует ускоренному восстановлению, помогает восстанавливать движения в суставе
Массаж. При лечении остеоартроза 3 степени назначается для борьбы с атрофией и восстановления функций мышц и связок.
д.м.н. Н.В.Чичасова, профессор кафедры ревматологии с курсом детской ревматологии ФППОВ ММА им. И.М. Сеченова

Рисунок 1. Этиопатогенетические предикторы остеоартроза
Как видно из рисунка, существует очень большое количество факторов, влияющих на развитие и прогрессирование основных звеньев патогенеза ОА: деструкция хряща, синовиальное воспаление, ригидность субхондральной кости. Следует отметить, что в большинстве случаев корреляция между рентгенологической картиной и клиническими проявлениями ОА, ведущим среди которых является боль, отсутствует: рентгенологические проявления ОА отмечены примерно у 30% взрослого населения, а болевой синдром развивается у 10–12%. В настоящий момент считается, что при ОА страдают все суставные структуры, а также периартикулярные ткани.
Основными направлениями лечения ОА являются:
1. Подавление воспалительных факторов (провоспалительные цитокины; ПГЕ2; увеличение активности синовиальных энзимов), т.к. синовит является практически облигатным проявлением ОА.
2. Подавление деструктивных факторов и процессов: снижение синтеза металлопротеаз и гликозаминогликанов (ГАГ); торможение деградации коллагеновых волокон и торможение протеолитической активности.
3. Уменьшение ригидности субхондральной кости.

Рисунок 2. Лечение остеоартроза
Трудности лечения ОА определяются:
1) пожилым возрастом большинства пациентов,
2) необходимостью длительного многолетнего лечения,
3) сложностью оценки эффекта терапии,
4) отсутствием корреляции между выраженностью рентгенологических изменений в суставе и болевым синдромом,
5) опасностью длительной симптоматической обезболивающей и противовоспалительной терапии, которая проводится нестероидными противовоспалительными средствами (НПВС),
6) наличием сопутствующих заболеваний и комбинированной терапией, требующих от врача оценки совместимости различных фармакологических средств.
Самым ярким клиническим проявлением ОА является боль, приводящая к ухудшению качества жизни больных. Хотя синовит является частой причиной боли при ОА, причиной болевого синдрома могут стать и такие факторы, как трабекулярные микропереломы, внутримедуллярная гипертензия, давление на обнаженную субхондральную кость, спазм околосуставных мышц, дегенеративные изменения интраартикулярных связок, наличие остеофитов, поражение сосудов и нервов. Обезболивающая терапия выбирается в зависимости от характера боли (таблица 1)
Характер боли при ОА и выбор обезболивающей терапии
Поскольку синовит является почти облигатным при ОА наиболее часто первыми препаратами, которые врач назначает больному ОА, являются именно НПВС. Неселективные в отношении циклооксигеназы (ЦОГ) НПВС могут усугублять тяжесть ОА при длительном применении, поэтому при ОА они рекомедуются в низких дозах (до 100 мг/сутки диклофенака, 1200 мг/сутки ибупрофена) и короткими курсами.
Известно, что селективные ингибиторы ЦОГ−2 (нимесулид, мелоксикам, целекоксиб) лучше переносятся пожилыми пациентами с ОА, вследствие уменьшения частоты побочных явлений со стороны ЖКТ, почек, печени. Кроме того, эти препараты в меньшей степени снижают на синтез ГАГ и способны положительно влиять на ремоделирование костной ткани, т.к. активация остеокластов происходит при активном участии именно ЦОГ−2. В случаях, когда болевой синдром в основном обусловлен давлением на обнаженную кость или наличием остеофитов обезболивание лучше проводить парацетамолом или трамадолом. Преобладание болей в ночное время предполагает невральную, или, что бывает чаще, сосудистую этиологию и обусловливает необходимость назначения соответствующей терапии. Хороший симптоматический эффект приносит местная противовоспалительная/анальгетическая терапия: гели, мази, кремы, содержащие НПВС, жидкость Кармолис (длительность локальной терапии, как правило, не должна превышать 2–3 недель при 4-х кратном нанесении оптимального количества препарата на больной сустав). Хороший эффект при систематическом применении в течение 2–3 месяцев дает мазь, содержащая диметилсульфоксид в сочетании с хондроитина сульфатом (см. далее), что позволяет сочетать обезболивающее и противовоспалительное действие с хондропротективным. При наличии стойкого синовита, при формировании подколенной кисты (киста Беккера) эффективно введение в полость сустава глюкокортикоидов (ГК) (бетаметазон). Следует учитывать, что слишком частое введение (чаще, чем раз в 6 месяцев) ГК не только отрицательно влияет на обмен хряща, но и может вызвать такие осложнения, как развитие асептического некроза головки кости, усугубление течения сахарного диабета, артериальную гипертензию и т.д.
Медленно действующие препараты, применяющиеся при лечении ОА, являются компонентами матрикса хряща, полученными из хрящей животных или синтетическим путем. Одним из самых важных компонентов матрикса хряща являются протеогликаны (макромолекулы, в которых стержневой белок связан с одной или несколькими цепями гликозаминогликанов). ГАГ разделяют на 2 группы: несульфатированные (гиалуроновая кислота, хондроитин) и сульфатированные (хондроитина сульфат и кератана сульфат). Совместно с коллагеновыми волокнами ГАГ обеспечивают устойчивость хряща к внешним воздействиям. Эффект этой группы препаратов развивается обычно спустя 2–8 недель от начала лечения и сохраняется в течение 2–3 месяцев после прекращения приема медленнодействующих средств. В таблице 2 представлены основные медленно действующие препараты, применяемые при лечении ОА.
Медленнодействующие препараты для лечения ОА
| Состав препарата и форма выпуска | Доза и длительность назначения |
| Средства для перорального приема | |
| Хондроитина сульфат, табл. | По 0,5 г 2 раза в день в течение 6 месяцев |
| Глюкозамина сульфат, табл. | 1400 мг 1 раз в день в течение 6 недель |
| Хондроитина сульфат (500 мг) + глюкозамина хлорид (500 мг), табл. | 1-й месяц — по 2 табл. 2 раза в день, 2–6 месяц — по 1 табл. 1 раз в день |
| Хондроитина сульфат ( 400 мг)+ глюкозамина хлорид (500 мг), капс. | 2 капсулы в сутки в 1-е 3–4 недели, далее — по 1 капсуле в сутки 4–6 мес. |
| Хондроитина сульфат (200 мг)+ глюкозамина сульфат (250 мг), табл. | По 2 табл. 2 раза в день в течение 4–6 месяцев |
| Экстракт авокадо и сои | По 1 капс. в день, в течение 6 мес. |
| Средства для в/м введения | |
| Глюкозамина сульфат | По 400 мг 2 раза в неделю в течение 6 недель |
| Концентрат морских организмов (активное вещество) | По 1 мл в день в течение 20 дней |
| Препараты для в/суставного введения | |
| Концентрат морских организмов (активное вещество) | По 2 мл 2 раза в неделю. Всего — 6 инъекций |
| Гиалуронат натрия | По 1 мл трехкратно с интервалом в неделю |
Наиболее изученными в лечении ОА являются хондроитина сульфат и глюкозамина сульфат — естественные компоненты хряща. Хондроитина сульфат — высокомолекулярный полисахарид из группы протеогликанов — является неотъемлемой частью аггрекановой молекулы хряща. Глюкозамин — продукт гидролиза и деацетилирования хитина ракообразных животных — служит субстратом для синтеза протеогликанов. Обладая комплексным механизмом действия и тропностью к хрящу, хондроитина сульфат и глюкозамина сульфат встраиваются в структуры хрящевой ткани, стимулируя ее синтез и угнетая деструкцию.
Мета-анализ многочисленных исследований подтвердил, что глюкозамина сульфат и хондроитина сульфат эффективны в лечении ОА. И хондроитина сульфат и глюкозамина сульфат обладают собственным обезболивающим и противовоспалительным действием за счет угнетения активности лизосомальных ферментов и ингибиции супероксидных радикалов. Положительное влияние этих субстанций на хрящ обуславливается подавлением катаболических и стимуляцией анаболических процессов в хряще. Препараты достоверно уменьшают болевой синдром, обладают противовоспалительными свойствами, улучшают функциональное состояние больных (по индексам Lekken и Womac), уменьшая тем самым потребность больного в анальгетических и противовоспалительных средствах. Было показано, что при применении хондроитина сульфата в течение 12 месяцев у больных с гонартрозом отсутствует отрицательная рентгенологическая динамика, в то время как в группе больных, получавших плацебо, отмечено прогрессивное сужение суставной щели. Трехлетнее плацебо-контролируемое исследование эффективности хондроитина сульфата и хондроитина полисульфата у больных с узелковым артрозом дистальных и проксимальных суставов пальцев рук продемонстрировало достоверно меньшее прогрессирование анатомических рентгенологических параметров, таких как образование остеофитов, уменьшение суставной щели, изменения в архитектонике субхондральной кости, при применении хондроитина сульфата и хондроитина полисульфата по сравнению с плацебо: у 8% больных леченных препаратом имело место рентгенологическое прогрессирование узелкового ОА, а в группе больных, получавших плацебо прогрессирование отмечено у 30% пациентов. Хондропротективные возможности глюкозамина сульфата были продемонстрированы в 2 рандомизированных контролируемых исследованиях среди 212 и 202 пациентов с гонартрозом. Было показано, что уменьшение суставной щели более чем на 0,5 мм в течение 3-летнего периода (считается серьезным рентгенологическим ухудшением) отмечено у 4,7% больных, получавших глюкозамина сульфат, и у 22,2% больных, получавших плацебо. Результаты лечения хондроитина сульфатом (1,5 г/сутки в течение первых 3 недель, далее по 1 г/сутки в течение 6 месяцев) больных ОА свидетельствовали об улучшении у 90% больных с гонартрозом и у 92% с коксартрозом, что выражалось в достоверном уменьшении боли в пораженном суставе, снижении дозы НПВС через 3 месяца лечения в 2,8 раза, а через 6 месяцев в 5,7 раза. Через 6 месяцев приема хондроитина сульфата 55% больных смогли отказаться от приема НПВС. Назначение глюкозамина сульфата больным с гонартрозом и коксартрозом в дозе 1500 мг/сутки приводило не только к достоверному уменьшению болевого синдрома, но и явному противовоспалительному действию (уменьшение выраженности синовита и утренней скованности) за 6-недельный период лечения. Эффект отсутствовал только у 8% больных, улучшение и значительное улучшение отмечено у 87% больных и исчезновение симптомов поражения сустава у 5% больных.
Доказанная эффективность монотерапии глюкозамина сульфатом и хондроитина сульфатом создала предпосылки для их включения в комбинированную терапию. Механизмы подавления катаболических процессов и активации анаболических процессов в хряще для этих двух субстанций несколько отличаются (таблица 3).
Фармакодинамические свойства глюкозамина сульфата и хондроитина сульфата
| Фармакологический эффект | Механизм действия | |
| Глюкозамина сульфат | Хондроитина сульфат | |
| Анаболический | Является субстратом для синтеза ГАГ, стимулирует синтез протеогликанов | Увеличивает содержание РНК в хондроцитах, препятствует ИЛ−1 зависимой ингибиции синтеза гиалуроновой кислоты, стимулирует синтез протеогликанов |
| Антикатаболический | Ингибирует действие катаболических ферментов (стромелизин, аггреканаза, коллагеназа, фосфолипаза А2), активирует адгезию хондроцитов к фибронектину. | Ингибирует активность лейкоцитарной эластазы, синтез коллагеназы и активность аггреканазы |
| Противовоспалительный | Препятствует образованию супероксидных радикалов, ингибирует активность лизосомалльных ферментов, снижает уровень ИЛ-1 в синовиальной жидкости, ингибирует синтез оксида азота | Подавляет стимулированный ИЛ-1 синтез ПГ |
В состав комбинированных препаратов, зарегистрированных в России, входят 2 соли глюкозамина — глюкозамина хлорид или глюкозамина сульфат (получают из глюкозамина хлорида путем добавления в него сульфата калия или натрия). Биодоступность глюкозамина хлорида составляет около 84%, а глюкозамина сульфата — около 40%, поэтому суточная доза последнего должна быть приблизительно в 2–3 раза выше, чем глюкозамина хлорида.
Препараты, содержащие комбинацию хондроитина сульфата натрия с глюкозамина гидрохлоридом в разных дозах, продемонстрировали свою эффективность при лечении ОА. При приеме этих препаратов развитие эффекта зарегистрировано через 1–2 месяца от начала приема. Начиная с 3–4-го месяцев приема, несмотря на постепенное снижение больными суточной дозы НПВС или даже отказ от обезболивающей терапии, уменьшение боли и улучшение функции больных достоверно отличались от этих параметров на фоне лечения диклофенаком, а далее эффект нарастал при продолжении лечения до 4–6 месяцев и сохранялся в течение 2–3 месяцев после отмены препаратов. В этом отечественном исследовании к концу курса лечения комбинированными препаратами 40% больных отменили прием НПВС и остальные 60% значительно уменьшили суточную дозу НПВС. При этом была отмечена 100% переносимость комбинации хондроитина сульфата натрия с глюкозамина гидрохлоридом.
В лечении ОА используется обработанная по особой технологии комбинация экстрактов авокадо и сои. Свою эффективность — уменьшение боли и ограничения подвижности сустава — она продемонстрировала в нескольких плацебо-контролируемых исследованиях: хороший и очень хороший эффект отмечен у 62–67% больных и умеренный у 25–31% больных.
Следует отметить, что положительное влияние медленно действующих препаратов на течение ОА очень сложно оценить. Критерием клинического эффекта должно служить уменьшение болевого синдрома и, соответственно, уменьшение потребности больного в обезболивающей терапии, улучшение функциональной способности больного и наличие периода последействия — сохранение клинического эффекта после отмены препарата.
Большую роль в нормальном функционировании хряща играют гиалуроновая кислота и гиалуронан. Они осуществляют амортизационную и лубрикационную (смазывающую) функцию, являются субстратом для синтеза протеогликанов, защищают болевые рецепторы синовиальной оболочки от раздражения, улучшая свойства синовиальной жидкости, облегчают проникновение в хрящ питательных веществ и веществ, необходимых для построения матрикса хряща.
Механизм действия препарата, полученного из морских организмов (см. табл. 2), сочетает антигиалуронидазную активность (ингибируется деструкция соединительнотканных хрящевых структур) и стимуляцию синтеза гиалуроновой кислоты (усиливаются репаративные процессы). В состав препарата входят хондроитина−6-сульфат, хондроитина−4-сульфат, кератана сульфат, гиалуроновая кислота, дерматана сульфат, полипептиды, аминокислоты и микроэлементы. Показана эффективность препарата при лечении гонартроза, коксартроза и межпозвонкового артроза.
Предпосылкой внутрисуставного введения препаратов гиалуроновой кислоты (гиалуронана, гиалуроната) является тот факт, что нативный гиалуронан в суставной жидкости здорового человека имеет средний молекулярный вес 2–4 млн дальтон, но с возрастом и особенно у больных ОА его молекулярный вес снижается. Кроме того, при наличии явного выпота в суставную полость, концентрация гиалуронана уменьшается. Гиалуронан выполняет функцию стабилизации структуры протеогликанов, которые, связываясь с ним, образуют макромолекулы, откладывающиеся в коллагеновой сети суставного хряща и придающие последнему упругость и эластическую прочность. Введение препаратов гиалуронана в сустав приводит к быстрому купированию боли и нормализации свойств синовиальной жидкости. При введении не следует пользоваться анестетиками, попадание их в полость сустава приводит к распаду препарата и снижению лечебного эффекта.
Препараты, содержащие гиалуронан, получают путем длительной бактериальной ферментации либо выделяют из петушиных гребешков. До лечения препаратами гиалуронана необходимо купировать синовит. Введение этих препаратов больным с наличием воспалительного выпота в суставе может привести к обострению болевого синдрома, покраснению сустава в течение 1–2 недель после внутрисуставной манипуляции. Препараты гиалуронана следует осторожно использовать у пациентов с аллергией на птичий белок и птичье перо, с венозным и лимфатическим стазом нижних конечностей.
Все медленно действующие препараты, применяемые per os или внутримышечно, используются при лечении артроза крупных и мелких суставов. Внутрисуставное введение используется в лечении гонартроза.
В соответствии с рекомендациями Европейской антиревматической Лиги больным с ОА показано сочетание фармакологических и нефармакологических (обучение больного, снижение веса, защита сустава, физические упражнения) методов лечения. Для выбора оптимальной терапии следует учитывать локализацию поражения, выраженность боли и воспаления, факторы риска развития побочных реакций фармакотерапии.
Читайте также:


