Укажите диагностические критерии ревматоидного артрита
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ранняя диагностика ревматоидного артрита (РА) является очень важной для правильного подбора терапии, назначения базисных препаратов, которые позволят предотвратить развитие необратимых изменений при этом заболевании. Существуют объективные сложности при диагностике РА в дебюте (могут отсутствовать характерные лабораторные изменения, поражение наиболее характерных суставов и т. д.). В 2010 г. ACR и EULAR разработаны новые критерии диагностики раннего РА, позволяющие выделить группу пациентов с вероятным дебютом РА. В статье приводится клиническая картина вариантов дебюта РА, помимо наиболее привычных для врачей вариантов начала с симметричным полиартритом преимущественно в мелких суставах кистей и постепенным нарастанием боли и скованности. Приводится также собственное наблюдение – клинический случай дебюта РА, при котором в соответствии с новыми критериями выставлен этот диагноз. Обсуждаются и другие возможные клинические варианты начала РА, приведены особенности лабораторной диагностики, указано значение выявления высокого титра АЦЦП при раннем РА для прогноза заболевания. Нимесулид как высокоэффективный и хорошо переносимый противовоспалительный препарат может использоваться при РА и других ревматических заболеваниях
.
Ключевые слова: ранний ревматоидный артрит, критерии диагностики, варианты дебюта, нимесулид.
Для цитирования: Якупова С.П. Особенности ранней диагностики ревматоидного артрита. РМЖ. 2016;22:1499-1502.
Early diagnosis of rheumatoid arthritis
Yakupova S.P.
Kazan’ State Medical University
Early diagnosis of rheumatoid arthritis (RA) is of crucial importance for the choice of basic treatment which prevents irreversible damage. There are objective difficulties for RA diagnosis at the debut (i.e., the lack of typical abnormalities in laboratory tests or joint damage etc.). In 2010, ACR and EULAR developed novel criteria for early diagnosis of RA to identify the patients with probable RA debut. The paper describes authors’ clinical case of RA debut; the disease was diagnosed according to the novel criteria. In addition, other clinical variants of RA debut, laboratory diagnostic aspects, and prognostic value of high anti-citrullinated protein antibody (ACPA) titers in early RA are discussed. Nimesulide is a highly effective and tolerable anti-inflammatory agent prescribed for RA and other rheumatic disorders. The paper addresses clinical manifestations of various RA debuts besides typical symmetric polyarthritis of the small joints of the hand with gradual pain and stiffness increase.
Key words: early rheumatoid arthritis, diagnostic criteria, variants of debut, nimesulide.
For citation: Yakupova S.P. Early diagnosis of rheumatoid arthritis // RMJ. 2016. № 22. P. 1499–1502.
В статье освещена стратегия ранней диагностики ревматоидного артрита
Ревматоидный артрит (РА) является одним из наиболее распространенных ревматических заболеваний. Его особенностями являются непрерывно прогрессирующее течение, приводящее к инвалидизации пациента, значительная коморбидность и уменьшение продолжительности жизни в среднем на 10 лет [1]. Поэтому важным является установить этот диагноз как можно раньше для раннего назначения адекватной терапии.
В течение долгого времени врачи пользовались критериями, разработанными ACR в 1987 г. [2]. Но данные критерии (табл. 1) позволяют верифицировать РА на развернутой или поздней стадии, когда возможности терапии значительно упущены.
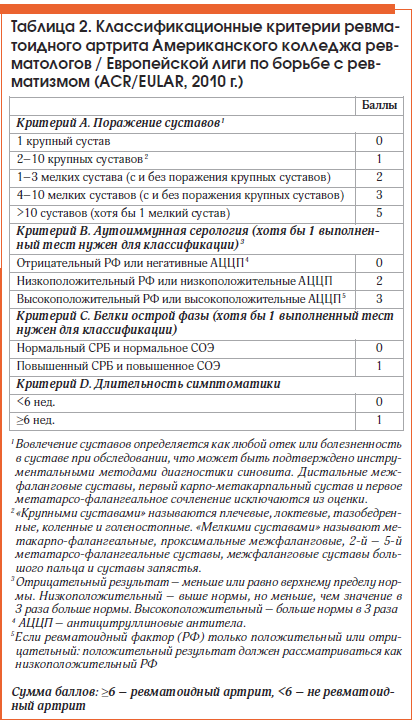
В 2010 г. Американской коллегией ревматологов (American College of Rheumatology (ACR)) и Европейской антиревматической лигой (European League Against Rheumatism (EULAR)) разработаны [3] новые критерии диагностики РА, позволяющие поставить этот диагноз на более ранней стадии (табл. 2). Но, несмотря на современные достижения в изучении этого заболевания, диагностика на ранних этапах РА до сих пор встречает затруднения.

Медицинский эксперт статьи

В настоящее время диагностика ревматоидного артрита основана на классификационных критериях (1987).

[1], [2], [3], [4], [5], [6], [7]
Показания к консультации других специалистов
Пациентам пожилого возраста, а также при выявлении факторов риска развития кардиоваскулярной патологии у пациентов любого возраста показана консультации кардиолога.
При возникновении интеркуррентных заболеваний и осложнений болезни или лечения (инфекции, сахарный диабет, патологии почек с необходимостью (биопсии и прочее) необходима консультация инфекциониста, гнойного хирурга, эндокринолога, нефролога, оториноларинголога и других специалистов.
При подозрении на развитие системных проявлений РА, требующих верификации (склерит, неврологические проявления, поражение лёгких), показана консультация офтальмолога, невролога, пульмонолога.
Для планирования протезирования или другого вида хирургического лечения приглашают хирурга-ортопеда.
К кому обратиться?
Диагностические критерии ревматоидного артрита

[8], [9], [10], [11]
Утренняя скованность в суставах или околосуставных областях длительностью не менее 1 ч до максимального улучшения (в течение 6 нед и более)
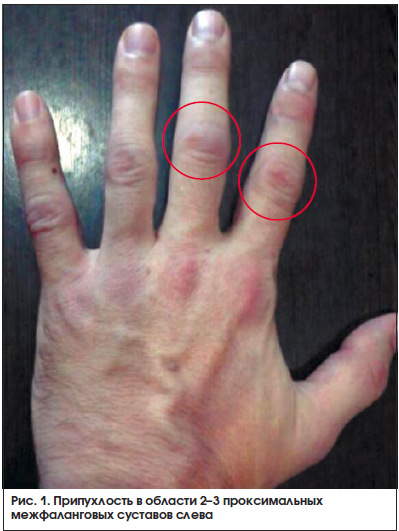
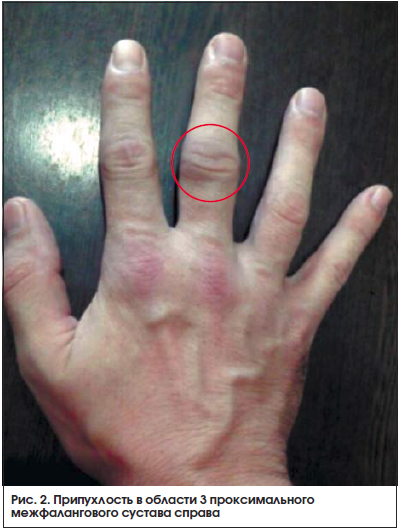
Припухлость мягких тканей или выпот (но не костные разрастания), определяемые врачом, в трёх или более областях из 14 следующих: проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставов (в течение 6 нед и более)

[12], [13], [14], [15], [16], [17]
Припухлость в области проксимальных межфаланговых, пястно-фаланговых или лучезапястных суставов (в течение 6 нед и более)

[18], [19], [20], [21], [22], [23]
Одновременное (с обеих сторон) поражение одинаковых суставных областей из 14 названных (проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, коленных, голеностопных, плюснефаланговых суставов) (в течение 6 нед и более)
Подкожные узелки, расположенные над костными выступами, разгибательными поверхностями конечностей или околосуставными областями, определяемые врачом
Повышенный уровень РФ в сыворотке крови (определение проводят любым методом, дающим положительный результат не более чем у 5% здоровых людей)
Изменения, характерные для ревматоидного артрита, на рентгенограммах кистей и лучезапястных суставов в прямой проекции, включающие костные эрозии или значительную декальцификацию костей в поражённых суставах или околосуставных областях (изолированные изменения, характерные для остеоартроза, не учитывают)
У пациента диагностируют ревматоидный артрит, если выявлено как минимум 4 из 7 приведённых выше критериев, при этом следует подчеркнуть, что первые 4 критерия должны присутствовать не менее 6 нед.
Эти критерии разрабатывали для эпидемиологических и клинических исследований. В связи с этим они обладают недостаточной чувствительностью и специфичностью и не могут быть использованы для ранней диагностики ревматоидного артрита.
Следует обратить внимание, что 5 из 7 критериев клинические и их выявляют при осмотре пациента. В то же время понятна необходимость объективного подхода: припухлость должна быть отчётливой, ее оценивает врач, при этом только анамнестических указаний и жалоб пациента на боли явно недостаточно.
Ранняя диагностика ревматоидного артрита
Очевидно, что ревматоидный артрит - яркий пример заболевания, при котором отдалённый прогноз во многом зависит от того, насколько рано была проведена правильная диагностика и начата активная фармакотерапия. В этом отношении РА в определённой степени напоминает такие заболевания, как сахарный диабет и артериальную гипертензию. Однако если ранняя диагностика артериальной гипертензии и сахарного диабета в подавляющем большинстве случаев не представляет трудностей, поскольку она основана на оценке хорошо известных врачам общей практики клинических проявлений и использовании доступных лабораторных и инструментальных методов, то диагностика ревматоидного артрита в дебюте болезни - значительно более трудная (иногда неразрешимая) задача. Это связано с рядом объективных и субъективных обстоятельств. Во-первых, симптомы раннего РА часто неспецифичны, их можно наблюдать при чрезвычайно широком круге как ревматических, так и не ревматических заболеваний, а общепринятые классификационные критерии достоверного РА не подходят для ранней диагностики. Во-вторых, для установления такого диагноза необходимы специальные знания и навыки оценки клинических и рентгенологических признаков поражения, а также умение интерпретировать лабораторные (иммунологические) тесты, с которыми плохо знакомы врачи общей практики.
Таким образом, одна из причин неблагоприятного прогноза при РА дли тельный период времени между началом болезни и поступлением пациента под наблюдение ревматолога. Очевидно, что важный фактор, способствующий улучшению прогноза у пациентов на ревматоидный артрит, активная диагностика этого заболевания на поликлиническом этапе врачами общей практики.

[24], [25], [26], [27], [28], [29], [30], [31]
Анамнез
При сборе анамнеза необходимо уточнить следующую информацию.
- Продолжительность симптомов.
- Длительность утренней скованности (для РА характерна длительность 1 ч и более, на ранней стадии болезни 30 мин и более).
- Наличие суточного ритма боли в суставах с характерным усилением в ранние утренние часы.
- Стойкость признаков поражения (6 нед и более).
- Кроме того, должны быть получены сведения о сопутствующей патологии, Предшествующем лечении, а также вредных привычках (курение, злоупотребление алкоголем и т.д.). Эти данные могут повлиять на выбор методов лечения ревматоидного артрита и отдаленного прогнозов.

[32], [33], [34]
Физикальное обследование
При физикальном обследовании суставов необходимо оценить следующие параметры.
- Признаки воспаления (припухлость, дефигурация за счет выпота, локальная гипертермия кожи).
- Болезненность при пальпации и движении.
- Объём движений.
- Возникновение стойкой деформации за счёт пролиферации тканей, подвывихов, контрактур.
Лабораторная диагностика ревматоидного артрита
Цели проведения лабораторных исследований.
- Подтверждение диагноза.
- Исключение других заболеваний.
- Оценка активности заболевания.
- Оценка прогноза.
- Оценка эффективности лечения.
- Выявление осложнений заболевания.
Изменении лабораторных показателей, выявляемые при ревматоидном артрите.
- Анемия (уровень гемоглобина менее 130 г/л у мужчин и 120 г/л у женщин). Показатель активности заболевания. Анемию выявляют в 30-50% случаев. Возникают любые формы анемий, но чаще всего анемия хронического воспаления и, реже, железодефицитная анемия. При обнаружении данного состоянии необходимо исключить желудочно-кишечное кровотечение.
- Увеличение СОЭ и уровня СРВ. Критерий для дифференциальной диагностики ревматоидного артрита и невоспалительных заболеваний суставов. Позволяет оценить активность воспаления, эффективность лечения, тяжесть заболевания, риск прогрессирования деструкции.
- Гипоальбуминемия. Часто обусловлена нефротоксичностью препаратов, применяемых для лечения РА.
- Увеличение уровня креатинина. Обусловлено нефротоксичностью препаратов, применяемых для лечения РА.
- Лейкоцитоз (тромбоцитоз, эозинофилия). Показатель тяжёлого течения РА, часто с внесуставными (системными) проявлениями. Отмечают сочетание с высоким уровнем РФ. Считают показанием для назначения ГК. При выявлении данного состояния необходимо исключить развитие инфекционного процесса.
- Нейтропения. Признак развития синдрома Фелти.
- Увеличение уровня печёночных ферментов. Показатель активности заболевания. Изменение также может быть обусловлено гепатотоксичностью препаратов, применяемых для лечения, или связано с заражением вирусами гепатита В или С.
- Увеличение уровня глюкозы. Связано с применением ГК.
- Дислипидемия. Связана с применением ГК, но может быть обусловлена активностью воспаления.
- Увеличение уровня РФ. Выявляют у 70-90% пациентов. Высокие титры в дебюте заболевания коррелируют с тяжестью, быстротой прогрессирования патологического процесса и развитием системных проявлений. Однако динамика титров не всегда отражает эффективность лечения. Тем не менее уровень РФ недостаточно чувствительный и специфичный маркёр ранней стадии РА (в дебюте выявляют примерно у 50% пациентов). Специфичность низкая также у лиц пожилого возраста.
- Увеличение уровня анти-ЦЦП антител. Более специфичный маркёр РА, чем уровень РФ. Увеличение титров и РФ, и анти-ЦЦП антител позволяет диагностировать РА с более высокой чувствительностью и специфичностью, чем увеличение уровня только одного из этих показателей. Обнаружение анти-ЦЦП антител считают критерием для дифференциальной диагностики РА на ранней стадии с другими заболеваниями, протекающими с полиартритом (первичный синдром Шегрена, СКВ, вирусный гепатит В и С и др.). Кроме того, по увеличению уровня анти-ЦЦП антител прогнозируют риск развития деструкции у пациентов с ранним РА.
- Увеличение уровня АНФ. Выявляют в 30-40% случаев, обычно при тяжёлом течении РА.
- Увеличение уровня иммуноглобулинов (^С. ^М, 1&А), концентрации компонентов комплемента. ЦИК. Изменения неспецифичны, в связи с этим не рекомендуют использовать определение этих показателей в качестве рутинных исследований.
- Определение НbА CD4. Маркёр тяжёлого течения РА и неблагоприятного прогноза.
- Выявление маркёров вируса гепатита В, С и ВИЧ. В этом случае необходимо избегать назначения гепатотоксичных препаратов.
- Изменения в ликворе (снижение вязкости, рыхлые муциновые сгустки, лейкоцитоз (более 6 -109л), нейтрофилез (25-90%). Исследование имеет вспомогательное значение. Используют для дифференциальной диагностики РА є другими заболеваниями суставов. В первую очередь микрокристаллическим и септическим воспалительными процессами.
- Изменении и плевральной жидкости |белок более 3 г/л (экссудат), глюкоза более S ммоль/л, лактатдегидрогеназа более 1000 ед/мл, pH =7,0, титр РФ более 1:320, уровень комплемента (СН50) снижен, лимфоциты (нейтрофилы, эозинофилы)]. Исследование необходимо для дифференциальной диагностики с другими Заболеваниями лёгких и плевры.
Необходимо помнить, что лабораторные исследования, специфичные для диагностики ревматоидного артрита, не разработаны.
Инструментальная диагностика ревматоидного артрита
Инструментальная диагностика имеет важное значение для подтверждения диагноза и дифференциального диагноза ревматоидного артрита.
Рентгенологическая диагностика. Рентгенография кистей и с гоп необходима для подтверждения диагноза РА, установления стадии и оценки прогрессирования деструкции. Характерных для РА изменений в других суставах (по крайней мере, на ранних стадиях болезни) не наблюдают. Для оценки прогрессирования суставной деструкции по рентгенологическим признакам используют модифицированный метод Шарпа и метод Ларсена.
Эксперты Европейской антиревматической лиги рекомендуют метод Парсена, когда изменения оценивают несколько исследователей. Если оценку деструкции проводит один специалист, лучше применять модифицированный метод Шарпа (более чувствительный).
Для выявления подвывиха в атланто-аксиальном сочленении или шейного спондилолистеза целесообразно выполнить рентгенографию шейного отдела позвоночника.
Допплеровская ультрасонография. Более чувствительный метод для выявления синовита колена, чем рентгенография, но не для диагностики синовита мелких суставов кистей и стоп.
МРТ диагностика. Более чувствительный метод выявления синовита в дебюте РА, чем рентгенография. Изменения, выявляемые с помощью МРТ (синовит, отёк и эрозии костной ткани) позволяют прогнозировать прогрессирование деструкции суставов (по данным рентгенологического исследования). Однако сходные изменения иногда выявляют в клинически «нормальныхх« суставах, поэтому значение МРТ для ранней диагностики и прогнозирования исходов РА требует дальнейшего изучения. Кроме того, МРТ можно использовать для ранней диагностики остеонекроза.
КТ диагностика. Для выявления поражений лёгких целесообразно использовать КТ с высоким разрешением.
Артроскопия. Необходима для дифференциальной диагностики ревматоидного артрита с виллезно-нодулярным синовитом, артрозом, травматическими повреждениями сустава н др.
Рентгенографии органом грудной клетки. Применяют для выявления и дифференциальной диагностики ревматоидного поражения органов грудной клетки с саркоидозом, опухолями пой локализации, туберкулёзом и другими инфекционными процессами.
Эзофагогастродуоденоскопия. Выполняют пациентам, получающим НПВП, и при выявлении анемии.
ЭхоКГ. Применяют для диагностики ревматоидного артрита, осложненным перикардитом и миокардитом, поражений сердца, связанных с атеросклеротическим процессом.
Биопсия. На исследование берут образцы тканей (слизистой оболочки ЖКТ, подкожного жирового слои, десны, почки и других органов) при подозрении на амилоидоз.
Рентгеновская абсорбциометрия. Метод используют для диагностики остеопороза. С его помощью определяют МГТК. Исследование МПК целесообразно при выявлении следующих факторов риска развития остеопороза.
- Возраст (женщины старше 50 лет, мужчины - 60 лет).
- Высокая активность заболевания (стойкое увеличение уровня СРВ более 20 мг/л или СОЭ более 20 мм/ч).
- Соответствующий функциональный статус - стадия по Штейнброкеру III-IV или значение индекса HAQ (Health Assessment Questionnaire) более 1.25.
- Масса тела менее 60 кг.
- Приём ГК.
Чувствительность (при выявлении трёх из пяти критериев) для диагностики остеопороза при ревматоидном артрите составляет у женщин 76%, у мужчин - 83%, а специфичность, соответственно, - 54 и 50%.
Ревматоидный артрит: дифференциальная диагностика
Круг заболеваний, с которыми необходимо дифференцировать ревматоидный артрит, весьма широк.
Чаще всего необходимость в дифференциальной диагностике возникает в дебюте заболевания при поражении суставов в виде моно- и олигоартрита. При этом необходимо, в первую очередь, обращать внимание на такие типичные признаки РА, как симметричность артрита, преимущественное поражение суставов кистей с нарушением их функций, развитие эрозивного процесса в суставах кистей, обнаружение РФ и, особенно, анти-ЦЦП антител.
Диагностические критерии ревматоидного артрита, используемые в настоящее время, были предложены Американской коллегией ревматологов (АКР) в 1997 г. Данные критерии получили широкое распространение ввиду их высокой чувствительности (91-94 %) и специфичности (89 %). Диагноз ревматоидного артрита ставится при наличии 4 из 7 представленных критериев, при этом критерии с 1-го по 4-й должны присутствовать у больного не менее 6 нед.
Диагностические критерии ревматоидного артрита (АКР, 1997)
| Критерии | Определение | |
| 1 | Утренняя скованность | Утренняя скованность суставов не менее одного часа, существующая в течение 6 нед. |
| 2 | Артрит трех или большего количества суставов | Припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемые врачом по крайней мере в трех суставах |
| 3 | Артрит суставов кисти | Припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, плюснефаланговых или лучезапястных |
| 4 | Симметричный артрит | Билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюснефаланговых суставов |
| 5 | Ревматоидные узелки | Подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов |
| 6 | Положительный ревматоидный фактор в сыворотке крови | Наличие в сыворотке крови ревматоидного фактора, определяемого любым методом, позволяющим выявить его менее чем у 5 % здоровых лиц в популяции |
| 7 | Рентгенологические изменения | Изменения в лучезапястных суставах и суставах кисти, типичные для ревматоидного артрита и включающие эрозии или декальцификацию кости (кисты), расположенные вблизи пораженных суставов |
Приведенные критерии ревматоидного артрита могут быть применимы к уже сформировавшейся клинической картине заболевания, однако проблема состоит в том, чтобы поставить диагноз как можно раньше, так как более чем у 60 % пациентов суставные эрозии обнаруживаются уже в течение первых двух лет с момента появления первых, зачастую неспецифических симптомов болезни. При этом данные многочисленных исследований свидетельствуют о том, что промежуток времени, в течение которого активная противовоспалительная и иммуносупрессивная терапия может эффективно затормозить структурные повреждения суставов, весьма короткий и иногда составляет всего несколько месяцев от начала болезни. Таким образом, РА является одним из тех заболеваний, при которых отдаленный прогноз во многом зависит от того, насколько рано удается поставить диагноз и начать активную фармакотерапию.
Лабораторная и инструментальная диагностика ревматоидного артрита.
Как показывает клинический опыт, большинство лабораторных показателей (за исключением ревматоидного фактора и антицитруллиновых антител) не являются патогномоничными для ревматоидного артрита, но они имеют важное значение для оценки степени активности заболевания и эффективности проводимой комплексной терапии.
Гемограмма.
Иммуновоспалительный процесс, лежащий в основе патогенеза ревматоидного артрита, является основной причиной гематологических нарушений у этой категории больных. Вместе с тем изменения количественного и качественного состава периферической крови и костного мозга могут развиваться под влиянием проводимой иммуносупрессивной терапии, что требует их правильной интерпретации с последующей коррекцией лечебных мероприятий.
Количество эритроцитов в периферической крови у больных ревматоидным артритом обычно находится в пределах нормы или несколько снижено, однако содержание гемоглобина чаще оказывается сниженным. Этиология анемии при ревматоидном артрите обычно имеет мультифакторный характер, в связи с чем необходимо проводить дифференциальную диагностику между железодефицитной, гемолитической анемией, анемией хронического воспаления, а также миелосупрессией на фоне активной цитостатической терапии. При выявлении у больных ревматоидным артритом дефицита железа обязательным является клинико-инструментальное исследование органов желудочно-кишечного тракта для уточнения причины анемии.
Количество ретикулоцитов в периферической крови у больных ревматоидным артритом, даже при наличии анемического синдрома, как правило, не превышает нормальных показателей (1,0-1,5 %). Вместе с тем повышение этого показателя отмечается при развитии гемолиза и возникновении скрытого внутреннего кровотечения.
Количество лейкоцитов у больных ревматоидным артритом чаще находится в пределах нормальных значений, реже наблюдается умеренный лейкоцитоз (как правило, на фоне терапии высокими дозами глюкокортикоидов). Лейкоцитарная формула не изменена, исключение составляет болезнь Стилла у взрослых, для которой характерен нейтрофильный лейкоцитоз (выявляется у 92 % больных).
При длительном течении ревматоидного артрита нередко развивается лейкопения, особенно при наличии у больных спленомегалии. Снижение количества лейкоцитов в периферической крови может быть связано с проводимой терапией цитостатиками, НПВП и другими лекарственными препаратами. Стойкая лейкопения с низким содержанием нейтрофилов и сопутствующей спленомегалией характерна для синдрома Фелти.
Для определения активности ревматоидного воспаления важным критерием является СОЭ. Благодаря простоте выполнения, а также наличию прочной положительной корреляционной связи между уровнем СОЭ и степенью воспалительной активности ревматоидного артрита этот показатель остается важным лабораторным тестом в практической работе терапевта.
С-реактивный белок (СРБ) - это глобулин, который выявляется в крови при различных воспалительных заболеваниях. СРБ принимает участие во многих иммунных реакциях, ингибируя антигенспецифическую активность Т-лимфоцитов, активирует Q-компонент комплемента и т. д. У здоровых людей СРБ определяется в следовых количествах, тогда как при ревматоидном артрите его концентрация в сыворотке может увеличиваться в десятки раз. В период обострения заболевания содержание СРБ постоянно увеличено, в ряде случаев даже при нормальных показателях СОЭ. Значения СРБ, наряду с другими лабораторными и клиническими данными, являются важным показателем для определения степени активности ревматоидного артрита.
Протеинограмма у больных ревматоидным артритом характеризуется повышением содержания α2- и γ-глобулинов, концентрация которых коррелирует с активностью ревматоидного воспаления. В крови больных увеличиваются также концентрации церулоплазмина, трансферрина, ферритина и лактоферрина. При значительном повышении концентрации одной из белковых фракций необходимо провести иммуноэлектрофоретическое исследование для исключения парапротеинемии.
Ревматоидные факторы (РФ) являются своеобразными маркерами аутоиммунных нарушений у больных ревматоидным артритом. Ревматоидные факторы представляют собой аутоантитела класса IgM, а также IgG, IgA, IgE и IgD изотипов, реагирующих с Fc-фрагментом IgG. Большое количество клеток, продуцирующих РФ, находится в синовиальной оболочке, синовиальной жидкости и костном мозге. Проведенными клиническими исследованиями установлено, что наличие РФ в сыворотке крови больных РА не только подтверждает диагноз этого заболевания, но часто характеризует его течение и прогноз. Так, наличие РФ в высоких титрах с самого начала суставного процесса ассоциируется с неблагоприятной эволюцией заболевания, тогда как у больных ревматоидным артритом с низким содержанием ревматоидных факторов в сыворотке крови прогрессирование болезни идет значительно медленнее.
Для определения ревматоидных факторов используются реакции латексагглютинации (проба положительная при титре 1 : 20 и выше), Валера - Розе (титр 1 : 32 и выше), а также нефелометрическая техника, которая лучше стандартизирована и позволяет выявлять все изотипы РФ. С помощью гистохимических методов можно выявить РФ в синовиальной ткани, лимфатических и ревматоидных узлах.
Наличие ревматоидных факторов является одним из диагностических критериев ревматоидного артрита, вместе с тем примерно у 25-30 % больных с типичными проявлениями заболевания они не выявляются. Серонегативные варианты ревматоидного артрита чаще встречаются у женщин и у больных с дебютом РА в пожилом возрасте. В то же время ревматоидные факторы редко обнаруживаются и при заболеваниях суставов, с которыми приходится проводить дифференциальную диагностику ревматоидного артрита (серонегативные спондилоартропатии, остеоартроз, подагра, микрокристаллические артриты и др.). Ревматоидные факторы встречаются примерно у 5 % здоровых людей, а также у двух третей носителей вируса гепатита С, частота которого во многих регионах мира выше (до 2 %), чем собственно РА (0,6-1,3 %). Таким образом, наличие у пациента положительных титров РФ не всегда свидетельствует о наличии у него ревматоидного артрита, что существенно осложняет диагностику ранних форм заболевания.
Кроме ревматоидных факторов, в крови больных ревматоидным артритом выявляются и другие антитела, в том числе антинуклеарный фактор, антитела к гладкомышечным клеткам, антифиллагриновые антитела (АФА) и др. Было установлено, что АФА связываются с антигенными мишенями, содержащими аминокислоту цитруллин, что послужило предпосылкой к разработке лабораторных методов для выявления анти-ЦЦП. Для диагностики антител к ЦЦП в настоящее время используется метод иммуноферментного анализа, результат расценивается как положительный при концентрации антител в сыворотке крови больных 5 Ua/мл и выше.
В ряде исследований зарубежных и отечественных авторов было показано, что чувствительность данного метода при ревматоидном артрите практически не уступает по чувствительности методу обнаружения ревматоидных факторов (50-80 %), но значительно превосходит его по специфичности, которая оценивается как 96-99 %. Кроме того, антитела к ЦЦП выявляются почти у 30 % больных ревматоидным артритом, серонегативных по ревматоидному фактору.
Исследование Т-системы иммунитета у больных ревматоидным артритом включает в себя оценку как количественных, так и функциональных показателей. К ним относятся определение количества Т-лимфоцитов и их субпопуляций, исследование пролиферативного ответа лимфоцитов на аллергены или неспецифические митогены - фитогемагглютинин (ФГА) и конканавалин-А (Кон-А), определение чувствительности лимфоцитов к иммуномодуляторам и др.
Определение количества Т-лимфоцитов и их субпопуляций проводится с помощью иммунофлюоресцентного метода с моноклональными антителами (МКАТ), полученными к дифференцировочным антигенам клеток. У больных ревматоидным артритом внутри пула Т-клеток наблюдается увеличение количества Т-лимфоцитов с преимущественно хелперной активностью (Thl-типа), а также соотношения CD4+/CD8+ (в норме этот показатель равен 1,8-2,2).
Для определения функционального состояния Т-системы иммунитета используются реакция бласттрансформации лимфоцитов (РБТЛ) и реакция торможения миграции лейкоцитов (РТМЛ) в присутствии митогенов, однако их применение в ревматологии ограничивается, как правило, научными исследованиями.
Для оценки функционального состояния системы гуморального иммунитета используется количественное определение иммуноглобулинов в плазме крови. Основное биологическое свойство Ig состоит во взаимодействии с антигенами, мембранами клеток различных типов, системой комплемента. В сыворотке крови больных с серопозитивным РА определяется повышение содержания всех классов иммуноглобулинов - IgG, IgM и IgA. У 30-50 % больных РА могут определяться криоглобулины, особенно при системных проявлениях ревматоидного артрита, таких как васкулит, пульмонит, синдром Рейно и др.
Большое значение для диагностики степени активности иммуновоспалительного процесса при ревматоидном артрите имеет определение концентрации С3-компонента комплемента в сыворотке крови. Комплемент - это ферментативная система, состоящая из более чем 20 белков-проэнзимов плазмы крови. Они могут быть активированы в определенной последовательности по принципу биологического усиления при специфической реакции антиген-антитело (классический путь активации комплемента), а также неспецифическими факторами (альтернативный путь активации). С3-компонент комплемента, рецепторы для которого экспрес-сированы на многих клетках, усиливает хемотаксис лейкоцитов, активирует фагоцитоз, а взаимодействие С3 и его субкомпонентов (C3b, С3с, C3d) с В-лимфоци-тами играет важную роль в индукции специфического иммунного ответа.
Уровень С3-компонента комплемента у больных ревматоидным артритом, как правило, в норме или незначительно повышен. Уменьшение его содержания наблюдается при тяжелых суставно-висцеральных формах заболевания, что свидетельствует об активации системы комплемента вследствие формирования иммунных комплексов. В синовиальной жидкости больных ревматоидным артритом содержание комплемента обычно снижено. Эффект некоторых базисных противоревматических средств при РА (препаратов золота, D-пеницилламина) связывают именно с торможением активности системы комплемента.
Как уже отмечалось, формирование иммунопатологических реакций при ревматоидном артрите связано с образованием растворимых комплексов антиген-антитело - циркулирующих иммунных комплексов (ЦИК). Клиническое значение ЦИК состоит в том, что их высокая концентрация в крови больных ревматоидным артритом является показателем активности заболевания, а изучение в динамике позволяет оценить эффективность проводимой терапии. Количество ЦИК резко повышено у больных с серопозитивными вариантами РА (часто выше 100 ЕД при норме 22-66 ЕД).
Исследование синовиальной жидкости также имеет диагностическое значение при ревматоидном артрите. Накапливающийся в суставах экссудат характеризуется увеличением общего числа клеток, синовиальная жидкость становится мутной, ее вязкость снижается, выпадают хлопья фибрина. Содержание белка в синовиальной жидкости, как и в других биологических жидкостях организма, служит показателем изменения проницаемости клеток и, следовательно, отражает активность синовита. При ревматоидном артрите концентрация белка обычно достигает 40-70 г/л, тогда как при остеоартрозе она составляет 20-30 г/л.
Цитологическое исследование синовиальной жидкости позволяет судить об активности воспалительного процесса: при высокой активности ревматоидного артрита наблюдается нарастание цитоза (до 20 х 109/л клеток и более) с преобладанием сегменто-ядерных лейкоцитов (более 80 %), а также рагоцитов (выше 50 %). Рагоциты - это гранулоциты, содержащие единичные или множественные включения в виде серых телец в голубой цитоплазме клеток размером 0,5-2,0 мкм. Особенно хорошо они видны при фазово-контрастной микроскопии. Включения представляют собой иммунные комплексы, содержащие РФ, в состав их входят также альбумин, липиды, гликопротеиды, фибрин, ядра клеток и др. Рагоциты обнаруживают в СЖ у 30-97 % больных ревматоидным артритом, а при других заболеваниях суставов - у 5-10 % пациентов. Методом преципитации в синовиальной жидкости больных РА удается также определить IgM, который в норме отсутствует.
Миелограмма.
У больных ревматоидным артритом наблюдаются изменения и костномозгового кроветворения, чаще всего реактивного характера. В частности, при цитологическом исследовании костного мозга нередко отмечается увеличение процентного содержания моноцитов, лимфоцитов и плазматических клеток, коррелирующее с активностью иммуновоспалительного процесса. Общее количество миелокариоцитов, а также содержание лимфоцитов и эозинофилов, как правило, не отличается от нормальных показателей. У части пациентов наблюдается раздражение миелоидного ростка гемопоэза, а также умеренное торможение процессов созревания клеток эритроидного ряда.
Сужение суставных щелей является ценным диагностическим признаком, свидетельствующим о деструкции суставного хряща. Суставные поверхности становятся нечеткими и неровными, иногда наблюдается прямое соприкасание костей, составляющих сустав. При образовании значительного дефекта кортикального слоя на рентгенограммах выявляются вначале единичные (II стадия) костные эрозии (узуры), а затем множественные (III стадия), которые со временем существенно увеличиваются в размерах. Количество и скорость появления новых узур позволяют судить о характере течения РА.

Ревматоидный артрит. Сужение суставных щелей проксимальных межфаланговых суставов кистей

Ревматоидный артрит. Околосуставной остеопороз, кистевидная перестройка костной ткани, сужение суставных щелей большинства суставов кистей, множественные эрозии костей
На поздних стадиях ревматоидного артрита рентгенологически определяются выраженные деструктивные изменения эпифизов костей с подвывихами. Финальной стадией ревматоидного процесса в суставах является развитие множественных анкилозов (IV стадия).

Ревматоидный артрит. Околосуставной остеопороз, множественные эрозии суставов, подвывихи и анкилозы суставов кистей

Ревматоидный артрит. Околосуставной остеопороз, кистевидная перестройка костной ткани, эрозии костей, множественные анкилозы суставов стоп
Из новых диагностических методов следует отметить компьютерную томографию (КТ) и ядерно-магнитно-резонансную томографию (ЯМРТ). С их помощью можно выявлять изменения костей и околосуставных тканей, визуализация которых при выполнении обычной рентгенографии в ранние сроки заболевания не представляется возможной.
Широко внедряется в клиническую практику ультразвуковое сканирование суставов. Оно дает возможность определять в динамике состояние синовиальной оболочки, хряща и суставной капсулы, прилегающих мышц, а также диагностировать минимальный суставной выпот и асептический некроз головок бедренных костей.
Читайте также:


