Ударно-волновая терапия при ишиасе
От воспаления седалищного нерва не застрахован никто — этому заболеванию подвержены даже те, кто редко жалуется на здоровье. Боли и дискомфорт при ишиасе затрудняют движения, нарушают сон и выбивают из привычного ритма жизни. Поэтому очень важно при первых же симптомах заболевания обратиться к врачу и незамедлительно приступить к лечению.

Проблема усугубляется тем, что седалищный нерв является самым крупным в организме: начинается в области поясницы, далее следует через копчик, заднюю поверхность таза, ног и спускается к ступням. Когда ишиас прогрессирует, боли начинают охватывать всю зону его расположения. Важно помнить, что само по себе воспаление седалищного нерва болезнью не является. Это всего лишь следствие другие патологических процессов, проходящих в организме. Поэтому при лечении ишиаса нужно одновременно устранить причину его появления.
Симптомы и диагностика ишиаса
Различные признаки, указывающие на пояснично-крестцовую навралгию:
- Боли в области седалищного нерва. Причем болевые ощущения могут появляться только с одной стороны тела, а с другой будет наблюдаться онемение, чередующееся с покалыванием. Однако боль может появляться и в обеих ногах одновременно.
- На начальном этапе ишиаса болевые ощущения выражаются слабо. Их усиление происходит во время физических нагрузок, также они обостряются, если пациент начинает кашлять, сильно чихать или смеяться. В этих случаях боль обостряется в области поясницы.
- Происходит снижение подвижности суставов ступней и коленей, возникают неприятные ощущения при подъеме прямой ноги вверх, ослабевают неврологические рефлексы.
- Когда болезнь развивается, боль усиливается, особенно в ночное время. Во время таких обострений пациенты просыпаются от боли, она сковывает движения и не позволяет шевелиться.
- При запущенной форме болезни пациент с трудом находит положение, в котором чувствует себя более-менее комфортно — зачастую боль не позволяет ни стоять, ни сидеть, ни ходить, ни лежать.
Врач-невролог диагностирует ишиас седалищного нерва при общем осмотре пациента, пальпации, проведении тестов на неврологические рефлексы и анализе жалоб пациента. Подтвердить диагноз и установить степень прогрессирования болезни позволяет биохимический анализ крови, серия рентгеновских снимков, выполненных в разных проекциях, или магнитно-резонансная томография.
Как мы уже отметили, ишиас бывает вызван иными патологиями, появившимися в организме. Чаще всего это следующие явления:
- Смещение межпозвоночного диска, костные наросты на позвоночнике (остеофиты), сужение позвоночного канала. Все это вызывает защемление седалищного нерва.
- Межпозвоночная грыжа.
- Травмы и чрезмерные физические нагрузки.
- Инфекционные заболевания.
- Переохлаждение.
- Возникновение новообразований.
Также ишиас может спровоцировать токсическое отравление (алкоголем, ртутью, свинцом и т.д.). Иногда седалищный нерв воспаляется при беременности, гинекологических заболеваниях, артрите.
Как уже упоминалось, одновременно лечат и причину ишиаса, и само воспаление седалищного нерва. При этом индивидуально подбирается комплексное лечение, исходя из клинической картины и состояния пациента. Наиболее действенными являются следующие методы.
Важно также учитывать, что во время обострения пациент должен соблюдать постельный режим. Спать нужно на удобной кровати с ортопедическим матрасом.
Чтобы снизить риск заболевания ишиасом, рекомендуется следить за здоровьем спины. Для этого нужно держать в тонусе ее мышцы. Ежедневная утренняя гимнастика и контроль осанки во многом способствуют предотвращению воспаления седалищного нерва. Плавание также отлично укрепляет позвоночник, суставы и нервные волокна опорно-двигательного аппарата. Поэтому очень полезно регулярно посещать бассейн и плавать в естественных водоемах в теплое время года.
Следует контролировать свой вес, избегать физических перегрузок и переохлаждений, полностью пролечивать любые травмы и инфекционные заболевания, а также посещать врачей в профилактических целях.
При первых же симптомах ишиаса следует обратиться к врачу, это поможет избежать многих проблем.
Эксперт статьи:
Медицинский опыт более 40 лет
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Что такое ударно-волновая терапия
Ударно-волновая терапия – физиотерапевтический метод лечения, при котором основное воздействие на организм человека оказывают волны низких частот (инфразвук).
Инфразвук и его особенности
Инфразвук (частота волны ниже 16 Гц) неразличим для человеческого уха. Почувствовать вибрации этих частот возможно, если они вступают в резонанс с полыми органами тела: легкими, пищеводом, вестибулярным аппаратом, носоглоткой.
При воздействии на организм человека ударная волна усиливает кровообращение в месте воздействия, разрыхляет участки обызвествления.
Заболевания, при которых применяется ударно-волновая терапия. Обоснования
В этой статье я не ставлю перед собой цели перечислить все заболевания, поэтому назову только наиболее характерные.
Ударно-волновая терапия доказала свою эффективность при лечении заболеваний опорно-двигательного аппарата:
- Контрактуры суставов. При воздействии ударной волны увеличивается кровоток и питание тканей, мышцы и связки становятся более эластичными и не препятствуют движениям в суставе.
- Дегенерация и кальцификация суставных хрящей. Ударная волна при регулярном воздействии может разрушать микрокристаллы солей кальция и в сочетании с другими методами способствовать восстановлению хрящевой ткани в суставе.
- Реабилитация после переломов и травм. Воздействие ударной волны значительно ускоряет регенерацию поврежденных тканей, такой эффект возникает опять же из-за усиления кровотока и ускорения метаболизма.
- Жировые отложения, фиброз жировой клетчатки. Увеличение кровотока и механическое воздействие в области жировых отложений могут способствовать восстановлению нормальной структуры жировой клетчатки, но в качестве единственной меры ударно-волновая терапия, к сожалению, не подходит.
- Повреждения кожи, в том числе язвы и пролежни. Ударно-волновая терапия способствует регенерации кожи, однако стоит с особой осторожностью подходить к инфицированным ранам (см. противопоказания).
- Безоперационный метод лечения мочекаменной болезни – размельчение камней в почках ударной волной.
В каких случаях ударно-волновая терапия будет неэффективна
Ударно-волновую терапию принято включать в лечебный комплекс при целом ряде заболеваний, вместе с тем, не во всех случаях она будет способствовать выздоровлению, например:
- Межпозвонковая грыжа. Боль, возникающая при грыже межпозвонкового диска первично вызвана защемлением спинномозгового нервного корешка деформированным диском, выступающим за свои физиологические границы. Эту причину устранить ударно-волновая терапия не способна.
- Ишиас. Дискомфорт и боль при ишиасе вызваны воспалением седалищного нерва, а увеличение кровотока может привести к усилению воспалительного процесса. Положительный эффект при этом достигнут не будет.
Противопоказания и побочное действие
Несмотря на то что специалисты позиционируют ударно-волновую терапию как безопасный метод лечения, безопасным он может быть только при соблюдении множества условий.
При ударно-волновой терапии происходит довольно сильное воздействие на организм, поэтому имеется множество противопоказаний для применения этого метода лечения.
- Беременность
- Детский, подростковый возраст, а также незакрытые зоны роста костей. У каждого человека закрытие зон роста происходит индивидуально, в среднем до 17-20 лет, однако, в некоторых случаях может продолжаться до 23-25 лет. Воздействие на зоны роста костей может замедлить или остановить их рост и привести к различным деформациям.
- Наличие кардиостимулятора. Синхронизация частоты работы кардиостимулятора и аппарата ударно-волновой терапии гарантированно приведет к помехам в работе и остановке искусственного водителя ритма.
- Воздействие на область головы. В зависимости от интенсивности и времени воздействия от преходящих нарушений центральной нервной системы до разрыва кровеносных сосудов и инсульта.
- Воздействие на крупные сосуды, кишечник, легкие. Ударная волна в полости органа может привести к значительному увеличению объема, что может привести к разрывам, в случае с сосудами – к тромбозу.
- Онкологические заболевания, особенно в зоне воздействия. Процедуры ударно-волновой терапии усиливают кровоток в области воздействия, при онкологических заболеваниях это может привести к увеличению опухоли или возникновению новых метастазов.
- Нарушение свертывания крови. При воздействии ударной волны на ткани, мелкие кровеносные сосуды могут повреждаться, в случае плохой свертываемости могут возникать кровотечения и обширные гематомы.
- Следует избегать воздействия ударной волны на нервы и нервные сплетения. Воздействие ударной волны на нерв может приводить к временному парезу или потере чувствительности в зоне иннервации этого нерва.
- Наличие инфекции в зоне воздействия. Усиление кровотока в зоне воздействия приведет к распространению инфекции с кровью.
- Воздействие на позвоночник. Несмотря на возможность использования ударно-волновой терапии в комплексе лечения спондилеза и спондилоартроза, применение этого метода многие специалисты считают нецелесообразным, так как велика вероятность повреждения межпозвонковых дисков, корешков спинномозговых нервов или самого спинного мозга. Кроме того, увеличение кровотока в области позвоночника может привести к разрастанию сосудистой сети и образованию гемангиом в телах позвонков.
- При соблюдении всех вышеназванных предосторожностей побочное действие ударно-волновой терапии проявляется незначительно: могут возникнуть мышечные боли в области воздействия, чувство усталости или головная боль.
Таким образом, метод ударно-волновой терапии обоснован с точки зрения физики и физиологии и эффективен при ряде заболеваний. Вместе с тем, не стоит ожидать положительных результатов от применения ударно-волновой терапии при заболеваниях, на которые этот метод не ориентирован, воспринимать его как средство от всех болезней. Применение ударной волны в лечебных целях сопряжено с множеством рисков, поэтому назначать и проводить процедуры ударно-волновой терапии должен высококвалифицированный специалист.
Седалищный нерв – это сложное нервное сплетение, которое имеет несколько корешков в пояснично-крестцовом отделе позвоночника (L4-S3). Каждый из корешков может быть защемлен и воспалиться.
Седалищный нерв имеет парное строение и расходится двумя ветвями в правую ногу и левую ногу. Из-за своей сложной структуры и большой протяженности этот нерв может стать причиной ряда болевых синдромов. Самый распространенный из них – защемление нерва, или синдром ишиаса.
Основные диагнозы при поражении седалищного нерва:
- Пояснично-крестцовый радикулит
- Неврит (невропатия) седалищного нерва
- Синдром грушевидной мышцы
- Ишиас (защемление нерва)
- Межпозвоночная грыжа
- Протрузия диска
- Пояснично-крестцовый остеохондроз
1. Седалищный нерв – не всегда то, чем он кажется
Боль при поражении седалищного нерва обычно ощущается в ягодице. Возможны и другие симптомы защемления седалищного нерва ноги – по поверхности бедра, в голени, стопе. Это объясняется тем, что симптомы ишиаса распространяются по ходу седалищного нерва от места его защемления, сдавления или воспаления. Само по себе это место может почти ничем не выдавать себя и, не зная анатомии, можно не подозревать о причине проблемы.
2. Обезболивать седалищный нерв опасно!
Обезболивание при защемлении седалищного нерва опасно тем, что оно действует независимо от причины боли. Это позволяет пренебрегать лечением, что приводит к потере времени. Во многих случаях это заканчивается осложнениями, такими как паралич (ноги или обеих ног). Дело в том, что причиной ишиаса и других симптомов со стороны седалищного нерва нередко является межпозвоночная грыжа. Оставить ее без лечения – значит подвергнуть себя большому риску.
В 90-95% случаев боль в седалищном нерве требует серьезного, комплексного лечения позвоночника.
Лечение воспаления и защемления седалищного нерва
Медикаментозное обезболивание и блокады позвоночника в нашей клинике, как правило, не практикуются. Такой же обезболивающий эффект достигается более безопасными методами – постановкой тоненьких игл и нажатиями на болевые точки в мягких тканях.
Прежде чем приступить к дальнейшему лечению, необходимо узнать причину проблемы и поставить точный диагноз. Для этого врач проводит обследование в кабинете клиники. Он проверяет рефлексы, проводит двигательные тесты ног. Кроме того, врач прощупывает крестец, поясницу, ягодицу и ногу, чтобы выявить напряженные и спазмированные мышцы и мышечные уплотнения.
Как правило, после этого требуется МРТ пояснично-крестцового отдела позвоночника. Магнитно-резонансная томография показывает, какой из корешков седалищного нерва защемлен. Только этот вид обследования дает полную информацию о характере проблемы – остеохондроз, протрузия, грыжа диска или иное заболевание. В случае грыжи или протрузии на томограмме хорошо видны размеры выпячивания (пролапса) диска, степень его разрушения, наличие сдавления (стеноза) спинного мозга, степень защемления седалищного нерва, состояние кровеносных сосудов, нервных структур, межпозвоночных суставов, соседних мягких тканей (сухожилий, связок и мышц).
На основании этих данных врач составляет индивидуальный план лечения, протоколы процедур, схемы применения иглоукалывания, моксотерапии и других методов рефлексотерапии.
Обследование МРТ показало протрузию 4,8 мм в сегменте L4-L5, остеохондроз в сегментах L3-L4, L5-S1, S2-S3. Определив дискогенный характер симптомов ишиаса, врач клиники провел 11 комплексных сеансов лечения. За первые сеансы острая боль была устранена без медикаментозных средств. К концу лечения боль в ягодице и другие симптомы прошли полностью. МРТ показало значительное улучшение во всех пораженных сегментах.
Возможно, защемление седалищного нерва произошло в ягодице из-за местных причин. В этом случае можно ограничиться массажем мягких тканей и другими локальными методами. Возможно применение местной противовоспалительной терапии.
По определенной схеме врач вводит тонкие как волосок иглы на разную глубину в биоактивные точки в области защемления нерва (пояснично-крестцовом отделе), вдоль позвоночника, по ходу седалищного нерва и его ответвлений, а также по отдаленным биоактивным точкам на меридианах тела.
Лечение акупунктурой позволяет достичь нескольких целей. В месте защемления нерва облегчается воспаление, уменьшается отек и сдавление нерва, проходят болевые симптомы ишиаса, улучшается чувствительность онемевших участков тела, восстанавливается мышечная сила ноги, проходит онемение.
Одновременно с помощью иглоукалывания врач создает условия для восстановления межпозвоночного диска. Устранить его повреждение и смещение – главная задача лечения ишиса и других синдромов со стороны седалищного нерва. Этому помогает точечный массаж.
С помощью точечного массажа врач убирает спазмы мышц в ягодице, ноге, пояснице, крестце, улучшает кровообращение и активизирует приток крови в пораженной области позвоночника. Это изменяет баланс биохимических процессов в межпозвоночных дисках и окружающих тканях позвоночника (нервных, мышечных, связках, суставах).
Воздействие массажем улучшает метаболизм, запускает восстановительные процессы. В результате толщина диска увеличивается, восстанавливается его амортизация, устойчивость к нагрузкам, уменьшается выпячивание. Тем самым устраняются причины ишиаса – защемления, сдавления и воспаления седалищного нерва.
Если нет противопоказаний, применяется мануальная терапия. Это плавное, мягкое вытягивание пояснично-крестцового отдела. Благодаря процедуре нагрузка на пораженную область уменьшается, нервы и диски разгружаются, улучшается приток крови.
Восстановление позвоночника и устранение причин ишиаса или иного заболевания седалищного нерва идеально дополняется моксотерапией. Врач последовательно или одновременно прогревает биоактивные точки в пояснично-крестцовой области (нервных корешков седалищного нерва), а также биоактивные точки на меридианах тела.
Как и акупунктура, моксотерапия дает комплексный эффект. Во-первых, это облегчение боли и других симптомов ишиаса. Во-вторых, это улучшение местного метаболизма и обменных процессов в целом. В-третьих, это мобилизация, поддержка и ускорение восстановительных процессов в позвоночнике. Кроме того, глубокое точечное прогревание оказывает расслабляющее действие на мышцы и делает приток и отток крови более интенсивными.
Дополнительные методы лечения воспаления и защемления седалищного нерва
Для создания эффекта внутреннего массажа, ускорения восстановительных процессов и устранения симптомов ишиаса при защемлении и воспалении седалищного нерва нередко применяется ударно-волновая терапия. Эта процедура состоит в воздействии ударными звуковыми импульсами заданной частоты.
При наличии застойных явлений, сосудистых отеков и необходимости усилить кровообращение применяется гирудотерапия. На биоактивные точки вблизи защемления корешка седалищного нерва помещаются медицинские пиявки. Гирудотерапия дает дополнительный эффект против воспаления.
На пояснично-крестцовый отдел и спину применяется баночный массаж. Другие виды вакуум-терапии при лечении седалищного нерва – постановка банок на поясницу, крестец, ягодицу и магнитно-вакуумная терапия. Во втором случае действие вакуума дополняется рефлексотерапией по биоактивным точкам. Это создает дополнительный терапевтический эффект.
Стоунтерапия дает эффект прогревания, усиливает кровообращение и ускоряет заживление дисков при симптомах ишиаса и других признаках поражения седалищного нерва.
Продолжительность комплексного сеанса лечения седалищного нерва составляет 1-1,5 часа. В его состав может входить от 2-3 до 5-6 различных процедур.
Почему мы?
- Лечение седалищного нерва в клинике Тибет проводят более 30 врачей с высшим медицинским образованием, в совершенстве владеющих методами восточной медицины.
Наши специалисты.
1. Быстрые и стойкие результаты
Позитивные изменения в позвоночнике подтверждаются контрольным обследованием МРТ по окончании лечения.
2. Гарантия безопасности.
- Лечение седалищного нерва в клинике Тибет
от 2800 руб 2520 руб
Частые вопросы о седалищном нерве
1. Почему опасно лечить седалищный нерв самостоятельно?
Ощущая боль, мы не всегда связываем симптомы ишиаса с позвоночником. Поэтому мы пытаемся лечить там, где болит, а не там, откуда приходит боль. Разобраться в подлинной причине симптомов и с точностью определить место, откуда они исходят, может только врач. Это в особенности относится к поражениям седалищного нерва. Поэтому так опасно его самолечение.
2. Всегда ли можно использовать мануальную терапию при защемлении седалищного нерва?
Обезболивающий эффект мануальной терапии объясняется высвобождением корешков и ветвей седалищного нерва из зажатого положения. Однако этот метод имеет ряд противопоказаний. При больших размерах межпозвоночной грыжи и сдавлении (стенозе) спинного мозга мануальную терапию использовать нельзя.



Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
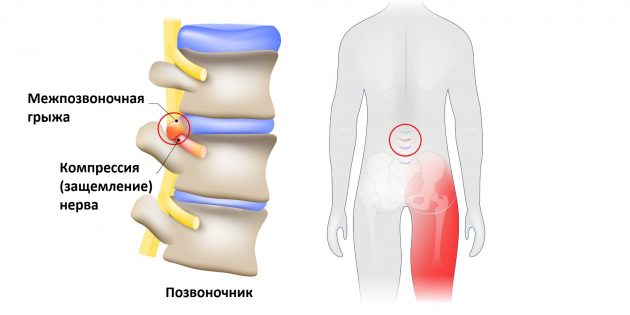
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
Читайте также:


