Удаление опухоли костей черепа
Удаление опухоли костей черепа — это хирургические мероприятия, направленные на иссечение злокачественных или доброкачественных новообразований костной части черепа. Сложность таких операций зависит от особенностей расположения опухоли. Чем ближе она находится к жизненно важным мозговым системам, тем больше осторожности и профессионализма требует от нейрохирурга.
- Показания для удаления опухоли костей черепа
- Методика удаления опухоли костей черепа
- Противопоказания для удаления
- Осложнения при удалении опухоли костей черепа

К доброкачественному типу новообразований костей черепа относятся:
- хондрома;
- остеома;
- дермоид;
- гломусная опухоль;
- гемангиома.
Их удаление актуально при сдавливании структур головного мозга, а также в случаях врастания опухолевых элементов в черепную коробку. Злокачественные опухоли предполагают более комплексное лечение, чаще всего радикальное вмешательство при хондросаркоме либо остеосаркоме сопровождается облучением и химиотерапией. Если кардинальные меры запрещены, тогда проводят частичное удаление.
Показания для удаления опухоли костей черепа
Одной из наиболее важных причин для удаления опухоли костей черепа будет ее рост. В таком случае она все сильней начнет сдавливать окружную область головного мозга, что само собой скажется на самочувствии пациента. При расширении опухоли наблюдаются серьезные неврологические нарушения. Если размеры новообразования невелики, но тоже требуют хирургического вмешательства, значит они оказывают негативное влияние на ядра черепных нервов и стволовую часть мозга. Встречаются и опухоли, которые находятся в носовых пазухах, они затрудняют дыхание.
Абсцесс или остеомилиелит относятся к группе показаний, ведь они вызывают обширный воспалительный процесс. При опухолях, которые в процессе развития проростают наружу (эндовазийный тип), удаление целесообразно по косметическим причинам.
Доброкачественные опухоли небольших размеров без симптомов, не нуждаются в удалении. В данной ситуации необходимо наблюдение специалиста за динамикой опухолевого процесса.
Методика удаления опухоли костей черепа
Операционные действия по удалению опухоли костей черепа начинаются с выбора анестезии. Актуальными будут общий наркоз или местная анестезия.
Общий наркоз применяют в большинстве клинических случаях, а местное обезболивание — при доброкачественных опухолях небольшой локализации.
Далее, в зависимости от расположения опухоли, определяют вид хирургического доступа. В большинстве случаев осуществляют резекцию, однако, используют и метод выскабливания (например, при экскохлеации), но после него не исключен рецидив. Повторное удаление происходит по причине неполного выскабливания. Затрудняют операционное вмешательство опухоли, схожие с хондромой. Такие операции связаны с тем, что новообразование охватывает здоровые системы головного мозга.
Гломусные новообразования удаляют с помощью резекции пирамидной части височной кости, после чего выделяют ее в шейную зону. При этом пациент теряет большое количество крови, потому что гломусные опухоли охватывают сосудистый ствол, который отличается хорошим кровоснабжением. Для предотвращения кровотечения применяют эмболизацию сосудов, находящихся рядом с опухолью.
Злокачественные образования зачастую не иссекают полностью, применяют паллиативные операции, направленные на облегчение состояния пациента. Нейрохирург старается удалить максимально допустимый участок пораженной кости. Вместе с ней иссечению подвергается соседняя здоровая костная ткань, так как она может скрывать в себе опухолевые клетки. Такое хирургическое вмешательство сопровождается облучением и химиотерапией. Метастатические опухоли удаляют при условии присутствия лишь одного узла, в противном случае, лечение будет безрезультатным.
После резекции производят пластику дефективной зоны, если это допустимо клинической картиной. Ушивание — завершающий этап удаления опухолей костей черепа. Снятие швов производят через неделю. Реабилитационный период включает прием антибиотиков, химическую и лучевую терапию (при необходимости).
Противопоказания для удаления
При активном росте опухоли и сильных метастазах противопоказано проводить удаление. Не рекомендовано хирургическое вмешательство также при:
- пожилом возрасте больного;
- тяжелых патологиях соматического характера;
- невозможности иссечения преимущественного участка опухоли (при сильном врастании или охвате жизненно важных мозговых систем).
Осложнения при удалении опухоли костей черепа
Рецидив относится к наиболее серьезным осложнением. В таком случае большая угроза для больного заключает в том, что доброкачественное новообразование может перейти в злокачественное. Малигнизация крайне опасна и предугадать ее невозможно.
- повреждение 9-12 черепно-мозговых нервов;
- порез гортани;
- развитие ликвореи;
- геморрагический инсульт;
- менингит;
- ишемический инсульт.
Встречаются и другие негативные последствия, характерные хирургическому лечению головного мозга и черепной коробки.

- Показания и противопоказания к операции
- Разновидности операции по удалению опухоли
- Трепанация черепа
- Эндоскопия
- Стереотаксическая трепанация
- Иссечение отдельных костей черепа
- Подготовка к операции
- Проведение операции
- Открытая операция
- Эндоскопия
- Стереохирургия
- Послеоперационный период
- Возможные осложнения
Доброкачесвенные или злокачественные новообразования могут локализоваться в различных отделах головного мозга. Приоритетным методом лечения патологии является удаление опухоли головного мозга проведением операции на мозг. Так как опухоль ограничена соседними тканями, ее развитие приводит к сдавливанию мозговых центров и функциональным нарушениям в соответствующих структурах. В 2% случаев новообразование становится причиной летального исхода.
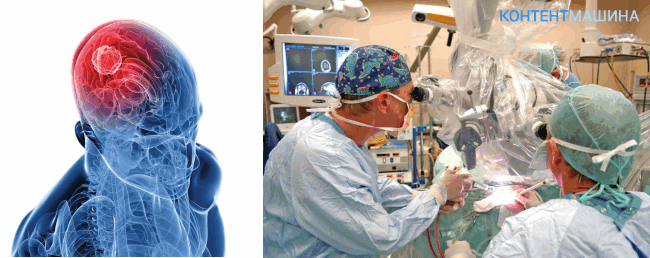
Показания и противопоказания к операции
Операция показана в следующих случаях:
- активно развивающаяся опухоль;
- опухоль, не имеющая тенденций к росту, но негативно влияющая на отделы мозга, т. е. сдавливает и блокирует сосуды, нервные стволы, рецепторы;
- новообразование расположено в легкодоступном сегменте мозга и вероятность развития осложнений после операции минимальна;
- доброкачественная опухоль, при развитии которой повышается шанс ее перерождения в злокачественную форму.
Несмотря на то, что только консервативное лечение практически в 100% случаев заканчивается летально, иногда врачи отказывают пациенту в операции.
Такое решение принимают в случаях, когда хирургическое вмешательство опасно из-за наличия фоновых патологий:
- пожилого возраста пациента;
- общего истощения организма;
- метастазов в окружающие ткани;
- опухоль находится в труднодоступном месте;
- прогноз выживаемости после удаления ниже, чем прогноз выживаемости с новообразованием.
Разновидности операции по удалению опухоли
При наличии опухоли в головном мозге требуется ее радикальное удаление. Из-за чего хирургическое вмешательство становится травматичным и, зачастую, невозможным. В особенности если рядом с новообразованием расположены жизненно важные отделы.
Но даже при условии максимального иссечения тела опухоли хирург должен провести процедуру не задев здоровые ткани.
Методы удаления опухолей головного мозга:
- трепанация черепной коробки;
- эндоскопия;
- стереотаксическая трепанация;
- иссечение отдельных костей черепа.
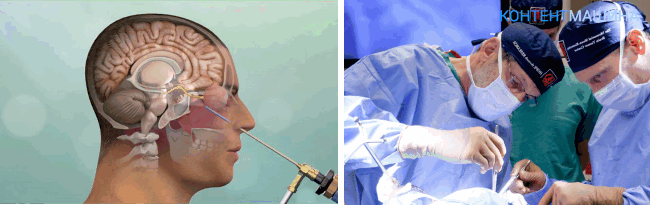
Трепанация черепа или краниотомия – это операция, при которой хирургический доступ к рабочей области формируют непосредственно на черепной коробке, создавая отверстие.
При создании прямого доступа для инструментов специалист удаляет часть костных тканей вместе с надкостницей.
Трепанация является классической методикой. Общая длительность процедуры составляет от 2 до 4 часов.
По завершении операции отверстие в черепе перекрывают ранее удаленным костным фрагментом и фиксируют при помощи титановых пластин и винтов.
ВНИМАНИЕ! Особенно опасны операции краниотомии с доступом в основании черепа — части черепа, поддерживающей нижние отделы головного мозга.
Эндоскопическая трепанация проводится при помощи эндоскопа, вводимого внутрь черепной коробки через небольшое отверстие.
Он оснащен микрооптическим оборудованием, подающим изображение на монитор и позволяющим контролировать ход операции.
По завершении основных манипуляций на головном мозге удаленные ткани вынимают из черепной коробки при помощи микронасоса или электропинцета.
Иссечение новообразования путем стереотаксической операции не требует открытого вмешательства.
Вместо привычного хирургического скальпеля используется луч гамма-излучения, фотонов или протонов. Этот световой пучок излучения разрушает опухоль.
Метод широко применяют при раке головного мозга.
ВНИМАНИЕ! Стереотаксическая операция безболезненна и не требует наркоза.
Операция является разновидностью краниотомии.
Во время хирургического вмешательства удаляют некоторые кости черепа для организации доступа к опухоли.
Но по завершении манипуляций костный лоскут не возвращают на место, а удаляют навсегда.
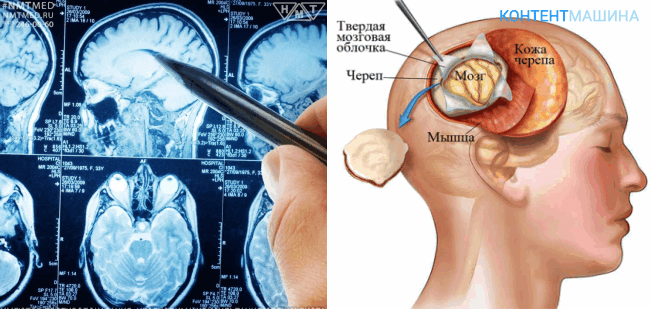
Подготовка к операции
Важнейший этап подготовки к операции – изучение опухоли и места ее локализации. А также разработка стратегии удаления опухоли головного мозга.
В медицине существуют две противоположные стратегии:
- иссечение тканей новообразования с полным сохранением функций мозга — чревато рецидивами;
- иссечение тканей новообразования в полном объеме, вплоть до здоровых тканей — высокий риск повреждения здоровых тканей мозга.
При наличии показаний перед хирургическим вмешательством проводят подготавливающие процедуры:
- понижение внутричерепного давления при помощи препаратов или уже на операционном столе, в ходе операции;
- стабилизация организма — действия, направленные на восстановление нормальных показателей давления, сердечной и легочной деятельности;
- биопсия — забор тканей новообразования с целью провести предварительные исследования изъятого материала.
В обязательном порядке все пациенты проходят следующие обследования:
- КТ;
- МРТ;
- флюорографию;
- ангиографию;
- анализы крови и мочи.
Проведение операции
В большинстве случаев удаление опухоли головного мозга требует операции с использованием общего наркоза.
Исключение составляет только стереотаксическое вмешательство.
Но иногда хирургу требуется, чтобы пациент не был погружен в сон и мог взаимодействовать с врачом. Специалист задает вопросы и проверяет, как функционируют центры, отвечающие за речь, восприятие, память и т.д.
С помощью йода врач наносит на голову пациента разметку. Обозначается линия, соединяющая уши и перпендикуляр от переносицы до черепного основания.
Полученные квадраты делятся на еще более мелкие сектора. В месте разреза также наносится разметка.
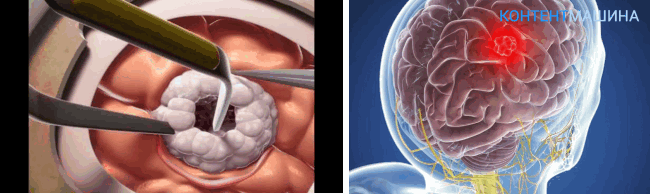
Когда приготовления завершены врач совершает надрез мягких тканей и запаивает кровоточащие сосуды посредством электрического тока. Затем костные ткани подлежат трепанации.
Когда костный фрагмент удален, хирург может удалить новообразование тупым методом. Сосуды, сообщенные с новообразованием, пересекаются и прижигаются.
Если опухоль оказалась слишком обширной или доступ был рассчитан неверно, врач может прибегнуть к вторичной резекции кости.
Если опухоль проросла в костную ткань, перед возвращением костного лоскута хирург пытается удалить с него ткани новообразования.
ВНИМАНИЕ! Если костный фрагмент поражен раковыми клетками, вместо иссеченной кости пациенту устанавливают титановый протез.
На финальном этапе операции титановый барьер или костный фрагмент закрепляются на черепе, а мягкие ткани сшиваются.
Техника проведение процедуры отличается от открытой методики.
Больной также находится под наркозом. В операционном зале находятся ЛОР и хирург.
Исходя из места расположения опухоли, хирургический доступ организуют через носовую полость или через искусственно сформированный ход в ротовой/носовой полости.
К опухоли поводят эндоскоп, передающий изображение на экран монитора. Аппараты УЗИ, рентген и МРТ обеспечивают дополнительный контроль.
ВНИМАНИЕ! Иногда введение или удаление эндоскопа приводит к развитию кровотечений. В таком случае, чтобы спасти пациента, врач может перейти к открытой операции.
На подготовительном этапе для пациента изготавливают индивидуальные иммобилизирующие элементы.
Затем создается трехмерная копия опухоли, которая позволяет рассчитать параметры облучения.
Лечение длится от трех до пяти дней. Один лечебный сеанс занимает от получаса до полутора часов. Наркоз и реабилитация не требуются.
Послеоперационный период
После операции больной минимум 24 часа находится в палате интенсивной терапии, где его состояние подвергается непрерывному мониторингу. Затем пациент поступает в отделение нейрохирургии.
Если в результате операции некоторые функции мозга были нарушены, пациент проходит социальную адаптацию и обучение различным навыкам.
В процессе реабилитации пациент должен придерживаться рекомендаций врача:
- регулярно менять повязки;
- не мочить волосистую часть головы до удаления скоб;
- не мыть волосы раньше чем через 2 недели после операции;
- минимум 3 месяца не летать самолетами;
- в течение года не заниматься спортом, подразумевающим получение и нанесение ударов;
- избегать ситуаций, провоцирующих стрессовые состояния;
- не контактировать с химикатами;
- не употреблять спиртные напитки.
Если была удалена доброкачественная опухоль, послеоперационная терапия сводится к приему лекарственных препаратов.
После удаления злокачественной больному может понадобиться лучевая или химиотерапия.
Возможные осложнения
Распространенными последствиями хирургических вмешательств на головном мозге считаются:
- эпилептические приступы;
- частичное нарушение функций мозга в отдельных сферах жизнедеятельности;
- падение зрения.
Такие симптомы связаны с нарушением связей в нервных волокнах. С помощью длительной медикаментозной и физиотерапевтической коррекции можно добиться полного восстановления функций ЦНС.
- паралич;
- расстройство работы ЖКТ;
- инфекционные поражения прооперированного участка;
- расстройство работы вестибулярного аппарата;
- нарушение речевой функции и памяти.
Расстройство высшей мозговой деятельности наблюдается лишь у 6% пациентов, перенесших операцию.
Удаление опухоли головного мозга может повлечь у пациентов рецидивирующие новообразования.
Шансы повторного развития опухоли выше при неполном удалении атипичных тканей.
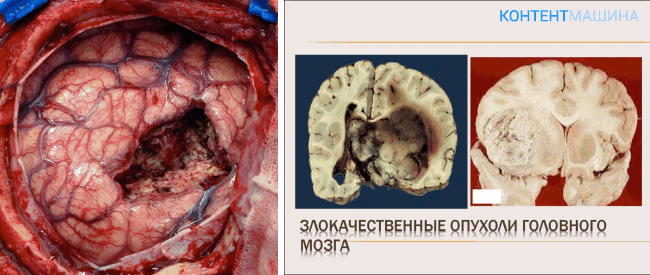
Опухоли костей черепа. разделяют на первичные и вторичные (прорастающие или метастатические), характеризующиеся доброкачественным или злокачественным ростом. Среди первичных доброкачественных опухолей костей свода черепа наиболее часто встречаются остеомы и гемангиомы. Остеома развивается из глубоких слоев периоста. Ее возникновение связано с нарушением эмбрионального развития и формирования кисти. При росте из наружной и внутренней пластинок коечного вещества образуется компактная остеома, а из губчатого вещества — губчатая (спонгиозная) или смешанная форма остеомы. Возможно также развитие остеоид-остеомы. Остеомы, как правило бывают одиночными, реже — множественными. В костях черепа.. преобладают компактные остеомы. Они характеризуются медленным ростом, клинически могут долго не проявляться, иногда их случайно обнаруживают при рентгенологическом исследовании. При наличии клинической симптоматики лечение оперативное — удаление остеомы. Прогноз благоприятный. Гемангиома костей черепа встречается редко. Локализуется в губчатом веществе лобной и теменных (реже затылочных) костей. В костях свода черепа. обычно развивается капиллярная (пятнистая) гемангиома, реже кавернозная или рацемозная форма. Клинически гемангиома часто протекает бессимптомно и выявляется случайно на рентгенограмме. При этом целость костной пластинки, что важно для лучевого или хирургического лечения, уточняется по данным аксиальной компьютерной томографии. Доброкачественные новообразования в мягких тканях головы могут вторично локально разрушать кости свода черепа. Дермоидные кисты располагаются обычно у наружного и внутреннего угла глаза, в области сосце видного отростка, по ходу сагиттального и венечного шва и др. Они находятся под апоневрозом, что обусловливает развитие узур кости череп, краевых дефектов блюдцеобразной формы с последующей полной деструкцией всех слоев кости. В редких случаях дермоидная киста развивается в диплоэ на рентгенограммах черепа.. видна полость с ровными стенками. Эозинофильная гранулема или болезнь Таратынова характеризуется локальной деструкцией кости, обусловленной внутрикостным развитием гранулем, состоящих из гистиоцитарных клеток и эозинофилов. Обычно выявляется солитарная гранулема кости, реже — несколько очагов, и очень редко — множественные поражения скелета. Наиболее часто эти изменения локализуются в плоских костях черепа и в бедренной кости. Могут поражаться плоские кости таза, ребра, позвонки, челюсти.Лечение доброкачественных опухолей хирургическое. Прогноз благоприятный. Холестеатома может располагаться в мягких тканях головы, чаще всею под апоневрозом. При этом образуются обширные дефекты наружной костной пластинки и диплоэ с четкими фестончатыми краями и краевой полосой остеосклероза. Холестеатома, располагающаяся в диплоэ, рентгенологически идентична дермоиду или тератоме. Лечение оперативное. Прогноз благоприятный. К первичным злокачественным опухолям костей свода черепа.. относят остеогенную саркому. Однако чаще встречается вторичная саркома, развивающаяся из надкостницы, твердой оболочки головного мозга, апоневроза и околоносовых пазух. Саркомы развиваются в молодом возрасте, отличаются большими размерами и незначительной склонностью к распаду, быстро прорастают твердую мозговую оболочку и дают метастазы. На рентгенограмме очаг поражения имеет неровные очертания, с пограничным остеосклерозом; при прорастании опухоли за пределы коркового вещества появляется лучистый периостит в виде веерообразно расходящихся костных спикул. Так как остеогенная саркома развивается из примитивной соединительной ткани, способной к образованию кости и опухолевого остеоида, то в рентгенологической картине сочетаются остеолитические и остеобластические процессы, что отчетливо видно на компьютерных томограммах. Назначают противоопухолевые средства и лучевую терапию, в ряде случаев показано оперативное лечение. Кости свода черепа поражаются при миеломной болезни в виде солитарного очага (плазмоцитомы), реже наблюдается диффузное поражение. Одновременно могут выявляться патологические очаги в ребрах, костях таза, позвоночнике, трубчатых костях, грудине. Характерно нарушение белкового обмена в виде парапротеинемии: по увеличению количества глобулинов дифференцируют a-, b- и g-плазмоцитомы. Иногда опухоль прорастает в прилежащие ткани (например, в твердую оболочку головного мозга). Основным клиническим симптомом являются боли в пораженных костях. Диагноз устанавливают на основании клинических и лабораторных данных, результатов исследования пунктата костного мозга и рентгенологической картины. Лечение заключается в назначении противоопухолевых средств и проведении лучевой терапии. Иногда показано оперативное вмешательство. Прогноз неблагоприятный. Метастазирование в кости свода черепа наблюдается при первичном раке легкого, молочной железы, щитовидной и паращитовидной желез, почки, предстательной железы. Очаги деструкции кости локализуются в губчатом веществе кости и имеют широкую зону склероза, которая отодвигается кнаружи по мере увеличения метастаза. Метастазы аденокарциномы почки характеризуются локальной деструкцией кости с образованием узлов интра- и экстракраниально. Множественные литические мелкоочаговые метастазы разной конфигурации в костях свода черепа напоминающие множественные очаги при миеломной болезни, наблюдаются при злокачественной хромаффиноме надпочечников, средостения, печени. . Абсцесс головного мозга
Пороки развития костей черепа.
Внутричерепная киста
Гидроцефалия.
Гиперкинез
Детский церебральный паралич
Краниовертебральные аномалии
Невриномы
Опухоли мозжечка
Опухоли 4 желудочка
Опухоли боковых желудочков мозга
Опухоли больших полушарий головного мозга.
Опухоли задней черепной ямки у детей
Опухоли костей черепа
Опухоли спинного мозга
Опухоли ствола мозга
Повреждений отдельных периферических нервов
Посттравматическая гидроцефалия
Родовые кровоизлияния новорожденных
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
Спинномозговые грыжи
Эпилепсия посттравматическая
Эпилепсия
артериальные аневризмы и артериовенозные мальформации



Copyright © 2009-2016
Клиника нейрохирургии детского возраста
HМИЦ им. В.А. Алмазова
Дизайн:
Прокошева! О


ПОМОЩЬ ДЛЯ ГОСПИТАЛИЗАЦИИ В HМИЦ им. В.А. Алмазова
Уважаемые родители больных детей!
Мы получаем сведения от больных о сложности получения направления для лечения в нашем учреждении. Наше отделение в течении 75 лет (с 1938г) оказывает нейрохирургическую помощь детям. И в наши дни мы полны решимости продолжать эти традиции.
В случаях, если у Вас при решении вопросов лечение ребёнка для госпитализации в HМИЦ им. В.А. Алмазова (отделение нейрохирургии детского возраста) возникают проблемы в получении НАПРАВЛЕНИЯ ( квоты ) на высокотехнологичный вид помощи (ВМП), специализированной медицинской помощи (СМП) или другие нейрохирургические операции – рекомендуем сообщать об этом нам на наш сайт или по телефону:
+7 (905) 271-97-15 , мы поможем Вам решить эти вопросы.
С уважением,
руководитель отделения
профессор
Вильям Арамович Хачатрян
Заседание редакционного совета, посвященного IV номеру журнала..
Заседание редакционного совета, посвященного IV номеру журнала, планируется на 18 апреля 2019 г. в 15:00 в конференц. зале РНХИ им. А.Л. Поленова. Участие иногородних членов Редколлегии и Редсовета возможно обеспечить через интернет (по Скайпу) в режиме On-line.
С уважением,
главный редактор, профессор Хачатрян В.А.
секретарь Самочерных К.А.
Удаление опухоли костей черепа доброкачественного характера (остеомы, гемангиомы, хондромы, гломусной опухоли, дермоида) обычно требуется в случаях, когда неоплазия растет внутрь черепной коробки и начинает сдавливать структуры головного мозга. Наиболее сложны хирургические подходы к новообразованиям в области основания черепа, поскольку они расположены вблизи жизненно важных структур ствола головного мозга. Удаление злокачественной опухоли костей черепа (остеосаркомы, хондросаркомы) стремятся провести как можно более радикально, сочетают с пред- и послеоперационной лучевой и химиотерапией.
Удаление опухоли костей черепа доброкачественного характера (остеомы, гемангиомы, хондромы, гломусной опухоли, дермоида) обычно требуется в случаях, когда неоплазия растет внутрь черепной коробки и начинает сдавливать структуры головного мозга. Наиболее сложны хирургические подходы к новообразованиям в области основания черепа, поскольку они расположены вблизи жизненно важных структур ствола головного мозга. Удаление злокачественной опухоли костей черепа (остеосаркомы, хондросаркомы) стремятся провести как можно более радикально, сочетают с пред- и послеоперационной лучевой и химиотерапией.
Показания
Показанием к удалению инвазийной (растущей внутрь черепа) доброкачественной опухоли является ее большой размер и сдавление прилежащей области головного мозга с появлением характерной неврологической симптоматики. Часто производится удаление новообразований основания черепа, поскольку они даже при небольших размерах могут вызывать поражение ядер черепных нервов или сдавление ствола мозга. Возникновение осложнений воспалительного характера (остеомиелит, абсцесс) также считается показанием к иссечению неоплазии. Удаление растущей наружу доброкачественной опухоли выполняется по косметическим соображениям.
При небольших размерах доброкачественного новообразования и отсутствии осложнений операция не производится, осуществляется наблюдение пациента неврологом в динамике. Радикальное иссечение злокачественных опухолей костей черепа нередко сопряжено со значительными затруднениями или невозможно. В подобных случаях проводится частичное удаление неоплазии в сочетании с химиотерапией и лучевой терапией. В качестве противопоказаний рассматриваются значительная распространенность опухолевого процесса, метастазирование, пожилой возраст больного, наличие тяжелой соматической патологии.
Методика проведения
Небольшие доброкачественные опухоли костей иссекают под местной анестезией, в остальных случаях используют общий наркоз. Хирургический доступ зависит от расположения новообразования. Удаление большинства доброкачественных неоплазий производится путем их резекции в пределах здоровых тканей. Проведение менее радикальных операций, например экскохлеации – выскабливания опухоли, повышает риск возникновения рецидива заболевания. Полное удаление хондром не всегда возможно из-за их прорастания в близлежащие структуры ствола головного мозга. Радикальное удаление гломусных новообразований требует широкой резекции пирамиды височной кости и выделения неоплазии в области шеи. Поскольку гломусные опухоли распространяются вдоль сосудистых стволов и хорошо кровоснабжаются, их удаление сопряжено с большой кровопотерей, для уменьшения которой проводят эмболизацию питающих сосудов.
Операции при злокачественных новообразованиях зачастую являются паллиативными, заключаются в удалении части неоплазии для уменьшения ее давления на подлежащие структуры головного мозга. В таких случаях производят как можно более полную расширенную резекцию пораженной кости со значительным участком здоровой на вид костной ткани, в которой могут содержаться отдельные опухолевые клетки. Результативное иссечение метастатических опухолей возможно при условии, что метастатический узел является одиночным. После иссечения злокачественного или доброкачественного новообразования при отсутствии противопоказаний выполняют пластику дефекта кости, образовавшегося в результате резекции. Затем осуществляют ушивание мягких тканей и кожи. Швы снимают на 6-7-й день после хирургического вмешательства. В послеоперационном периоде проводят профилактическую антибиотикотерапию, при необходимости — лучевую и химиотерапию.
Осложнения
Серьезным осложнением является рецидив новообразования, часто требующий повторной операции. В некоторых случаях рецидивирование опухоли увеличивает риск ее малигнизации. Иссечение неоплазии, расположенной в основании черепа, может осложниться парезом гортани, синдромом Горнера, поражениями IX, X, XI, XII черепно-мозговых нервов, острым нарушением кровообращения головного мозга (ишемический, геморрагический инсульт). Возможно возникновение ликвореи, развитие менингита и других осложнений, характерных для операций на черепе.
Формирование клеток физиологических тканей подвержено разнообразным нарушениям, в результате чего образуются опухоли. Они могут быть доброкачественными и злокачественными. Первый вид обычно никак не отражается на работе других систем и органов. Одним из таких новообразований является остеома лобной кости.
Что такое остеома?
Остеома – это доброкачественное новообразование скелета, продуцирующее костную ткань. Растет крайне медленно и никогда не перерождается в злокачественную опухоль. Располагается чаще всего на костях черепа и лицевом скелете, плечевых, бедренных костях, а также на концевых фалангах больших пальцев стоп.
Какие бывают остеомы:
- твердые;
- губчатые;
- мозговидные.
Согласно другой классификации, различают два вида остеом:
- гиперпластические – развивающиеся из костной ткани;
- гетеропластические – развивающиеся из соединительной ткани.
Как правило, остеому легко обнаружить на каком-либо участке черепа, хотя она может располагаться и внутри кости. На черепе остеомы размещаются преимущественно в затылочной, лобной костях либо в стенках верхнечелюстных пауз. В области головы обычно возникают новообразования из твердой костной ткани. А в трубчатых костях локализуются опухоли, происходящие из губчатого вещества.
Если остеома располагается на внешнем участке кости, то она обнаруживается как плотное неподвижное образование с гладкой блестящей поверхностью. В этом случае опухоль является лишь косметическим дефектом без болевого синдрома. При надавливании пальцами неприятных ощущений также не возникает.
Остеома, растущая на внутренних стенках черепного свода, может беспокоить следующими проявлениями:
- головные боли;
- судорожные припадки;
- нарушение памяти;
- высокое внутричерепное давление.
Если внутреннее образование проросло в область глазницы, то первым делом проявляется глазная симптоматика. Например, глазное яблоко может смещаться в сторону, выпячиваться, становиться менее подвижным. В случаях когда опухоль закрывает носослезный канал, слезный мешок может воспалиться.

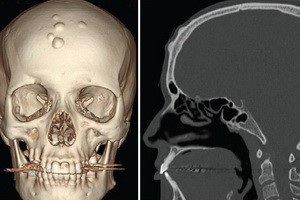
Чаще всего остеомы диагностируют путем МРТ головы или рентгенологического исследования. На снимке можно заметить затемнение и четкие границы новообразования. Опытный специалист определит размеры остеомы и ее соотношение с другими областями черепа. Рентген обязательно делается в двух проекциях.
Для того чтобы уточнить диагноз при остеомах придаточных пазух носа и внутренних поверхностей черепных костей, прибегают к компьютерной томографии.
Опухоль зачастую локализуется в лобной пазухе. Врач может заподозрить такую остеому, если пациент постоянно испытывает головную боль в области одной из лобных пазух, у него изменился тембр голоса или нарушилось зрение на одном глазу.
Получить бесплатную консультацию
Консультация ни к чему Вас не обязывает
Лечение: хирургическое удаление опухоли
Остеомы лечатся только хирургическим путем. Операция показана при наличии ярко выраженных косметических дефектов либо при компрессии окружающих анатомических структур, вызванной остеомой.
Удалением опухоли занимается хирург-онколог. Если опухоль небольшая и не сдавливает при этом соседние анатомические образования, с оперативным вмешательством не спешат. В это время пациенту желательно наблюдаться у врача, регулярно проходить томографию или рентгенологическое исследование черепа. Также стоит проконсультироваться с нейрохирургом.
Если же остеома проявляется глазной симптоматикой, неврологическими признаками, чувством распирания, повышением давления, частыми и интенсивными головными болями, опухоль удаляют.
Чем меньше образование, тем меньше проблем принесет хирургическое вмешательство. Небольшие новообразования удаляют эндоскопическим методом. Они фрагментируются под наркозом и удаляются по частям. Крупные опухоли могут потребовать трепанации кости черепа с обязательным удалением пластины здоровой кости, прилежащей к остеоме. Этот костный участок затем замещается титановой пластиной.
После удаления остеомы, как и после любой операции, пациенту необходим реабилитационный период. Сначала реабилитация проходит в хирургическом стационаре, где принимаются меры по предотвращению вторичной инфекции и ускорению процессов регенерации тканей. Следующий этап предполагает организацию правильного режима работы и отдыха, назначение специальной кальциевой диеты.
При остеоме лобной кости важно не допустить появления простудных заболеваний, хотя бы в первые полгода после операции.
Некоторые советуют применять сок чистотела. Растение собирают в мае, во время его цветения, так как в эту пору оно наиболее полезно. Чистотел измельчают на мясорубке, отжимают сок и переливают его в банку. Средство должно бродить под закрытой крышкой в течение полумесяца. Затем полученным соком смазывают место опухоли, а также употребляют внутрь ежедневно по несколько капель.
Как бы там ни было, не стоит заниматься самолечением во избежание возможных осложнений. При обнаружении первых симптомов остеомы лобной кости нужно обратиться к врачу, пройти диагностику, а затем уже принимать решение о способе лечения.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование головы в нашем центре
Читайте также:


