Туб спондилит заразен ли
Туберкулёз костей и суставов – это хроническая инфекционно-воспалительная патология опорно-двигательной системы человека с преимущественным поражением позвоночника, возбудителем которой является микобактерия Коха. Заболевание характеризуется формированием специфических гранулём, приводящее к значительному разрушению костей и суставов.
Неспецифичность симптомов затрудняет диагностику на начальных стадиях болезни. У большинства пациентов с момента развития первых клинических признаков туберкулёзного поражения до постановки правильного диагноза в среднем проходит более одного года, что, как правило, неблагоприятно сказывается на течении и исходе заболевания.
Туберкулёз позвоночника (спондилит) уверенно удерживает лидирующую позицию среди всех локализаций костно-суставной патологии, вызываемой микобактерией Коха, составляя более 50% от всех заболевших.
Статистика по заболеваемости
За последние десять лет существенно выросло количество взрослых людей, у которых диагностируют впервые выявленный туберкулёз позвоночника. Имеются подтверждённые данные, указывающие, что мужчины болеют туберкулёзным спондилитом чаще, чем женщины. Согласно статистике, наиболее часто поражается грудной отдел позвоночного столба (60%). В то же время область поясницы страдает примерно в 30% случаев. В шейном и крестцовом отделах патологический процесс развивается у 5% пациентов.
Ранее поражение сразу нескольких отделов позвоночного столба встречалось довольно-таки редко. Сейчас же этот показатель вырос до 10%. У впервые диагностированных пациентов, как правило, выявляется патологический очаг в телах 2–3 позвонков (более 60%). Разрушение только одного позвонка наблюдается примерно в 3% случаев. При достаточно продолжительном течении заболевания отмечается повреждение 8–10 и более позвонков. Ограниченное разрушение отростков позвонков (остистых, поперечных, суставных) развивается крайне редко.
Результаты современных клинических исследований демонстрируют увеличение числа людей, болеющих одновременно туберкулёзом позвоночника и другой активной формой (лёгких, почек, кишечника и др.).
Можно ли заразиться от больного с туберкулёзным спондилитом?
Многих людей вполне резонно интересует вопрос о том, заразен ли человек, страдающий туберкулёзом позвоночника или нет. Если наблюдается изолированное поражение позвоночного столба или других костей без сочетания поражения, например, лёгких, то нет. В таких случаях больной не может быть источником инфекции, поскольку он не выделяет микобактерии Коха в окружающую среду.
Туберкулёз костей и суставов, особенно поражение позвоночника, требует длительного, систематического и непрерывного лечения.
Что предрасполагает к развитию болезни?
Выделяют достаточно большое число факторов, которые способствуют повышению риска заболеть туберкулёзом позвоночника. Тем не менее невозможно отвергать тот факт, что подавляющее большинство больных с туберкулёзным спондилитом и другими формами заболевания находятся в тяжёлых социально-экономических условиях проживания. Какие же ещё можно выделить факторы, предрасполагающие к развитию болезни:
- Тесное взаимодействие в быту или на работе с больным, имеющим активную форму туберкулёза.
- Различные болезни и патологические состояния, приводящие к снижению иммунитета, и создающие благоприятные условия для проникновения в организм микобактерии Коха.
- Весьма тяжёлые физические нагрузки.
- Плохие условия проживания.
- Скудное ограниченное питание (крайне пагубно сказывается недостаток белковой пищи).
- Вредные привычки (регулярное курение, длительное употребление алкогольных напитков и наркотических средств).
- Переохлаждение.
- Травматизация спины (ушибы, вывихи, переломы костей).
Несмотря на то что основную группу риска составляют лица без определённого места жительства, иммигранты и переселенцы, в последнее время нередко фиксируют случаи болезни среди достаточно успешных слоёв населения.
Клиническая картина
Наиболее часто на ранних стадиях заболевание протекает практически бессимптомно. В большинстве случаев при туберкулёзе позвоночника (или другой костной локализации) достаточно долго наблюдаются неспецифические клинические симптомы, не позволяющие своевременно заподозрить столь грозную и опасную инфекционную патологию. Тем не менее какие же симптомы будут характерны у взрослых, страдающих туберкулёзом позвоночника:
- Продолжительное повышение температуры в пределах 37,0–37,5 °C.
- Быстрая утомляемость.
- Значительное снижение работоспособности как в физическом, так и в умственном плане.
- Повышенное потоотделение во время сна.
- Боль в спине различной интенсивности: от умеренной и тянущей до остро выраженной и невыносимой. По локализации примерно соответствует месту расположения патологического очага. Болезненные ощущения могут усиливаться при движении туловищем (поворотах, наклонах), при поднятии и переносы тяжестей, кашле и т. д. Кроме того, в больше половины случаев хронические тянущие боли в спине являются единственным симптомом туберкулёза позвоночника у взрослых.
- Деформация позвоночника и ограничение его подвижности.
- При сдавлении нервных корешков или спинного мозга вследствие разрушения позвонков будут наблюдаться характерные неврологические симптомы, связанные с нарушением разных видов чувствительности и двигательной активности. В зависимости от тяжести прогрессирования и уровня поражения позвоночного столба могут отмечаться потеря всех видов чувствительности и развитие параличей (полное обездвиживание конечностей).
Первостепенное значение при выборе метода лечения туберкулёза позвоночника имеет выраженность клинических симптомов и стадия заболевания.
Диагностика

Для постановки правильного диагноза необходимо использовать все доступные методы обследования. Наибольшую информативность представляют собой инструментальные виды диагностики. Если есть клинические данные, указывающие на туберкулёзное поражение костей и суставов, то необходимо провести:
- Рентгенографию.
- Компьютерную томографию.
- Магнитно-резонансную томографию.
- Ультразвуковое исследование.
- Биопсию патологического очага с дальнейшим гистологическим исследованием.
При подозрении на туберкулёз костей во время проведения диагностических мероприятий важнейшую роль играет определения распространённости патологического процесса в позвоночнике. На основании этого и с учётом клинических симптомов будет выбираться оптимальная тактика лечения. Распространённость туберкулёзного процесса определяется числом повреждённых позвонков:
- Ограниченное поражение – это туберкулёзный остит, который характеризуется единичным очагом, расположенным в пределах одного позвонка или позвоночно-двигательного сегмента (ПДС). ПДС – анатомо-функциональный комплекс, представляющий собой два смежных позвонка, межпозвоночный диск, находящийся между ними, и соответствующий связочно-суставной аппарат на этом уровне.
- Распространённым поражением считается определения туберкулёзного очага в двух и более рядом располагающихся ПДС.
- Множественным называют поражение двух и более не рядом располагающихся позвоночно-двигательных сегментов.
- Туберкулёз двух и более органов, относящихся к различным системам организма, является сочетанной формой заболевания.
Лечение
Главной задачей лечения туберкулёза позвоночника как у взрослых, так и у детей является не только ликвидация всех патологических очагов инфекции, но и избавление от клинических симптомов болезни, максимальное восстановление функциональности и качества жизни пациента. Критерии эффективности лечения туберкулёза позвоночника:
- Отсутствие клинических симптомов и лабораторных признаков, свидетельствующих о наличии инфекционно-воспалительного процесса.
- Исчезновение рентгенологических признаков, указывающих на поражение позвоночного столба.
- Восстановление функциональной активности.
- Возвращение к трудоспособности.
Лечением пациентов, страдающих туберкулёзом позвоночника, должны заниматься исключительно врачи-специалисты (фтизиатры, хирурги, ортопеды, невропатологи), которые несут всю полноту ответственности за правильность и результативность назначенной терапии.

Одним из основных методов лечения всех форм туберкулёза является химиотерапия, которая заключается в использование специфических лекарственных препаратов, способных уничтожить микобактерию Коха. Терапевтический курс противотуберкулёзными препаратами носит весьма продолжительный и регулярный характер. Базовыми или основными препаратами против этой инфекционно-воспалительной патологии считаются:
- Изониазид.
- Рифампицин.
- Пиразинамид.
- Этамбутол.
- Стрептомицин.
Если отмечается устойчивость к вышеописанным лекарствам, прибегают к применению резервных препаратов, таких как канамицин, этионамид, циклосерин, фторхинолоны и др. В ряде случаев целесообразно использовать комбинированные противотуберкулёзные лекарственные средства. Торговые названия некоторых из них:
- Рифинаг.
- Фтизопирам.
- Тубовит.
- Ломекомб.
- Римкур.
Режим проведения химиотерапии и выбор оптимальной комбинации противотуберкулёзных препаратов определяет исключительно лечащий врач. Менять схему терапии или заниматься самолечением категорически запрещается. Индивидуальный курс химиотерапии может быть назначен только после получения данных о чувствительности микобактерии Коха к определённым лекарственным препаратам. Несоблюдение режима приёма препаратов зачастую приводят к развитию лекарственной устойчивости возбудителя и неэффективности терапии.
Кроме того, для лечения туберкулёза позвоночника активно применяют различные физиотерапевтические методы, среди которых электрофорез, фонофорез, лазерная терапия, магнитотерапия. Чтобы ускорить процесс выздоровления, физиопроцедуры могут назначить в подострую стадию заболевания или в восстановительный период после хирургического вмешательства.
Абсолютным показанием для проведения оперативного лечения являются все клинические формы активного туберкулёза позвоночника и их осложнения. Как правило, осуществляют удаления разрушенных позвонков, которые подверглись туберкулёзному воспалению. Затем проводят реконструкцию и пластику поражённых позвоночно-двигательных сегментов.
Профилактика

Специфической мерой профилактики этого смертельно опасного заболевания является повсеместное использование противотуберкулёзной вакцинации. В более чем 60 стран мира прививка от туберкулёза вакциной БЦЖ считается обязательной. В то же время официально рекомендуется в почти 120 странах. На сегодняшний день более 2 миллиардам человек была проведена прививка БЦЖ.
Первичная вакцинация должна проводиться на первой недели жизни ребёнка. Повторная осуществляется детям в 7 и 14-летнем возрасте, у которых отрицательная реакция на пробу Манту.
Люди, которые имеют высокий риск заражения (например, медицинские работники противотуберкулёзных учреждений или члены семьи, контактирующие с больным), должны регулярно проходить химиопрофилактику. Режим применения противотуберкулёзных препаратов даже для профилактических целей назначает только врач-фтизиатр. Как показывает клинический опыт, профилактический приём противотуберкулёзных лекарственных средств позволяет снизить заболеваемость в 5–6 раз.
Не стоит забывать, что нормальные условия проживания, сбалансированное питание, нормализация труда и отдыха, прохождение плановых медицинских осмотров также играют одну из главных ролей в рамках профилактики всех форм туберкулёза.
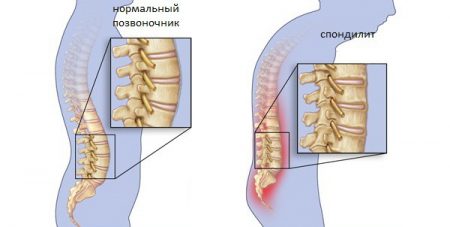
Туберкулезный спондилит – это патологические изменения в позвоночнике, вызванные инфекционным возбудителем. Недуг имеет хроническое течение. Проявляется болезнь Потта интенсивным спазмом в области спины и нарушением функциональной активности пораженных позвонков.

Причины и классификация по МКБ-10
Туберкулезным спондилитом чаще всего страдают дети и подростки. У взрослых это заболевание встречается крайне редко. Зависимость между половой принадлежностью и частотой случаев инфицирования не установлена.
Без надлежащего лечения болезни Потта, прогноз будет крайне негативным, вплоть до смертельного исхода.
Инфекционный возбудитель , микробактерия туберкулеза, больше известная как палочка Коха. Проникает она в структуру позвонка через кровеносное русло из первичного участка воспаления, который находится в толще легочной ткани.
Палочка Коха визуально выглядит ровной или извитой, размер которой в длину составляет 10 мкм, а в ширину 0,4-0,6 мкм. Проникая в тело позвонка, она начинает активно размножаться. Период от попадания бактерии в толщу позвонка до возникновения первых клинических проявлений заболевания может длиться до двух лет.
Результат такого вида жизнедеятельности туберкулезной палочки – полное разрушение или деформация позвонка и прилегающего к нему межпозвоночного диска (остеомиелит). Впоследствии там образуется замкнутый фиброзной оболочкой гнойный экссудат (абсцесс). Далее инфекция переходит на соседний позвонок и начинает разрушать и его.
Предрасположены к развитию туберкулеза позвонков следующие категории лиц:
- находящиеся в зоне эпидемии,
- имеющие хронические патологии внутренних органов и систем,
- живущие в неблагоприятных санитарно-гигиенических условиях,
- дети и подростки,
- имеющие нарушения эндокринной системы,
- перенесшие операцию по имплантации органов,
- проходящие лечение гормональными препаратами,
- имеющие какое-либо злокачественное новообразование.
По локализации различают следующие виды туберкулезного спондилита позвоночника (МКБ-10):
- туберкулез шейного отдела,
- туберкулез грудного отдела,
- туберкулез поясничного отдела.

Симптомы, связанные с поражением нервов или спинного мозга, бывают ранними и поздними. Ранние нарушения такого характера проявляются в острый период болезни. Если вовремя оказать медицинскую помощь в таком случае, эти патологические признаки к моменту полного выздоровления бесследно исчезнут. Поздние парезы, параличи и ригидность мышц, которые проявляются не раньше, чем через год после обострения болезни, имеют серьезные осложнения и могут стать в дальнейшем причиной ограничения подвижности.
Диагностика
При подозрении специалистом туберкулезного спондилита, пациенту назначается ряд лабораторных исследований:
- общие анализы мочи и крови,
- анализ крови, показывающий уровень глюкозы,
- биохимические анализы крови,
- протеинограмма,
- ревмапробы.
Для постановки диагноза больному дополнительно могут назначить биопсию в зоне распространения с дальнейшим исследованием биоматериала на выявления туберкулезных микобактерий.
Также к пациенту применяются следующие методы диагностики заболевания:
- рентген позвоночника,
- компьютерная томография,
- магнитно-резонанстное исследование,
- УЗИ-диагностика позвоночника.
После сбора анамнеза, изучения жалоб, проведения объективного осмотра пациента и анализа рентгенологических признаков заболевания, врач проводит дифференциальную диагностику. Обычно она координируется с фтизиатром, хирургом-ортопедом, ревматологом и невропатологом.
Характер клинических проявлений заболевания зависит от фазы развития. Подробно рассмотрим каждую из них.
- Предспондилитическая фаза. Стадию можно охарактеризовать как латентную. В этот период в толще позвонков образовываются единичные гранулемы. Распространение инфекции ограничено телом позвонка, поэтому инфицированный больной не ощущает каких-либо спазмов в спине. Могут появиться симптомы общего недомогания: лихорадка, потеря аппетита, боль в мышцах, потливость, у детей , капризность.
- Спондилитическая фаза. Для этой стадии характерно разрушение гранулемы с повреждением позвонка и дальнейшее развитие инфекции. Проявляются основные симптомы туберкулезного спондилита: сильные боли в спине, нарушение двигательной активности, головокружение и шаткость походки, онемение рук, ног.
- Постспондилитическая фаза. Острый патологический процесс начинает спадать. Клиника обусловлена нормализацией общего состояния организма и затиханием болей в спине. Становятся очевидны последствия инфекционного поражения позвоночника, такие как искривления и неврологические симптомы.
- Что такое серонегативный спондилоартрит и как он проявляется
- Почему появляется кашель при остеохондрозе
- Как избавиться от мигрени при остеохондрозе
Лечение
При недуге позвоночника показано лечение, сочетающее медикаментозную и фитотерапию со специальной программой реабилитации. При обращении за медицинской помощью на ранних стадиях болезни, значительно сокращается риск возникновения постпондилических осложнений.
Лечение туберкулезного спондилита должно проводиться в специализированных диспансерах. Человек, страдающий этим заболеванием, может быть заразен. Самолечение в данном случае невозможно, потому что это может быть опасно для больного и окружающих.
Медикаментозная терапия заболевания охватывает несколько направлений: этиотропное и симптоматическое. 
Этиотропное лечение. Терапия устраняет причины заболевания, уничтожает инфекционный возбудитель. Для этого назначают: внутрь таблетки рифампицина, изониазида, и подобные антибактериальные макропрепараты, а также внутримышечные инъекции стрептомицина. Длительность терапии , от 2 до 6 месяцев.
Симптоматическое лечение. Терапия направлена на облегчение симптомов заболевания. Она представлена нестероидными противовоспалительными и гормональными препаратами, мышечными релаксантами и витаминами.
Если консервативные методы лечения не оказываются достаточно эффективными, а инфекция продолжает активно разрушать позвонки, то назначают хирургическое лечение. Операция может помочь в случае формирования больших абсцессов, сдавливающих спинной мозг или нервные корешки.
После хирургического лечения наступает длительный курс реабилитации, в течение которого больному необходимо носить специальный корсет и посещать занятия ЛФК.
Для пациентов с болезнью Потта весьма эффективным бывает санаторно-курортное лечение.
Человеку, страдающему спондилитом, необходимо грамотно организовать режим нагрузок и отдыха, чаще гулять (лучше вне городского массива), отказаться от вредных привычек (алкоголь, курение).
Внимание нужно обратить на рацион питания. Принимать пищу при таком диагнозе необходимо не реже пяти раз в день. Рацион должен быть высококалорийным и обогащенным витаминами.
В процессе лечения болезни Потта можно прибегнуть к дополнительным методам, таким как фитотерапия. Далее следует описание рецептов природных лекарств, которые доказали свою эффективность в борьбе с туберкулезом позвоночника. Применение какого-либо из этих средств следует согласовать со своим лечащим врачом.
Свежевыжатый сок из моркови и сельдерея принимают по 100 мл до еды один раз в день.
Шиповник можно запарить или добавлять в чайник вместе с заваркой.
Эффективен при туберкулезе позвонков настой из зверобоя. Для его приготовления нужно 10 г травы залить 250 мл кипятка и дать настояться 20 минут. После этого жидкость отделяют от заварки. Принимать такое средство следует 3 раза в день по 1 ст. л. после принятия пищи.
Полезно использовать при болезни Потта смесь из грецких орехов и меда. Чтобы ее приготовить, нужно соединить 3 ст. л. измельченных в блендере орехов с 1 ст. л. меда. Принимать необходимо два раза в день по 1 ст. л. утром и вечером.
Осложнения и последствия
Возможные осложнения туберкулезного спондилита:
- ограничение функциональной активности позвоночника и его искривление, а также формирование горба,
- нарушение или абсолютная потеря чувствительности верхних или нижних конечностей,
- дисфункция мочевого пузыря у ребенка и реже у взрослого,
- нарушение перистальтики кишечника,
- понижение или потеря репродуктивной способности.
Для того чтобы избежать подобных патологических симптомов, необходимо при появлении у себя первых симптомов заболевания обращаться за помощью к специалисту и в точности выполнять все назначения.
Профилактика
Профилактические меры направлены на раннее выявление заболевших и предотвращение распространения инфекции, и развития эпидемии. К таким мерам относятся:
- регулярное прохождение флюорографии в рамках профосмотра,
- соблюдение правил личной гигиены,
- улучшение жилищно-бытовых условий,
- просветительская деятельность среди населения.
Туберкулезный спондилит , опасное заболевание, которое проявляется не только тяжелым клиническим течением, но и рядом губительных для здоровья явлений. Но своевременная диагностика и грамотное лечение могут предотвратить появление серьезных последствий.

Одним из опасных хронических инфекционных заболеваний при котором происходит нарушение функциональности позвонков, является туберкулезный спондилит, который также известен под названием болезнь Потта.
Среди различных форм костного туберкулеза спонидилит встречается в 70% случаев.
Эта патология сопровождается сильными болями в спине, развитием серьезных неврологических нарушений, деформациями позвоночника.
Чаще всего этот недуг поражает детей дошкольного возраста и подростков. Кроме того оно может наблюдаться у людей с пониженным иммунитетом.
При отсутствии своевременного лечения болезнь может иметь крайне неблагоприятный прогноз, включая летальный исход. Очень важно вовремя распознать его развитие и предпринять необходимые терапевтические и профилактические меры.
Что это такое?
Туберкулезным спондилитом называют патологические изменения, происходящие в позвоночнике. Они бывают вызваны инфекционным возбудителем. По этой причине данный недуг относят к хроническим инфекционным патологиям.
Развитие болезни происходит по причине заражения туберкулезной палочкой, известной как палочка Коха. Название недуга – болезнь Потта – было дано в честь имени врача, который первым описал его клинические признаки еще в конце XVIII в. Болезнь чаще всего носит хронический характер. В большинстве случаев пациенты жалуются на интенсивные спазмы в области спины и проблемы с функционированием пораженных позвонков.
Развитие недуга начинается с проникновения в структуру позвонков палочки Коха. Чаще всего она попадает из кровеносного русла, но также может распространяться через лимфу или контактным путем, благодаря которому перемещается от первичного участка воспаления, расположенного в легочных тканях.
На вид она может выглядеть ровной или извилистой. Ее длина может достигать 10 мкм, в ширина 04,06 мкм. После попадания в позвоночник палочка активно размножается. Этот период иногда занимает до двух лет, по прошествии которых больной может впервые заметить клинические признаки.
Результатом размножения туберкулезной палочки становится полное разрушение или деформация позвонков, а также межпозвоночных дисков, прилегающих к нему. Затем происходит образование замкнутой фиброзной оболочки вокруг гнойного экссудата (абсцесса).

После этого инфицирование перемещается на соседние позвонки, которые также постепенно разрушает. Данные процессы приводят к образованию компрессионных переломов и деформированию позвоночника. У детей может начаться формирование горба.
По характеру локализации различают следующие виды туберкулезного спондилита:
- шейный;
- грудной;
- пояснично-крестцовый.
В любом из этих сегментов может возникнуть данная патология.
Туберкулезный спондилит наиболее часто отмечается среди населения развивающихся стран, к которым относятся центральная и южная Америка, некоторые страны Африки и азиатские страны, среди которых в первую очередь Индия, Китай, Непал, Индонезия. Именно в странах, где уровень жизни очень низок, процент заболеваемости этим недугом наиболее высокий.
В большинстве случаев болезнь поражает детей и подростков. Среди взрослых людей патология встречается в очень редких случаях. При этом детский организм отличается повышенной чувствительностью к бактерии, от разрушительного действия которой могут пострадать одновременно до четырех позвонков. Площадь поражения у взрослого организма оказывается значительно меньше, как и скорость распространения патологии.
Видео: "Клиническая картина туберкулезного спондилита"
Факторы риска, причины
Наибольшая предрасположенность к развитию данной патологии отмечается среди следующих категорий лиц:
- людей, оказавшихся в зоне эпидемии;
- тех, кто имеет хронические болезни внутренних органов и систем;
- населения, проживающего в неблагоприятных условиях, в особенности, если имеются санитарно-гигиенические нарушения;
- дети и подростки;
- пациенты, страдающие сбоями эндокринной системы;
- люди, которые перенесли операции по имплантации органов;
- пациенты, проходящие гормональную терапию;
- люди, у которых было выявлено злокачественное новообразование.
Если при выявленном заболевании не применяются необходимые терапевтические меры, могут отмечаться следующие осложнения:
![]()
проблемы с двигательной функцией позвоночника;- паралич нижних или верхних конечностей;
- сбои в работе мочевого пузыря;
- патологии в работе толстого кишечника;
- проблемы с репродуктивной функцией;
- туберкулезный менингит;
- прорыв гнойника и его проникновение в просвет спинномозгового канала, приводящее к эпиеме (осложнению, которое представляет скопление гноя в какой-либо полости тела, либо внутри органов).
Ввиду опасности исхода заболевания важно начать терапию как можно раньше во избежание развития серьезных осложнений. Если грамотное лечение недуга не ведется или начато слишком поздно, имеется большая угроза летального исхода.
Симптомы и методы диагностики
Среди симптомов патологии выделяют следующие:
- поражение легких, которое можно обнаружить по непреходящему кашлю, сопровождающемуся обильной мокротой, кровохарканьем, одышкой, болями в грудной клетке;
- чувство общей слабости и недомогания;
- повышенная утомляемость;
- потеря работоспособности, ослабление внимания;
- тошнота;
- боли в голове;
- незначительное повышение температуры тела до 37,0-37,5 градусов.
Подобные нарушения могут наблюдаться в течение длительного периода от 2-3 месяцев до двух лет. В дальнейшем при отсутствии лечения, инфекция начинает распространяться на позвоночник.
В этот период пациенты жалуются на следующие негативные симптомы: боли в позвоночнике; нарушения движений; искривление позвоночного столба.
При запущенных формах поражения происходит формирование триады Потта:
- появление абсцессов;
- возникновение горба – кривизна в зоне грудного отдела;
- паралич конечностей.
При подозрении на развитие данного недуга пациентам следует как можно быстрее обратиться за профессиональной медицинской помощью.
В первую очередь врач обычно назначает следующие диагностические процедуры:
- общие анализы мочи и крови, а также анализ на уровень глюкозы;
- биохимическое исследование (содержание билирубина, белка, уровень трансаминаз, щелочной фосфатазы, мочевины, креатинина);
- изучение белковых фракций методом протеинограммы;
- ревматологическую пробу;
- исследование на состав кровяной сыворотки.
Также применяются инструментальные методы: рентген; компьютерная томография; магнитно-резонансная томография; ультразвуковое исследование.

Пациентам рекомендуется осмотр следующих врачей: терапевта; невропатолога; травмотолога; ревматолога; фтизиатра.
Видео: "Диагностика туберкулезного спондилита"
Лечение
Терапия проводится исключительно в специально оборудованных фтизиатрических стационарах.
При условии, что лечение было начато вовремя, терапия может быть очень успешной, особенно на первых стадиях.
Длительной полного курса терапии имеет затяжной характер и может продолжаться от 6 месяцев до нескольких лет.
Человек, заболевший туберкулезным спондилитом, считается заразным. Во избежание заражения окружающих он должен быть помещен во фтизиатрическое отделение. Он нуждается в строгом постельном режиме, продолжительной антибактериальной терапии и ограничениях нагрузок.
Из медикаментозных препаратов обычно назначаются следующие виды лечения:
- этиотропная терапия, при которой используют сразу несколько противотуберкулезных препаратов (Рифампицин, Этамбутол, Изониазид, Стрептомицин). Курс лечения может составлять 2-6 мес.;
- симптоматическая терапия, при которой применяются кортикостероиды, миорелаксанты, нестероидные препараты и витамины группы В.
Оперативное вмешательство может быть применено в случаях, когда эффект консервативной терапии не наблюдается, и требуется дренирование абсцессов, а также наблюдается прогрессирование неврологических нарушений.
Проведение операции может быть назначено после того, как стихнет острая фаза в первые год болезни. Операция заключается в удалении некротических тканей. При этом осуществляют замену позвонков протезами, устраняют компрессию. Также должен быть укреплен позвоночный столб при помощи пластин и винтов. Может быть проведена абсцессэктомия.
Пациентам, которым была сделана операция, требуется длительная реабилитация, при котором рекомендовано ношение гипсового корсета, лечебная физкультура и физиотерапия.
Пациентам, страдающим данным недугом, может быть очень полезно санаторное лечение. Важно грамотно организовать режим труда и отдыха, избегать чрезмерных нагрузок, больше времени проводить на свежем воздуха, отказаться от курения и приема алкоголя.

Нужно тщательно спланировать рацион питания. Прием пищи должен осуществляться не менее 5 раз в сутки. Диета должна состоять из высококалорийных продуктов, обогащенных витаминами.
Полезно пить следующие напитки:
- свежевыжатый сок моркови и сельдерея по 100 мл до приема пищи раз в сутки;
- заваренный шиповник;
- настой из зверобоя. Его можно приготовить, заварив кипятком 10 г травы и настоять треть часа. Затем процедить. Пить до трех раз в сутки по столовой ложке перед едой.
При данной патологии может быть очень эффективен прием смеси из грецких орехов и меда. Для ее приготовления смешивают 3 ст.л. измельченных орехов и одну столовую ложку меда. Принимают дважды в сутки утром и вечером.
Во избежание развития осложнений при данной болезни требуется:
- своевременное выявление ее первых признаков и назначение грамотной терапии;
- прохождение осмотра ежегодно, включая флюорографию;
- внимательное отношение к личной гигиене;
- повышение качества бытовых условий проживания;
- просветительская работа в области санитарно-гигиенических норм.
Прогноз выздоровления
При условии, что медицинская помощь была оказана на ранних стадиях заболевания, риск развития опасных осложнений будет гораздо ниже. Запущенные формы недуга могут привести к необратимым процессам, тогда как качественное лечение способно привести к выздоровлению.
Заключение
Туберкулезный спондилит относится к опасным инфекционным заболеваниям.
Чаще всего наблюдается среди населения стран, где отмечается крайне низкий уровень жизни.
Болезнь развивается при поражении организма палочкой Коха.
Различают недуг по локализации на шейном, грудном или пояснично-крестцовом отделе позвоночника.
Первые симптомы могут проявиться довольно поздно, поэтому важно проводить регулярные профилактические осмотры.
Лечение должно проходить в специальных стационарах в изоляции от здоровых людей.
В крайних случаях может применяться оперативное вмешательство.
При грамотном и своевременном лечении прогноз будет благоприятным.
Читайте также:



