Трофическая язва при красной волчанке

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Красная волчанка встречается нечасто. Она составляет приблизительно 0,25-1 % кожных болезней. Женщины болеют чаще, чем мужчины. Соотношение мужчин и женщин с дискоидной красной волчанкой составляет 1:15-1:3. Этот показатель в системной красной волчанке - 1:4-1:9. Существует мнение, что из-за нежной кожи женщин она встречается у них чаще. Частую встречаемость красной волчанки у женщин связывают также с деятельностью желез внутренней секреции, так как рецидивы и тяжелое ее течение часто наблюдаются перед менструацией или после родов. Красной волчанкой чаще всего болеют взрослые, и она, как правило, встречается у людей, подверженных факторам внешней среды (солнечные лучи, ветер, резкое изменение температуры).
Заболевание может встречаться на всех континентах, однако более распространено в странах с высокой влажностью (Скандинавия, Англия, север Германии, Греция, Япония и др.). Красная волчанка, несмотря на повышенную инсоляцию, в тропических странах (Бразилия, Египет, Сирия) встречается редко. Белокожие люди по сравнению с чернокожими болеют в несколько раз чаще.
Причины и патогенез красной волчанки. Происхождение красной волчанки не известно, однако раньше считали, что возникновение этой болезни связано с туберкулезом (историческая теория).
Обнаружение циркулирующих антител против Эпштейн-Барра и герпеса, онковируса в лейкоцитах и печени подтверждают вирусное происхождение заболевания.
Электронные микроскопические исследования вновь подтвердили вирусную концепцию. В эпителиальных клетках почек больных системной красной волчанкой были обнаружены микротубулярные частицы. Эти частицы очень похожи на рибонуклеопротеины парамиксовирусов. Также такие частицы обнаружены не только на пораженной, но и на здоровой коже больных. Несмотря на проведенные глубокие исследования, в литературе до сих пор не имеется достаточно точных сведений о выделенных из ткани в чистом виде вирусах, вызывающих заболевание. При исследовании частиц цитохимическими и авторадиографическими методами в их составе обнаружено существование не нуклеопротеинов, а фосфолипидов и гликопротеинов.
В настоящее время доказано, что красная волчанка является аутоиммунным заболеванием. В возникновении заболевания большое значение имеет иммунная система. В крови больных красной волчанкой обнаружены антитела (ауто-антитела) против ядер и его составных частей (ДНК). Эти антитела направлены не только против нуклепротеидов, но и против нуклеогистона и ДНК (нативные и подвергнутые денатурации) При помощи иммунофлюоресцентной реакции в лейкоцитах, тканях и коже всегда обнаруживается антинуклеарный фактор. Если есть подозрение на системную красную волчанку, можно использовать эту реакцию. У 70 80 % больных на границе эпидермиса и дермы обнаружено наличие IgG и IgM. При системной красной волчанке на неизмененной коже обнаружено наличие вышеуказанных иммуноглобулинов. Наличие антинуклеарных антител в составе иммунных комплексов, циркулирующих в организме и находящихся в тканях, позволило высказать мысль, что красная волчанка является болезнью иммунных комплексов.
Изменения, происходящие в деятельности вегетативной и центральной нервной системы, а также нейроэндокринных органов имеют большое значение с патогенетической точки зрения. В начальный период заболевания у многих больных усиливается процесс возбуждения нервной системы, а в последующем он переходит в торможение. Иногда системная красная волчанка начинается с изменений в нервной системе (психоз, эпилепсия, хорея, волчаночный менингит и др.).
У больных выявлено ослабление деятельности гипоталамо-гипофизарно-надпочечниковой системы, прогрессирование болезни в период беременности, после аборта и родов, повышение содержания эстрогена, уменьшение тестостеронов, гиперфункция или дисфункция щитовидной железы, что свидетельствует о большей значимости эндокринной системы в возникновении болезни.
Существует мнение, что красная волчанка имеет наследственную природу. Семейные случаи заболевания составляют 1,1-1,3 %. Описан случай рождения у больной женщины, страдающей дискоидной формой красной волчанки, 4-х детей с этим заболеванием. У некоторых здоровых родственников больных красной волчанкой наблюдались признаки, свойственные этому заболеванию - гипергаммаглобулинемия, повышение в сыворотке крови содержания общего и свободного оксипролина, наличие антинуклеарного фактора.
Как показывают иммуногенетические исследования, антигены А11, В8, В18, В53, DR2, DR3 встречаются чаше, и эти показатели во многом зависят от возраста, пола, клинических признаков, течения заболеваемости и исследуемой популяции. Некоторые ученые, изучив систему HLA при красной волчанке, высказали мнение, что с I патогенетической точки зрения кольцевидная и системная формы этой болезни являются единым процессом. Был выявлен ген, предрасположенный вызвать красную волчанку (HLA BD/DR), который расположен между локусами на коротком плече 6-ой хромосомы.
Красная волчанка развивается также под влиянием инфекционных агентов (стрептококков и стафилококков), различных лекарств (гидролизин, антибиотики, сульфаниламиды, вакцина, сыворотка), факторов внешней среды (ультрафиолетовое облучение, инфракрасные лучи, радиация и др.), патологии внутренних органов (гепатит, гастрит, нарушение обмена аминокислот и витаминов).
Красной волчанкой занимаются дерматологи и терапевты, однако отношение специалистов к этой проблеме различно. Если большинство дерматологов считает острую и хроническую красную волчанку одним заболеванием, протекающим в различных формах, то терапевты рассматривают их как самостоятельные заболевания, не зависящие друг от друга.
По мнению некоторых ученых, кольцевидная волчанка является одной из форм красной волчанки, при этом патологический процесс ограничивается расположением в коже. Системная волчанка также является одной из форм красной волчанки.
Однако начавшийся в коже патологический процесс постепенно распространяется на внутренние органы и костно-мышечную систему.
Классификация красной волчанки. Общепринятой классификации красной волчанки нет. Большинство практических дерматологов различают хроническую (хронический эритематоз, образующий рубец), ос грую, или системную (острый эритематоз), а также подострую формы красной волчанки.
При системной форме заболевания вместе с кожей повреждаются и внутренние органы. Клиническая картина хронической формы проявляется в виде дискоидной (или кольцевидной), диссеминированной красной волчанки, центробежной эритемы Биетта и глубокой формы красной волчанки Капоши-Ирганга.
В зависимости от клинических признаков различают несколько клинических форм красной волчанки. Если вокруг патологического очага появляются пятна бурого, коричневого цвета - это пигментная форма красной волчанки. При гиперкератотической форме мелкие чешуйки сыпятся, словно известка и наблюдается гиперкератоз. В результате роста сосочкового слоя дермы и развития гиперкератоза патологический процесс напоминает бородавчатую опухоль. Если имеются синеватые отечные бляшки, часто расположенные в мочке уха, - это опухолевая форма. При себорейной форме патологический процесс расположен на себорейной коже и волосяных фолликулах и ее поверхность покрыта желто-бурыми жирными чешуйками. При мутилирующей форме за счет сильно развитой атрофии на носу и мочке уха наблюдается рассасывание тканей. Иногда в очагах красной волчанки можно увидеть образование пузырьков и пузырей - это пемфигоидная фирма.
Неправильное и нерациональное лечение красной волчанки может привести к развитию люпус карциномы.
При красной волчанке нижняя губа поражается у 9 % больных, верхняя - у 4,8 % и слизистая оболочка рта - у 2,2 %.
При кольцевидной красной волчанке глаза поражаются очень редко. В научной литературе описаны волчаночный эктопион, хориоидит, кератит, блефароконъюнктивит, ирит.
Диссеминированная форма заболевания составляет 10 % от всей красной волчанки. При диссеминированной форме сыпь, распространенная множественно, располагается словно гроздья на лице, волосистой части головы и верхней части грудной клетки и напоминает дискоидную красную волчанку. Однако граница высыпаний бывает четкой и невоспаленной. В очагах кроме эритемы наблюдаются инфильтрация, гиперкератоз и атрофия. На ногах и кистях, суставах рук можно увидеть имеющие синеватый оттенок эритемные пятна. Следовательно, сыпь при диссеминированной форме постепенно становится похожей на сыпь при системной форме красной волчанки. Однако при данной форме общее состояние больного несколько изменяется, температура бывает субфебрильной, реакция оседания эритроцитов повышается, наблюдаются лейкопения, анемия, боли в суставах и мускулах. У многих больных выявляются очаги хронической инфекции (хронический тонзиллит, синусит, кариес зубов и др.)
Некоторые ученые считают диссеминированную форму заболевания промежуточной между кольцевидной и системной формами красной волчанки. Граница между этими формами заболевания выражена нерезко и не имеется четкой границы между диссеминированной и системной формами. Поэтому диссеминированная форма может перейти в системную. При этом оченн важно обнаружить LE-клетки, так как в организме таких больных протекает процесс нуклеоза, то есть иммунологические изменения, свойственные системной красной волчанке. Болезнь длится долгие годы. Рецидивирует в осенние и весенние месяцы.
Также наблюдается расширение кровеносных сосудов. Видимо, поэтому некоторые авторы выделили розацсподобную и телеангиэктатическую формы красной волчанки. Клинические формы являются вариантом течения центробежной эритемы. При центробежной эритеме высыпания на лице становятся похожими и на эритематозные элементы при красной волчанке. Эритемы при острой красной волчанке очень сильно выступают, но границы их нерезкие и нечеткие. Такая клиническая картина наблюдается, когда данная форма красной волчанки протекает тяжело и рецидивирует.
При подострой и хронической формах системной красной волчанки симметрично расположенная эритема почти не отличается от центробежной эритемы. Поэтому возникает вопрос, не является ли центробежная эритема признаком системной красной волчанки, протекающей хронически. Однако системное течение болезни определяется не высыпаниями на коже, а поражением внутренних органов, крови и других систем.
По данным некоторых авторов, клинические и гематологические изменения у больных диссеминированной формой были очень похожими на изменения у больных системной красной волчанкой. Однако эти изменения в центробежной эритеме выражены слабее. При переходе болезни в системную форму имеет важное значение пребывание в течение длительного времени под инсоляцией, частое заболевание ангиной, беременность и другие факторы. Постепенный переход болезни из одной формы в другую (исчезновение центробежной эритемы и начало системной формы) заметить невозможно. Как видно из приведенных выше данных, центробежная эритема считается потенциально опасным заболеванием, его невозможно сравнить с кольцевидной красной волчанкой, и таких больных следует оставить под длительным диспансерным наблюдением для более глубокого клинико-лабораторного исследования.
При глубокой форме красной волчанки Капоши-Ирганга в подкожной клетчатке появляются глубоко расположенные узлы их углубленный центр атрофируется, они чаще всего встречаются на голове, плечах и руках. Иногда после узлов появляются язвы. При этой форме заболевания кроме узлов наблюдаются и патологические очаги, свойственные красной волчанке. Из субъективных признаков больше всего беспокоит зуд. Гистопатология. При хронической форме красной волчанки в эпидермисе наблюдаются фолликулярный гиперкератоз, атрофия клеток базального слоя, в дерме - пролиферация плазматических клеток, лимфоцитов, гистиоцитов, отек.
Системная красная волчанка возникает внезапно или вследствие прогрессирования хронического эритематоза, протекает тяжело. Под влиянием различных стрессовых состояний, инфекций, ультрафиолетовых лучей хроническая или диссеминированная красная волчанка может переходить в системную форму.
При колено-суставной форме красной волчанки помимо кожных высыпаний отмечается и повреждение суставов, протекающее в виде артралгии и артрита. Иногда до развития кожных симптомов болезни отмечаются признаки поражения суставов. Вначале поражаются мелкие, затем крупные суставы. Деформация сосудов наблюдаются у 10 % больных. У 25-50 % больных повреждаются мышцы. Поражение мышц при красной волчанке трудно отличить oi миалгии и миозита при дерматомиозите.
При системной красной волчанке наблюдается поражение почек (люпус-нефрит). Клинические признаки люпус-нефрита зависят от степени активности патологического процесса. В начальный период заболевания почки обычно не вовлекаются в патологический процесс. Впоследствии, без проведения лечебных процедур или активизации, в моче появляются белок, эритроциты, лейкоциты и цилиндры. Люпус-нефрит чаще проявляется в виде очагового гломерулонефрита, нефроза, нефрозо-нефрита, очагового интерстициального нефрита и по клинической картине не отличается от почечной патологии, вызванной другими факторами. При тяжелом течении болезни проявляются такие признаки, как гипертония, общий отек, уремия и недостаточность функции почек и др.
При системной красной волчанке в патологический процесс часто вовлекается сердечно-сосудистая система. Наблюдаются эндокардит, перикардит, миокардит, а при тяжелом течении заболевания - признаки панкардита. У некоторых больных развивается болезнь Лимбаль-Сакса (или эндокардит Лимбаль-Сакса). При этом вместе с эндокардитом отмечаются такие клинические признаки, как миокардит, полисерозит, гепатит, спленомегалия и неврит. За счет изменений в стенках сосудов появляется синдром Рейно.
Также наблюдаются изменения в центральной нервной системе (полиневрит, миелорадикулоневрит, энцефалит, миелит, энцефалорадикулит, серьезный лептоменингит, острый церебральный отек), легких (интерстициальная пневмония, плеврит), желудочно-кишечном тракте (абдоминальный синдром), печени (люпус-гепатит), лейкопения, тромбоцитопения, гемолитическая анемия, лимфопения, повышение РОЭ. Иногда увеличиваются селезенка и лимфатические узлы, выпадают волосы, кожа становится сухой, ногти ломкими.
Описана красная волчанка, протекающая с высыпаниями, аналогичными многоформной экссудативной эритеме. Впервые сочетание этих заболеваний отметил в 1963 г. Ровель (синдром Ровеля). Если некоторые дерматологи считают синдром Ровеля одной из форм красной волчанки, то другие относят его к двум заболеваниям, развивающимся одновременно.
Выявление признаков болезни (эритема, фолликулярный гиперкератоз, рубцевая атрофия), изменений в крови (лейкопения, лимфопения, анемия, тромбоцитопения, гаммаглобулипемия, повышение РОЭ), антител, противоположных LE-клеткам и ядру, имеет большое значение при определении диагноза.
Гистопатология. При системной красной волчанке в коллагеновых волокнах кожи и внутренних органах наблюдается фибринозная дегенерация, а в дерме - инфильтрат, состоящий из лейкоцитов.
Дифференциальный диагноз. В начальный период кольцевидной или диссеминированной красной волчанки ее следует отличить от псориаза, розовых угрей, туберкулезной волчанки, саркоидоза, эритематозной формы пузырчатки и других болезней.
Лечение красной волчанки. Лечение устанавливается в зависимости от формы болезни. При кольцевидной красной волчанке назначают противолихорадочные средства (резохин, хингамин, плаквенил, делагил) по 0,25 г 2 раза в день в течение 5-10 дней. Зачем делается перерыв 3-5 дней. Эти лекарства ускоряют работу надпочечников, влияют па обмен веществ в соединительной ткани, в результате чего происходит фотодесенсибилизация. Прием пресоцила, содержащего 0,04 г резохипа, 0,00075 г преднизолопа и 0,22 аспирина, 6 раз в день, даст хороший эффект. Проведение витаминотерапии (группы В, аскорбиновая, никотиновая кислоты и др.) повышает эффективность лечения.
При системной красной волчанке назначают системные глюкокортикоиды вместе с противолихорадочными лекарствами, что дает хороший эффект. Доза стероидных препаратов назначается в зависимости от клинического течения болезни и состояния больного (в среднем рекомендуется 60-70 мг преднизолона). Вместе с тем целесообразно лечение витаминами (В1, В9, В6, В12, В15, РР, С), так как они повышают действие стероидных гормонов и противолихорадочных средств. Хороший эффект наблюдается при применении ароматических ретиноидов (ацитретин в дозе 1 мг/кг).
Наружно применяют кортикостероидные кремы и мази.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Трофическая язва – это довольно неприятное и опасное заболевание, требующее квалифицированного лечения. В этой статье мы Вам расскажем о причинах появления язв, симптомах, диагностике и детально постараемся обсудить лечение трофических язв.
Трофическая венозная язва — что это такое?
Трофическая венозная язва — это долго незаживающий дефект кожной поверхности, возникающий вследствие нарушения местной иннервации, лимфо - и кровотока. Заболевание носит затяжной характер (как правило, более 1 месяца и до нескольких лет), с периодами обострения.
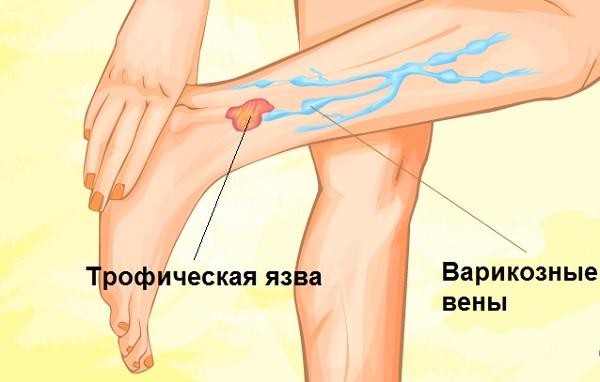
Причины появления трофической язвы на ноге
Трофическая язва всегда сопутствует другому серьезному заболеванию. Заболевания, способствующие появлению трофических язв:
- запущенная стадия варикозного расширения вен
- тромбофлебит
- атеросклероз
- сахарный диабет
- гипертоническая болезнь
- ожоги, отморожения
- отравление мышьяком или хромом
- радиационное облучение
- заболевания спинного мозга и периферических нервов
- осложненный туберкулез и сифилис
- заболевания крови
- длительная обездвиженность в результате травмы (пролежни)
- осложненные заболевания кожных покровов, в том числе аллергического характера
Трофическая язва — это очень плохо!
Чаще язвы возникают на нижних конечностях, но возможно их появление на других участках тела и даже на слизистой. От обычной раны трофическую язву отличает следующее:
- длительный, рецидивирующий характер;
- неспособность поврежденных тканей к регенерации (заживлению);
- потеря ткани;
- заживление с образованием глубокого рубца.
Если появилась трофическая язва нижних конечностей, лечение должно быть быстрым.
Трофическая язва - симптомы
Трофические язвы не образуются спонтанно. Вначале появляется отечность, сопровождающаяся сильным зудом. Кожа истончается. Появляется пигментация или синюшность.
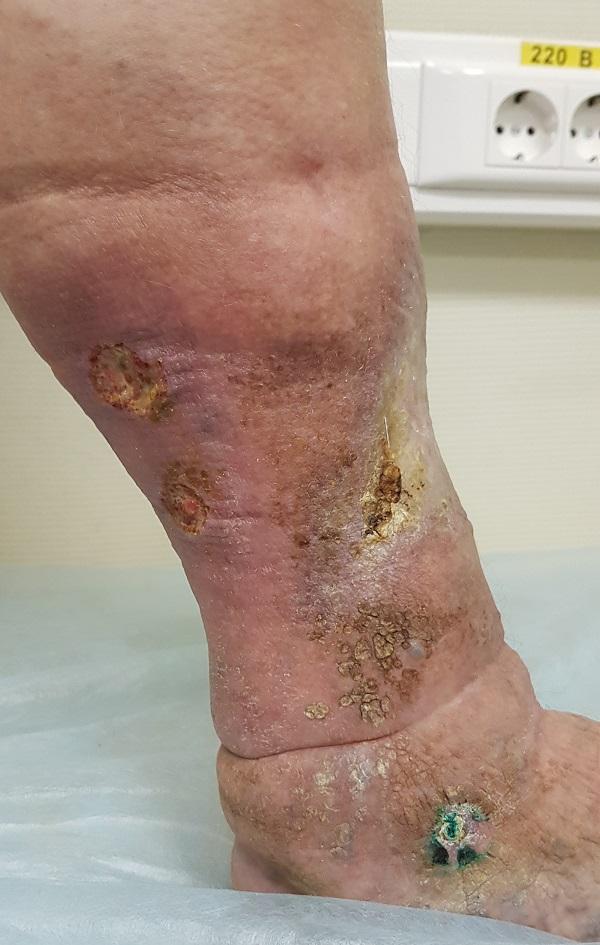
Появление трофической язвы зачастую сопровождается ознобом и ночными судорогами икроножных мышц. Из-за застоя в лимфатических сосудах на остекленевшей поверхности кожи начинают появляться капельки жидкости. Далее очаги отслоившегося эпидермиса сливаются, и образуется язва с рваными уплотненными краями, вызывающая сильную боль при малейшем прикосновении. Как правило, язвенная поверхность быстро заселяется бактериями, кровоточащая язва начинает гноиться.
Почему трофическая язва появляется чаще на нижних конечностях?
Нижние конечности более всего подвержены появлению трофических язв. Это обусловлено замедленным кровотоком в сосудах ног. Лимфостаз и неполноценное питание тканей приводит к появлению обширных язв с грязным гнойным налетом. Это и есть трофическая язва нижних конечностей. Фото, симптомы, диета, профилактика – все этим вопросы стоит детально рассмотреть. Стоит отметить, что при сахарном диабете язвы появляются на большом пальце стоп и пятках.
Трофическая язва при варикозе
Более 70% случаев трофических язв обусловлены тяжелыми случаями варикозного расширения вен. Даже незначительное повреждение целостности кожных покровов при варикозе могут привести к образованию язв на лодыжках и голенях.

Трофические язвы, расположенные на голени, говорят о серьезных изменениях более крупных венозных сосудов и распространении области с нарушенной иннервацией и плохим кровоснабжением. Трофическая язва голени обычно доставляет сильную боль.
Трофическая язва, стадии или варианты течения
Размеры трофической язвы напрямую зависят от недостаточности кровоснабжения и длительности патологического процесса. Обычно язвенная поверхность занимает не более 35 см 2 . При отсутствии лечения может охватывать всю голень и достигать 100 см 2 Методы лечения трофических язв должны быть правильными, грамотными и квалифицированными: никаких припарок и настоек!
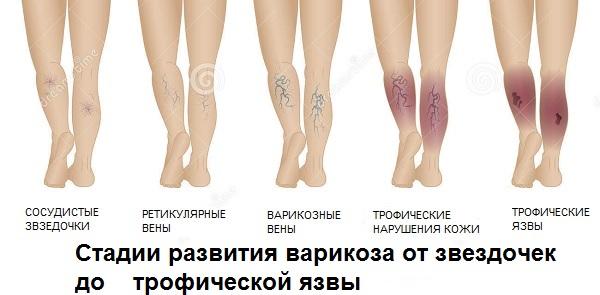
Начальная стадия (кровоточащая язва небольших размеров) осложняется присоединением бактериальной и грибковой инфекции. Из язвы начинает отделяться гнойное содержимое с неприятным запахом. Чем длительнее процесс, тем более глубокие слои подвергаются воспалению и гниению. Язвенное поражение распространяется на икроножные мышцы, вовлекая в воспалительный процесс голеностопный сустав. В запущенных случаях возможно развитие пиодермии, флегмоны и сепсиса.
Стоит различать венозные и артериальные трофические язвы. Первые встречаются у пациентов любого возраста, тогда как артериальные язвы — недуг, встречающийся исключительно в пожилом возрасте, обусловленный атеросклерозом стенок артерий.
Трофическая язва, диагностика
При диагностике трофической язвы и выявлении причин ее возникновения применяются следующие лабораторные анализы:
- определение уровня сахара в крови
- реакция Вассермана
- цитологический анализ
- бактериологическое исследование
Также врач назначает ряд необходимых исследований:
- ультразвуковое исследование сосудов нижних конечностей
- ангиография (рентгенологическое исследование сосудов с контрастным веществом)
- реовазография
- инфракрасная термография
- спиральная компьютерная томография
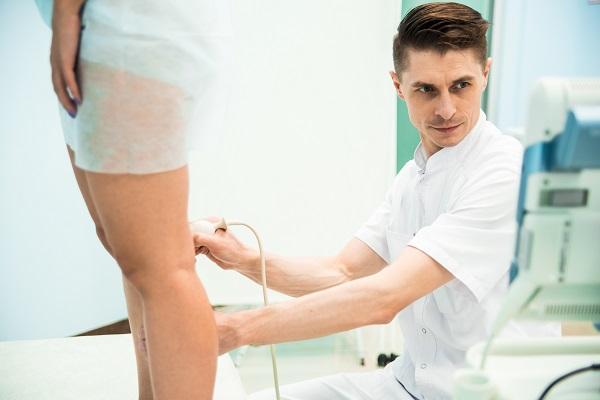
Для выбора эффективного лечения необходима консультация хирурга флеболога, специализирующегося на заболеваниях сосудов нижних конечностей.
Чем опасна трофическая язва — Википедия предупреждает!
Основным моментом в лечении трофических язв является выявление основного заболевания, вызвавшего язвенный дефект кожи. Такой подход обеспечит эффективное лечение язвы и предупреждение рецидивов. Опасность трофических язв заключается в том, что при отсутствии правильного лечения поврежденные клетки способны к злокачественному перерождению и появлению плоскоклеточного рака, в редких случаях саркомы кожи. Поэтому если даже ушла трофическая язва, лечение после операции должно продолжаться.
Трофическая язва - лечение в Москве
У вас трофическая язва? Лечение в Москве или в любом другом городе довольно длительное и представляет собой целый комплекс мер, чтобы исчезла трофическая язва. Лечение консервативное, то же, что и лечение медикаментозное направлено на уменьшение симптоматики основного заболевания, вызвавшего нарушение трофики тканей, лечение собственно язвенного поражения и борьбу с вторичной инфекцией.
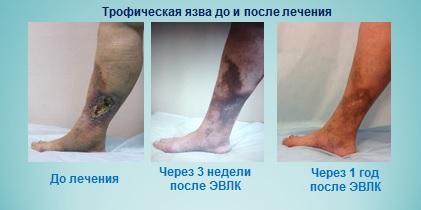
Прекрасные результаты лечения трофической язвы лазером
В зависимости от стадии, по-разному убирается трофическая язва. Лечение (Москва предлагает множество методов) зависит от стадии развития трофической язвы и проводится по следующим направлениям:
- местное лечение;
- эластическая компрессия;
- медикаментозное лечение;
- гемосорбция — выведение из крови токсических продуктов распада тканей;
- физиотерапия;
- аутооблучение крови лазером или ультрафиолетовыми лучами;
- хирургическое вмешательство при наличии показаний;
- посещение санаториев.
Как быть, если у вас глубокие трофические язвы нижних конечностей? Что делать, если большая трофическая язва, лечение (фото, результаты вы уже оценивали) которой вы не проводили, увеличивается?
Трофическая язва — лечение в домашних условиях
О возможности лечения недуга в домашних условиях решает лечащий врач. С назначенным комплексом медикаментов пациент может делать перевязки дома, регулярно посещая при этом врача. Желательно, конечно, чтобы этот врач был хорошим специалистом в лечении трофических язв. В Москве таких докторов немного.

В нашем центре "МИФЦ" этой проблемой занимается ведущий хирург-флеболог Малахов Алексей Михайлович.
Трофическая язва – лечение без операции
Если причиной язвенного дефекта не является венозная патология, то достаточно проведения консервативных мероприятий. Большим подспорьем в домашнем лечении начальных стадий язвенного поражения кожи при размере до 50 см 2 является портативный лазерный аппарат. Лазер, введенный в вену, способствует уменьшению вязкости крови, заметно снижается риск тромбообразования, усиливается кровоток в проблемных участках. Вдобавок лазерный луч эффективно снижает боль, уменьшается трофическая язва. Лечение лазером (отзывы есть ниже) в сочетании с консервативным лечением позволяет избежать хирургического вмешательства.
Лазеротерапию проводят курсами в 10-15 процедур. При правильном индивидуальном подборе параметров воздействия эта методика лечения не дает осложнений, пациенты отмечают хорошую переносимость процедур, устраняется быстро трофическая язва. Лечение лазером, цена которого не слишком высока, очень популярно.
Трофическая язва – лечение народными средствами
Если у вас трофическая язва, лечение народными средствами может только усугубить ситуацию. Лучше сразу записаться на прием к врачу, чтобы не стала глубже трофическая язва. Лечение (операция) – не так сложно, как может показаться. Об этом мы расскажем чуть ниже.
Трофическая язва — лечение лазером (ЭВЛО, ЭВЛК)
Лечение трофических язв лазером в Москве обладает рядом преимуществ:
- малая травматичность — флеболог не делает дополнительных разрезов в изъязвленной области;
- возможность избежать длительного консервативного лечения перед операцией;
- высокая эффективность — рубцевание язвы проходит довольно быстро;
- положительный косметический эффект — малый травматизм тканей исключает образование грубых рубцов, когда исчезает трофическая язва. Лечение лазером, стоимость которого можно обсудить при поступлении, поможет вам.
Трофическая язва — лечение радиочастотой (РЧА, РЧО)
Лечение РЧО в Москве проводится достаточно быстро, через 10 минут после вмешательства пациент отправляется домой. Радиочастотный метод дает следующие преимущества:
- краткосрочность процедуры — 30-40 минут;
- параметры воздействия подбираются автоматически и без участия врача;
- косметический эффект — отсутствие дополнительного травматизма способствует образования менее грубого рубца, где была трофическая язва. Лечение РЧА в этом плане очень положительно.
- процедура совершенно безболезненная и легко переносимая;
- не нужна госпитализация, пациент может вести обычный образ жизни, ограничив активность лишь после процедуры.
Нужна ли при лечении трофической язвы диета
Чего надо избегать, если есть трофическая язва? Фото осложнений поможет вам держать себя в руках при диете. Питание при трофической язве исключает соленые продукты и пряности. Необходимо насытить организм питательными веществами, витаминами и Омега-3 кислотами. Особенно полезны овощи (морковь, помидоры, капуста), фрукты, орехи, молоко, сыры, растительное и сливочное масло, рыба. Питаться следует маленькими порциями, дабы избежать резкого повышения сахара в крови. Кардинального изменения рациона не требуется, небольшая его корректировка благоприятным образом скажется на процессе выздоровления.
Трофическая язва — профилактика
Чтобы не вернулась трофическая язва, лечение не прошло даром (стоимость которого можно узнать только после консультации), позаботьтесь о профилактике. Меры по предотвращению возникновения трофических язв и рецидивов:
- раннее выявление и лечение заболеваний, провоцирующих появление трофических язв;
- умеренная физическая нагрузка (ежедневная ходьба 2-3 км.);
- использование компрессионного трикотажа;
- игнорирование бань и саун, закаливающие процедуры для ног;
- отказ от мучного и сладостей, преобладание в рационе фруктов и овощей;
- медицинское обследование 2 раза в год.
Часто задаваемые вопросы наших пациентов в интернете о трофической язве
Уважаемая Виктория! Чтобы эффективно лечить незаживающие раны на ногах, необходимо разобраться, как появились такие раны. Длительно незаживающие раны на ногах могут образовываться вследствие ряда совершенно различных патологий, и каждая требует своего, специфического лечения.
Уважаемая Мария! Прежде, чем начинать лечить длительно незаживающие раны в домашних условиях, нужно выяснить причину появления таких ран. Чаще всего это:
- Сахарный диабет.
- Облитерирующий атеросклероз.
- Хроническая венозная недостаточность.
Если Вы хотите вылечить длительно незаживающие раны, то помимо местного использования мазей, необходимо заниматься основной патологией, вызвавшей проблему.
Уважаемая Надежда! Вопрос: чем обработать глубокую рану необходимо задать доктору на очной консультации. Лечить такие раны самостоятельно, с помощью интернета может быть чревато прогрессированием процесса и развитием жизнеугрожающего состояния.
Уважаемая Вера! Если появились и длительно не проходят "болячки" на ногах, избавиться от них поможет, как правило, только врач. Длительно незаживающие раны, зачастую, признак серьёзной патологии, требующей специфического лечения.
Трофическая язва – лечение. Отзывы наших пациентов.
Виктор Петрович, 65 лет.

Я пенсионер с целым возом всяких болячек. Ноги болели и опухали давно, но я, как и многие, откладывал поход ко врачу на потом. Принимал кое-какие таблетки по совету соседки-медсестры, хотя особенного улучшения и не замечал. В общем, дожился до того, что у меня на ноге появилась огромная язва. Дай Бог здоровья вашим врачам, я уже думал, что останусь без ноги. Сделали мне лечение лазером. Особенно в нюансы этого дела я не вникал, врачи гарантировали хороший результат. Все прошло без боли, буквально через несколько дней моя трофическая язва стала исчезать на глазах, и недели через две от нее остался лишь небольшой шрам. Конечно, были назначены разные лекарства, потом съездил в санаторий и забыл об этой страшной болезни. Спасибо всем докторам "Медицинского центра флебологии", особенно доктору Малахову Алексею Михайловичу.

Постоянно ныла нога, было гудящее ощущение в ней в конце дня, а потом образовала трофическая язва, которая становилась все больше и больше. На операцию классическим способом не решалась, так как боялась после прочитанных в сети отзывов и всевозможных осложнений. Хорошо дочка в теме, нашла мне опытного доктора в Москве Малахова Алексея Михайловича. Перед операцией, а это эндовазальная лазерная коагуляция, в медцентре в Москве, где я решилась ее делать, сделали УЗИ сдала кровь и все. После операции заставили встать со стола и ходить около часа. Через 3 недели показалась моему врачу. О шрамах не беспокоилась, главное, чтобы язва быстрее зажила. Прошло 3 месяца после лазерной процедуры на ноге. Все прекрасно, язва стала совсем маленькой, но надеюсь, скоро совсем заживет. Очень рада, что все прошло хорошо. Спасибо за все. Комиссарова Людмила Ивановна, 7 декабря 2016г.
Читайте также:


