Травма кости как быть
Наблюдаются травматические повреждения костей и суставов из-за воздействия определенных факторов окружающей среды. В медицине такие травмирования делят на несколько видов. Терапия нарушения целостности суставов и костей конечностей зависит от вида повреждения, диагностированного у пациента. Может быть использован гипс, тугая повязка или шина.

Виды и симптомы травм
В медицинской практике принято классифицировать травмы суставов конечностей следующим образом:
- Повреждение мягких тканей. Пациенты отмечают появление болевых ощущений, гематомы. В месте, где разорвалась мышечная ткань, появляется западение.
- Травмирование сухожилий. Когда мышца сокращается, человек отмечает резкую и сильную боль. Кроме этого, появляется хруст в травмированных конечностях, мышечная ткань ослабляется.
- Повреждения суставов. Больные жалуются на болевые ощущения в зоне сустава. Иногда отмечается кровоизлияние.
- Растяжение связок. Наблюдаются сильные боли в области поражения, сустав опухает, но функция его не нарушается.
- Травмирование мениска. У пациентов появляются болевые ощущения в суставе. Возможно кровоизлияние в него. При этом контуры сглажены, во время прощупывания и движений болевой синдром усиливается.
Если говорить о повреждении костей конечностей, то их классифицируют в зависимости от происхождения:

Травмирование опорно-двигательного аппарата могут быть следствием родов.
- Врожденные. Развиваются, когда плод находится в утробе матери. Связаны они с несовершенным костеобразованием.
- Приобретенные. Могут наблюдаться как в процессе родов, так и при жизни.
Помимо этого, повреждения костей делятся на следующие виды исходя из причин появления:
- Травматические. Развиваются из-за сильного механического воздействия.
- Патологические. Причиной служат различные новообразования, сбои в метаболизме, гнойно-некротический процесс в кости и костном мозге, появление в спинном мозге полостей.
По состоянию покровных тканей в области перелома классифицируют повреждение костей следующим образом:
- открытые;
- закрытые.
При переломе отмечается сильная боль в травмированной конечности. Появляются отеки, иногда кости могут смещаться. Нарушение работы ног или рук происходит во время каждого перелома. В исключительных ситуациях медики диагностируют укорочение конечности, которое связано со смещением костных отломков из-за сокращения мышц. Если перелом открытый, травмируется кожный покров, через который выступают фрагменты костей и кровь, появляется отечность.
Причины повреждений костей и суставов конечностей
Если говорить о гематомах и ушибах мягких тканей, то появляются они при падении, ударах. Травмирование сухожилий и связок отмечается при резком сокращении мышцы, чаще всего обусловлено оно подъемом тяжелых предметов. Преимущественно этим страдают спортсмены, грузчики. Спровоцировать же переломы костей конечностей могут следующие факторы:
- бытовые травмы;
- падения с высоты;
- автокатастрофы;
- падение тяжести на конечности.
Диагностические мероприятия и лечение
При повреждениях конечностей важно не тянуть с визитом в медицинское учреждение. В первую очередь травматолог проведет опрос пациента, после чего отправит его на рентгенологическое исследование, которое позволит отличить травмирование суставов от перелома костей. Иногда требуется прохождение пациентом компьютерной томографии.
Если же возможности посетить больницу в ближайшее время нет, и наблюдаются повреждения мягких тканей, в такой ситуации требуется первая помощь:
- Оставить поврежденную конечность в покое.
- Приложить к ней лед.
- Туго забинтовать.

Спустя четверо суток можно прикладывать теплую грелку к поврежденному месту.
После этих манипуляций потребуется как можно скорее посетить доктора или вызвать скорую помощь. Специалист назначит лечение, которое включает в себя использование согревающих компрессов и грелки, когда пройдет 4 дня после повреждения. Часто больного отправляют на физиотерапию. Если же происходит нагноение гематомы, то гнойник потребуется вскрыть.
Когда мышца полностью разорвалась, прибегают к помощи хирургического вмешательства и сшивают ее.
При повреждениях суставов накладывают лонгету из гипса на 2 недели, после чего назначают физиотерапию и лечение теплом. Если же наблюдается перелом конечности, в первую очередь ей потребуется создать покой и купировать болевой синдром, для чего рекомендуют использовать обезболивающие фармсредства. Во время открытого вида повреждения потребуется остановить кровотечение. Делают это при помощи тугой повязки или жгута. После этого конечность следует иммобилизовать, дабы не допустить смещения отломков костей и снизить болевые ощущения. Для этих целей подойдут даже подручные средства, к примеру, доски. Руку фиксируют к туловищу, а ногу — к здоровой ноге. Затем пациента доставляют в медицинское учреждение, где ему накладывают гипс на поврежденную конечность. Длительность нахождения в нем зависит от локализации перелома и его тяжести.
Переломы костей лица появляются по ряду причин, чаще всего связанных со спортом. Они могут быть следствием контакта между спортсменами (удары головой, кулаком, локтем), контакта со снаряжением и оборудованием (мяч, шайба, руль, гимнастическое оборудование) или контакта с окружающей средой или препятствиями (деревья, стены). В некоторых видах спорта (футбол, бейсбол, хоккей) отмечается высокий процент травм лица.
Переломы костей лица
Лицевой отдел черепа имеет сложную структуру. Он состоит из лобной кости, скуловых, орбитальных костей, носовых, верхнечелюстных и нижнечелюстных и других костей. Часть из них располагается глубже в лицевой структуре. К этим костям прикрепляются мышцы, обеспечивающие процессы жевания, глотания и речи.
Одним из самых распространенных переломов лицевых костей является перелом носа. Также может произойти травмирование других костей. Может оказаться сломана как одна кость, так и несколько. Множественные переломы чаще возникают в результате автомобильной или другой аварии. Переломы могут быть односторонними (встречаются с одной стороны лица) или двусторонними (с обеих сторон лица). Ниже можно увидеть на фото переломы лицевых костей.
Является ли такая травма серьезной проблемой
Некоторые типы переломов костей лицевого скелета относительно незначительны, другие же могут нанести серьезный вред и даже быть опасными для жизни. Вот почему важно проводить правильную диагностику и лечение, прежде чем могут возникнуть серьезные осложнения.
Лицевые нервы и мышцы, ответственные за ощущения, мимику и движения глаз, расположены вблизи костей лица. В непосредственной близости находится мозг и центральная нервная система (ЦНС). Переломы лицевых костей могут привести к повреждению черепных нервов в зависимости от конкретного типа и местоположения перелома. Переломы орбитальной кости (глазницы) могут привести к проблемам со зрением. Переломы носа могут затруднить дыхание или восприятие запахов. Кроме того, переломы челюстных костей могут вызывать проблемы с дыханием или затруднять прием пищи и речь.
При возникновении травмы лицевых костей пострадавший должен немедленно обратиться за медицинской помощью.
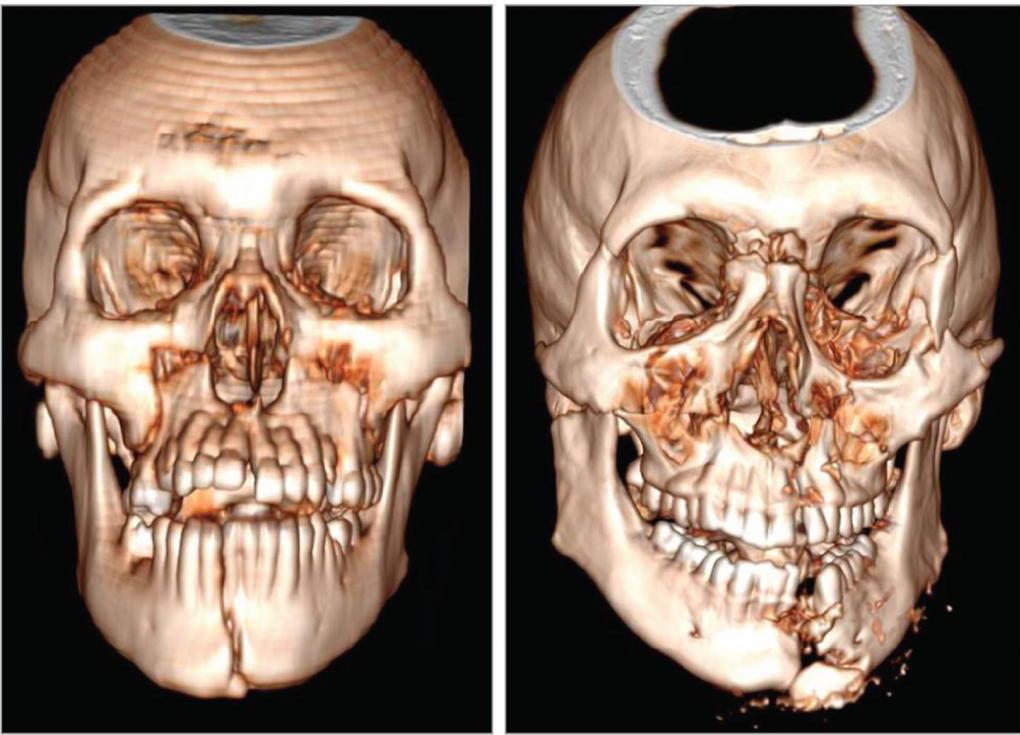
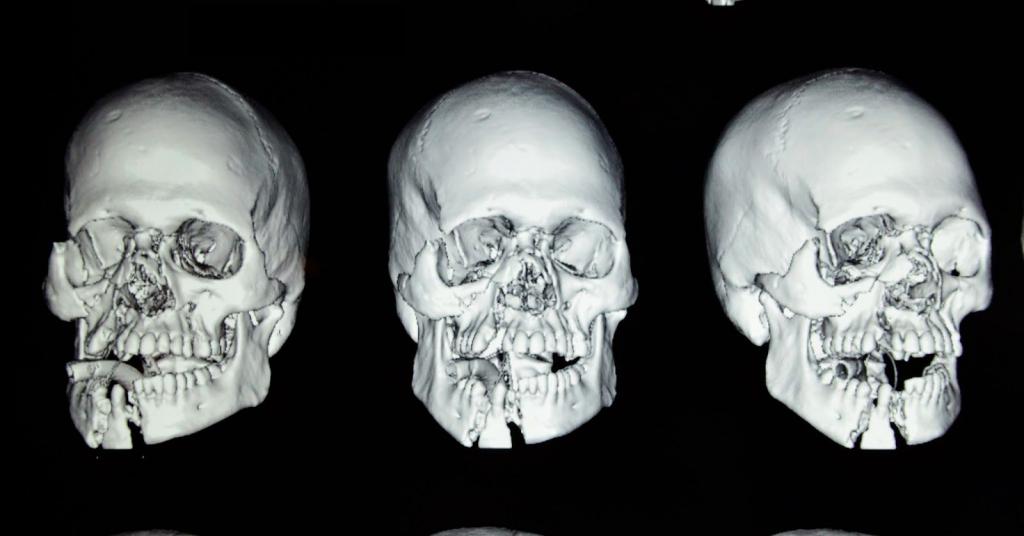
Виды переломов
Существует несколько основных типов переломов костей лицевого отдела черепа. Их классифицируют по разным основаниям, в частности по их локализации. Для переломов костей лицевого скелета МКБ 10 включает рубрикаторы, которые определяют характер повреждения в зависимости от типа травмы: он может быть закрытым, открытым или неопределенного типа.
По степени тяжести переломы лицевых костей делят на 4 группы:
- при переломе первой степени кожа повреждается осколком изнутри;
- при переломе второй степени отмечается наличие поверхностной раны кожи и мягких тканей, небольшое засорение раны;
- при переломе третьей степени наблюдаются массивные мягкотканые травмы, которые могут сопровождать травмы магистральных сосудов и периферических нервов;
- при переломе четвертой степени отмечается субтотальная или тотальная ампутация сегментов.
Переломы носовой кости
Этот тип является наиболее распространенным. Носовая кость состоит из двух тонких костей. Для того чтобы сломать носовые кости, требуется меньше усилий, чем при переломе других костей, так как они достаточно тонкие. При переломе нос, как правило, выглядит деформированным, появляются болевые ощущения. Отек может затруднить оценку повреждения. Носовые кровотечения и кровоподтеки вокруг носа являются распространенными симптомами при этой травме.
Переломы лобной кости
Лобная кость - основная кость в области лба. Перелом чаще всего встречается в середине лба. Именно там кости самые тонкие и самые слабые. Повреждение может привести к тому, что кость будет вдавлена внутрь. Для того чтобы сломать лобную кость, требуется значительная сила, поэтому часто эта травма может сопровождаться другими травмами лица, черепа или неврологическими повреждениями. Это может вызвать ликворею (истечение спинномозговой жидкости), травмы глаз и повреждение носового канала.
Переломы скуловых костей
Скулы прикрепляются в нескольких точках к верхней челюсти и костям черепа. При их переломах возможны также травмы близлежащих костей, в частности, повреждение пазух верхней челюсти. В результате травмы может сломаться скуловая кость, скуловая луга, или то, и другое одновременно.
По отзывам самих пациентов, такие переломы часто вызывают асимметрию лица. Переломы скуловой кости составляют большую часть переломов челюстно-лицевых костей.
Орбитальные переломы
Существует три основных типа таких травм:
- Перелом орбитального обода (внешнего края), самой толстой части глазницы. Потребуется большая сила, чтобы сломать эту кость. Такой перелом может сопровождаться повреждением зрительного нерва.
- Перелом обода, распространяющийся на нижний край и дно орбиты. В этом случае наблюдается перелом лицевой кости под глазом.
- Перелом самой тонкой, нижней части глазницы. В этом случае орбитальный обод остается неповрежденным. Глазные мышцы и другие структуры могут быть травмированы. При такой травме возможно ограничение подвижности глазного яблока.

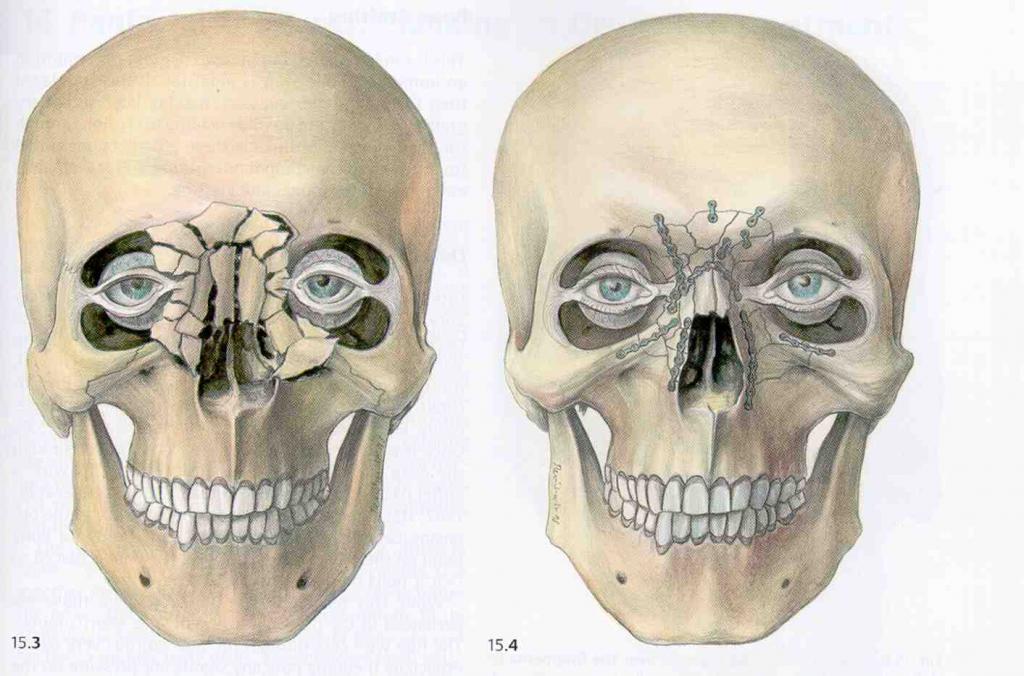
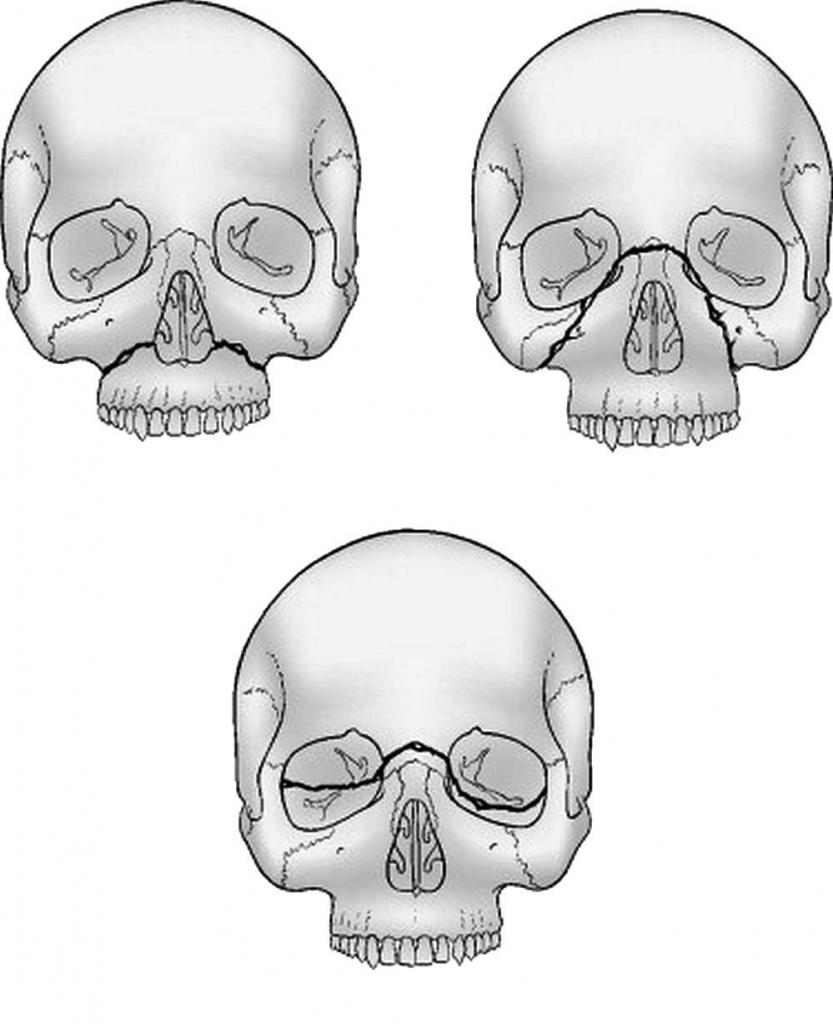
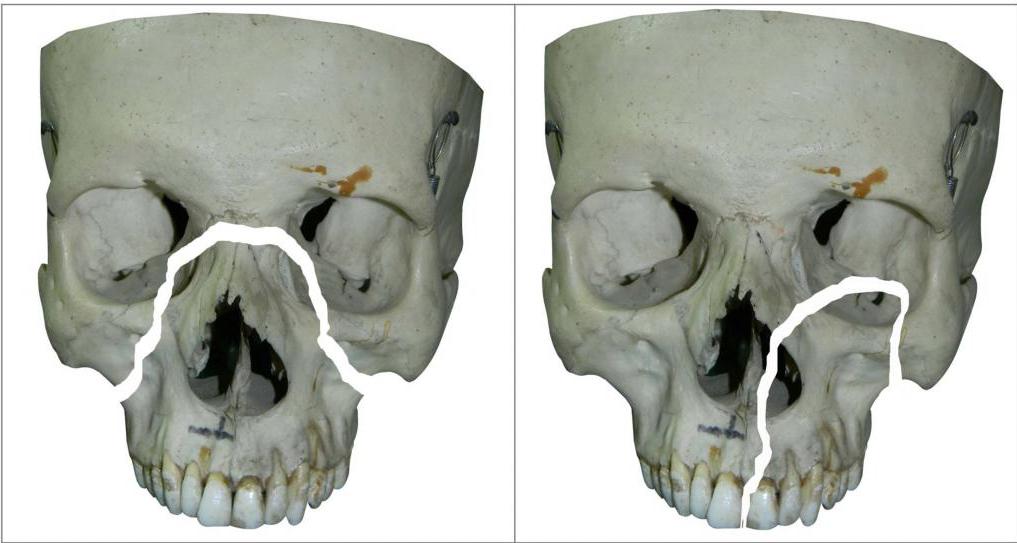
Переломы костей средней зоны лица
При тупых травмах часто возникают переломы вдоль трех линий, проходящих по стыкам костей, в наиболее тонких и слабых местах, а также там, где располагаются физиологические отверстия. Согласно классификации Ле Фор, выделяют три основных типа переломов, но могут встречаться и их вариации:
- Перелом Ле Фор I. При такой травме ломается скуловая кость и верхняя челюсть, они полностью разъединяются с другими костями черепа. Часто сопровождается переломом основания черепа.
- Перелом Ле Фор II. Линия разлома проходит от нижней части одной щеки, под глазом, через нос и к нижней части другой щеки.
- Перелом Ле Фор III. В этом случае отламывается альвеолярный отросток, Линия разлома проходит через носовое дно и верхнечелюстные пазухи. При такой травме повреждается верхнечелюстной нервный узел.
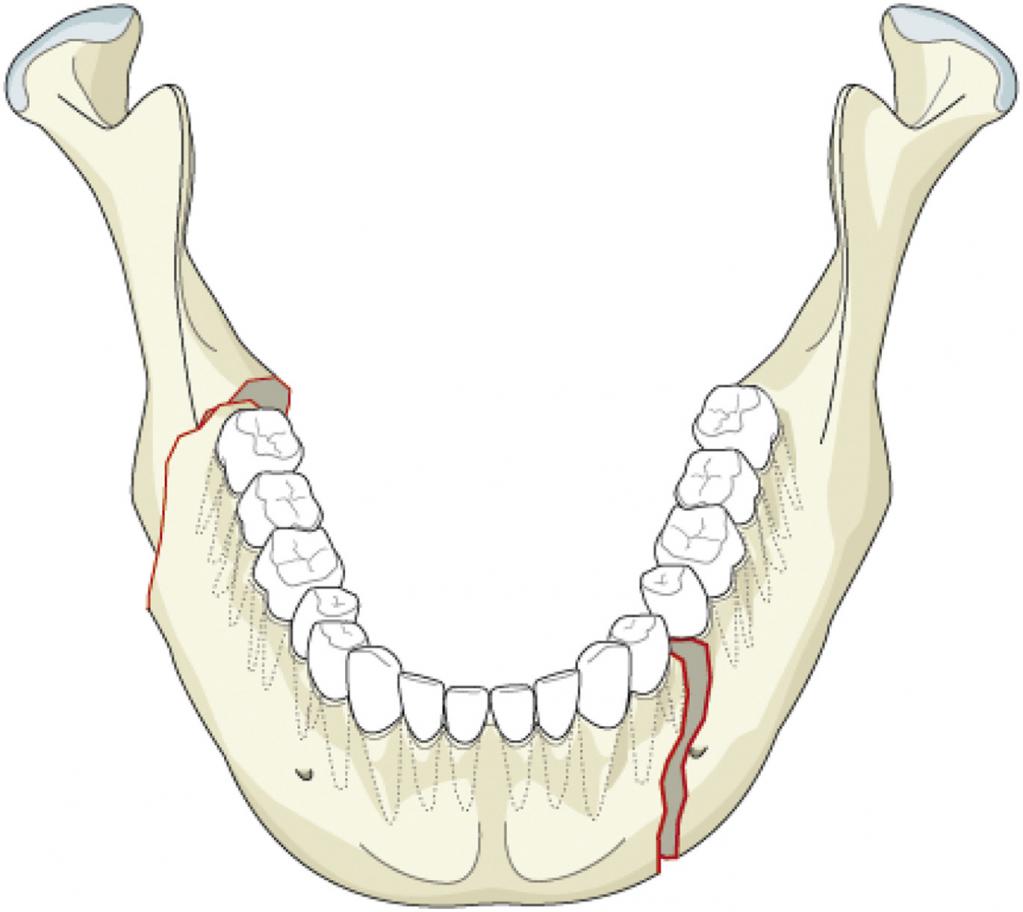
Травмы нижней челюсти
При переломах нижней челюсти чаще всего повреждаются угол нижней челюсти, мыщелковый и суставной отростки, подбородочный отдел. По локализации выделяют переломы тела и ветви нижней челюсти.
Причины
Переломы костей лица возникают по самым разным причинам:
- дорожно-транспортные происшествия;
- спортивные травмы;
- несчастные случаи, в том числе на рабочем месте;
- падения с высоты;
- падения со стоящего или движущегося транспортного средства;
- увечья, нанесенные каким-либо предметом или другим человеком;
- огнестрельные ранения.
Симптоматика
При любом переломе появляются боль, синяки и отеки. Большая же часть симптомов зависит от места перелома.
При переломе нижней челюсти наблюдаются:
- обильное слюноотделение;
- проблемы с глотанием;
- изменение прикуса;
- изменение цвета кожных покровов;
- смещение челюсти.
При переломе верхней челюсти возможны:
- носовое кровотечение;
- отеки под глазами и на веках;
- вытягивание лица.
Симптомы перелома носа могут включать:
- обесцвечивание под глазами;
- блокировку одной или обеих ноздрей или смещение перегородки;
- искривление носа.
Симптомы орбитального перелома:
- размытое, ухудшенное или двойное зрение (диплопия);
- затруднения при перемещении глаз влево, вправо, вверх или вниз;
- распухший лоб или щека или опухоль под глазами;
- впалые или выпуклые глазные яблоки;
- покраснение белков глаз.
Оказание первой помощи
До того как пострадавший будет отправлен к врачу, ему необходимо оказать первую медицинскую помощь. На место травмы необходимо положить холод. Нельзя самостоятельно вправлять смещенные фрагменты костей. В этом случае можно наложить повязку и доставить пострадавшего в медицинское учреждение.
Диагностика
Прежде всего определяется наличие каких-либо опасных для жизни травм. Врач должен проверить, блокирует ли что-либо дыхательные пути или носовые проходы, оценить размер и реакцию зрачка, определить, есть ли какие-либо повреждения центральной нервной системы.
Затем врач выясняет, как и когда произошла травма. Пациент или его представитель должен предоставить информацию о том, есть ли какие-то другие медицинские проблемы, например, хронические заболевания, предыдущие травмы лица или операции. После этого проводится физический осмотр лица на наличие признаков асимметрии и повреждения двигательных функций.
Для диагностики может потребоваться КТ-сканирование.
При переломе носа рентген может не потребоваться, если отек ограничен мостом носа, пациент может дышать через каждую ноздрю, нос прямой, и на перегородке нет сгустка крови. В противном случае проводится рентгенография.
Также врач может направить на компьютерную томографию (КТ), чтобы определить точное местоположение и тип перелома или переломов.
Лечение
Тип лечения будет зависеть от места и степени повреждения. Целью лечения переломов лица является восстановление нормального внешнего вида и функции пострадавших областей.
Перелом лица может заживать без вмешательства врача, если сломанная кость осталась в нормальном положении. Тяжелые переломы, как правило, приходится лечить. Лечебные процедуры включают следующее.
Врач ставит сломанные кости в нормальное положение без выполнения каких-либо разрезов. Как привило, этим способом пользуются при переломе носа.
Эндоскопия: при помощи эндоскопа (длинной трубки с камерой и лампочкой), помещаемого внутрь через небольшой разрез, врач рассматривает повреждения изнутри. Во время эндоскопии могут быть удалены небольшие фрагменты сломанной кости.
- противозастойные препараты, которые помогают уменьшить отек в носу и пазухах;
- обезболивающие средства;
- стероидные противовоспалительные препараты для уменьшения отека;
- антибиотики в случае риска заражения.
Ортодонтическое лечение проводится при поврежденных или сломанных зубах.
Оперативное вмешательство: врач использует проволоку, винты или пластины для соединения сломанных костей лица.
Реконструктивная хирургия может потребоваться для исправления частей лица, которые деформированы травмой. Иногда приходится удалять части сломанных костей лица и заменить их на трансплантаты.
Реабилитация
После хирургической операции пациент находится в стационаре не менее десяти суток. На сроки выздоровления влияют такие факторы, как время обращения за помощью с момента получения травмы, место и характер перелома. Полное выздоровление после перелома костей лицевого скелета наступает в среднем через месяц. В этот период должны быть исключены повышенные нагрузки, пациенту назначают кальцинированную диету. После выздоровления пациент по назначению врача некоторое время может принимать сосудосуживающие назальные препараты.
Риски
Лечение перелома лицевой кости может привести к появлению отека, боли, кровоподтекам, кровотечениям и инфекции. После операции могут остаться рубцы. В ходе лечения могут быть повреждены близлежащая ткань и нервы, что приведет к онемению. При проведении операции могут быть повреждены носовые пазухи. Даже при хирургическом вмешательстве возможно сохранение асимметрии лица, изменения зрения. Костные и тканевые трансплантаты могут сдвинуться с места, и тогда потребуется еще одна операция. Пластины и винты, используемые для фиксации костей, могут стать источником заражения или нуждаться в замене. Существует также риск образования тромбов.
Последствиями переломов лицевой кости без лечения могут стать асимметрия лица, боли в лице, глазах или слепота. Кровотечение может блокировать дыхательные пути, затрудняя дыхание. Также возможно кровоизлияние в мозг, что может привести к судорогам и быть опасным для жизни.
Превентивные меры
Невозможно полностью предотвратить переломы костей лицевого черепа. Однако существует ряд мер, которые могут уменьшить степень травматизма:
- ношение шлема при езде на велосипеде или мотоцикле;
- использование ремня безопасности в автомобиле;
- использование во время занятий спортом защитного снаряжения (шлемы, маски);
- соблюдение правил техники безопасности при работе.

Высокие физические нагрузки в любом виде спорта предполагают повышенный риск травматизма. И каждая 10-я из спортивных травм – перелом костей. Однако далеко не всегда повреждение кости вызвано чрезмерной силой удара или тяжестью груза. Нередко микротрещины и дистрофические процессы буквально подтачивают кости с виду вполне благополучного атлета. Своевременная профилактика костной хрупкости способна значительно сократить количество спортивных переломов.
Переломы костей в спорте: их явные и скрытые причины
Переломы костей – не редкость в таких видах спорта, как бокс, регби, акробатика, тяжёлая атлетика, мото- и велоспорт, альпинизм, горнолыжный спорт и многие другие. Непосредственными причинами травмы могут быть падение с высоты или при движении на большой скорости, удар или подъём штанги.
Примечательно, что наиболее часто ломаются те части тела, которые испытывают максимальные нагрузки. Например, у велосипедистов, баскетболистов или бегунов обычно страдают ноги. Казалось бы, именно они должны быть максимально крепкими как снаружи, так и изнутри! Однако для спорта высоких достижений это не совсем так.
Дело в том, что постоянное сверхнапряжение, испытываемое одними и теми же костными участками, ведёт к появлению микроповреждений в кости. В условиях перегрузок и перетренированности костная ткань не успевает восстанавливаться. И тогда микротрещины могут сливаться в более крупные, становясь истинной, скрытой от глаз причиной травмы.
В описанной ситуации для перелома достаточно уже привычной, ранее вполне переносимой нагрузки на кость. Такие повреждения называют стрессовыми, или усталостными, спортивными переломами. Они нередки у тех, кто профессионально занимается лёгкой атлетикой, футболом, многоборьями и другими видами спорта.
Часто стрессовый перелом кости случается у атлетов, резко увеличивших объём тренировочных нагрузок. Также это типичная травма у солдат при многокилометровом марш-броске. Не застрахованы от неё и спортсмены-любители, слишком рьяно начавшие тренироваться на фоне сидячего образа жизни.
Вероятность этого вида перелома повышается в связи с возрастным разрежением костной ткани – остеопенией или остеопорозом. Кроме того, в группе риска – женщины с так называемой триадой спортсменок (расстройство пищевого поведения, аменорея и остеопороз).
По американской статистике, до 30 % переломов носят именно такой усталостный, стрессовый характер. А в учреждениях спортивной медицины около 10 % пациентов лечатся именно от таких травм.
И грустная вишенка на торте – стрессовые переломы у спортсменов часто повторяются. О чём это говорит? О необходимости как профилактических, так и длительных восстановительных мер после травмы.
Osteomed: переломов костей в спорте может быть меньше!
Для профилактики стрессовых переломов спортивная медицина рекомендует:
- соблюдение диеты, богатой кальцийсодержащими продуктами: творогом, сыром, молоком и др.;
- дополнительный приём добавок кальция в периоды интенсивных тренировок;
- планомерное увеличение тренировочных нагрузок, например, в беге их следует наращивать не более чем на 10 % в неделю;
- выполнение специальных комплексов упражнений на укрепление мышц, в особенности тех частей тела, нагрузка на которые в данном виде спорта максимальна;
- постепенное возвращение к тренировкам после ушиба или перелома кости. Незалеченная травма может стать причиной дистрофических изменений в костной ткани!
Ускорить полноценную адаптацию костной системы к повышенным физическим нагрузкам поможет препарат Osteomed из линейки спортивного питания Fitness&Life. Он будет полезен спортсменам как для профилактического укрепления костей, так и для успешного сращивания уже произошедшего перелома.
В отличие от массы средств аналогичного действия, эта кальциевая добавка не просто снабжает организм минералом. Она ещё и направляет его непосредственно в кости с минимальным риском развития побочных эффектов.
Страховкой от засорения кальцием почек выступает сама форма кальция – цитратная. Она превосходит более дешёвый карбонат кальция по биодоступности и оказывает ощелачивающее действие, которое препятствует кальцификации почек.
Задержкам кальция в сосудах и мягких тканях препятствует и другой фактор: при приёме Osteomed кости усиленно начинают вбирать кальций из кровотока. Это происходит благодаря стимуляции костеобразования – рождения клеток кости, которые и притягивают к себе блуждающий в крови кальций. Такое анаболическое действие на костную ткань оказывает второй компонент препарата HDBA органик комплекс.
HDBA органик комплекс – трутневый гомогенат, адсорбированный особым запатентованным способом, сохраняющим природные прогормоны этого продукта. Вот почему в числе эффектов этого уникального продукта – стимуляция собственной выработки тестостерона естественным путём. А тестостерон способствует росту не только мышц, но и костной ткани! И это – эффективное и безопасное решение для укрепления костной ткани и форсированного сращивания перелома костей. Препарат Osteomed – для тех, кто выбирает прочное основание в жизни и спорте!
Если в силу образа жизни имели место частые травмы, после которых через несколько лет возникают боли в костях, такие проявления нельзя игнорировать. Они могут быть одним из проявлений кист костей или опухолевых образований. Кости, как и любые иные ткани организма, это живая, постоянно обновляющаяся структура, которая также подвержена возникновению в них различных объемных процессов. Если возникает боль, при этом нет подозрений на перелом и не было никаких серьезных внешних повреждений, это повод для того, чтобы обратиться к врачу и выполнить рентгенографию пораженной кости.
Самое опасное поражение костей
Естественно, что самым тяжелым и опасным поражением костей будет злокачественный процесс. Но если ранее, еще 30-40 лет назад, таких пациентов практически не лечили, то сегодня более 85% из них полностью выздоравливают. Это было достигнуто благодаря внедрению новых технологий как в диагностику, так и в лечение. Однако чаще страдают от такой патологии кости у детей, поэтому важно следить за всеми жалобами на боль, которые предъявляет школьник или подросток. Также подвержены таким поражениям кости у молодых мужчин преимущественно до 30 лет, активно занимающихся спортом и получающих частые травмы.
Боль в костях: сигнал опасности

Определить наличие опухолевого поражения кости без дополнительных методик трудно. Но первая из жалоб — это боли в костях. Причем они имеют свою специфику, со временем нарастают (а боли после травмы обычно стихают), нередко усиливаются ночью. По мере того, как боли в костях становятся сильнее, в месте их локализации может формироваться припухлость, а сустав, который наиболее близок к месту патологии, может отекать и нарушать свою подвижность. Наиболее часто боли в костях формируются в области колена и голени, там, где травма наиболее частая и вероятная. Основной проблемой является то, что на данный факт многие не обращают должного внимания, пока боль в костях не станет настолько сильной, что будет нарушать передвижение. Но и обращение к врачу не всегда дает положительный результат. До 80% опухолей изначально имеют иные диагнозы, что влечет за собой и неправильное лечение.
Рентгенография для точного диагноза
От травмы до выраженных симптомов: стадии течения
В большинстве случаев такие процессы запускает травма, которая не была вовремя распознана или проигнорировалась пациентом. Но от момента получения травмы до развития поражения проходит много времени, порой несколько лет. Определение степени распространения процесса играет ключевую роль в лечении, дает прогнозы на дальнейшую трудоспособность и сохранение кости и сустава. Наилучшие прогнозы будут на начальной стадии процесса, когда опухоль не вышла за границы кости. В этом периоде у 90% пациентов можно провести сохраняющие конечность оперативные вмешательства и вернуть свободу движений. Обычно практикуется комбинированное лечение с применением химиотерапии и операций, в некоторых случаях проводится замена костей эндопротезами из особых биосовместимых материалов, что позволяет человеку после выздоровления вести активный образ жизни. Помогают в этом современные медицинские технологии, позволяющие устранить дефекты костной ткани на месте опухолевого процесса, что дает возможность сохранить ее функциональность и избежать инвалидности.
Прогнозы на дальнейшую жизнь: вернутся ли боли?

За последние два десятилетия в этой сфере достигнуты большие успехи, сегодня опухолевые поражения костей лечатся у подавляющего количества пациентов. Неблагоприятные прогнозы ставят только тем, кто долго терпел боль, не обращался к врачу и сильно запустил патологию до серьезных осложнений и поражения окружающих, а также отдаленных тканей. Большинство из детей и подростков, а также взрослых людей, кто страдал от подобной патологии, с успехом прошли терапию и операцию, полностью восстановились и живут обычной жизнью, заводят семьи, рожают детей и почти не вспоминают о болезни. После полноценной терапии боль и проблемы костей не возвращаются, рецидивы подобных опухолей — редкость. Практически ушли в прошлое операции по ампутации конечностей при таких поражениях.
Сегодня также созданы специализированные центры, которые принимают пациентов со всей страны для оказания им специализированной помощи. В этих центрах пациенты с жалобами на боли в костях проводят всесторонне обследование, и диагноз либо подтверждается, либо опровергается. Если необходима операция и эндопротезирование, принимается решение об объеме вмешательства и его сроках.
Однако стоит помнить, что любую болезнь проще предупредить, чем затем длительно и мучительно лечиться. Для данного процесса это также актуально. Важно следить за всеми жалобами детей и подростков, обращая на них пристальное внимание. Кроме того, если получена более-менее серьезная травма — это повод для обращения к врачу, а не для применения самолечения дома при помощи различных мазей или таблеток. Особенно это касается конечностей, области голени, коленного сустава и частично бедра. Повреждения этой области, а особенно хронические застарелые травмы, могут стать началом серьезной патологии.
Читайте также:


