Тенодез задней большеберцовой мышцы
Этот синдром является причиной патологии медиальной части заднего отдела стопы, часто просмотренной и неправильно диагностированной, особенно на ранних стадиях. Это является прямым результатом потери функции сухожилия задней большеберцовой мышцы.

Хроническое воспаление ведет к дегенерации и растяжению сухожилия с формированием интерстициального отека, истончением и хроническим повреждением сухожилия. При отсутствии лечения все это ведет к нарушению выравнивания заднего и среднего отделов стопы с пронацией пятки, плантафлексии тарана, подвывиху в таранно-ладьевидном суставе и как результат формирование односторонней плоской стопы.
Задняя большеберцовая мышца активна в течение фазы опоры, включается сразу после контакта пятки с опорой и быстро прекращает сокращаться после поднятия пятки. Ее брюшко начинается глубоко внутри задней части нижней конечности, сухожилие следует вниз до задней части медиальной лодыжки, где находится кпереди от сухожилия длинного сгибателя пальцев, заднего большеберцового нейрососудистого пучка (задняя б/б артерия, вена и нерв) и сухожилия сгибателя большого пальца. Все эти структуры ограничиваются удерживателем сгибателей возле медиальной лодыжки. Сухожилие задней б/б мышцы проходит в борозде позади и ниже медиальной лодыжки, разделяясь на 3 части у медиальной стороны тарана. Передняя часть прикрепляется к бугристости ладьевидной кости, средняя часть продолжается в плантарную тарзальную область и прикрепляется к плантарной части клиновидных костей, кубовидной и в основании 2, 3 и 4 метатарзальных костей. Задняя часть внедряется как пучок в переднюю часть нижней пяточно-ладьевидной связки. Медиальная лодыжка работает как многороликовый блок, позволяя сухожилию задней б/б мышцы изменять направление тяги, и эти точки прикрепления обеспечивают супинацию заднего и среднего отделов стопы во время переноса веса, в то время как происходит стабилизация арочной конструкции среднего отдела.
Главная функция задней б/б мышцы - добиться супинации в подтаранном суставе и приведения переднего отдела стопы вокруг косой оси среднеплюсневого сустава.
- В начале фазы опоры задняя б/б мышца сокращается эксцентрически, чтобы замедлить пронацию, которая происходит в подтаранном суставе, и во время внутренней ротации б/б кости.
- В среднем периоде опоры мышца сокращается концентрически, обеспечивая стабильность среднеплюсневому суставу в подготовке к толчку.
- При отрыве пятки это обеспечивает подошвенный вращающий момент, который позволяет поднять пятку от земли.
Таким образом, задняя б/б мышца действует как первичный стабилизатор против вальгуса заднего отдела, отведения переднего отдела и как антагонист малоберцовых мышц, особенно короткой малоберцовой.
Этиология
Причины неясны, ассоциируются со следующими условиями:
- Ожирение.
- Чрезмерная пронация стопы, что располагает к компрессии и нарушению кровоснабжения сухожилия, которое огибает медиальную лодыжку глубоко под поддерживателем.
- Структурные и анатомические аномалии, н-р добавочная ладьевидная кость, жесткая или мобильная плоская стопа, пролиферация остеофитов в медиальной лодыжечной борозде, неглубокая борозда и эквинус голеностопного сустава.
- Воспалительные заболевания суставов, РА , серонегативные артриты.
- Коллагеновые заболевания сосудов.
- Прямая травма, когда сухожилие разрывается отломками медиальной лодыжки.
- Непрямая травма, как перелом голеностопного сустава, эверсионное растяжение голеностопного сустава, острое отрывное повреждение ладьевидной кости и смещение сухожилия задней б/б мышцы.
- Ятрогенное воздействие (введение стероидов в данную область).
Патология
Представление о дисфункции можно разделить на 4 стадии:
- Асимптоматическая стадия. Оценка пациента может выявить лежащие в основе нарушения, которые могут привести к развитию дисфункции. Например, полностью компенсированный варус заднего отдела стопы, или ожирение.
- Стадия начальных симптомов. Тендинит (воспаление сухожильного влагалища в области удерживателя сгибателей). Легкая слабость б/б мышц.
- Стадия выраженной дисфункции. Характеризуется повреждением внутри сухожилия, удлинением без повреждения, даже отрывом сухожилия от ладьи.
- Выраженная пронация среднего отдела и отведение переднего отдела.
- Острая фаза. Продолжается 2 недели после возникновения, в течение которой патология сухожилия может не диагностироваться. Типично: диффузный отек, мягкость с медиальной стороны голеностопного сустава. Может быть болезненность и усталость мышц нижней конечности.
- Подострая фаза. Продолжается от 2 недель до 6 месяцев. Отмечается боль и отек вдоль сухожилия, от задней части медиальной лодыжки до внутреннего продольного свода. Это может быть симптомом также тарзального туннельного синдрома вследствие компрессии местного нерва. Пассивные движения в подтаранном и среднеплюсневом суставах обычно не вызывают боли, но походка меняется, отсутствует толчок, отведен передний отдел, отсутствует супинация при отрыве пятки и пальцев.
- Хроническая фаза. Наступает примерно через 6 месяцев. У пациентов односторонняя ригидная плоская стопа. В запущенном случае боль может переместиться с медиальной на латеральную часть тарзального синуса. Латеральная боль возникает из-за прогрессирующей вальгусной деформации заднего отдела стопы, которая ведет к пяточно-малоберцовой осевой нагрузке, периостальному воспалению, перонеальному тендиниту и подтаранному тендиниту.
Клиническая картина
Примерно в 50% случаях предшествует локальная травма - сильная эверсия заднего отдела.
Чаще страдают женщины старше 40 лет и более молодые атлеты.
- Пациенты часто не обращаются за помощью на ранних стадиях (в 1-й или в острой фазе), т.к. симптомы легкие.
- Пациенты обычно представлены во 2 стадии или подострой фазе, с диффузным отеком и жаром в медиальной части голеностопного сустава и по ходу сухожилия. Пациенты испытывают затруднения или чувство нестабильности при отрыве пятки на пораженной стороне, пятка не супинирует при отрыве ее от поверхности.
- В стадии 3 или в хронической фазе пациент замечает постепенное снижение высоты продольного свода, развитие плоской стопы с одной стороны, усталость в нижней конечности при ходьбе. При осмотре сзади отмечается чрезмерное отведение переднего отдела стопы (симптом слишком много пальцев). В тяжелых случаях потеря продольного свода, эверсия пяточной кости. Чрезмерный износ медиальной части каблука в обуви.
Диагноз и диффдиагноз
Целостность сухожилия задней б/б мышцы оценивается пальпаторно, когда пациент активно осуществляет подошвенную флексию и приводит стопу, а врач прикладывает отводящую силу к переднему отделу стопы. Важно определить точный участок повреждения внутри сухожилия и сравнить со здоровой стопой. Прямое давление вдоль хода сухожилия может выявить боль, активная инверсия стопы против сопротивления может выявить снижение силы задней бб мышцы. Если произошло частичное повреждение сухожилия, это можно пропальпировать.
Если сухожилие повреждено полностью, сухожилие не будет пальпироваться вдоль своего нормального ложа, пациент не может произвести инверсию стопы против сопротивления.
Частичное или полное повреждение вследствие травмы сопровождается различными болями в области бугристости ладьевидной кости. Повреждения вследствие чрезмерных нагрузок и дегенерация сухожилия проявляются болью дистальнее медиальной лодыжки.
МРТ наиболее полезный метод исследования сухожилий вокруг голеностопного сустава и выявления повреждений. Другие диагностические тесты включают сканирование костей и введение радиоконтрастного вещества в сухожильное влагалище.
Ранняя диагностика не улучшается прямой рентгенограммой, тем не менее, обзор стопы покажет степень структурных изменений в 3-й стадии. Стандартная передне-задняя рентгенограмма показывает увеличение угла между продольной осью таранной кости и продольной осью пяточной кости, отведение переднего отдела стопы и смещение 2-й плюсневой кости. Длинная ось переднего отдела стопы больше не делит пополам угол заднего отдела стопы. В норме линейная связь между тараном, ладьей, медиальной клиновидной и первой плюсневой потеряна на боковой рентгенограмме. Если ситуация прогрессирует, то проявляется остеоартрит 1-го плюснефалангового сустава, вторичный по отношению к hallux limitus.
Диффдиагноз должен исключить:
- Костные аномалии:
- синдром ладьевидной кости (os tibiale externum), синдром трехгранной кости, отрыв ладьевидной кости, стрессовый перелом ладьевидной кости;
- остеохондрит или аваскулярный некроз головки тарана или ладьи;
- перелом медиальной лодыжки;
- подтаранную тарзальную коалиция;
- воспаление медиального sinus tarsi;
- Мягкотканые нарушения:
- растяжение дельтовидной связки;
- медиальный капсулит голеностопного сустава;
- тарзальный туннельный синдром;
- растяжение длинного сгибателя большого пальца или длинных сгибателей пальцев;
- заднепяточный бурсит;
- Другие случаи односторонней плоской стопы (разница в длине ног истинная или относительная, тарзальная коалиция) так же должны приниматься во внимание при постановке диагноза.
Лечение
Лечение зависит от стадии или фазы заболевания. Лечение должно выполняться быстро и агрессивно для предупреждения дальнейшего ухудшения. На ранних стадиях - уменьшение воспаления , стабилизация сустава , контроль за болью - до 8 недель. В более тяжелых и упорных случаях возможно хирургическое восстановление сухожилия с фиксацией сустава.
Консервативное лечение: нпвп, ультразвук, тэйпирование заднего отдела стопы в положении инверсии для уменьшения натяжения в сухожилия.
Ортезирование мягкими временными ортезами (вальгусные подушки, медиальные подушки под всю стопу - кобра) используются для инверсии заднего отдела стопы. Индивидуальные жесткие антипронаторные ортезы дают возможность задней б/б мышце функционировать более эффективно, т.к. направлены на лежащий в основе патомеханический дефект. Ортез контролирует движение в подтаранном суставе, уменьшая растяжение сухожилия, контролируя отведение переднего отдела (используя латеральный бортик).
ЛФК направлена на усиление задней б/б мышцы. В более тяжелых случаях требуется иммобилизация стопы в инвертированной позиции в гипсовой повязке до колена на несколько недель.
Стероидная терапия не применяется из-за вероятности повреждения уже ослабленного сухожилия.
Хирургическое лечение показано на 2 стадии или в подострой фазе. При отсутствии эффекта от 8 недель консервативной терапии или в 3 стадии и 4 фазе. В упорных случаях с умеренным теносиновитом, но без явных повреждений сухожилия показан релиз сухожилия, синовэктомия .
Синовэктомия, укрепление в месте прикрепления сухожилия или перенос длинного сгибателя пальцев показаны в более тяжелых случаях, характеризующихся удлинением сухожилия.
Тяжелые случаи с полным повреждением или фиброзом сухожилия лечатся пересадкой длинного сгибателя пальцев, укорочением связок и таранно-ладьевидной капсулы, хирургическим расширением костного канала под внутренней лодыжкой. Артродез суставов заднего отдела стопы, например между тараном и пяточной костью, подтаранный артродез, таранно-ладьевидное слияние или комбинированный таранно-ладьевидный и пяточно-кубовидный артродез может быть показан в поздних стадиях с болевым синдромом в латеральной части заднего отдела стопы.
Результаты корригирующей хирургии не всегда прямые. Процедура требует длительного периода восстановления, реабилитации, упражнений. Величину постоперативной коррекции плановальгуса в градусах точно предсказать трудно, тем не менее, можно ожидать увеличение стабильности в период опоры. Остеоартроз суставов в заднем отделе стопы развивается через длительное время, т.к. нарушается нормальное выравнивание в суставах из-за артродеза, восстановленное сухожилие может в будущем ослабнуть с возвратом дооперационных симптомов.

Так как мы постоянно нагружаем ноги, мышцам приходится выполнять большую работу. Соответственно, большая нагрузка приходится на сухожилия. Если происходит перегрузка сухожилия, то его оболочки воспаляются - это называется тендинитом. Сухожилие задней большеберцовой мышцы подвержено большим нагрузкам и тендинит этого сухожилия - одна из частых проблем, связанных с перегрузкой нижних конечностей.
Анатомия
Задняя большеберцовая мышца расположена в заднем глубоком футляре голени под трёхглавой мышцей. Мышца переходит в сухожилие в нижней трети голени. Сухожилие проходит позади внутренней лодыжки, далее проходит под сводом стопы и прикрепляется к ладьевидной кости с наружной стороны. Сухожилие играет важную роль в поддержке свода стопы и удержании стопы в правильном положении (поворот стопы кнутри) во время ходьбы.
Причины
Заболевание развивается постепенно, в несколько этапов. Первоначально раздражаются внешние оболочки сухожилия. Развивается воспаление оболочек сухожилия, которое называется паратендинит или тендовагинит. Как правило, это проявляется болью и иногда крепитацией (ощущение хруста снега при касании) позади внутренней лодыжки при сгибании-разгибании стопы.
Структура сухожилия.
Со временем, если перегрузка сухожилия продолжается, то периодически возникает воспаление оболочек и сухожилия. При этих условиях структура сухожилия начинает изменяться: часть волокон повреждается, а часть замещается рубцовой тканью, в которой кровоснабжение хуже, чем в нормальном сухожилии, что ещё более усугубляет повреждение. В итоге структура сухожилия изменяется.
Если часть волокон разрывается, то место разрыва замещается рубцовой тканью. Когда это происходит, сухожилие в этом месте утолщается. Эти утолщения могут располагаться и внутри, и снаружи. В области этих утолщений сухожилия не такие прочные, и, как правило, именно в этих участках сухожилия могут разорваться.
Симптомы
Симптомы тендинита сухожилия задней большеберцовой включают боль в области подъема стопы, а также боль и отек по ходу сухожилия позади внутренней лодыжки. В некоторых случаях из-за постоянного воспалительного процесса сухожилие ослабляется и, в конечном итоге, разрывается. При повреждении сухожилия задней большеберцовой мышцы развивается выраженное плоскостопие.
Диагноз
Диагноз тендинита задней большеберцовой мышцы очевиден после медицинского осмотра. Иногда, если врач подозревает разрыв сухожилия, может быть назначена магнитно-резонансная томография (МРТ). При использовании этой методики не требуются какие-либо инъекции. МРТ – это метод исследования, который позволяет чётко видеть мягкие ткани организма. МРТ использует магнитные волны, которые анализируются компьютером и выстраиваются изображения срезов тканей в стандартных плоскостях.
Лечение
Консервативное лечение
Лечение тендинита задней большеберцовой мышцы начинается с подбора обуви. Обувь обязательно должна иметь стельку-супинатор - для поддержания продольного свода стопы. Именно эту функцию выполняет задняя большеберцовая мышца. Поэтому правильно подобранная обувь позволяет снизить нагрузку на эту мышцу. Необходимым условием является снижение нагрузки на ноги, особенно важно прекратить занятия спортом. Если развивается крепитирующий тендовагинит, может понадобиться ношение гипсовой или пластиковой шины. Кроме того, могут быть назначены противовоспалительные препараты, такие как диклофенак, ибупрофен или вольтарен.
Если боль и воспаление не проходят после применения вышеуказанных методов, то доктор может предложить инъекцию кортизона. Кортизон – сильное противовоспалительное средство, которое быстро снимает воспаление. Многократное его применение не рекомендуется вследствие негативного влияния на структуру сухожилия. Некоторые врачи рекомендуют использование гормональных мазей совместно с такими физиопроцедурами, как ультразвук или фонофорез. Так как сухожилие расположено близко к поверхности кожи, то использование мазей совместно с физиолечением хорошо снимает воспаление.
Оперативное лечение
Если консервативное лечение безуспешно, то может потребоваться операция.
Если после длительного течения заболевания утолщаются мягкие ткани по ходу сухожилия и воспаление не снимается консервативными методами, то может быть показано хирургическое удаление этой рубцовой ткани вокруг сухожилия. Этот метод обычно приносит пациентам облегчение, кроме того производится ревизия самого сухожилия и решается вопрос о возможной пластике. Локальные утолщения могут на усмотрение хирурга иссекаться. Если сухожилие истончено, имеется множество рубцовых утолщений, имеются локальные микроразрывы, то требуется пластика сухожилия.
Шов сухожилия
Крупные надрывы могут быть ушиты с помощью шва. Также иногда шов накладывается после иссечения утолщений, если хирург оценивает, что в данном участке со временем может произойти разрыв сухожилия. Иногда восстановить целостность сухожилия не представляется возможным. Тогда хирург может прибегнуть к пластике сухожилия
Пластика сухожилия
Застарелый разрыв (существующий более месяца) или сильно изменённое сухожилие может потребовать пластики. Для пластики берётся участок другого сухожилия (трансплантат), функционально менее важного. Этот вопрос предварительно совместно решается хирургом и пациентом. С помощью этого трансплантата хирург восстанавливает целостность сухожилия задней большеберцовой мышцы.
Артродез
При длительно существующей, фиксированной форме деформации стопы вследствие повреждения сухожилия задней большеберцовой мышцы хирург-ортопед может рекомендовать операцию артродеза – создание условий для сращения между мелкими костями стопы. Этот вид операции используется для уменьшения болей в стопе, связанных с развившимся плоскостопием.
После оперативного лечения в зависимости от состояния сухожилия и выполненных манипуляций может быть назначена иммобилизация гипсовой повязкой.
Реабилитация
Реабилитация после консервативного лечения
Если нет противопоказаний, то пациентам с данным заболеванием могут помочь физиопроцедуры. Лечение направлено на уменьшение боли и отека. Врачом-физиотерапевтом могут быть назначены такие процедуры, как ультразвук, тепловые процедуры, массаж.
Лечебная физкультура необходима для поддержания тонуса мышц голени и стопы. Начинать выполнять упражнения следует под контролем инструктора ЛФК после того, как острое воспаление разрешится.
Чтобы ускорить наступление эффекта от проводимого лечения, следует подобрать правильную обувь. Стелька-супинатор снимет нагрузку с задней большеберцовой мышцы. Ношение стелек должно быть постоянным в течение дня. Длительная ходьба босиком или в неподходящей обуви увеличит нагрузку на заднюю большеберцовую мышцу и, возможно, обострит заболевание.
Реабилитация после оперативного лечения
Реабилитация после оперативного лечения займёт не менее восьми недель. Если использовался шов сухожилия или пластика сухожилия, то необходимо ношение гипсовой или пластиковой шины и использование костылей. Чтобы научится пользоваться костылями, может понадобится помощь инструктора ЛФК.
Перевязки проводятся по назначению хирурга. Швы снимаются через 10 - 14 дней после операции. Если хирург использовать растворимые нитки, они не должны удалятся.
Физиотерапия поможет уменьшить боль и отёк. Процедуры назначаются врачом-физиотерапевтом при отсутствии противопоказаний.
Врач по лечебной физкультуре (ЛФК) разработает индивидуальную программу реабилитации. Вначале упражнения выполняются под контролем инструктора ЛФК, затем возможны самостоятельные занятия. Упражнения помогут восстановить тонус мышц голени и стопы. Нагрузка и сложность упражнений увеличивается постепенно. Вопрос об увеличении нагрузки решается совместно с лечащим врачом.
Имя: Артак
Фамилия: Мацакян
E-mail: artakmatsakyan@mail.ru
Биография: Врач травматолог-ортопед, кандидат медицинских наук. Сфера профессиональных интересов: артроскопия коленного, плечевого, голеностопного суставов, патологии суставов, деформации стопы, ложные суставы, последствия травм, переломы конечностей.
Телефон для записи: +7(926) 634 4783.
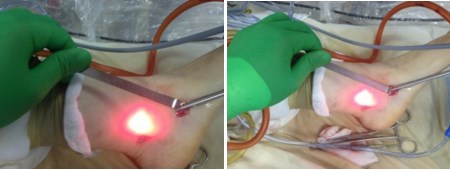
За последний год в отделении нами внедрено и успешно применяется малоинвзивная эндоскопическая техника пластики этого сухожилия при плоско-вальгусной деформации стоп.
Операции на сухожилии задней большеберцовой мышцы
У пациентов с эластичной гипермобильной стопой (I тип) в I стадии дисфункции оперативное вмешательство на сухожилии не проводится, или проводится лишь в редких случаях, когда на фоне снижения продольного свода имеется выраженный теносиновит или тендовагинит дистальной порции СЗББМ.
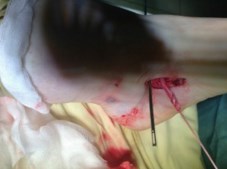
Ход операции следующий: после наложения жгута на нижнюю треть голени, проводится разрез длиной 2см на 2 см ниже и кпереди от внутренней лодыжки до ладьевидной кости. При наличии тендовагинита дистальная порция СЗББМ хорошо визуализируется, что может облегчить проведение инцизии.
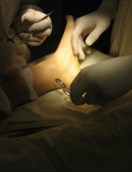
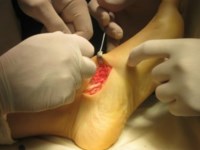
В послеоперационном периоде ведение пациентов аналогично таковому при выполнении только лишь подтаранного артроэреза. Ранняя активизация не требует дополнительных внешних фиксаторов (гипсовых повязок, ортезов).Для этого стопу устанавливают в нейтральное положение, затем инструмент проводят под сухожилие и производят натягивающие движения. В норме, при сохраненном тонусе сухожилия, выполнить натяжение достаточно сложно.
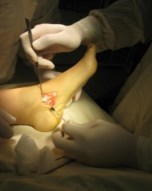
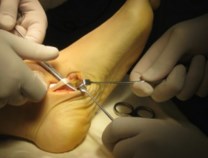
Пациентам при II стадии дисфункции СЗББМ (IIа и IIб тип стопы) тендопластика проводится в различных вариантах. Окончательное решение принимается интрооперационно, когда доступна морфологическая и функциональная оценка сухожилия. Предварительно тактика хирургического вмешательства планируется на основании клинического обследования.
У пациентов с эластичной гиперпронированной стопой (IIа тип стопы) деформация сухожилия по типу его элонгации наиболее характерна. В зависимости от того, насколько вальгируется стопа в положении стоя или при выполнении различных проб, можно судить о степени его растяжения.
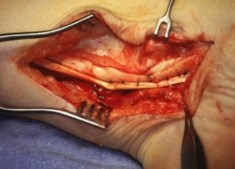
Пациентам при II и III стадии дисфункции СЗББМ (IIб и III тип стопы) кроме пластики СЗББМ проводится транспозиция СДСП на ладьевидную кость. Такая хирургическая тактика применяется у пациентов среднего возраста, страдающих продольным плоскостопием много лет, имеющих выраженные дегенеративные изменения СЗББМ. Причиной морфологических изменений (дегенеративная элонгация) в структуре сухожилия является повышенная нагрузка, которая является следствием плосковальгусной деформации.
Операция выполняется в несколько этапов: доступ к СЗББМ с визуализацией места его прикрепления, мобилизация СЗББМ от ладьевидной кости, выделение и тенотомия СДСП в максимально дистальной его порции, транспозиция СДСП к ладьевидной кости с натяжением, тенодез СЗББМ и СДСП на протяжении.
После выполнения доступа к месту прикрепления СЗББМ, отслаивают сухожилие от ладьевидной кости. При выделении СДСП необходимо учитывать его анатомию. В норме оно расположено ниже и латеральнее СЗББМ. При выделении СДСП необходимо попытаться визуализировать максимально дистальную его порцию, чтобы при его пересечении проксимальная часть была достаточно длинной. Далее его прошивают на расстоянии 3–4 см от края швом по Краскову или Кюнео.
После этого производят рассверливание канала в ладьевидной кости. Сверло необходимо ориентировать следующим образом: сверху вниз, спереди назад, снаружи кнутри. Для транспозиции СДСП с учетом его толщины подбирается диаметр сверла. Для этого стопу необходимо максимально супинировать. Проведение сухожилия не всегда удается выполнить сразу, поэтому нужно проверять соответствие диаметра канала. Далее приступают к трансоссальному подшиванию СДСП, а затем и СЗББМ к ладьевидной кости. Важным при этом является удержания постоянного натяжения сухожилий.
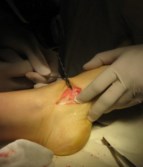
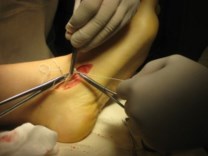
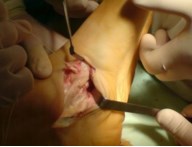
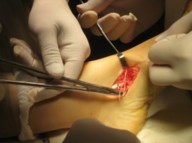
Частым случаем является дисфункция СЗББМ на фоне имеющейся добавочной os tibiale externum. Учитывая то, что она является местом прикрепления СЗББМ, выполнение тендопластики в таких случаях проводится после ее удаления. Впервые тактику лечения такой патологии описал Kidner F.C. Особенность операции заключалась в том, что подшивание СЗББМ к ладьевидной кости выполняется после удаления добавочной кости.
Этапы операции Киднера. Выполняют стандартный доступ к СЗББМ с визуализацией места его прикрепления, сухожилие отсепаровывают от ладьевидной кости на всем протяжении. Тупым и острым путем выделяют os tibiale externum. При его выделении необходимо пальпаторно убедиться в отсутствии сращения с телом ладьевидной кости. В большинстве случаев отмечается умеренная и тугая подвижность добавочной кости, что свидетельствует о ее синхондральном сочленении.
Os tibiale externum может располагаться строго медиально от ладьевидной кости или чуть кзади и книзу от нее.
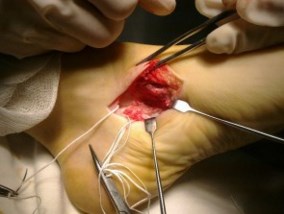
Для удаления добавочной кости мы использовали тонкое острое долото, позволяющее выделять его, и зажим Кохера.
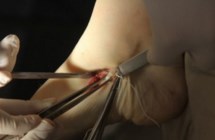
После удаления os tibiale externum производят ревизию образованного ложа. Часто оно бывает достаточно глубоким, что делает возможным проведение следующего этапа операции — подшивание СЗББМ трансоссально к ладьевидной кости. Важным при подшивании СЗББМ является правильное его прошивание, что позволяет максимально плотно адаптировать сухожилие к ладьевидной кости. Основным сухожильным швом является шов по Кюнео.
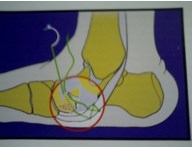
В настоящем изобретении была поставлена задача разработки миниинвазивного метода транспозиции СЗББМ, для стабилизации таранно-ладьевидного сустава.
Достигаемым техническим результатом является устойчивая стабилизация таранно-ладьевидного сустава. Достижение указанного результата обусловлено следующим:
Техника операции
1. Выполняется минимальный разрез (3-4 см) в области прикрепления сухожилия задней большеберцовой мышцы к ладьевидной кости, визуализируется сухожилие, далее вводится артроскоп.
2. С помощью артроскопа визуализируется сухожилие на протяжении около 5 см
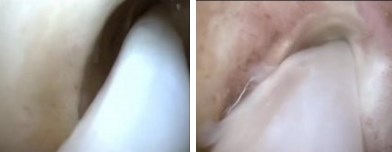
3. Сухожилие раздваивается по всей длине с помощью пункционной иглы (делится пополам), после чего одна часть сухожилия в проксимальном отделе отсекается скальпелем.
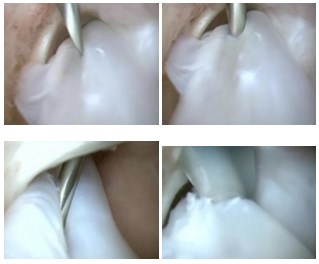
4. С помощью артроскопического крючка, отсеченная половина сухожилия выводится в рану.

Видео эндоскопического этапа операции
5. Далее, проводится спица в горизонтальной плоскости через шейку таранной кости, по спице канюллированным сверлом 5 мм сверлится сквозной канал.
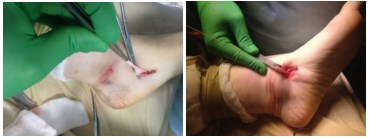
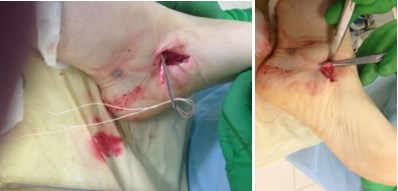
Видео открытого этапа операции
6. рядом с сухожилием, в костный канал вкручивается интерферентный винт диаметром 4-5 мм, обеспечивая плотное прижатие сухожилия внутри канала к кости, тем самым создается стабильная фиксация.
Через день после операции.
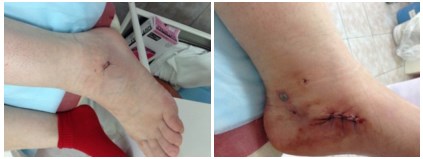
Конечно, проводится подтаранный артроэрез, в подтаранный синус вкручивается инмплантат (Vilex, Kalix и т.д.)
Выполнение тенодеза бицепса в переднемедиальной области прикрепления сухожилия надостной мышцы или в верхнем отделе межбугорковой борозды является самой простой методикой тенодеза. При ее использовании визуализация максимизирована за счет проксимального расположения тенодеза. Визуализацию можно улучшить при использовании 70° артроскопа или расположении руки в наружной ротации и отведении. Все процедуры выполняются после диагностической артроскопии плечевого сустава через задний артроскопический порт.
Устанавливается передний порт, оценивается сухожилие длинной головки бицепса (ДГБ). Оценка участка сухожилия бицепса, расположенного в межбугорковой борозде, может быть проведена при помощи тракции за внутрисуставной участок сухожилия и вытягивания его в полость сустава. Однако при использовании 70° артроскопа большую часть межбугорковой порции сухожилия (приблизительно 2,5 мм) можно визуализировать без его вытягивания в сустав.
Если внутрисуставные изменения длинной головки бицепса (ДГБ) выражены, но поражение в области межбугорковой борозды минимально, тенодез можно выполнить высоко в борозде, особенно при неповрежденном сухожилии надостной мышцы. Тем не менее, даже при небольшой или средней степени выраженности дегенерации сухожилия в проксимальном отделе борозды тенодез позволит ликвидировать движение между сухожилием и костью, у таких пациентов мы получали блестящие клинические результаты.
Затем устанавливается передний верхнелатеральный порт, перпендикулярно межбуторковой борозде вводится прозрачная резьбовая канюля диаметром 8,25 мм (Arthrex, Inc., Naples, FL) с расположением на уровне границы внутрисуставной и межбугорковой части сухожилия. На сухожилие бицепса накладываются два полуоборотных удерживающих шва (FiberWire №2, Arthrex, Inc., Naples, FL). Для наложения полуоборотного удерживающего шва сложенная вдвое нить FiberWire №2 заряжается в нрошиватель Penetrator (Arthrex, Inc., Naples, FL), который вводится через передний верхнелатеральный порт, и бицепс прошивается на середине его толщины.
Затем продвигаем Penetrator приблизительно на 2 см за сухожилие, оставляя петлю лигатуры в суставе. Нить освобождается, прошиватель выводится из сухожилия бицепса, проходит кзади от него и захватывает петлю лигатуры, выводя ее в передний верхнелатеральный порт. Вне сустава свободные концы нити продеваются в петлю для формирования полуоборотного шва-держалки. Потянув за свободные концы нити, мы затягиваем петлю на сухожилии бицепса. Для затягивания узла также можно использовать натягивание свободных концов нити. Второй полуоборотный шов устанавливается таким же способом дистальнее первого. Сухожилие отсекается от места прикрепления в области верхнего края губы и выводится в установленную канюлю.
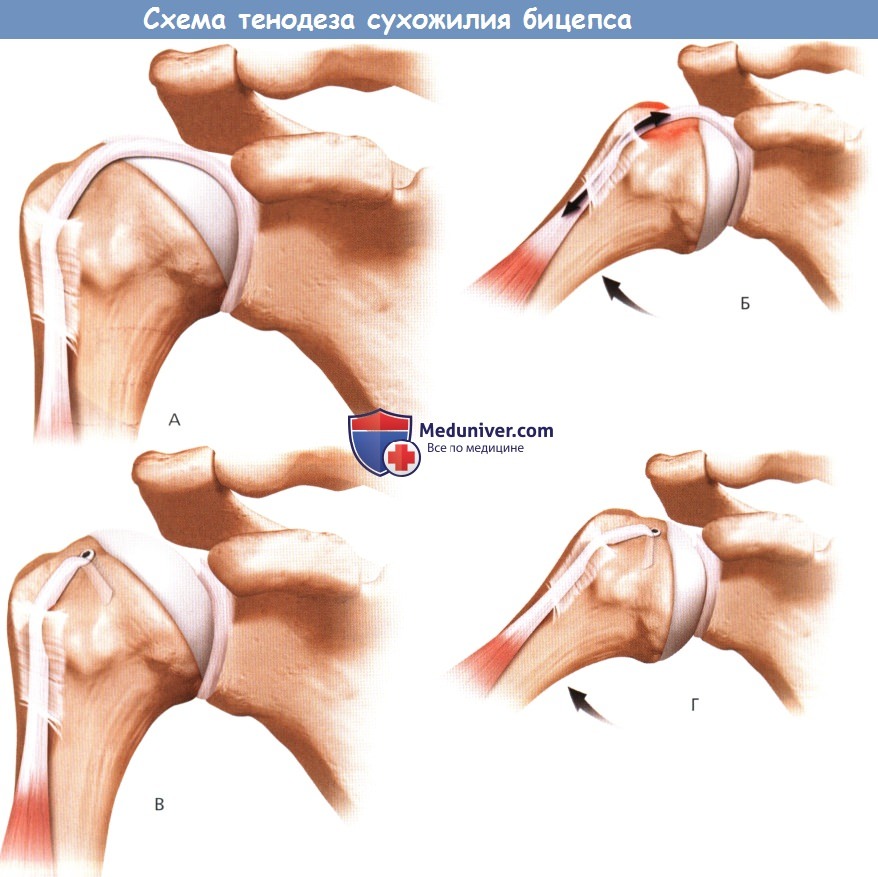
Схема тенодеза сухожилия бицепса в проксимальном отделе межбугорковой борозды.
А. Перед выполнением тенодеза сухожилие бицепса проходит через плечевой сустав.
Б. Движения плечевого сустава вызывают смещение сухожилия бицепса относительно межбугорковой борозды.
В. После выполнения тенодеза с фиксацией сухожилия в области мужбугорковой борозды оно больше не проходит через сустав.
Г. Так как сухожилие не пересекает плечевой сустав, движения в нем не вызывают смещения сухожилия в межбугорковой борозде.
Таким образом, устраняется боль, вызванная движениями воспаленного сухожилия в этой области.
При сохранении натяжения сухожилия бицепса канюля удаляется из порта, а тракция за конечность ослабляется, чтобы можно было выполнить сгибание в плечевом и локтевом суставах для выведения максимальной длины сухожилия из полости сустава.
В зависимости от величины повреждения, а также с учетом локализации тенодеза небольшую часть сухожилия длинной головки бицепса можно удалить вне полости сустава. При планировании размера удаляемой части сухожилия необходимо помнить, что размер внутрисуставного сегмента сухожилия длинной головки бицепса составляет около 2,5 см, при этом костный канал рассверливается на 25 мм для установки винта BioComposite Tenodesis Screw длиной 23 мм.
Снова устанавливается передний верхнелатеральный порт, но концы прошивных нитей остаются вне канюли.
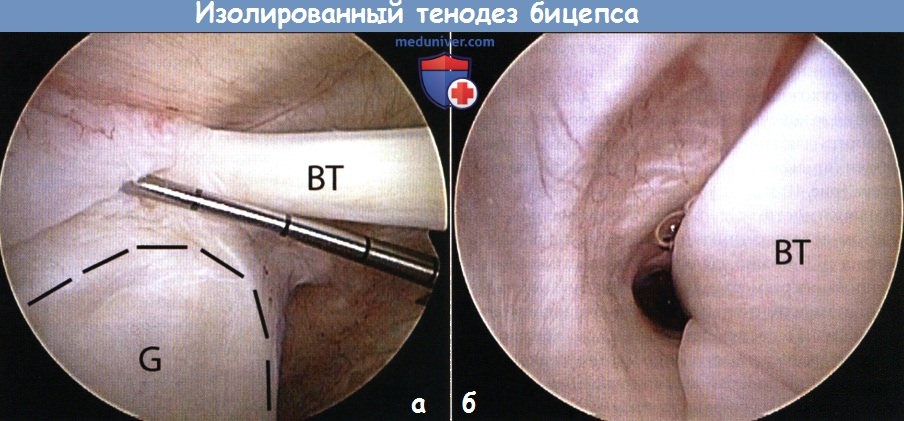
а - Правый плечевой сустав, вид через задний артроскопический порт.
Щуп введен через передний артроскопический порт и используется для оценки области прикрепления бицепса. В этом случае наблюдается нестабильное основание бицепса.
Край гленоида обведен пунктирными линиями.
ВТ — сухожилие бицепса, G — гленоид.
б - Правый плечевой сустав, вид через задний артоскопический порт.
С помощью 70° артроскопа визуализируется значительная часть сухожилия бицепса (приблизительно 2,5 см) в области межбугорковой борозды.
ВТ — сухожилие бицепса. 
Внешний вид: показана нить FiberWire №2 (Arthrex, Inc., Naples, FL),
сложенная вдвое и заряженная в Penetrator (Arthrex, Inc., Naples, FL) для наложения полуоборотных швов-держалок на сухожилие бицепса.
В редких случаях сухожилие бицепса может быть больше 8 мм в диаметре и окажется слишком большим для фиксации 8-мм тенодезным винтом. В такой ситуации перед прошиванием сухожилия мы несколько уменьшаем его диаметр, удаляя небольшую часть волокон на протяжении около 3 см.
При осмотре через задний плечевой порт направляющая спица устанавливается в проксимальный отдел межбугорковой борозды. Так как канюля в переднем верхнелатеральном порте была установлена с учетом расположения проксимального отдела борозды, спица может быть введена через канюлю, и установка дополнительного порта не требуется. Следует убедиться, что спица введена перпендикулярно борозде.
Для формирования костного канала используется головчатая фреза того же диаметра, что и сухожилие, при этом рассверливание выполняется на глубину 25 мм (для установки винта длиной 23 мм и небольшой части ширины сухожилия). Если диаметр сухожилия не соответствует диаметру фрезы в точности, рассверливание выполняется фрезой большего диаметра, поскольку слишком тесный костный канал сделает заведение сухожилия на его дно очень трудным и утомительным процессом. Например, если диаметр сухожилия составляет приблизительно 6,5 мм, мы рассверливаем 7-мм канал и устанавливаем винт диаметром 7 мм. В связи с относительной мягкостью губчатой кости проксимального отдела плеча возможно переполнение костного канала винтом и сухожилием одного диаметра.
При этом фиксация становится максимальной, так как для потери фиксации сухожилия должна сорваться вся конструкция. В качестве альтернативы лигатуры тенодеза можно использовать для восстановления дефекта крыши борозды сухожилия бицепса путем фиксации тканей непосредственно к области тенодеза.
Читайте также:


