Течет шов при грыже
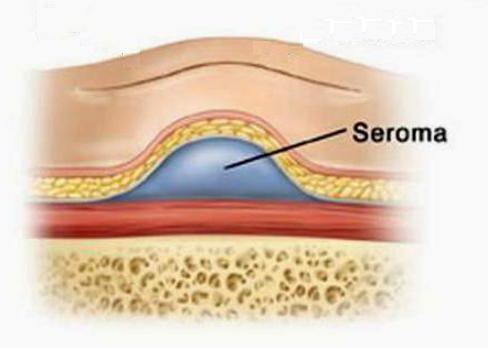
Что это такое - серома послеоперационного шва
Однако есть ситуации, когда проблемы со швом не имеют никакого отношения к халатности врачей. То есть даже при соблюдении во время операции стопроцентной стерильности у пациента в области разреза вдруг скапливается жидкость, внешне напоминающая сукровицу, или гной не очень густой консистенции. В таких случаях говорят о сероме послеоперационного шва. Что это такое, в двух словах можно сказать так: это образование в подкожной клетчатке полости, в которой скапливается серозный выпот. Его консистенция может варьировать от жидкого до вязкого, цвет обычно желто-соломенный, иногда дополнен кровяными прожилками.
Группы риска
Как видим, в группе риска находятся, в основном, женщины, причем те из них, у кого имеются солидные подкожные жировые отложения. Почему так? Потому что эти отложения при повреждении их целостной структуры имеют свойство отслаиваться от мышечного слоя. В результате образуются подкожные полости, в которых начинает собираться жидкость из разорванных в ходе операции лимфососудов.
Также в группу риска попадают такие пациенты:
- страдающие сахарным диабетом;
- люди в возрасте (особенно полные);
- гипертоники.
Причины
Чтобы лучше понять, что это такое - серома послеоперационного шва, нужно знать, почему она образуется. Основные причины не зависят от компетенции хирурга, а являются следствием реакции организма на хирургическое вмешательство. Таковыми причинами являются:
- Жировые отложения. Об этом уже упоминалось, но добавим, что у слишком тучных людей, жировые отложения которых 50 мм и более, серома появляется практически в 100 % случаев. Поэтому врачи, если у пациента есть время, рекомендуют перед основной операцией выполнить липосакцию.
- Большая площадь раневой поверхности. В таких случаях повреждается слишком много лимфососудов, которые соответственно, выделяют много жидкости, а заживают дольше.
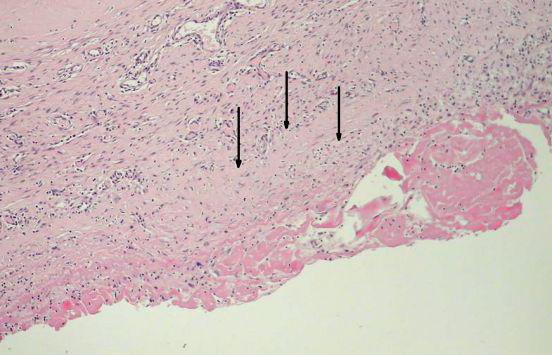
Повышенная травматизация тканей
Выше упоминалось, что серома послеоперационного шва от добросовестности хирурга зависит мало. Зато данное осложнение напрямую зависит от навыков хирурга и от качества его хирургических инструментов. Причина, по которой может возникнуть серома, очень простая: работа с тканями проведена слишком травматично.
Избыточная электрокоагуляция
Клинические проявления серомы малых швов
Если хирургическое вмешательство было на небольшом участке кожи, и шов получился маленьким (соответственно, и травмирующие манипуляции врача затронули малый объем тканей), серома, как правило, себя никак не проявляет. В медицинской практике известны случаи, когда пациенты о ней даже не подозревали, а обнаружилось такое образование при инструментальных исследованиях. Лишь в единичных случаях вызывает незначительные болезненные ощущения небольшая серома.
Как ее лечить и нужно ли это делать? Решение принимает лечащий врач. Если сочтет нужным, он может назначить противовоспалительные и обезболивающие медикаменты. Также для более быстрого заживления раны врач может назначить ряд физиотерапевтических процедур.
Клинические проявления серомы больших швов
Если хирургическое вмешательство затронуло большой объем тканей пациента или шов получился слишком большим (раневая поверхность обширная), у пациентов возникновение серомы сопровождается рядом неприятных ощущений:
Кроме того, может возникнуть нагноение и большой, и маленькой серомы послеоперационного шва. Лечение в таких случаях проводится очень серьезное, вплоть до хирургического вмешательства.
Диагностика
Мы уже разобрали, отчего может возникнуть серома послеоперационного шва и что это такое. Способы лечения серомы, которые мы рассмотрим чуть ниже, во многом зависят от стадии ее развития. Чтобы не запускать процесс, это осложнение нужно вовремя обнаружить, что особенно актуально, если оно никак о себе не заявляет. Диагностика проводится такими методами:
Осмотр лечащим врачом. После операции доктор обязан осматривать рану своего пациента ежедневно. При обнаружении нежелательных реакций кожи (покраснения, отека, нагноения шва) проводится пальпация. Если имеется серома, врач должен ощутить под пальцами флюктуацию (перетекание жидкого субстрата).
УЗИ. Данный анализ отлично показывает, есть или нет скопления жидкости в области шва.
В редких случаях из серомы берут пункцию, чтобы уточнить качественный состав экссудата и принять решение о дальнейших действиях.

Консервативное лечение
Такой вид терапии практикуется чаще всего. При этом пациентам назначаются:
- антибиотики (чтобы предупредить возможное дальнейшее нагноение);
- противовоспалительные лекарства (они снимают воспаление участков кожи вокруг шва и уменьшают количество выделяемой в образовавшуюся подкожную полость жидкости).
Хирургическое лечение
По показаниям, включающим величину серомы и характер ее проявления, может быть назначено хирургическое лечение. Оно включает:
1. Пункции. При этом врач удаляет содержимое образовавшейся полости шприцом. Положительные стороны таких манипуляций состоят в следующем:
- можно выполнять амбулаторно;
- безболезненность процедуры.
Недостатком можно назвать то, что делать пункцию придется не раз, и даже не два, а до 7 раз. В некоторых случаях приходится выполнять до 15 пункций, прежде чем структура тканей восстановится.
2. Установка дренажа. Этот метод применяется при слишком больших по площади серомах. При постановке дренажа пациентам параллельно назначаются антибиотики.
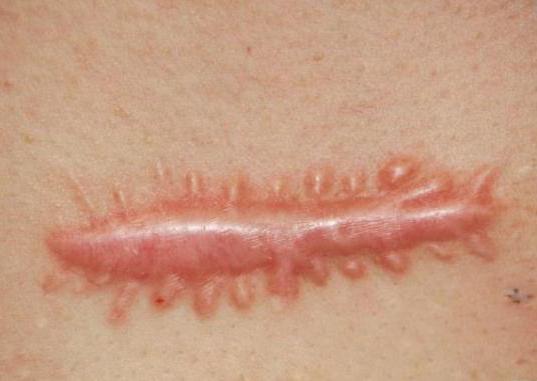
Народные средства
Важно знать, что независимо от того, по каким причинам возникла серома послеоперационного шва, лечение народными средствами этого осложнения не проводится.
Но в домашних условиях можно выполнять ряд действий, способствующих заживлению шва и являющихся профилактикой нагноения. Сюда относятся:
Если в области шва появилось нагноение, нужно обрабатывать его антисептическими и спиртсодержащими средствами, например, йодом. Кроме того, в этих случаях назначаются антибиотики и противовоспалительные лекарства.
Народная медицина с целью скорейшего заживления швов рекомендует делать компрессы со спиртовой настойкой живокоста. Для ее приготовления подходят только корни этой травы. Их хорошо отмывают от земли, измельчают на мясорубке, складывают в банку и заливают водкой. Настойка готова к использованию через 15 дней. Для компресса нужно разбавлять ее с водой 1:1, чтобы на коже не получился ожог.
Для заживления ран и рубцов после операции есть много народных средств. Среди них масло облепихи, масло шиповника, мумие, пчелиный воск, растопленный вместе с оливковым маслом. Эти средства нужно наносить на марлю и прикладывать к рубцу или шву.
Серома послеоперационного шва после кесарева
Осложнения у женщин, родовспоможение которым было осуществлено кесаревым сечением, встречаются часто. Одна из причин такого явления – ослабленный беременностью организм роженицы, не способный обеспечить быструю регенерацию поврежденных тканей. Помимо серомы, могут возникнуть лигатурный свищ или келоидный рубец, а в наихудшем варианте нагноение шва или сепсис. Серома у рожениц после кесарева сечения характерна тем, что на шве появляется небольшой плотный шарик с экссудатом (лимфой) внутри. Причина тому – поврежденные сосуды в месте разреза. Как правило, беспокойства она не доставляет. Серома послеоперационного шва после кесарева лечения не требует.
Единственное, что может делать женщина в домашних условиях – обрабатывать рубец маслом шиповника или облепихи для скорейшего его заживления.

Осложнения
Серома послеоперационного шва не всегда и не у всех проходит сама. Во многих случаях без проведенного курса терапии она способна нагноиться. Спровоцировать это осложнение могут хронические заболевания (например, тонзиллит или гайморит), при которых патогенные микроорганизмы по лимфососудам проникают в образовавшуюся после операции полость. А собирающаяся там жидкость является идеальным субстратом для их размножения.
Еще одно неприятное последствие серомы, на которую не обращали внимания, состоит в том, что подкожная жировая клетчатка не сращивается с мышечными тканями, то есть полость присутствует постоянно. Это приводит к ненормальной подвижности кожи, к деформации тканей. В таких случаях приходится применять повторное хирургическое вмешательство.
Профилактика
Со стороны медперсонала профилактические меры заключаются в точном соблюдении хирургических правил проведения операции. Врачи стараются щадяще выполнять электрокоагуляцию, меньше травмировать ткани.
Со стороны пациентов профилактические меры должны быть такие:
- Не соглашаться на операцию (если нет в этом срочной необходимости), пока толщина подкожной жировой клетчатки достигает 50 мм и более. Это значит, что сперва нужно сделать липосакцию, а по истечении 3-х месяцев проводить операцию.
- После хирургического вмешательства носить качественный компрессионный трикотаж.
- Не менее чем на 3 недели после проведенной операции исключить физические нагрузки.
Послеоперационная грыжа (вентральная, рубцовая) – одно из частых осложнений операций на брюшной полости. Она может образоваться после удаления аппендикса, желчного пузыря, матки у женщин или при других оперативных вмешательствах. В большинстве случаев единственным симптомом является наличие выпячивания в области послеоперационного шва, реже развиваются другие проявления. Избавиться от выпячивания можно при помощи герниопластики.
Что это такое
Послеоперационная (вентральная) грыжа передней брюшной стенки – это состояние, при котором внутренние органы (кишечник, сальник) выходят за пределы брюшной полости в области послеоперационного рубца. На фото грыжа выглядит как опухолевидное выпячивание. Ее развитию всегда предшествует хирургическое вмешательство.
Почему возникает
Причиной формирования вентральной грыжи всегда является дефект передней брюшной стенки, образующийся вследствие проведенного ранее хирургического вмешательства. Однако патология формируется не после всех операций, на это могут влиять как общие факторы, так и особенности проведения операции.
Связанные с операцией
Влияет целый ряд факторов, связанных с оперативным вмешательством:
· послеоперационная раневая инфекция;
· избыточное натяжение тканей передней брюшной стенки;
· разрез большой длины;
· некачественное ушивание раны;
· аллергическая реакция на шовный материал.
Общие факторы, зависящие от пациентов
Риск повышают следующие факторы:
· сахарный диабет (при заболевании ухудшается кровоснабжение тканей);
· заболевания сердечно-сосудистой системы, нарушение гемокоагуляции;
· продолжительный кашель, хронический запор (повышается внутрибрюшное давление);
· пожилой возраст (с возрастом ухудшаются репаративные свойства).
Однозначного объяснения, почему в послеоперационном периоде формируется грыжа, не существует. На это может влиять как один фактор, так и сразу несколько. На некоторые факторы можно повлиять и уменьшить вероятность формирования патологии. Например, несоблюдение постельного режима, подъем тяжестей, ненадлежащий уход за послеоперационной раной – это те, которые пациент может устранить самостоятельно.
Все послеоперационные грыжи разделяют в зависимости от места возникновения на две большие группы – медиальные и боковые.
Располагаются по средней линии живота (от мечевидного отростка до лобковой кости).
Располагаются с правой или левой стороны от латерального края прямой мышцы живота.
Патология классифицируется и по другим признакам:
По размеру грыжевого отверстия: малые, средние, большие, гигантские.
По вправимости: вправимая, невправимая.
По наличию клинических проявлений: бессимптомная, симптоматическая.
Разновидность влияет на клиническую симптоматику и тактику лечения.
Симптомы послеоперационной грыжи брюшной полости
Основной признак патологии – наличие опухолевидного образования в области послеоперационного рубца. Локализация и размер могут быть разными, это зависит от выполняемого доступа при операции.
При грыже маленького размера (до 1 см) выпячивание визуально может не определяться.
Поначалу выпячивание никак не беспокоит пациента, любые дополнительные симптомы отсутствуют. Со временем в области выхода грыжевого содержимого появляется боль. Болевой синдром имеет следующие характеристики:
- локализуется в области рубца;
- усиливается при кашле, натуживании, физической нагрузке;
- уменьшается в покое.
При ущемлении кишечника в грыжевых воротах могут появляться симптомы острой кишечной непроходимости:
- интенсивная боль;
- тошнота, рвота;
- задержка стула и газов.
Методы диагностики
В большинстве случаев постановка диагноза не вызывает трудностей. Важными являются два момента – наличие выпячивания в области рубца и проведение операции на брюшной полости в анамнезе.
Далее врач проводит физикальное обследование – пальпацию грыжевого выпячивания, определяется симптом кашлевого толчка. Иногда для уточнения диагноза требуется использование дополнительных методов диагностики – ультразвукового исследования (УЗИ) или компьютерной томографии (КТ). При помощи УЗИ или КТ можно определить:
- параметры грыжевых ворот;
- содержимое грыжевого мешка;
- добавочные грыжевые отверстия.
Реже может назначаться обзорная рентгенография органов брюшной полости (при появлении симптомов острой кишечной непроходимости).
Перед проведением операции обычно назначается ряд общеклинических исследований – общий анализ крови и мочи, коагулограмма, электрокардиограмма. На постановку диагноза результаты анализов не влияют, проведение этих исследований необходимо для оценки общего состояния пациента перед операцией.
Как лечить
Единственный эффективный метод лечения – операция (герниопластика). Перед ее проведением может назначаться консервативная терапия, которая направлена на профилактику осложнений. Избавиться от выпячивания при помощи медикаментозных препаратов или народных средств невозможно.
Избавиться от выпячивания в домашних условиях невозможно. Однако соблюдение некоторых рекомендаций позволит избежать развития осложнений. Что можно делать дома:
- Носить специальный бандаж.
- Исключить тяжелую физическую нагрузку, особенно подъем тяжестей.
- Соблюдать диету, направленную на предотвращение запоров – есть больше клетчатки, злаковых, пить 1,5 л чистой воды ежедневно.
- Своевременно лечить заболевания дыхательной системы, которые проявляются кашлем.
Следует понимать, что соблюдение этих рекомендаций не отменяет проведение герниопластики.
Проведение герниопластики – единственный эффективный метод лечения. Обычно оперативное вмешательство проводят через 6–12 месяцев после появления выпячивания, операция в этом случае плановая. При развитии осложнений проводится экстренная операция.
Операция состоит из двух основных этапов – грыжесечения (иссечения грыжевого мешка) и пластики (закрытия дефекта). Различают два вида герниопластики:
- Пластика местными тканями. Дефект ушивается без использования протезов. Проведение такой операции возможно, если размер дефекта не превышает 5 см.
- Радикальная пластика (с использованием протезов). Дефект апоневроза укрывают синтетическим протезом. Операция используется при размере дефекта более 5 см.
В большинстве случаев операция проводится под наркозом, но при маленьком размере дефекта возможно выполнение хирургического вмешательства под местной анестезией.
Прогноз и осложнения
При своевременном проведении герниопластики прогноз благоприятный. Если используется радикальная пластика, рецидивы случаются крайне редко.
При развитии осложнений прогноз менее благоприятный. Чаще встречаются следующие осложнения:
- ущемление;
- воспаление;
- копростаз;
- невправимость.
При развитии осложнений требуется оказание экстренной медицинской помощи. Обычно лечение заключается в проведении ургентной операции.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Многие наркотики изначально продвигались на рынке, как лекарства. Героин, например, изначально был выведен на рынок как лекарство от детского кашля. А кокаин рекомендовался врачами в качестве анестезии и как средство повышающее выносливость.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Люди, которые привыкли регулярно завтракать, гораздо реже страдают ожирением.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Комплексы предрейсовых дистанционных медосмотров – это инновационная разработка, позволяющая оптимизировать расходы компании на непроизводственные статьи, а так.
Хирургическая операция, безусловно, представляет опасность для организма, так как это инвазивный (связанный с нарушением целостности кожи) метод лечения. Осложнения после операций встречаются даже у опытных хирургов. Заживление раны после операции происходит путем первичного или вторичного натяжения.
В первом случае происходит плотное соприкосновение ровных краев чистой раны, которые прорастают кровеносными сосудами. Процесс длится 7 – 10 дней, после чего на коже остается небольшой тонкий рубец.
Когда края раны неровные, они соприкасаются между собой неплотно, плохо срастаются, что способствует развитию бактериальной инфекции и нагноению. Это вторичное натяжение, которое зачастую развивается при местном нарушении кровообращения и снижении защитных сил организма. В процессе заживления разрастается новая нежная ткань, из которой в дальнейшем формируется рубец. Процесс продолжается несколько недель или месяцев.

Причины расхождения послеоперационных швов
Причин расхождения несколько:
- швы были сняты преждевременно, полного заживления еще не произошло;
- после тяжелой физической нагрузки (поднятия тяжестей, бега, прыжков);
- из-за кровотечения, скопления сгустков крови в ране;
- после инфицирования раны;
- из-за нарушения кровообращения в тканях;
- из-за снижения защитных сил организма;
- после технически неправильного наложения швов.
Расхождению способствуют следующие факторы:
- наличие у больного патологии, сопровождающейся нарушением иммунитета, например, сахарного диабета;
- прием лекарств, снижающих иммунитет, например, глюкокортикоидных гормонов (преднизолона, дексаметазона и др.) или цитостатиков (лекарств, которые применяют для лечения онкологических заболеваний); сюда же относятся некоторые методы лечения (лучевая и химиотерапия);
- наличие у больного заболеваний, способствующих нарушению местного кровообращения; это облитерирующий эндартериит (воспаление стенок мелкий артерий конечностей), атеросклероз сосудов нижних конечностей, варикозное расширение вен;
- наличие у больного нарушений обмена веществ, на фоне дефектов питания, заболеваний, лишней массы тела или пожилого возраста.

Чем грозит расхождение швов
Это чаще всего не тяжелое осложнение, хирурги легко с ним справляются. К осложнениям относится длительное формирование рубца: после расхождения рана, скорее всего, будет заживать вторичным натяжением, что увеличивает риск бактериальных осложнений и отрицательно сказывается на состоянии больного.
После заживления вторичным натяжением часто остаются грубые втянутые или, напротив, выпуклые рубцы. На открытых участках тела они представляют косметический дефект, после заживления их можно убрать. Для этого проводятся косметические операции.
Полостная операция заканчивается послойным ушиванием тканей. Когда после операции на брюшной полости расходятся все швы, возникает риск развития тяжелого осложнения — выпадения внутренних органов (эвентрации). Это редкое осложнение, которое обычно встречается у больных сахарным диабетом со сниженным иммунитетом, нарушениями кровообращения, иннервации или обмена веществ.
Иногда операция на органах брюшной полости заканчивается благополучно, но потом расходится внутренний шов при сохранении и нормальном заживлении наружного. В таком случае возможно развитие послеоперационной грыжи – выхода внутренних органов под кожу.
Важно! После операции необходимо четко выполнять все рекомендации врача.

Признаки расхождения швов
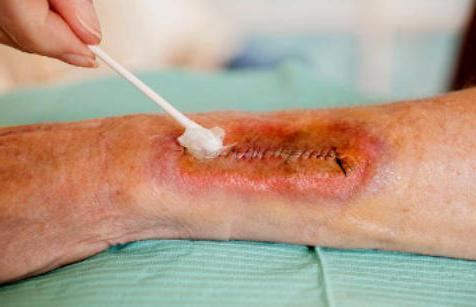
Расхождение наружного шва невозможно не заметить: края раны раздвигаются, становятся видны расположенные глубже ткани и внутренние органы. Расхождение на фоне физической нагрузки не сопровождается изменением внешнего вида раны. Нарушение местного кровообращения сопровождается потемнением краев раны, инфицирование — покраснением, отеком, гнойным отделяемым. Заживление может быть только вторичным.
После операций на органах брюшной полости, в месте зажившего кожного рубца иногда появляется выпячивание – мягкая опухоль, которая свидетельствует о том, что разошелся внутренний шов, внутренние органы вышли под кожу. Со временем грыжа, образовавшаяся после операции, достигает значительных размеров, поэтому ее лучше прооперировать как можно раньше.
Важно помнить! При появлении даже небольшого безболезненного выпячивания в области шва необходимо немедленно обратиться к врачу!

Доврачебная помощь при расхождении швов
Расхождение иногда происходит внезапно по разным причинам. Это очень пугает пациентов, но они должны четко знать, как помочь себе в сложившейся ситуации:
- шов после операции разошелся, но края розовые, выделений нет — следует наложить стерильную повязку, после чего обратиться к хирургу;
- рана большая, сквозь нее виднеются внутренние органы — следует немедленно вызвать скорую помощь; до ее приезда необходимо находиться в горизонтальном положении; кто-то из близких должен наложить на рану стерильную повязку;
- после расхождения выпали внутренние органы — их нельзя самостоятельно вправлять обратно; нужно немедленно вызвать скорую помощь, а до ее приезда накрыть рану стерильной салфеткой, принять горизонтальное положение;
- внезапно образовалась грыжа — ее также нельзя вправлять самостоятельно; следует вызвать скорую помощь, а до ее приезда находиться в горизонтальном положении.
Важно знать! Нельзя самостоятельно вправлять выпавшие органы или грыжу – это часто приводит к тяжелым осложнениям!
Полезное видео: Послеоперационные швы — сроки заживления
Медицинская помощь при расхождении послеоперационных швов
Оказание медицинской помощи зависит от причины расхождения и состояния больного:
- расхождение на фоне физического напряжения больного; при небольшой чистой ране с ровными розовыми краями проводится операция иссечения краев, после чего повторно накладывают шов; иногда врач назначает консервативное лечение: регулярную смену повязок, назначение местной или общей антибактериальной терапии;
- большая инфицированная рана требует вначале проведения консервативного лечения (местной и общей антибактериальной терапии), а потом решается вопрос о дальнейшем лечении; оно бывает консервативным (более длительным) или оперативным: края раны иссекаются, накладывается шов т.к. это способствует быстрому заживлению;
- эвентрация (неинфицированная рана): выпавшие органы промывают асептическим раствором и вправляют обратно, рану послойно ушивают наглухо;
- эвентрация (подозрение на бактериальное осложнение): после вправления внутренних органов проводится консервативное лечение, а после него проводится операция накладывания швов;
- расхождение внутренних швов и послеоперационная грыжа: грыжу осторожно вправляют и решают вопрос о том, когда будет проведена плановая операция.
Важно помнить! Расхождение швов после операции чаще всего не является серьезным осложнением, но требует немедленного обращения к врачу.
Режим

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Но будет ли пациент дома или в больнице, он должен первые 2-3 дня находиться в постельном режиме. То есть постоянно лежать, чтобы не разошлись швы от непривычной для организма нагрузки.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Где-то на третий день человек может начинать переворачиваться и вставать. При этом нужно понимать, что нужно исключить любые физические нагрузки или переутомления на несколько дней.
На следующий день после выписки и на протяжении определенного периода (а это 7-10 дней), больному придется посещать больницу для перевязок. Потом больной может совершать перевязки сам. Этого его научит прикрепленная за ним медсестра.
Неделю после операции больному приписывают обезболивающие, антибиотики и физиотерапевтические сеансы, которые помогут быстрому первичному заживанию оперированного места.
У пожилых людей после перенесенного хирургического вмешательства может наблюдаться дыхательная недостаточность с тахикардией. Это может быть нехорошим признаком, о котором лучше сказать оперирующему врачу.
Разновидности
На фото грыжевая сетка
Сетка представляет собой эндопротез, выполняющий функции брюшной соединительной оболочки. В большинстве клинических случаев в хирургии при операциях по удалению грыжи на животе используют материал, который обладает качеством контролируемого линейного растяжения (возвращается в исходное состояние).
Проленовые нити для пластики пораженного участка подходят наилучшим образом, т. к. они не вызывают нежелательных реакций организма в послеоперационный период, что сокращает число рецидивов.
Выделяют 3 вида сеток для грыжи:
- Рассасывающиеся. В условиях плохой регенерации соединительной ткани врачи не рекомендуют пациентам данный вид.
- Нерассасывающиеся. Эслан изготовлен из высокопрочных лавсановых нитей, Унифлекс широко применяется при возникновении осложнений в течение заболевания, Фторекс – сетка, нити которой пропитаны веществом, защищающим рану от присоединения вторичной инфекции.
- Частично рассасывающиеся (Ультрапро) используются в случае обширных очагов поражения тканей. Легко вживляются в ткани. Не приходится насильно натягивать кромки грыжевых ворот.
Трехмерные сетки состоят из таких частей:
- закрывающая область поражения с наружной стороны;
- перекрывающая грыжевые ворота с внутренней стороны;
- соединительная пробка (заполняет отверстие).
Сетка представляет собой эндопротез, выполняющий функции брюшной соединительной оболочки. В большинстве клинических случаев в хирургии при операциях по удалению грыжи на животе используют материал, который обладает качеством контролируемого линейного растяжения (возвращается в исходное состояние).
Проленовые нити для пластики пораженного участка подходят наилучшим образом, т. к. они не вызывают нежелательных реакций организма в послеоперационный период, что сокращает число рецидивов.
На сегодняшний день существует большое разнообразие сетчатых имплантатов. Отличаются они между собой формами и плетениями.
Грыжевая сетка бывает следующих типов:
- Не рассасывающиеся.
- Частично рассасывающие.
- Полностью рассасывающие.
Наиболее популярными и часто используемыми в пластической хирургии являются не рассасывающиеся сетки, выпускаемые российским изготовителем, Линкас. Данные сетчатые эндопротезы славятся сравнительно небольшой стоимостью. Существует несколько типов сеток Линкас:
- Эсфил – выполнен на основании монофиламентного пропилена, часто используется в хирургии.
- Унифлекс – предназначен для тяжелых случаев, в частности, при удалении послеоперационных грыж.
- Эслан – в изготовлении применяются лавсановые нити, которые придают особую мягкость материалу.
- Флексилен – славится высокой гибкостью, что практично для хирургов в работе.
- Фторэкс – нити устойчивы к заражению, благодаря покрытию фторполимером.
Частично рассасывающие сетки наиболее популярны под маркой Ультрапро. Их используют не так часто, в основном при лечении крупных грыж. Рассасываются они после того, как грыжевые ворота обрастут соединительными тканями пациента.
Полностью рассасывающие сетки используют крайне редко и с предосторожностью. При их применении есть вероятность рецидива грыжи, если собственная ткань не успеет нарасти на грыжевые ворота до рассасывания сетки. В таком случае требуется повторная операция.
Что говорят врачи о лечении суставов
Доктор медицинских наук, профессор Бубновский С. М.Лечебная практика: более 30 лет.
Занимаюсь лечением больных суставов уже много лет. С уверенностью могу сказать, что суставы поддаются лечению всегда, даже в самой глубокой старости.
Наш центр первым в России получил сертифицированный доступ к новейшему препарату от остеохондроза и болей в суставах. Признаюсь вам, когда я о нем услышал впервые — я просто рассмеялся, поскольку не верил в его эффективность. Но я был поражен, когда мы завершили тестирование — 4 567 человек полностью излечились от своих болячек, это более 94% всех испытуемых. 5.6% почувствовали существенные улучшения, и лишь у 0.4% не было замечено улучшений.
Пупочная грыжа у взрослых – симптомы, лечение и последствия
Грыжа белой линии живота – лечение без операции
Хирургическая сетка для грыжи подбирается врачом с учетом типа грыжи и метода операции.
Сетки различаются размерами, техникой плетения, но все они имеют такие качества:
- гипоаллергенность;
- гибкость;
- нетоксичность;
- устойчивость к микробам;
- эластичность.
В зависимости от материала, из которых они изготавливаются, сетки бывают трех видов.
Эти сетки применяются наиболее часто. Они имеют такие свойства:
- стимулируют рост соединительной ткани;
- не подвергаются гидролизу (реакции разложения в водной среде);
- не разлагаются в результате жизнедеятельности микроорганизмов.
Прочность материала, из которого они сделаны (политетрафторэтилен или пропилен), со временем не меняется.
Их изготавливают из полипропилена с адгезивным покрытием, которое рассасывается после формирования в ячейке волокон, а прочная основа продолжает препятствовать выдавливанию внутренних органов из брюшной полости.
Материалом для них служит полигликолевая кислота. Такая сетка начинает растворяться через 30 дней после операции и за 3-4 месяца полностью рассасывается. Считается, что этого времени достаточно для образования соединительной ткани. При плохой регенерации возрастает риск рецидива и повторной операции. Поэтому хирурги применяют рассасывающуюся сетку редко.
Отличаться могут грыжи по форме, масштабам, участку образования. Вначале болезни симптомы не проявляются. Но со временем грыжевые ворота могут становиться больше. Это означает, что в них попадает огромный участок внутренних органов, в особенности это кишечный тракт. Главной симптом – выпуклость, которая бросается в глаза.
Существуют такие разновидности грыж брюшной полости, как внутренние и внешние, которые имеют разные симптомы.
Читайте также:


