Тахикардия при воспалении мышц

Тахикардия — увеличение частоты сердечных сокращений от 90 ударов в минуту. Эта форма аритмии становится причиной частого обращения к кардиологам. Нередко после проведения ряда диагностических исследований врач направляет больного к неврологу или вертебрологу для дальнейшего лечения. У таких пациентов выявляется грудной или шейный остеохондроз, при котором часто возникает тахикардия и сопутствующие симптомы. Это учащенное сердцебиение, неприятные ощущения, чувство тяжести или боли в области сердца.
Особенности и причины проявления тахикардии при остеохондрозе
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Патологии опорно-двигательного аппарата и учащенное сердцебиение связаны между собой или через ущемление спинальных нервов (спинномозговых корешков), или через их механическое повреждение. Во всех случаях причиной тахикардии становятся деструктивно-дегенеративные изменения хрящевых тканей межпозвонковых дисков.
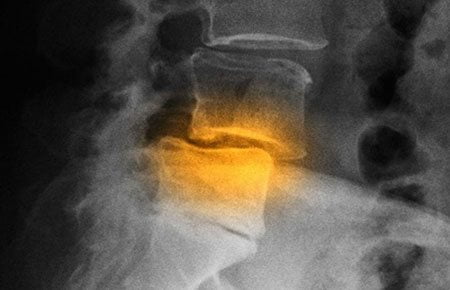
В результате нестабильности шейных позвонков из-за их смещения относительно друг друга поражается блуждающий нерв. Наблюдаются следующие признаки его повреждения:
- раздражение нервных тканей;
- развитие вторичного воспалительного процесса;
- дегенеративные изменения на уровне клеток.
Все это провоцирует расстройство иннервации миокарда, приводящее к нарушению ритма сократительной активности. Но наиболее часто тахикардия возникает при грудном остеохондрозе, когда изменяется проходимость корешкового нерва. Помимо учащенного сердцебиения, пациенты жалуются врачу на сильные болезненные ощущения в кардиальной области, отдающие в левую руку.
Непосредственно миокард или коронарная кровеносная система иннервируется нервами, которые в шейном отделе позвоночного столба отсутствуют. Тем не менее, остеохондроз часто провоцирует тахикардию. Объясняется это расположением в области шеи десятой пары черепных нервов и блуждающего нерва, иннервирующего внутренние органы. Поэтому к появлению тахикардии при шейном остеохондрозе предрасполагают следующие факторы:
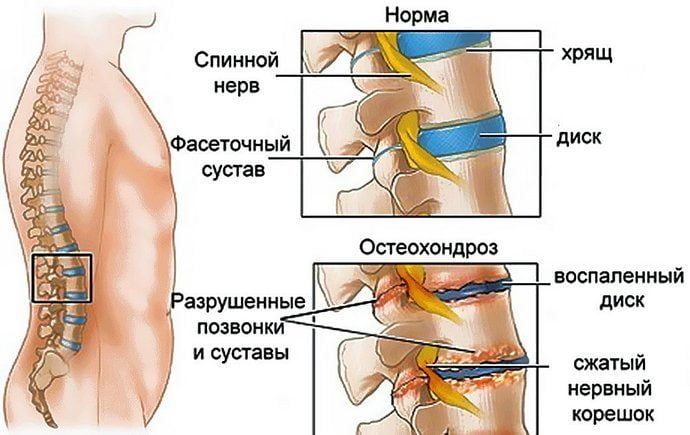
- истончение, уплотнение межпозвонковых дисков, что приводит к их смещению, сужению позвоночного канала и нарушению проходимости нервов, исходящих от головного мозга;
- сдавливание костными наростами, сместившимися дисками или мышечными спазмами позвоночной артерии, приводящее к ухудшению кровоснабжения головного мозга кислородом и питательными веществами;
- деформация шеи в результате формирования грыжевого выпячивания или протрузии;
- напряжение скелетной мускулатуры шейно-воротниковой зоны, провоцирующее стойкое ущемление черепных нервов.
Мышечные спазмы при шейном остеохондрозе стабильны, поэтому наблюдается постоянное расстройство кровоснабжения всех отделов головного мозга. Это приводит к нарушению регуляции работы всех систем жизнедеятельности, в том числе сердечно-сосудистой. Чтобы минимизировать последствия сужения позвоночной артерии, организму требуется больше усилий для сохранности кровоснабжения, что приводит к учащению сердцебиений.
Если на начальном этапе развития грудного остеохондроза тахикардия является только одним из симптомов, то при отсутствии лечения происходит поражения непосредственно миокарда. Это обусловлено особенностями иннервации. В грудном отделе находятся спинномозговые корешки, которые иннервируют не только сердечную мышцу, но и всю коронарную систему. По кровеносным сосудам к миоцитам поступает кислород и питательные вещества. Расстройство иннервации может стать причиной ухудшения кровообращения, кислородного голодания клеток сердечной мышцы, а впоследствии и их гибели.
Ущемление корешковых нервов, расположенных в грудном отделе, рассогласовывает работу артериальных и венозных сосудов. При нормальном состоянии позвоночного столба они функционируют следующим образом:
- стенка артерии сокращается;
- формируется нервный импульс, который проходит по нервному волокну к вене;
- венозная сосудистая стенка сокращается.
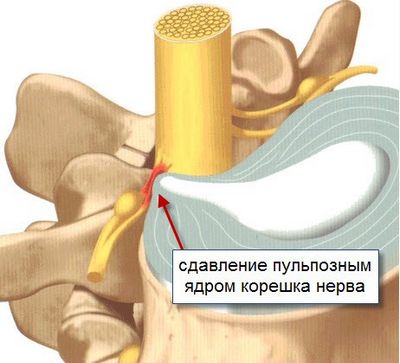
Но при нарушении кровообращения расстраивается передача нервного импульса, поэтому сердце начинает биться быстрее до 90-120 ударов в минуту. Так развивается тахикардия, которую выделяют в первичный клинический признак. Вторичным проявлением считают ответную реакцию организма, возникающую при болевом синдроме. Она характерна не только для грудного, но и для пояснично-крестцового остеохондроза. При появлении боли в любой области спины, особенно на фоне асептического воспаления, в коре надпочечников вырабатывается большое количество биологически активных веществ. Они быстро проникают в кровеносное русло, вызывая частое сокращение сердечной мышцы.
Как выявить взаимосвязь заболеваний
Обнаружить тахикардию можно и самостоятельно. Для этого нужно взять секундомер, сесть и максимально расслабиться. Теперь следует сдавить самый крупный кровеносный сосуд (артерию), расположенный на внутренней поверхности левого запястья, засечь время и начать отсчитывать удары. Если их количество превысило 80 за 60 секунд, то это указывает на расстройство сердечного ритма.

А вот установить связь развития тахикардии с остеохондрозом любой локализации в домашних условиях не получится. Косвенным подтверждением становится ее появление в период рецидивов дегенеративно-дистрофической патологии. В таких случаях учащенное сердцебиение сопровождается острыми болями в шее или спине, ограничением движений и другими специфическими признаками остеохондроза.
Методы диагностики
То, что причиной тахикардии стал остеохондроз, нельзя определить с помощью внешнего осмотра пациента или описания им характерных симптомов. Врач выставляет диагноз на основании результатов рентгенографии, МРТ, КТ. Обязательно проводится ЭКГ для частоты и ритмичности сердечных сокращений, дифференциации тахикардии от других заболеваний сердечно-сосудистой системы. Также назначается эхокардиография (ЭхоКГ). Результаты этой диагностической методики помогают выявить внутрисердечные патологии или их исключить.
Высокоинформативной считается электрофизиологическое исследование сердца. Благодаря изучению распространения электрических импульсов по миокарду удается определить механизм учащения сердечных сокращений и проводимости сердца.
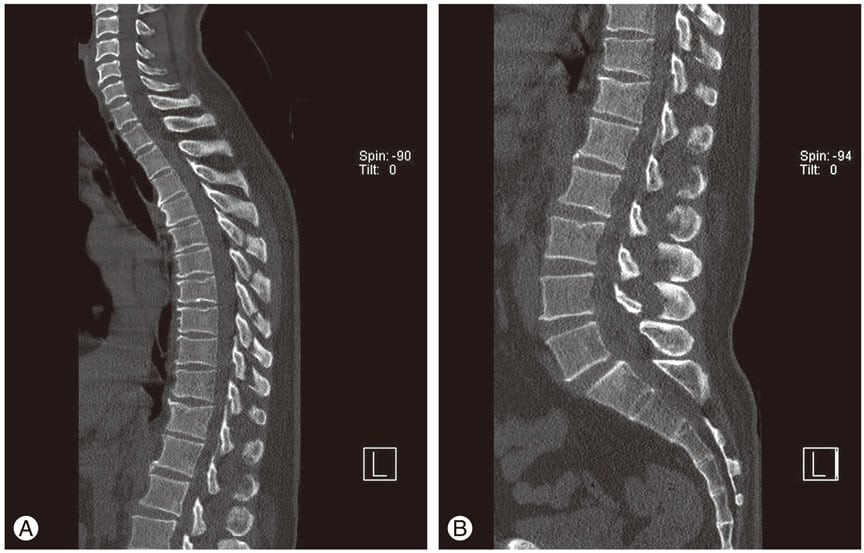
Рентгенологическое исследование — самый информативный метод диагностики остеохондроза. Если врач подозревает, что причиной тахикардии стало разрушение межпозвонковых дисков, то делаются снимки в двух проекциях. На них хорошо просматриваются все рентгенографические признаки остеохондроза. Это сформировавшиеся остеофиты, уменьшение расстояния между телами позвонков, истончение дисков.
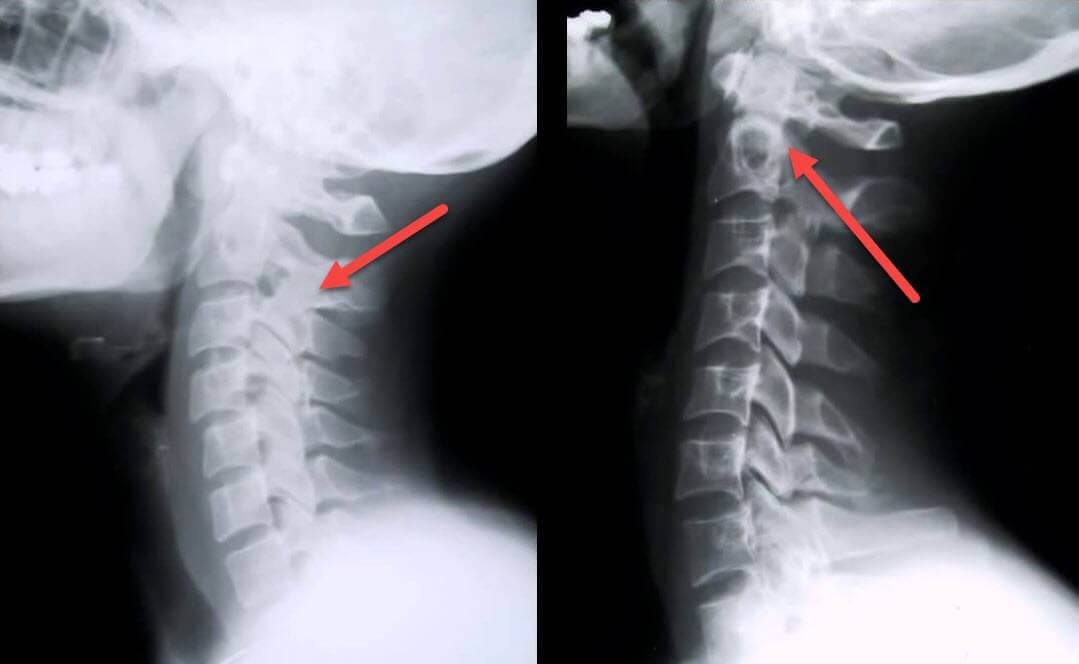
Пациентам нередко проводится МРТ сердца для выявления деструктивных изменений. А результаты магнитно-резонансной томографии позвоночника информативны в диагностике остеохондроза, особенно его возникших осложнений. К ним относятся протрузии и выпячивание межпозвонкового диска за границы позвоночного канала. Именно грыжи часто становятся причиной сдавливания спинномозговых корешков и (или) позвоночной артерии, провоцирующего тахикардию.
МРТ используется и для оценки состояния мышц, связок, чувствительных нервных окончаний и кровеносных сосудов, расположенных около поврежденных позвоночных структур. А проведение диагностической процедуры с контрастом позволяет выявить нарушение кровообращения в любой области тела.
К какому врачу обратиться
Большинство пациентов с жалобами на учащенное сердцебиение обращаются к кардиологу, а иногда и терапевту. Эти врачи назначают все необходимые диагностические исследования, в том числе рентгенографию. На основании ее результатов выставляется диагноз и больной направляется для дальнейшего лечения к вертебрологу или неврологу.

Что лечить в первую очередь
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.

Способы лечения
Для установления причины развития остеохондроза часто требуются консультации врачей узкой специализации. К проведению терапии могут привлекаться ревматологи, эндокринологи, травматологи, хирурги. Они определяют лечебную тактику, основываясь на степени тяжести остеохондроза, стадии его течения, особенностей симптоматики.
Превышение частоты сердечных сокращений 110-120 ударов в минуту становится показанием для приема бета-адреноблокаторов Метопролола, Атенолола, Бисопролола и их структурных аналогов. Препараты не оказывают выраженного влияния на артериальное давление, что особенно актуально при остеохондрозе.
Нормализовать сердечный ритм иногда помогает курсовой прием седативных средств — Ново-Пассита, Тенотена, Персена, спиртовых настоек пустырника, валерианы, пиона.
| Препараты для устранения клинических проявлений остеохондроза | Терапевтическое действие лекарственных средств |
| Нестероидные противовоспалительные средства с диклофенаком, кетопрофеном, мелоксикамом, нимесулидом, ибупрофеном | Препараты не только устраняют боли, но и снижают выраженность воспалительной отечности. Именно она часто провоцирует ущемление кровеносных сосудов и спинномозговых корешков, приводит к учащению сердцебиения |
| Миорелаксанты — Мидокалм, Сирдалуд, Толперизон, Баклофен | Курсовой прием лекарственных средств способствует расслаблению напряженной скелетной мускулатуры. В результате исчезают болезненные мышечные спазмы, которые становятся причиной тахикардии |
| Мази и гели с согревающим действием — Капсикам, Финалгон, Апизартрон, Випросал, Наятокс | После нанесения наружных средств на кожу улучшается кровообращение, нормализуется микроциркуляция, исчезают мышечные спазмы |
Ношение ортопедических воротников и других приспособлений позволяет стабилизировать диски и позвонки, предупредить их смещение и сдавление нервов и кровеносных сосудов. При грудном и пояснично-крестцовом остеохондрозе используются эластичные бандажи (корсеты). Они оснащены металлическими или пластиковыми вставками в виде колец, спиралей, пластин. Бандажи плотно облегают тело, а некоторые модели обладают согревающим, улучшающим кровообращение эффектом.
Для удержания в правильном положении шейных позвонков применяются обычно воротники Шанца. Они отличаются высотой и степенью фиксации, поэтому размер такого бандажа должен подбирать только вертебролог. Воротники надеваются на 2-3 часа в день и обязательно снимаются на ночь.
В подострый период и на этапе ремиссии пациентам показано 5-10 сеансов ультразвуковой терапии. Под его воздействием в области поврежденных позвоночных структур улучшается кровообращение. В мягкие и хрящевые ткани начинает поступать достаточное количество кислорода и питательных веществ, что положительно сказывается на их регенерации.
А с помощью ультрафонофореза обеспечивается поступление лекарственных веществ в пораженные связки, мышцы, диски в максимальной концентрации. При проведении процедур используются НПВС, анестетики, хондропротекторы, препараты с витаминами группы B.
В терапии остеохондроза, осложненного тахикардией, нередко применяется иглорефлексотерапия. Врач воздействует на акупунктурные точки небольшими металлическими, серебряными или золотыми иглами. Это приводит к расслаблению скелетной мускулатуры, улучшению лимфооттока, устранению сдавления артерий и спинномозговых корешков.
Одним из направлений рефлексотерапии является лечение медицинскими пиявками. Кольчатые черви устанавливаются на биоактивные точки, прокусывают кожу и впрыскивают в кровь слюну с высоким содержанием полезных веществ.

Пациентам с остеохондрозом и спровоцированной им тахикардией рекомендуются сеансы классического, точечного, вакуумного, сегментарного, шведского массажа. Процедуры не только оказывают общеукрепляющее и тонизирующее действие, но и становятся отличной профилактикой прогрессирования дегенеративно-дистрофической патологии.
Устранить все симптомы остеохондроза, укрепить мышцы спины помогают ежедневные занятия лечебной физкультурой и гимнастикой. Врач ЛФК подбирает упражнения индивидуально для пациента с учетом физической подготовки и выраженности клинических проявлений.
Показаниями к хирургическому вмешательству становятся неэффективность консервативной терапии в течение нескольких месяцев, быстрое прогрессирование остеохондроза. Операция проводится и при развившихся осложнениях — корешковом синдроме, дискогенной миелопатии, синдроме позвоночной артерии.
Тахикардию часто провоцирует межпозвоночная грыжа: ее удаляют иссечением выпячивания обычно вместе с разрушенным межпозвонковым диском с дальнейшей стабилизацией позвоночника или установкой имплантов.
Возможные осложнения
При остеохондрозе обычно отмечается развитие желудочковых видов нарушений ритма сердца, к которым относится и тахикардия. Ее предсердная пароксизмальная форма диагностируется редко. В основе патогенеза лежит органическое поражение сердечной мышцы в сочетании с остеохондрозом. При отсутствии лечения развивается синдром позвоночной артерии, который становится причиной нарушений мозгового кровообращения в вертебро-базилярном бассейне. А это приводит к снижению функциональной активности сердечно-сосудистой системы.
Профилактические меры и прогноз
Если остеохондроз, осложненный тахикардией, выявляется своевременно, то при проведении лечения прогноз на полное выздоровление благоприятный.
Не допустить его развития позволяет исключение факторов, приводящих к разрушению межпозвонковых дисков. Это длительное нахождение в одном положении тела, малоподвижный образ жизни или чрезмерная физическая активность.
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>

Рад приветствовать вас, уважаемые читатели!
Известно ли вам, что столь коварное заболевание, как остеохондроз, может вызывать болезни сердца? Сегодня поведаю вам, бывает ли тахикардия при остеохондрозе и что делать, если вы заметили у себя такой симптом.
Тахикардия – это слишком быстрое биение сердца. Такое состояние знакомо каждому, и если оно появляется редко и быстро проходит, угрозы для здоровья нет. Но в некоторых случаях тахикардия может привести к обмороку и даже смерти больного.
Что это такое
Пульс взрослого человека в дневное время суток должен быть в пределах от 60 до 90-100 ударов в минуту. Чаще всего этот показатель составляет 65-70 ударов. У пожилых людей и спортсменов допускается снижение нормы до 50 ударов и даже ниже.
Пульс, превышающий 100 ударов в минуту, на языке медиков называется тахикардией – учащенным сердцебиением. С другой стороны, редкие удары сердца с периодичностью до 50-30 раз в минуту, называется брадикардией. Сердце сокращается под воздействием электрических импульсов.
В зависимости от того, где находится генератор этих импульсов, тахикардия бывает:
- Синусовая. Возникает при увеличении активности синусового узла – основного источника нормального сердечного ритма.
- Эктопическая (пароксизмальная). Генератор ритма находится вне синусового узла – в предсердиях (наджелудочковая тахикардия) или желудочках (желудочковая).
Как определить
Высчитать пульс можно с помощью электронного тонометра – прибора для измерения артериального давления. Многие из этих аппаратов имеют встроенную функцию определения ЧСС – частоты сердечных сокращений. Есть и более простой способ подсчитать пульс.

На внутреннюю сторону запястья левой руки в области лучевой артерии положите 3 пальца правой руки – указательный, средний и безымянный. Прижмите сосуд пальцами, чувствуя пульсацию крови, и засеките время на часах с секундной стрелкой.
Обычно пульс считают 1 минуту, но можно ограничиться 30 секундами, умножив полученный результат на 2. Обратите внимание на ритмичность пульса, наличие или отсутствие так называемых пропусков – они также могут свидетельствовать о проблемах в работе сердца.
Почему возникает
В большинстве случаев учащение ритма является физиологическим, то есть возникает в ответ на стресс или чрезмерную физическую нагрузку. Такое состояние считается нормальной реакцией организма и быстро проходит при устранении провоцирующего фактора. Также сердцебиение учащается при повышении температуры воздуха, после употребления алкоголя, кофе или крепкого чая, из-за приема некоторых лекарств.
Если же тахикардия возникает без видимых причин – это серьезное заболевание, спровоцированное такими состояниями:
- врожденная аномалия проводящей системы сердца;
- приобретенные болезни – атеросклероз, ишемическая болезнь сердца, артериальная гипертензия, эндокринные патологии (повышенная функция щитовидной железы, опухоль надпочечников).
Но может ли остеохондроз вызывать такое явление, как тахикардия? Ответ – да, связь между этими заболеваниями прослеживается. Чаще всего к учащенному ритму приводит патология в шейном отделе позвоночника. При остеохондрозе могут сдавливаться сосуды шеи, питающие головной мозг человека.
Через суженные сосуды проходит меньшее количество крови, поэтому, чтобы избежать кислородного голодания мозга, сердце начинает работать в усиленном режиме, выбрасывая как можно большее количество крови.
Если же вы страдаете тяжелой формой поясничного остеохондроза, возможно сдавливание внутренних органов, при котором страдают надпочечники. Нарушение функции этих желез тоже может спровоцировать тахикардию.
Сопутствующие симптомы
Как же проявляется тахикардия, вызванная остеохондрозом, и что при этом ощущает больной? Человек чувствует, как сильно колотится сердце, могут потеть ладони и холодеть конечности, возникают приливы, начинает кружиться голова.

Вместе с тахикардией часто повышается артериальное давление, ведь сердцу приходится выталкивать много крови. Но так как слишком быстрые сокращения сердца неполноценны, давление может и понижаться.
Если проблемы с позвоночником привели к защемлению нерва, развивается болевой синдром. Характер ощущений зависит от места поражения – так, при грудном остеохондрозе часто кажется, что болит сердце, а при локализации патологии в поясничном отделе боль отдает в ягодицу или ногу.
Есть признаки, по которым можно понять, что ваша тахикардия вызвана остеохондрозом, а не является истинной сердечной патологией:
- приступ может начаться как при физической нагрузке, так и в состоянии покоя;
- сердцебиение учащается, когда вы резко поворачиваетесь, наклоняетесь или по-другому увеличиваете нагрузку на позвоночник;
- тахикардия не сопровождается аритмией, то есть сердечная мышца сокращается стабильно и через равные промежутки времени, без сбоев;
- применение сердечных препаратов малоэффективно, зато обезболивающие средства от остеохондроза приносят результат.
Чем грозит
Многие больные не знают, опасна ли тахикардия и может ли она быть причиной ухудшения здоровья. Иногда сердечные сокращения не просто превышают отметку в 100 ударов, но и сильно переваливают за 200 ударов в минуту. Такое состояние может привести к потере сознания и даже смерти.
Дело в том, что при частых сокращениях сердца эти самые сокращения неполноценны – сердце не может выбросить в сосуды кровь под достаточным давлением, и кровь не в состоянии нормально достигнуть всех органов, включая головной мозг.
Отсюда головокружения, обмороки и другие проблемы. А еще на фоне частого сердцебиения возможно беспокойство, тревожность, расстройство сна, страх за свою жизнь, депрессия, панические атаки.
Как устранить
Теперь поговорим о том, чем лечить тахикардию, можно ли избавиться от нее навсегда и как это правильно делать:

Есть способы, которые помогают остановить приступ в домашних условиях, не прибегая к постороннему лечению:
Почувствовав признаки тахикардии, постарайтесь сразу лечь или хотя бы сесть – так вы сможете избежать головокружения и потери сознания.
Тахикардия имеет тенденцию возвращаться и проявлять себя все чаще. Поэтому после первого же эпизода вам необходимо обратиться к врачу-кардиологу, а еще лучше – к аритмологу. Специалист назначит обследование, включающее изучение функции сердца, УЗИ (ультразвуковое исследование) сердца, ЭКГ (эхокардиографию) и другие методики, чтобы поставить точный диагноз.
В стандартную схему лечения входит:
- применение антиаритмических препаратов. Они купируют приступ тахикардии и поддерживают правильный ритм сердечных сокращений, предупреждая новые эпизоды болезни;
- дезактивация источника аритмии путем хирургического вмешательства. Самый легкий способ – когда через бедренную вену вводят катетер со специальным прибором. Достигая сердца и обнаружив в нем очаг возбуждения, прибор воздействует на него током высокой частоты, разрушая очаг и восстанавливая нормальный сердечный ритм.

Но если причиной тахикардии является остеохондроз, нужно лечить именно это заболевание, а обследование не выявит патологических изменений в сердце. Массаж и упражнения, направленные на укрепление мышечного корсета, предотвратят смещение позвонков и чрезмерное давление на сосуды и нервные корешки.
Другой способ
В результате состав целебного средства справляется со следующими проблемами:
- полностью устраняет боль;
- восстанавливает хрящевую ткань.
Буду прощаться. Не забудьте поделиться статьей с друзьями в социальных сетях – возможно, кто-то ищет именно эту информацию. И подписывайтесь на блог, чтобы не пропустить новых публикаций. До встречи!
Симптомы Воспаления сердечной мышцы.
Воспаление сердечной мышцы (миокардит) является серьезным заболеванием.
Это часто развивается в результате инфекций гриппа. Их симптомы часто трудно обнаружить, что затрудняет быструю диагностику. В тяжелых случаях миокардит может вызвать сердечную недостаточность или серьезные нарушения ритма сердца. Тогда есть даже риск внезапной сердечной смерти. Прочтите здесь, как можно распознать миокардит, как он развивается и как его лечить.
Краткая информация
- Что такое воспаление сердечной мышцы? Воспаление клеток сердечной мышцыи как правило, окружающих тканей, а также кровеносных сосудов (коронарных сосудов). Если воспаление достигает перикарда, это называется перимиокардит.
Симптомы: часто мало или совсем нет заметных симптомов, таких как увеличение учащенное сердцебиение (учащенное сердцебиение) и сердцебиение; возможно боль в груди, аритмия сердца и признаки сердечной недостаточности при распространенном миокардите (такие как задержка воды в голени)
Триггеры: при инфекционном миокардите это патогены, такие как вирусы (такие как простуда, грипп, герпес, корь или вирусы Коксаки) или бактерии (например, возбудитель тонзиллита, скарлатины, дифтерии или заражения крови). Неинфекционный миокардит возникает, например, из-за неисправных иммунных реакций, лучевой терапии или лекарств.
Риски: Возможные последствия включают поражение увеличенной сердечной мышцы (дилатационная кардиомиопатия) с хронической сердечной недостаточностью и тяжелой сердечной аритмией. Существует риск внезапной сердечной смерти.
Лечение: особенно физическая защита и постельный режим, возможно, лекарства для возбудителей инфекционного миокардита (например, антибиотики против бактерий); Лечение осложнений, таких как сердечно-сосудистые препараты при сердечной недостаточности (такие как бета-блокаторы)
Симптомы
Воспаление сердечной мышцы обычно вызывается вирусами или бактериями (инфекционный миокардит). Поэтому симптомам такой инфекции часто предшествует миокардит. Это могут быть, например, простуда и кашель, лихорадка, головная боль и боли в теле. Присоединяйтесь к этим гриппоподобные симптомы, увеличивая усталость и истощение, слабость, снижение способности или одышка при физической нагрузке, всегда следует учитывать возможность инфекционного миокардита.
На самом деле, эти симптомы часто являются единственными признаками возникновения острого миокардита. Могут быть добавлены такие симптомы, как потеря аппетита и веса, а также головная боль и боли в теле. Другими симптомами миокардита могут быть боли в шее или плечах.
Обычно здоровый человек не чувствует своего сердца. Однако при воспалении сердечной мышцы некоторые больные отмечают учащенное сердцебиение. Некоторые также сообщают о стесненности в груди (атипичная стенокардия) или спотыкании сердца. Этот камень претворения в жизнь говорит о том, что сердце снова и снова не синхронизировано:
У сердца есть часы на правом предсердии. Из этого так называемого синусового узла в здоровом сердце электрические сигналы равномерно распределяются по сердечной мышце и запускают ее сокращение. Сердце бьется согласованно и равномерно качает кровь в системный кровоток.
При воспалении сердечной мышцы дополнительные электрические сигналы или их нормальная передача задерживаются. Иногда импульсы даже не передаются из предсердия в камеры (AV блок). Следовательно, нормальный сердечный ритм нарушается. В результате в некоторых случаях воспаление сердечной мышцы, сердцебиение (тахикардия) или нерегулярные сердечные ритмы с отсевами.
Причины
Что касается причин, то отличает инфекционный миокардит от неинфекционного.
Говорят, что миокардит является инфекционным, если он вызван патогенными микроорганизмами. Примерно в 50 процентах случаев это вирусы. Инфекционному миокардиту часто предшествует распространенная вирусная инфекция (простуда, грипп, диарейная болезнь). Особенно так называемый вирус Коксаки В часто является пусковым механизмом вирусного миокардита. Но многие другие вирусы, такие как возбудитель герпеса, гриппа, эпидемического паротита, краснухи или кори, могут вызвать воспаление сердечной мышцы.
Примечание: если подозревается вирусный миокардит, вирус запуска будет определен только в исключительных случаях. Это не принесло бы практической пользы — обычно нет конкретных препаратов против рассматриваемого вируса.
Даже бактерии могут вызвать воспаление сердечной мышцы. Особенно в контексте бактериального заражения крови (сепсис), при котором сердечные клапаны уже поражены, воспаление также может распространиться на сердечную мышцу. Типичными возбудителями здесь являются так называемые стафилококки. Другая группа бактерий, стрептококк, может вызвать воспаление сердечной мышцы. К ним относятся, например, возбудители скарлатины или тонзиллита.
Другой бактериальной причиной миокардита может быть дифтерия. Редко, болезнь Лайма виновата в воспаленной сердечной мышце. Их возбудитель, бактерия Borrelia burgdorferi, передается от укуса клеща.
Также редко грибковые инфекции вызывают инфекционный миокардит: грибки обычно вызывают миокардит только тогда, когда иммунная система пациента значительно ослаблена. Это имеет место, например, в случае СПИДа, химиотерапии или использования иммуносупрессивных (иммунодепрессивных) лекарств.
Другими редкими причинами воспаления сердечной мышцы являются паразиты, такие как лисица или одноклеточные организмы, такие как токсоплазмоз или болезнь Шагаса.
При неинфекционном миокардите патогены не являются триггером. Вместо этого причиной является, например, нарушение регуляции иммунной системы. Иммунная система направлена против собственных структур организма, так что возникают так называемые аутоиммунные заболевания. К ним относятся, например, воспаление сосудов, воспаление соединительной ткани и ревматические заболевания. Такие аутоиммунные заболевания могут также привести к воспалению сердечной мышцы (аутоиммунный миокардит).
Другой причиной неинфекционного миокардита является облучение грудной клетки как часть лучевой терапии для различных видов рака (таких как рак легких).
Редко, лекарства вызывают неинфекционный миокардит. Это могут быть, например, антибиотики пенициллин и ампициллин, диуретик гидрохлоротиазид и антигипертензивный препарат метилдопа.
Если не обнаружено триггера воспаления сердечной мышцы, врач говорит о так называемом идиопатическом миокардите скрипача
Риски
Воспаление сердечной мышцы представляет серьезную опасность — особенно если пораженные люди не щадят себя или не имеют поврежденного сердца. Миокардит может вызывать тяжелые нарушения сердечного ритма. Это имеет существенные последствия для обращения. Потому что сердце нуждается в спокойном, устойчивом ритме, чтобы наполняться кровью после каждого сердечного сокращения для следующего мощного сокращения. Если он слишком быстрый или нерегулярный из-за миокардита, он не может правильно заполниться или опустошиться. Возможное последствие — нарушение кровообращения с внезапной сердечной смертью.
Обследование и диагностика
Если у вас есть подозрение на воспаление сердечной мышцы, ваш семейный врач или специалист в области кардиологии является правильным человеком для контакта. При необходимости врач направит вас в больницу для дальнейшего обследования.
Врач сначала подробно поговорит с вами, чтобы составить историю болезни (анамнез). Он спрашивает о точных симптомах и о том, могли ли они предшествовать инфекции (простуда, грипп, диарея и т. д.). Кроме того, врач спросит, есть ли у вас какие-либо заболевания, особенно болезни сердца, или если у вас уже есть операция на сердце.
Затем следует углубленное физическое обследование. Помимо всего прочего, врач будет слушать ваше сердце и легкие с помощью стетоскопа, постукивать по груди и измерять частоту сердечных сокращений и артериальное давление. Он также смотрит, если вы показываете признаки начала сердечной недостаточности. К ним относятся, например, задержка воды (отек) в нижней части ног.
Другим важным исследованием является измерение электрической активности сердечной мышцы (электрокардиография, ЭКГ). Это может обнаружить изменения в сердечной деятельности, поскольку они происходят в воспалении сердечной мышцы. Типичными являются учащенное сердцебиение (тахикардия) и дополнительные удары (экстрасистолы). Возможны также сердечные аритмии. Поскольку отклонения обычно возникают только временно, рекомендуется длительное измерение сердечной деятельности (долгосрочная ЭКГ) — в дополнение к обычной кратковременной ЭКГ в покое.
Посредством ультразвукового исследования сердца (эхокардиография) врач может оценить структуру и функцию сердечной мышцы. Например, он может обнаружить увеличенные камеры сердца или слабый насос. Некоторые воспаления сердечной мышцы также накапливают жидкость между перикардом и сердечной мышцей. Такой перикардергус может быть обнаружен при ультразвуковом исследовании.
Уровни воспаления в крови (CRP, BSG, лейкоциты) показывают, есть ли воспаление в организме. Кроме того, определяются сердечные ферменты, такие как тропонин-Т или креатинкиназа: они высвобождаются из клеток в случае повреждения клеток миокарда (например, из-за миокардита) и затем обнаруживаются в повышенном количестве в крови.
Если в крови обнаружены антитела к определенным вирусам или бактериям, это указывает на соответствующую инфекцию. Если воспаление сердечной мышцы является результатом аутоиммунной реакции, могут быть обнаружены соответствующие аутоантитела (антитела против собственных структур организма).
На основании рентгенологического исследования грудной клетки (рентген грудной клетки) могут быть обнаружены признаки сердечной недостаточности, связанной с миокардитом. Сердце тогда увеличено. Кроме того, может наблюдаться обратный поток жидкости в легкие из-за слабой насосной силы сердца.
Используя магнитно-резонансную томографию (МРТ), врач может отличить воспаленные, поврежденные области сердца от здоровых. МРТ сердца называется МРТ сердца.
Иногда воспаление сердечной мышцы также включает катетеризацию сердца. Можно взять небольшой образец ткани сердечной мышцы (биопсия миокарда). Обследован в лаборатории на наличие воспалительных клеток и патогенов.
Лечение
Лечение воспаления сердечной мышцы зависит, с одной стороны, от симптомов, с другой стороны, после спускового крючка. Физическая защита и лечение возможного основного заболевания представляют собой краеугольные камни лечения миокардита.
Примечание: при очень тяжелом миокардите пациент должен лечиться в отделении интенсивной терапии. Там можно постоянно контролировать жизненно важные параметры, такие как сердечная деятельность, частота сердечных сокращений, насыщение кислородом и артериальное давление.
Особенно важным в случае воспаления сердечной мышцы является то, что пациент полностью избавлен физически. Это означает, что он должен избегать любых физических нагрузок, например, дома. Потому что воспаление сердечной мышцы может привести к пожизненному повреждению сердечной мышцы и сердечных клапанов, если оно далее подпитывается стрессом.
Даже через несколько недель после острой фазы заболевания пациент не должен чрезмерно расширяться. Врач решает, когда полная зарядка возможна снова. Пока есть признаки сердечной недостаточности, пациент не может работать. Если он рецидивирует преждевременно, он рискует рецидивом и необратимым повреждением.
Если миокардит требует длительного постельного режима, существует риск образования тромбов (тромбоз). Для профилактики пациенты получают антикоагулянты.
Наиболее распространенными причинами инфекционного миокардита являются вирусы. Однако обычно не существует противовирусных препаратов для такого вирусного миокардита. Лечение здесь состоит в основном из защиты и постельного режима.
Иная ситуация с бактериальным миокардитом: врач назначает антибиотики против возбудителей. Даже против других патогенных микроорганизмов, вызывающих в редких случаях воспаление сердечной мышцы, обычно можно применять целевые препараты. К ним относятся противогрибковые препараты против грибковых инфекций и антипротозоа против одноклеточных паразитов (таких как возбудители болезни Шагаса).
В некоторых случаях другие методы лечения могут быть рассмотрены для воспаления сердечной мышцы (иногда только в контексте исследований). Это может быть о дозе кортизона. Он обладает противовоспалительным действием и подавляет иммунную систему. Это может быть полезно при миокардите, при котором вследствие нарушения регуляции иммунной системы образуются антитела к собственным структурам организма (аутоантитела).
Одним из возможных осложнений воспаления сердечной мышцы является сердечная недостаточность. Затем врач может назначить различные лекарства, например ингибиторы АПФ, антагонисты рецептора АТ1 или бета-блокаторы. Они облегчают слабое сердце. То же самое делают водные препараты (диуретики).
Иногда сердце так нерегулярно и быстро бьется при миокардите, который угрожает угрожающей жизни аритмии, такой как желудочковая тахикардия или фибрилляция желудочков. В этом случае пациентам может быть временно предоставлен внешний генератор удара (дефибриллятор). В случае фибрилляции желудочков устройство автоматически излучает сильный электрический импульс для восстановления нормального сердечного ритма. К счастью, эта мера редко необходима.
Если жидкость скопилась в перикарде во время воспаления сердечной мышцы (выпот в перикарде), ее следует аспирировать с помощью тонкой тонкой полой иглы (прокол перикарда).
В худшем случае сердце настолько сильно и постоянно повреждено в связи с миокардитом, что оно больше не может поддерживать свою функцию. Затем пациенту необходимо донорское сердце (пересадка сердца).
Течение болезни и прогноз
Миокардит может возникать в любом возрасте и поражать молодых, здоровых людей. Если пациенты хорошо заботятся о себе, течение болезни и прогноз в целом хороши. В целом, воспаление сердечной мышцы заживает в более чем 80 процентах случаев, не оставляя длительного повреждения. Это особенно актуально при вирусном миокардите. У некоторых пациентов на ЭКГ (электрокардиограмма) могут быть обнаружены безобидные дополнительные удары сердца.
Проблема с миокардитом заключается в том, что иногда он вызывает небольшой дискомфорт. Поэтому многие пациенты не щадят себя достаточно. Это особенно заметно у молодых людей, которые занимаются спортом, несмотря на миокардит. Возможные последствия включают тяжелые нарушения сердечного ритма, которые могут привести к внезапной сердечной смерти. Однако это случается редко.
Острый миокардит занимает в среднем около шести недель. В отдельных случаях продолжительность заболевания зависит от степени воспаления и общего состояния здоровья пациента.
Также очень трудно сказать, когда воспаление сердечной мышцы действительно полностью излечилось. Даже если больной снова чувствует себя хорошо после преодоления миокардита, он должен сэкономить несколько недель и избегать физических нагрузок. Это единственный способ избежать серьезных побочных эффектов (таких как сердечная недостаточность).
У некоторых пациентов миокардит является хроническим. Сердечная мышца или желудочек (особенно левая сторона) расширены (дилатационная кардиомиопатия). Стенки камеры удивительно тонкие и больше не могут подавать необходимую мощность накачки. Следовательно, сердце ограничено в своей функции — у него развилась сердечная недостаточность (сердечная недостаточность). Даже незначительные усилия (например, подъем по лестнице) вызывают у больного одышку (одышку). Сердечная недостаточность обычно требует лечения с помощью лекарств.
Предлагаем вам ознакомится со статьей:
➫ Воспаление сердца (эндокардит): Симптомы
Профилактика
Можно предотвратить воспаление сердечной мышцы, привив от инфекционных заболеваний и обновив эти прививки по назначению. Следует следовать рекомендациям Постоянной комиссии по вакцинации (STIKO) в Институте Роберта Коха. Желательно, например, сделать прививку от дифтерии. Это бактериальное инфекционное заболевание, в дополнение к риску миокардита, имеет и другие опасности, такие как тяжелая пневмония. Вакцина обычно вводится в детстве вместе с теми, кто против столбняка и полиомиелита.
Люди, которые когда-либо имели миокардит, особенно подвержены риску заболеть снова (рецидив). Поэтому вы должны быть очень осторожны. Прежде всего, следует избегать сочетания физического стресса, стресса и алкоголя. Кроме того, бактериальное воспаление кожи и слизистой оболочки следует лечить на ранних стадиях антибиотиками. Такие заболевания часто являются причиной возникновения воспалительных заболеваний сердца.
Читайте также:


