Связка вертлужной впадины поперечная
а) Определения:
• Вращательная манжета тазобедренного сустава: термин, описывающий три ягодичные мышцы:
о Могут развиваться тендинопатия и дегенеративные разрывы аналогично вращательной манжете плечевого сустава
• Трехглавая мышца бедра: термин, описывающий внутреннюю запирательную и близнецовые мышцы, которые функционируют единым блоком
б) Общая анатомия:
1. Общие сведения:
• Движения:
о Наиболее стабильное сочленение тела
о Наибольший, после плечевого сустава, объем движений
о Сгибание при согнутом колене ограничивается животом
о Сгибание при разогнутом колене ограничивается мышцами задней поверхности бедра
о Отведение не ограничено
о Приведение ограничено противоположной конечностью
о Наружная ротация > внутренней
о Внутренняя ротация - наиболее слабое движение
о Наибольшая стабильность в положении разгибания
• Баланс мышц/связок:
о Передние связки мощнее внутренних ротаторов
о Наружные ротаторы мощнее задних связок
2. Кровоснабжение:
• Ветви медиальной и латеральной артерий, огибающих бедренную кость, глубокие ветви верхней и нижней ягодичных артерий, артерия связки головки бедренной кости (ветвь запирательной артерии)
3. Иннервация:
• Ветви многочисленных нервов: к прямой мышце бедра, к квадратной мышце бедра, передние ветви запирательного нерва, добавочный запирательный нерв, верхний ягодичный нерв
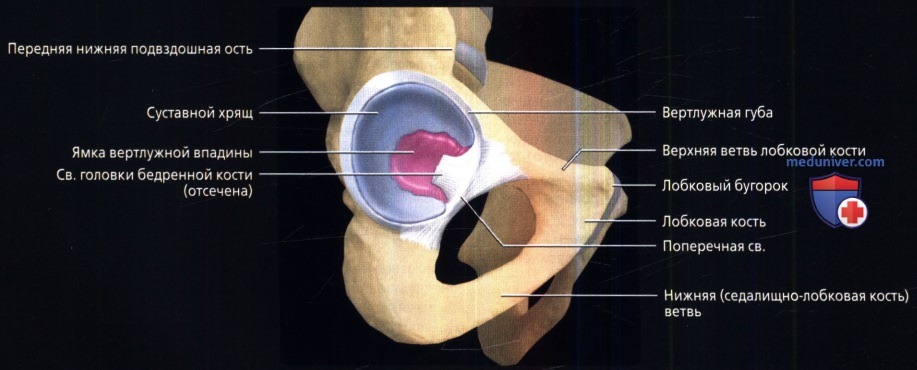
Вид вертлужной впадины снаружи: подковообразный суставной хрящ, окружающий ямку вертлужной впадины. Ямка вертлужной впадины заполнена жировой тканью, которая носит название подушки. Губа расположена по краю вертлужной впадины и своими нижними краями сливается с поперечной связкой. Связка головки бедренной кости прикрепляется к поперечной связке.
4. Костные структуры:
• Вертлужная впадина:
о Сформирована лобковой, подвздошной и седалищной костями (тазовая кость)
о Ориентирована кпереди, книзу и кнаружи
о Задняя (подвздошно-седалищная колонна) передает вес туловища на нижнюю конечность
о Передняя (подвздошно-лобковая) колонна ассоциируется с передним отделом таза
о Более чем на 50% покрывает головку бедренной кости
о Суставная поверхность называется полулунной поверхностью:
- Покрыта подковообразным хрящом
о Центральный отдел (ямка вертлужной впадины) не является сочленяющимся
о Ямка вертлужной впадины: центральная медиальная зона тазобедренного сустава:
- Вогнута центрально относительно полулунной поверхности
- Покрыта синовиальной оболочкой: экстраартикулярно, за исключением заворота сустава у верхнего края ямки
- Подушка: фиброзно-жировая ткань, выполняющая большую часть ямки вертлужной впадины
- Связка головки бедренной кости частично прикрепляется к ямке, но в основном - к поперечной связке
о Вырезка вертлужной впадины: костный просвет по нижнему краю
о Передний и задний края: костные края вертлужной впадины
о Медиальная стенка: четырехугольная пластинка подвздошной кости:
- Вертлужная линия при рентгенографии
о Фигура слезы: рентгенографическая конгломератная тень:
- Латерально: стенка ямки вертлужной впадины
- Медиально: передний и нижний отделы четырехугольной пластинки
• Головка бедренной кости:
о 2/3 сферы:
- Центрирована на колоновидную шейку бедренной кости
- В норме имеется сужение по окружности при переходе головки в шейку
о Покрыта суставным хрящом, за исключением ямки головки:
- Хрящ наиболее толстый сверху
- Хрящ истончается в зоне головчато-шеечного перехода
о Ямка головки бедренной кости: чашеобразное вдавление в верхне-внутреннем отделе головки бедренной кости:
- Место прикрепления связки головки бедренной кости
5. Вертлужная губа:
• Фиброзно-хрящевая:
• Морфология:
о Треугольная: 66-94%:
- Снижение частоты встречаемости с увеличением возраст
о Наиболее толстая в задневерхнем отделе
о Наиболее широкая в передне-верхнем отделе
о Варианты: круглая, скошенная, отсутствует
о При отсутствии: отсутствие передней части губы и небольшие остаточные фрагменты верхней части:
- В 10-14% случаев не вызывает симптоматики
о Перекрывает суставной хрящ
• Прикрепляется к краю вертлужной впадины:
о Охватывает вертлужную впадину на 270°, отсутствует снизу:
- Нижний край сустава пересекает поперечная связка
о Формирует подковообразный валик, охватывающий передний, верхний и задний отделы вертлужной впадины
• Снизу крепится к поперечной связке вертлужной впадины:
о Губно-связочные борозды: соединение губы и связки
• Губно-хрящевая щель:
о Между суставным хрящом и губой
о В передне-верхнем и задненижнем отделах
о Вероятно является вариантом нормы
• Кровоснабжение: ветви запирательной, верхней и нижней ягодичных артерий:
о В основном поверхность капсулы
о Суставная поверхность аваскулярная:
- Ограниченная способность к регенерации
• Функция:
о Делит поверхностный и глубокий отделы сустава
о Удерживает синовиальную жидкость в глубоком отделе сустава:
- Синовиальная жидкость защищает и питает хрящ
о Препятствует наружному смещению головки бедренной кости
6. Синовиальная капсула сустава:
• Прикрепления:
о Вертлужная впадина:
- Спереди: основание вертлужной губы
- Вверху: на несколько миллиметров выше вертлужной губы
- Сзади: основание вертлужной губы или на несколько миллиметров медиальнее нее
- Снизу: поперечная связка
о Бедренная кость:
- Спереди: межвертельная линия
- Сзади: проксимальнее межвертельного гребня
• Подвздошно-гребенчатая складка: синовиальная складка по медиальному краю шейки бедренной кости
• Синовиальные складки также охватывают медиальную артерию, огибающую бедренную кость:
о Ниже круговой зоны
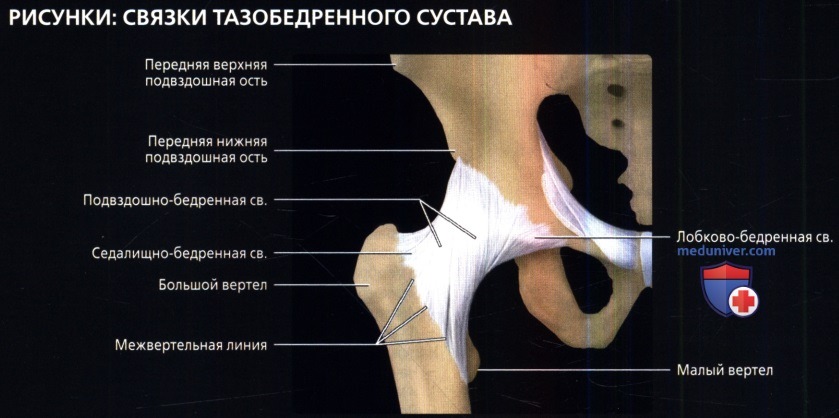
Вид тазобедренного сустава спереди: продольно скрученные подвздошно-бедренная и лонно-бедренная связки. Также показаны места прикрепления к передней нижней подвздошной ости и лобковой части запирательного отверстия соответственно. Седалищно-бедренная связка расположена в основном вдоль заднего отдела сустава, однако огибает шейку бедренной кости сверху и прикрепляется к ее переднему отделу. 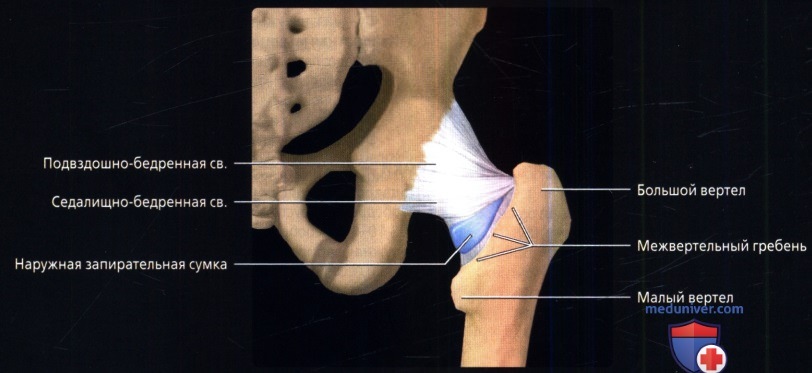
Вид сзади: продольно скрученная седалищно-бедренная связка. Наружная запирательная сумка выпячивается из сустава по нижнему краю седалищно-бедренной связки.
7. Связки тазобедренного сустава:
• Являются важными стабилизаторами бедра
• Подвздошно-бедренная, лонно-бедренная, седалищно-бедренная и круговая зона формируют внешний слой капсулы за пределами синовиальной оболочки
• Подвздошно-бедренная связка (связка Бигелоу):
о Наиболее прочная связка тела
о Препятствует переднему смещению и переразгибанию
о Берет начало от нижней поверхности передней нижней подвздошной ости
о Имеет форму перевернутой буквы V с широким прикреплением к бедренной кости:
- Латеральная и медиальная порции прикрепляются к межвертельной линии
• Лобково-бедренная связка:
о Препятствует чрезмерному отведению
о Имеет передне-нижнее продольное спиральное положение
о Медиальное прикрепление-запирательный гребень лобковой кости
о С латеральной стороны сливается с капсулой сустава
• Седалищно-бедренная: имеет заднее продольное спиральное положение:
о Наиболее слабая
• Круговая зона: расположена глубоко, циркулярно:
о Вокруг центральной части шейки бедренной кости
о Обеспечивает центральное сужение тазобедренного сустава
• Связка головки бедренной кости:
о Прикрепления: ямка головки бедренной кости, поперечная связка и подушка ямки вертлужной впадины
о Выстлана синовиальной оболочкой: внутри капсулы, вне сустава
о Содержит артерию связки головки бедренной кости:
- У взрослых участие в кровоснабжении головки бедренной кости незначительное
о Узкая сверху, более широкая - снизу
о Может способствовать стабилизации сустава
о Натягивается при сгибании, приведении и наружной ротации
о Может являться источником боли
• Поперечная связка:
о Перекидывается через вырезку вертлужной впадины у ее нижнего края:
- Завершает углубление вертлужной впадины
о По краям вырезки сливается с вертлужной губой:
- В местах перехода имеются губно-связочные борозды
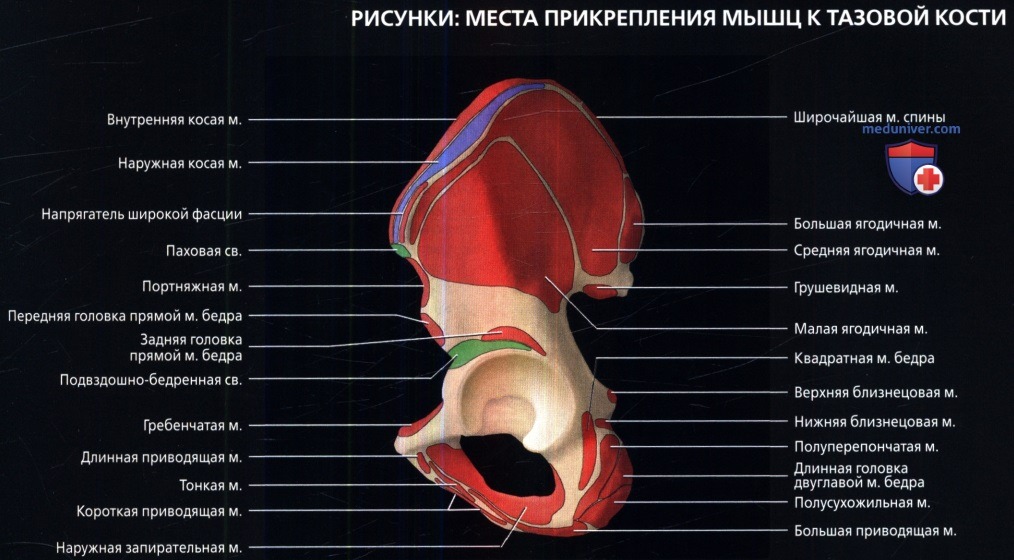
Места прикрепления мышц и связок к наружной поверхности тазовой кости. Обратите внимание на относительно небольшую область начала сухожилия длинной приводящей мышцы. Короткая приводящая мышца расположена непосредственно под длинной приводящей мышцей. Тонкая мышца начинается латеральнее короткой приводящей мышцы. Большая приводящая мышца имеет широкое начало и две головки. Волокна, берущие начало от тела лобковой кости, иногда называются малой приводящей мышцей и имеют горизонтальную направленность. Волокна, начинающиеся от седалищного бугра, направлены вертикально к среднему и дистальному отделам бедренной кости. 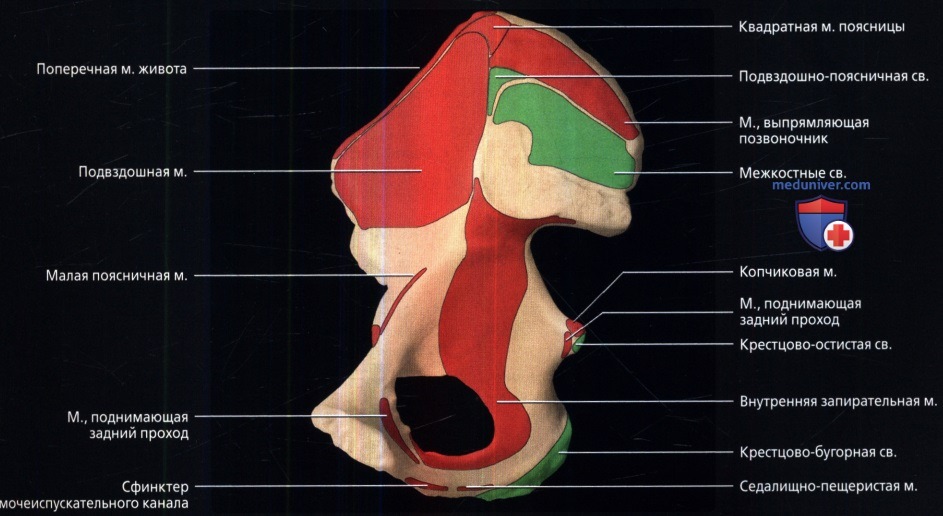
Места прикрепления мышц и связок к внутренней поверхности таза.
8. Мышцы тазобедренного сустава:
• Ягодичные мышцы: большая, средняя и малая:
о Часто называются вращательной манжетой тазобедренного сустава
о Большая ягодичная мышца:
- Начало: задняя ягодичная линия подвздошной кости, задняя поверхность крестца и копчика, крестцово-бугорная связка
- Прикрепление: подвздошно-большеберцовый тракт, ягодичная бугристость бедренной кости
- Иннервация: нижний ягодичный нерв
- Функция: разгибание, отведение и наружная ротация бедра
о Средняя ягодичная мышца:
- Начало: задняя поверхность подвздошной кости
- Прикрепление: задневерхняя, латеральная поверхности большого вертела
- Иннервация: верхний ягодичный нерв
- Функция: отведение и внутренняя ротация бедра
о Малая ягодичная мышца:
- Начало: задняя поверхность подвздошной кости
- Прикрепление: передняя поверхность большого вертела
- Иннервация: верхний ягодичный нерв
- Функция: отведение и внутренняя ротация бедра
• Глубокие задние мышцы тазобедренного сустава:
о Грушевидная мышца:
- Начало: передняя поверхность крестца, крестцово-бугорная связка
- Прикрепление: большой вертел
- Иннервация: S1, S2
- Функция: наружная ротация, слабое отведение бедра
о Верхняя близнецовая мышца:
- Начало: седалищная ость
- Прикрепление: грушевидная ямка
- Иннервация: нерв к внутренней запирательной мышце
- Функция: наружная ротация, слабое отведение бедра
о Нижняя близнецовая мышца:
- Начало: седалищный бугор
- Прикрепление: грушевидная ямка
- Иннервация: нерв к квадратной мышце бедра
- Функция: наружная ротация, слабое отведение бедра
о Внутренняя запирательная мышца:
- Начало: внутренняя поверхность запирательных отверстия и мембраны
- Прикрепление: грушевидная ямка
- Иннервация: L5, S1, S2 (НЕ запирательный нерв)
- Функция: наружная ротация, слабое отведение бедра
о Наружная запирательная мышца:
- Начало: наружная поверхность запирательных отверстия и мембраны
- Прикрепление: грушевидная ямка
- Иннервация: запирательный нерв
- Функция: наружная ротация бедра
о Квадратная мышца бедра:
- Начало: латеральная часть седалищного бугра
- Прикрепление: квадратная линия, межвертельный гребень бедренной кости
- Иннервация: L4, L5, S1
- Функция: наружная ротация бедра
9. Сумки тазобедренного сустава:
• Подвздошно-поясничная сумка: между мышцей и капсулой тазобедренного сустава
о В 10-14% сообщается с тазобедренным суставом
• Наружная запирательная сумка: выпячивание между круговой зоной и седалищно-бедренными связками
• Сумка большого вертела: между латеральным краем вертела и большой ягодичной мышцей
в) Список литературы:
1. Tan V et at: Contribution of acetabular labrum to articulating surface area and femoral head coverage in adult hip joints: an anatomic study in cadavera. Am J Orthop. 30(11):809-12, 2001
2. Abe I et al: Acetabular labrum: abnormal findings at MR imaging in asymptomatic hips. Radiology. 216(2):576-81, 2000
3. Cotten A et al: Acetabular labrum: MRI in asymptomatic volunteers. J Comput Assist Tomogr. 22(1): 1—7, 1998.
Редактор: Искандер Милевски. Дата публикации: 9.6.2019
Тазобедренный сустав — одно из крупных соединений костей в теле человека, обеспечивающих опору и движение. Образуют его вертлужная впадина и головка бедренной кости. Рассмотрим анатомию вертлужной впадины тазовой кости, а также ее возможные травмы.
Костные и хрящевые структуры таза
Что это такое — вертлужная впадина? Это анатомическое углубление полусферической формы, состоящее из частей седалищной, лобковой и подвздошной костей. У впадины выделяют следующие анатомические структуры:
- передняя стенка,
- задняя стенка,
- передняя колонна,
- задняя колонна,
- дно,
- крыша вертлужной впадины (свод).
Костные колонны обеспечивают прочность. Они соединяются между собой в области свода (крыши). В образовании также имеется вертлужная губа, благодаря которой впадина становится несколько глубже. В самом центре она соединяется с головкой тазобедренной кости.
Полулунная область вертлужной впадины покрыта хрящом, остальную часть выстилает синовиальная оболочка, продуцирующая суставную жидкость. 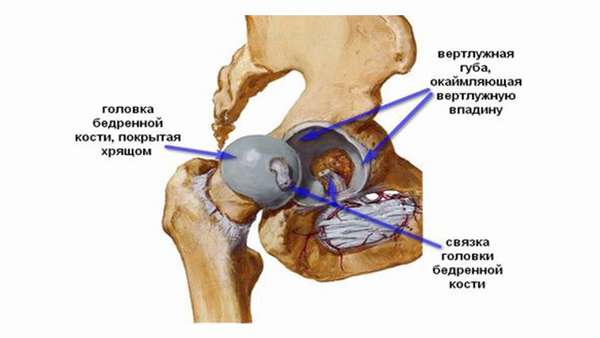
Связочный аппарат
Тазобедренный сустав защищает фиброзная сумка. Она образована поперечными и продольными волокнами соединительной ткани. Стабильность крепления головки бедренной кости к костям таза обеспечивают мышцы и связки.
Выделяют пять пар крупных связок:
- подвздошно-бедренная,
- лобково-бедренная,
- седалищно-бедренная,
- круговая,
- связки головки бедренной кости.
Благодаря большому количеству связок обеспечивается стабильность сустава, снижается риск повреждений при ходьбе и беге. Движения обеспечивают передняя и задняя группа мышц бедра.
Что делать, когда болит нога от бедра до стопы.
Как лечить эпифизеолиз головки бедренной кости.
Функции вертлужной впадины
Вертлужная впадина и головка бедренной кости выполняют важную функцию в опорно-двигательном аппарате. На них приходится большая часть нагрузки при движении и обеспечении опоры.
Благодаря сложному строению в тазобедренном суставе осуществляются следующие движения:
- сгибание и разгибание,
- отведение и приведение,
- ротация (вращение).
Связки и суставная капсула ограничивают амплитуду движений, чтобы не допустить переразгибания ноги и вывихов.
Возможные болезни, травмы и их последствия
Патологические процессы, происходящие в тазобедренном суставе, заключаются, с одной стороны, в изменениях свойств хряща, а с другой — в механических нарушениях. Рассмотрим болезни, связанные с тазовой костью.
Внимание! Каждая из патологий имеет свои клинические особенности и осложнения, поэтому требуется грамотный врачебный подход к диагностике и лечению.
Часто травмы тазовых костей наблюдаются при ДТП, падении человека. Переломы разделяют на простые и сложные. Пострадавший после перелома испытывает сильную боль, не может шевелить поврежденной ногой. Также отмечаются укорочение и патологический поворот нижней конечности.
Диагноз устанавливается на основе рентгена и компьютерной томографии. На фото хорошо видны место и характер перелома, наличие осколков. 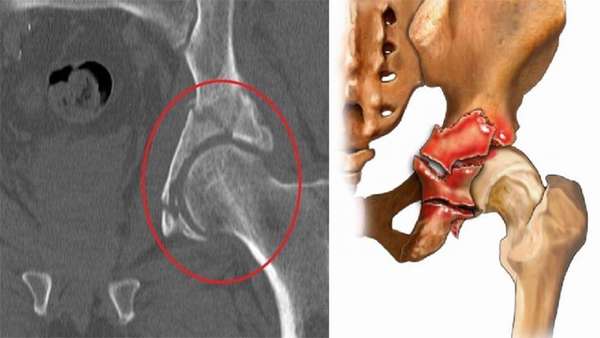
Внимание! Перелом вертлужной впадины требует немедленной госпитализации. Первая помощь — обеспечить горизонтальное положение и покой пострадавшему, дать обезболивающее, дождаться приезда скорой помощи.
Для лечения подобных состояний необходимы проведение скелетного вытяжения и хирургическое вмешательство. Травмы вертлужной впадины могут привести к частичной или полной потере подвижности, постоянной хромоте, укорочению конечности, развитию коксартроза.
При чрезмерной нагрузке на сустав, неудобной постановке ног при беге, прыжках и других движениях отмечаются такие состояния, как подвывих и вывих бедра. При этом происходит смещение головки бедренной кости, что приводит к заклиниванию всего сочленения и невозможности совершения в нем движений.
Протрузия вертлужной впадины — это продавливание ее дна головкой бедренной кости в полость таза. Протрузия может возникнуть в результате рахита, коксартроза, при остеопорозе престарелых. В результате трения костей хрящевая ткань разрушается, формируется артроз.
У подростков продавливание лечат с помощью физиотерапии, вытяжения и лечебной гимнастики, у взрослых проводят операции — артропластику, резекцию головки или шейки бедренной кости, остеотомию, эндопротезирование.
Синдром бедренно-вертлужного соударения (импинджмент-синдром) — одна из аномалий тазобедренного сустава. При ней происходит соударение части бедренной кости и края вертлужной впадины во время движения.
Если на шейке бедренной кости возникает бугорок, или если край вертлужной впадины и ее губы будет неровным, утолщенным, то именно эти бугорки или утолщения будут соударяться при движениях в суставе. При этом возникнет порочный круг: ударяющиеся образования при движении будут воспаляться, отекать, становиться еще больше в размере и еще сильнее соударяться. Лечение проводят оперативным путем.
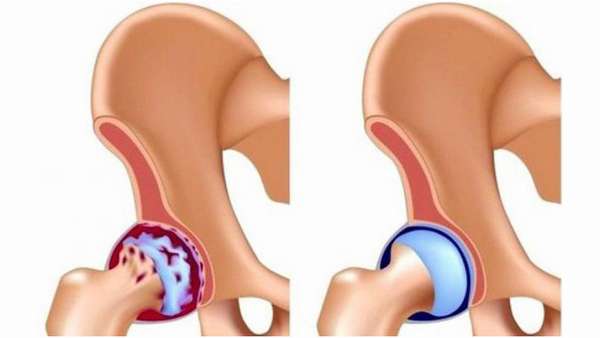
Коксартроз — это дегенеративно-дистрофическое заболевание. Первичный коксартроз появляется на фоне перегрузок тазобедренных суставов, особенно часто он поражает людей с лишним весом. Вторичная форма нередко развивается на фоне дисплазии тазобедренного сустава, частых вывихах бедра.
Эти состояния приводят к разрушению хрящевой ткани. Трение кости о кость вызывает асептическое (неинфекционное) воспаление. Вначале появляются боли в тазобедренном суставе при ходьбе, затем хруст, хромота и ограничение движений. При неэффективности консервативной терапии проводят операцию по эндопротезированию.
Меры профилактики повреждений вертлужной впадины
Для того, чтобы избежать повреждений, врачи советуют придерживаться следующих рекомендаций:
- избегать резких движений ногами, особенно при занятиях динамическими и контактными видами спорта: футбол, баскетбол и др.,
- при занятиях спортом всегда следует выполнять динамическую разминку, позволяющую подготовить суставы к последующим физическим упражнениям,
- нагрузка должна быть адекватной для уровня физической подготовки человека,
- при наличии сопутствующих болезней опорно-двигательного аппарата и внутренних органов важно придерживаться советов и рекомендаций лечащего врача.
Заключение
Вертлужная впадина — важная анатомическая структура, необходимая для формирования и функционирования тазобедренного сочленения. При различных травматических и нетравматических заболеваниях симптомы патологии легко выявляются при внешнем осмотре больного и на фото рентгена.
Любые болезни, связанные с вертлужной впадиной, должен лечить только врач. Самолечение недопустимо, так как оно может привести к прогрессированию патологии и развитию осложнений.
Соединения в скелете свободной части нижней конечности представлены тазобедренным суставом, коленным суставом, соединениями костей голени, голеностопным суставом и многочисленными соединениями в скелете стопы — подтаранным, таранно-пяточно-ладьевидным, пяточно-кубовидным и др., а также предплюсне-плюсневым, плюснефаланговыми и межфаланговыми суставами.
Тазобедренный сустав (articulatio coxae) по форме ореховидный, составленный вертлужной впадиной с ее хрящевыми вертлужными губами (labrum acetabulare) и головкой бедренной кости. В целом сустав более глубокий, чем плечевой, что обеспечивает большую его прочность, но несколько сокращает свободу движений в нем. В суставе возможны движения вокруг трех осей: сагиттальной (отведение и приведение бедра), фронтальной (сгибание и разгибание бедра) и вертикальной оси (вращение наружу и внутрь).
| Рис. 52. Тазобедренный сустав вид спереди 1 — подвздошно-бедренная связка; 2 — суставная сумка; 3 — лобково-реберная связка; 4 — запирательная мембрана |  |
На тазовой кости суставная сумка (capsula articularis) (рис. 52, 53) прикрепляется по краям вертлужной впадины, при этом вертлужная губа находится в полости сустава. На шейке бедренной кости капсула сустава прикрепляется на 3/4 длины ее верхней поверхности. На передней поверхности шейки она прикрепляется по межвертельной линии, а на нижней фиксируется у основания малого вертела. На задней поверхности шейки капсула тазобедренного сустава не доходит до межвертельного гребня и может быть прикреплена на различном расстоянии — от половины и менее длины шейки до 2/3 ее длины.
| Рис. 53. Тазобедренный сустав фронтальный разрез 1 — круговая зона; 2 — связка головки бедренной кости; 3 — связка вертлужной впадины; 4 — суставная сумка |  |
| Рис. 54. Коленный сустав вид спереди 1 — надколенник; 2 — большеберцовая коллатеральная связка; 3 — связка надколенника; 4 — малоберцовая коллатеральная связка; 5 — бугристость малоберцовой кости; 6 — бугристость большеберцовой кости |  |
В глубоких слоях капсулы тазобедренного сустава находится связка, охватывающая шейку бедренной кости и составляющая основу фиброзного слоя суставной сумки, — круговая зона (zona orbicularis) (рис. 53). Ее пучки прикрепляются на нижней передней подвздошной ости. С прилежащими участками тазовых костей круговая зона соединяется при помощи седалищно-бедренной и лобково-бедренной связок.
Седалищно-бедренная связка (lig. ischiofemorale), ограничивающая вращение бедра вовнутрь, соединяет задние отделы суставной капсулы с телом седалищной кости.
Лобково-бедренная связка (lig. pubofemorale) (рис. 52), ограничивающая отведение бедра, проходит от верхней ветви лобковой кости к малому вертелу.
Самая мощная в скелете подвздошно-бедренная связка (lig. iliofemorale) (рис. 52) расположена на передней поверхности тазобедренного сустава. В связке, достигающей толщины 7—8 мм и ширины 7—8 см, выделяют латеральную и медиальную части. Она проходит от передней нижней ости подвздошной кости, прикрепляется на медиальной и передней поверхностях большого вертела (по межвертельной линии, доходя до малого вертела) и ограничивает возможное разгибание в суставе (предотвращает движение бедренной кости вокруг фронтальной оси назад).
Коленный сустав (articulatio genus) блоковидный, образован проксимальным эпифизом большеберцовой кости и суставными поверхностями мыщелков бедренной кости. Основные движения происходят вокруг фронтальной оси (сгибание-разгибание). Сгибание и разгибание в коленном суставе дополняются возможностью небольшого по амплитуде вращения голени вокруг ее вертикальной оси.
Сустав малоконгруэнтный (то есть суставные поверхности в нем не вполне соответствуют друг другу по форме): мыщелки большеберцовой кости вогнуты не столь значительно по сравнению с заметно выпуклыми мыщелками бедренной кости. Кроме того, поскольку латеральный мыщелок бедренной кости меньше медиального, при сочленении костей образуется небольшой угол, открытый кнаружи. Неконгруэнтность суставных поверхностей компенсируется за счет серповидных внутрисуставных хрящей — латерального и медиального менисков (menisci lateralis et medialis) (рис. 55, 56). Внутренний край менисков свободен, передние и задние их поверхности сращены с большеберцовой костью (спереди и сзади от межмыщелкового возвышения). Передние концы менисков связывает поперечная связка колена (lig. transversum genus).
| Рис. 55. Коленный сустав с удаленной суставной капсулой 1 — бедренная кость; 2 — задняя крестообразная связка; 3 — передняя крестообразная связка; 4 — малоберцовая коллатеральная связка; 5 — медиальный мениск; 6 — латеральный мениск; 7 — большеберцовая коллатеральная связка; 8 — большеберцовая кость; 9 — связка надколенника; 10 — надколенник |  |
С утолщенными наружными краями менисков прочно сращена суставная капсула (capsula articularis) (рис. 56). Таким образом, полость сустава (cavitas articulare) (рис. 56) делится на два отдела: бедренно-менисковый и большеберцово-менисковый. На костях суставная капсула прикрепляется на передней стороне бедренной кости — на 4—5 см выше суставного хряща, с боков проходит между мыщелками и надмыщелками, оставляя последние свободными, а сзади достигает суставной поверхности мыщелков, проходя непосредственно по краю хряща. Капсула сустава прикреплена также по краям хрящевой поверхности надколенника, а на большеберцовой кости прикрепляется ниже мыщелков по краю суставного хряща.
Сращение фиброзного и синовиального слоев суставной капсулы прерывается в области верхушки надколенника, где они разделены скоплением жировой ткани, образующим крыловидные складки (plisa alaris) (рис. 56). Кроме того, в местах перехода синовиальной оболочки с составляющих сустав костей образуется порядка 12—13 синовиальных сумок; большинство, находясь под сухожилиями мышц, снижает их трение о кость; через некоторые из этих сумок между собой сообщаются передние и задние отделы полости сустава.
Помимо поперечной связки, внутри сустава находятся передняя (lig. cruciatum anterius) (рис. 55, 56) и задняя (lig. cru-ciaum posterius) (рис. 55, 56) крестообразные связки, проходящие под фиброзным слоем суставной сумки, но вне ее синовиальной оболочки, которая, начинаясь с мыщелков бедра, захо- дит на переднюю поверхность крестообразных связок, охватывая их спереди и с боков (тем самым синовиальная оболочка разделяет наружный и внутренний отделы коленного сустава). Крестообразные связки соединяют бедренную и большеберцовую кости. Передняя крестообразная связка, начинаясь от внутренней поверхности латерального мыщелка бедренной кости, прикрепляется перед межмыщелковым возвышением большеберцовой кости. Задняя крестообразная связка начинается от наружной поверхности медиального мыщелка бедренной кости и прикрепляется позади межмыщелкового возвышения.
| Рис. 56. Коленный сустав вертикальный разрез 1 — бедренная кость; 2 — суставная капсула; 3 — суставная полость; 4 — надколенник; 5 — медиальный мениск; 6 — крыловидная складка; 7 — передняя крестообразная связка; 8 — задняя крестообразная связка; 9 — связка надколенника; 10 — большеберцовая кость |  |
Большеберцовая коллатеральная связка (lig. collaterale tibiale) (рис. 54, 55) — веерообразная связка, укрепляющая сустав с медиальной стороны. Она сращена с капсулой и медиальным мениском сустава; начинаясь от медиального надмыщелка бедренной кости, эта связка веерообразно прикрепляется к медиальному мыщелку большеберцовой кости.
Малоберцовая коллатеральная связка (lig. collaterale fibulare) (рис. 54, 55) по форме веретенообразная, укрепляет сустав с латеральной стороны. С капсулой сустава не связана. Соединяет латеральный надмыщелок бедренной кости с головкой малоберцовой кости.
Связка надколенника (lig. patellaes) (рис. 54, 55, 56), которая является частью сухожилия четырехглавой мышцы бедра, фиксируясь на бугристости большеберцовой кости, укрепляет коленный сустав спереди. Сзади суставную капсулу укрепляют подколенные связки — дугообразная и косая.
Межберцовый сустав (articulatio tibiofibularis) соединяет проксимальные эпифизы большеберцовой и малоберцовой костей. По форме сустав плоский, допускает незначительные скользящие движения. Капсула сустава, прикрепляющаяся по краю суставных поверхностей, укреплена передней и задней связками головки малоберцовой кости (ligg. capitis fibulae anterius et posterius).
Дистальные эпифизы большеберцовой и малоберцовой костей голени соединяются передней и задней межберцовыми связками (ligg. tibiofibularia anterius et posterius) (рис. 57).
Голеностопный сустав (articulatio talocruralis) (рис. 58) образован нижней суставной поверхностью большеберцовой кости, а также медиальной и латеральной лодыжками, охватывающими боковые поверхности блока таранной кости. Сустав блоковидный, вращение в нем происходит вокруг фронтальной оси. Обширная суставная сумка прикрепляется по краю хрящевой поверхности образующих сустав костей.
Голеностопный сустав укрепляется прочными связками и сухожилиями, которые окружают его со всех сторон.
Дельтовидная связка (lig. deltoideum) (рис. 57) наиболее прочная, укрепляет сустав с внутренней стороны. Связка проходит веерообразно от медиальной лодыжки к ладьевидной, таранной и пяточной костям.
| Рис. 57. Связки и суставы стопы тыльная поверхность 1 — передняя межберцовая связка; 2 — передняя таранно-малоберцовая связка; 3 — дельтовидная связка; 4 — пяточно-малоберцовая связка; 5 — межкостная таранно-пяточная связка; 6 — боковая таранно-пяточная связка; 7 — раздвоенная связка; 8 — тыльные предплюсне-плюсневые связки; 9 — тыльные плюсневые связки; 10 — капсула плюснефалангового сустава; 11 — капсула межфалангового сустава; 12 — коллатеральные связки |  |
Пяточно-малоберцовая (lig. calcaneofibulare) (рис. 57), передняя таранно-малоберцовая (lig. talofibulare anterius) (рис. 57) и задняя таранно-малоберцовая (lig. talofibulare posterius) (рис. 58) связки укрепляют сустав с наружной стороны. Все три связки проходят от латеральной лодыжки соответственно к пяточной кости и к переднему и заднему краям таранной кости.
Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный и клиноладьевидный суставы соединяют соответствующие кости предплюсны.
Цилиндрический подтаранный сустав (articulatio subtalaris) (рис. 58) образован таранной и пяточной костями. Капсула сустава, проходящая по краю суставных поверхностей, укреплена боковой таранно-пяточной связкой (lig. talocalcaneum laterale) (рис. 57). В пазухе предплюсны залегает межкостная таранно-пяточная связка (lig. talocalcaneum interossum) (рис. 57, 58).
Пяточно-кубовидный сустав (articulatio calcaneocuboidea) (рис. 58) седловидный, образован суставными поверхностями соответствующих костей. Движения в суставе происходят вокруг продольной оси, при этом возможны скользящие (вращательные) смещения, увеличивающие амплитуду движений, обеспечиваемых двумя другими суставами: подтаранным и таранно-пяточно-ладьевидным.
Таранно-пяточно-ладьевидный сустав (articulatio talocalcaneonavicularis) (рис. 58) шаровидный, образован головкой таранной кости, передней суставной поверхностью пяточной и впадиной ладьевидной костей. Сустав функционирует вместе с цилиндрическим подтаранным суставом. Помимо мощной межкостной связки, соединяющей таранную и пяточную кости, капсулу сустава укрепляют связки, расположенные на тыльной и подошвенной сторонах стопы.
| Рис. 58. Связки и суставы стопы распил через голеностопный сустав 1 — голеностопный сустав; 2 — задняя таранно-малоберцовая связка; 3 — подтаранный сустав; 4 — межкостная таранно-пяточная связка; 5 — раздвоенная связка; 6 — таранно-пяточно-ладьевидный сустав; 7 — пяточно-кубовидный сустав; 8 — поперечный сустав предплюсны; 9 — клиноладьевидный сустав; 10 — предплюсне-плюсневые суставы; 11 — межкостная клиноплюсневая связка; 12 — межкостные плюсневые связки; 13 — плюснефаланговые суставы; 14 — межфаланговые суставы стопы |  |
Клиноладьевидный сустав (articulatio cuneonavicularis) (рис. 58) плоский, допускающий скользящие движения. Сустав образуют передняя суставная поверхность ладьевидной и задние суставные поверхности клиновидных костей. Суставная капсула, прикрепляющаяся по краю суставных поверхностей, укрепляется межкостными, подошвенными и тыльными связками.
Предплюсне-плюсневые суставы (articulationes tarsometatarsales) (рис. 58) плоские, с возможностью незначительных скользящих движений. Укрепляются тыльными, подошвенными и межкостными связками. Межкостные плюсневые связки (ligg. metatarsea interossea) (рис. 58) находятся между основаниями плюсневых костей, а тыльные (ligg. tarsometatarsea dorsalia) (рис. 57) — на тыльной поверхности суставов. К предплюсне-плюсневому суставу относятся три не сообщающихся между собой соединения (кубовидной кости с IV и V плюсневыми и клиновидных костей с I, II и III плюсневыми костями). Вместе они образуют поперечно расположенный сустав Лисфранка, укрепляемый межкостной клиноплюсневой связкой (lig. cuneometatarseum interosseum) (рис. 58), соединяющей медиальную клиновидную кость с основанием II плюсневой кости. Помимо связок, соединяющих названные кости в единый предплюсне-плюсневой сустав, суставная капсула укрепляется сухожилиями прилежащих мышц.
Плюснефаланговые суставы (articulationes metatarsophalangeales) (рис. 58) шаровидные, образованы соединением оснований проксимальных фаланг с головками соответствующих костей плюсны. В суставах возможны небольшие по амплитуде движения вокруг фронтальной и вертикальной осей (сгибание-разгибание и отведение-приведение). Вспомогательные связки тормозят возможные боковые смещения. Плюснефаланговые суставы укреплены глубокой поперечной плюсневой связкой, а также коллатеральными и подошвенными связками.
Межфаланговые суставы стопы (articulationes interphalangeales pedis) (рис. 58) блоковидные, соединяют головки вышерасположенных фаланг с основаниями нижерасположенных. Межфаланговые суставы обеспечивают сгибание-разгибание пальцев; укреплены коллатеральными связками.
Читайте также:


