Срастание костей после родов
Природа создала женщину существом сильным и наделила ее необыкновенным терпением. Выносить малыша в утробе и родить – это своеобразный подвиг. Казалось бы, все самое страшное позади, и болеть больше не будет, как минимум до следующей беременности. Однако не всегда бывает так. Неприятные ощущения в области таза могут возникать и в послеродовом периоде.
Почему возникает?
У некоторой части рожавших женщин в первые недели послеродового периода (по данным разных авторов, около 30 — 50%) случается болевой синдром разной интенсивности и характера в области таза.
Таз – это широкое понятие, оно включает в себя тазовые кости, связки, мышцы, нервные сплетения и органы, расположенные в полости. Поэтому болеть после родов может все что угодно и по разным основаниям. Переживать не стоит, когда:
- Еще во время вынашивания малыша, организм женщины готовится к родовой деятельности. У части беременных кости начинают расходиться уже во втором триместре, а у некоторых непосредственно перед самыми родами. В связи с этим возникают боевые ощущения, ноющие, постоянные, но терпимые. Болят кости после родов по причине того, что они возвращаются в исходное положение. Продолжительность ощущений индивидуальна и зависит от гормонального фона, особенностей протекания родового периода.
- Сухожилия и мышцы, крепящиеся к тазовым костям, также претерпевают повышенную нагрузку в период гестации и особенно родовой – как следствие развивается их атония. В таком случае нагрузка на костную систему повышается, а это способно провоцировать неприятные ощущения.
- Ущемление мелкого нерва или сосуда во время прохождения ребенка через родовые пути.
- Ушиб тканей при бурной родовой деятельности.
- Роды, сопровождающиеся разрывами естественных родовых путей или их разрезом (эпизиотомия).
Бить тревогу не стоит, если есть уверенность, что возникло одно из вышеперечисленных состояний и можно попробовать себе помочь:
![]()
ограничить тяжелую физическую нагрузку;- применить поддерживающий корсет;
- постель должна быть удобной, а матрас лучше ортопедический;
- использовать холодные компрессы на область таза;
- включить в ежедневный рацион питания, продукты в которых содержится кальций (твердые сорта сыра, творог, молоко, молочная сыворотка и иные).
Когда нужно обязательно показаться врачу?
Существует целый перечень различных ситуаций, когда болит таз после родов. Они могут служить важным сигналом, кричащим о серьезных проблемах у женщины. Это связано с наличием в полости таза внутренних органов.
Болит таз слева после родов:
- мочекаменная болезнь – боль сильная, невыносимая, а вместе с ней развивается задержка и боль при мочеотделении, может быть тошнота, рвота. Необходимо провести анализ мочи и УЗИ-диагностику;
![]()
пиелонефрит – это воспалительный процесс в почках. Наблюдается умеренная боль, высокая температура, частые позывы к мочеиспусканию . Показан клинический анализ мочи и крови;- воспаление левого яичника (овариит), что может стать следствием попадания инфекции, а также низкого иммунитета в послеродовом периоде;
- парез или воспаление кишечника сопровождается вздутием живота, отсутствием отхождения газов и стула или наоборот диареей;
- боли в поджелудочной железе и селезенки имеют свойство иррадиирировать в левую часть таза и способны предупреждать о серьезной патологии.
Болит таз сзади после родов:
![]()
ущемление седалищного нерва – возникают боль по типу стреляющий и усиливается при смене положения, невозможно присесть;- позвоночная грыжа – болевой синдром яркий, смена положения облегчает страдания;
- ущемление геморроидальных узлов прямой кишки – специфическое состояние для послеродового периода, боль отдает в половые органы. Вместе с этим наблюдается нарушение общего состояния;
- травмы промежности во время родовой деятельности;
- сколиотические изменения крестцового отдела позвоночника.
Болит таз справа после родов:
- правосторонняя локализация камня при почечнокаменной болезни или правосторонний пиелонефрит и овариит;
- болезни печени имеют свойство отдавать в правую нижнюю часть живота (гепатит, холангит).
Болит таз спереди после родов:
- паховая или бедренная грыжа, которую спровоцировала беременность и родовая деятельность. Если грыжа не осложненная, то боль незначительная тянущего характера;
- тромбоз бедренной вены – яркий болевой синдром и характерна синюшность правой конечности;
- воспаление уретры или мочевого пузыря;
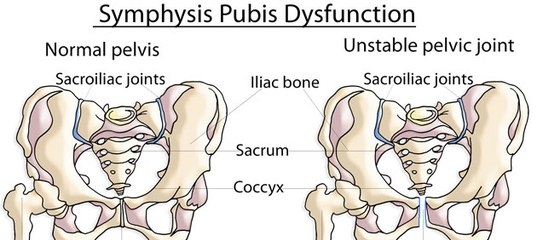
- симфизит – наиболее частая патология рожениц, характеризуется воспалением области сочленения лонных костей
Каждая женщина должна прислушиваться к своим ощущениям, особенно в послеродовом периоде, когда организм перенес своего рода стресс. И если боли беспокоят длительно, а причина не понятна, то нельзя откладывать визит к врачу. Здоровая мама – залог здоровья новорожденного малыша.
- Какие причины приводят к расхождению костей таза
- Дисфункция лонного сочленения
- Симптомы
- Диагностика
- Лечение
- Последствия
Появление малыша на свет – это один из самых прекрасных моментов в жизни женщины. Но не всегда пребывание в родовом зале несет приятное. Женщина испытывает огромную боль, которую терпит до последнего, но уже после родов боль и дискомфорт могут остаться из-за изменений, появившихся в процессе родов. Многие женщины говорят, что них проблемы с тазом после родов. Чтобы понять механизм родов, нужно чуть-чуть узнать об анатомии таза.
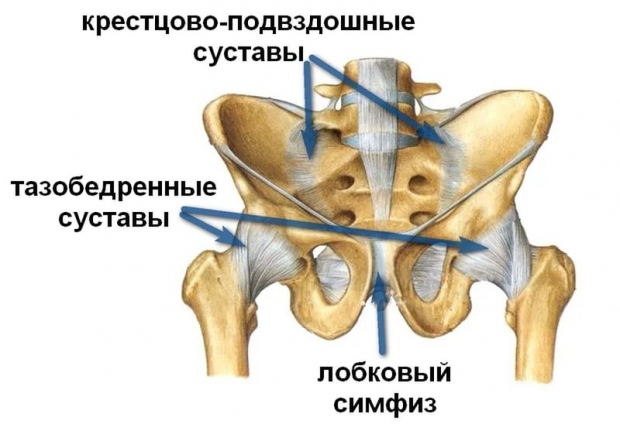
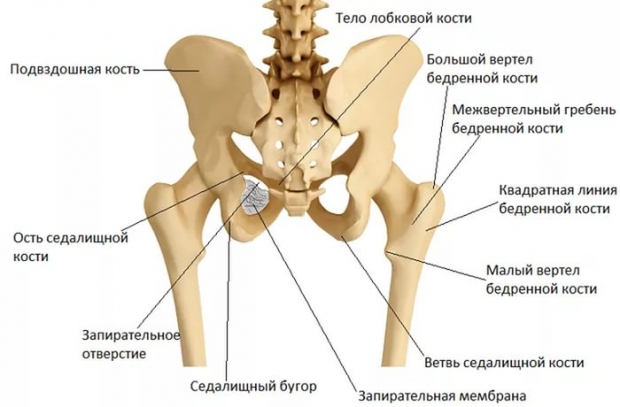
Чтобы ребенку появиться на свет, он должен пройти через родовые пути, которые образованы костным тазом и мягкими тканями. Со сторон малыша окружают подвздошная, седалищная и лобковая кости. Эти кости соединены сзади крестцом с его связками, а спереди лобковым симфизом.
Сам лобковый симфиз – это сращение правой и левой лобковой кости при помощи хрящевого диска. Поэтому в его центре есть небольшая суставная щель, в которой присутствует суставная жидкость. Весь симфиз окружен связками, которые его крепко удерживают. Это сочленение похоже на сустав, но оно имеет очень маленький угол движения. В норме суставная щель достигает всего лишь одного сантиметра, но кости таза расходятся перед родами, и это расстояние становится большим. Спереди лонного сочленения находится лобок, который представлен жировой тканью и связкой, поднимающей клитор. Сзади лобковых костей проходят нервы и сосуды, расположен мочевой пузырь и его выводные каналы.
Итак, действительно ли раздвигаются кости таза после родов? Да. Но если сказать вернее, то растягивается лонное сочленение.
Какие причины приводят к расхождению костей таза
Данному явлению есть физиологическое объяснение. В процессе беременности таз женщины претерпевает изменения для того, чтобы роды прошли как можно легче. Любая женщина может возразить, что ничего легкого в процессе появления на свет малыша нет. Но если бы не происходило никаких изменений в костях тазах во время беременности, роды были бы похожи на фильм ужасов. И ребенок, и мама должны оставаться здоровыми и живыми, поэтому есть нормальные изменения в сочленении.
Во время вынашивания ребенка яичники и плацента вырабатывают вещество – релаксин. По названию видно, что оно обладает эффектом расслабления. Релаксин, смешиваясь с женскими половыми гормонами, вызывает набухание связок и хрящей полусустава, они становятся рыхлыми. Помимо этого, в суставе образуются мелкие щели, заполняемые жидкостью. Рыхлость связочного аппарата и суставная жидкость придают тазу большую подвижность. Между всеми костями таза происходит расхождение.
Но больше всего эти изменения затрагивают лобковый симфиз, к нему усиливается кровоподача. В итоге, связки и мягкие ткани отекают, что увеличивает сочленение в размере, щель раздвигается на миллиметры. Помимо этого симфиз может двигаться вверх и вниз, как будто клавиши инструмента. В итоге щель может увеличиться до нескольких сантиметров. Соединение крестца расходится минимально, но после родов кости таза встанут на место. Суставные щели вновь станут плотными, связки и хрящи приобретут свою эластичность. Но причиной расхождения костей таза могут стать и другие факторы.
Избыточное расхождение лобкового симфиза приводит к изменениям в костно-суставной системе организма. Это приобретает вида патологии, таз после родов приносит дискомфорт и боль. Такое явление называется симфизиопатия, и главную роль в ее появлении становится токсикоз.
А также на костную систему воздействуют следующие факторы:
• Нарушения в фосфорно-кальциевом метаболизме. Главным структурным компонентом зубов и костей является кальций. Гормон, кальцитонин, и витамин D регулируют метаболизм кальция и фосфора в организме. Кальцитонин вырабатывают паращитовидные железы, а синтез витамина D происходит при участии щитовидной железы. Поэтому во время беременности очень важно питание женщины, в рационе должно хватать фосфора, и кальция. При нехватке этих элементов, они будут выходить из своих депо - костей и зубов. В итоге кости будут подвержены патологическому влиянию.
• При недостаточности витамина D происходит нарушение в обменных процессах кишечника, где происходит всасывание кальция и фосфора. Запасы микроэлементов черпаются из костей, что приводит к деминерализации. При отсутствии кальция в крови могут появиться и другие проблемы, как: почечная недостаточность, патологии ЖКТ.
Дисфункция лонного сочленения
Одной из причин, вызывающей патологическое расхождение симфиза, является ДЛС. В патогенезе этого явления есть три этапа:
1. Период до родов. Ведущие звенья: наследственность, поясничная боль при ранних беременностях, гипо - или гиперактивность, применение оральных контрацептивов, травмирующие повреждения таза или спины. Возможно развитие ДЛС у повторнорожающих женщин.
2. Сами роды. Родовспомогательные операции, крупный или переношенный плод.
3. Период после родов. Кормление грудью.
Симптомы
Теперь стало ясно, что к расхождению костей таза приводит симфизиопатия. Первые признаки могут появиться еще во время беременности. Так как депо кальция истощается, начинают крошиться зубы, появляются ночные судороги, утомляемость, парестезии, развивается ломкость ногтей. При несильном расхождении симфиза появляются боли, они носят летучий характер и очень схожи с остеохондрозом или радикулитом. Боли на поздних сроках появляются при длительном стоянии, прогулках. Они носят более выраженный характер, который заставляет сменить позу. Поэтому женщина не должна задаваться вопросом: как расширить таза перед родами, природа сама все сделает.
Симфизиопатия протекает чаще всего в скрытой форме, матка с беременностью увеличивается в размерах. Но симфиз надежно держат мышцы брюшного пресса, сразу после мышцы становятся более дряблыми, и симфиз может расходиться до нескольких сантиметров. Что делать, если при родах разошлись кости таза? Скорее всего, они разошлись от ослабленности мышц брюшной стенки. В зависимости от расстояния между лобковыми костями выделяют:
• 1 степень расхождения – от 5 до 10 мм;
• 2 степень – от 10 до 20 мм;
• 3 степень – от 20 и более мм.
Диагностика
Производить диагностику 2 и 3 степени расхождения не составляет труда. Болевые ощущения приобретают постоянный характер, становятся четче при смене позы, движении ногами, при акте дефекации. Для облегчения боли женщина устраивается на кровати, ее поза очень похожа на лягушку - колени согнуты, бедра смотрят в стороны, руки повернуты кнаружи. Как сузить таз после родов, если расхождение более 2 сантиметров, и походка похожа на утиную, расскажет врач. Ведь в этом случае при пальпации лонного сочленения будет боль, отдающая к влагалищу и вперед. При попытке вдавить указательный палец, подушка спокойно туда помещается. Но чтобы точно установить диагноз, нужно провести УЗИ и рентген диагностику. Во время беременности лучше использовать ультразвук, он обнаружит и расхождение, и патологию в костях. Рентген вреден для плода, а также он показывает только наличие расхождения.
Помимо этого нужно проверить содержание ионов магния и калия в венозной крови, так и в моче. При патологии сочленения наблюдается понижение значений почти в 2 раза, в тот момент, когда в моче цифры могут превышать референсные значения. Использование лабораторных методов помогают заподозрить расхождения костей таза еще тогда, когда женщина не чувствует боль или дискомфорт в области таза.
симфизиопатия
Лечение
Сходятся ли кости таза после родов? Да. При расхождении лонного симфиза оперативное вмешательство не требуется. При незначительном расстоянии между костями сразу после родов врач рекомендует уменьшить физические нагрузки. Во время беременности и после важно носить бандаж, который будет держать в прочности симфиз вместе с мышцами пресса. В дополнение лучше приобрести ортопедический матрас, чтобы позвоночный столб разгружался и не приносил лишней боли в спине. Из мер, направленных на укрепление мышц и связочного аппарата стоит выбирать препараты калия, магния, для костей – кальция. Не будет лишним прием витаминов группы В, солнечных ванн, которые помогут усвоиться микроэлементам.
Если расстояние между лонными костями превысило 1 см, то стоит подумать о том, как уменьшить таз после родов. Во-первых, нужно добиться сближения костей, во-вторых, удержать их в этом положении. Поставленным задачам отвечает постельный режим, как долго сходятся кости таза после родов у разных женщин? Ведь лежать в постели от 2 до 6 недель сможет не каждая мама, нельзя не только ходить, но и вставать. Помимо этого таз должен туго бинтоваться, после одевается бандаж.
Упражнения для малого таза можно избежать, если сразу после родов на область симфиза прикладывать лед, пройти курс физиотерапевтических процедур. Подкрепляющим лечением будет прием витаминов, препаратов кальция и при необходимости обезболивающих. Бывает так, что вместе с расхождением диагностируется симфизит, тогда нужно добавить к лечению антибактериальные препараты. Само питание женщины должно быть богато кальцием, магнием и калием.
После проведенных выше процедур нужен рентген контроль, на основании которого подбирается бандаж. Но при его ношении можно будет уже и вставать, и кормить ребенка. Но сильные нагрузки первое время все равно будут под запретом. Носить корсет рекомендуют до полугода.
Последствия
Симфизиопатия, а также расхождение костей таза – это состояния, которые протекают крайне благоприятно. Данная патология не является показанием для проведения кесарева сечения. Во время родов применяются различные техники в зависимости от степени расхождения костей. Только при сильном расхождении и опасности для костей таза рекомендуется проводить кесарево сечение.
Самым неприятным, что приносит женщине симфизиопатия, становится постельный режим и ограничение двигательной активности. Крайне редко упражнения для схождения костей таза после родов могут усугубить ситуацию и привести к разрыву симфиза, если расстояние между краями костей превышает 2 степень. Но такое чаще случается в самих родах, если изначально таз узкий, а родовая активность сильная.
При разрыве может травмироваться мочевой пузырь, образовываться гематомы в полости малого таза. К ним может присоединяться воспалительный процесс. При сильном повреждении симфиза во время рождения ребеночка требуется срочное оперативное вмешательство. Уже после которого приступать к физической активности можно будет после 4 и более месяцев.
Профилактикой расхождения костей таза станет правильный образ жизни, обогащенное микроэлементами питание, физическая активность. Каждая женщина должна знать и понимать, что только от нее зависит здоровье будущего малыша.

- Причины родовой травмы
- Как проявляется перелом ключицы
- Возможные осложнения
- Методы диагностики
- Правила лечения

Перелом ключицы новорожденного является родовой травмой
Причины родовой травмы
Предрасполагающие факторы к перелому ключицы у новорожденных:
- несоответствие размера плода и таза матери, что наблюдается при рождении крупного ребенка или клинически узком тазе;
- неправильное положение плода – ягодичное или ножное, иногда – поперечное;
- хроническая внутриутробная гипоксия плода;
- преждевременные роды;
- переношенная беременность;
- стремительные или затяжные роды.
Но не в каждом из этих случаев происходит перелом. К родовой травме может также привести воздействие сопутствующих факторов:
- наложение акушерских щипцов;
- чрезмерная защита промежности;
- стимуляция родов;
- использование бинта Вербова или приема Кристеллера.
Чаще всего перелом ключицы у новорожденного происходит при попытке бережной тракции за головку, извлечении ребенка за грудную клетку в момент, когда еще не родились плечики.
Травма ключицы чаще происходит у детей с широким плечевым поясом, большим весом. Крупный плод может появиться при наследственной предрасположенности, у женщин, больных гестационным сахарным диабетом.
Чаще всего диагностируется перелом правой ключицы. Это связано с особенностями положения плода при родах – он занимает первую позицию, при которой сначала рождается правое плечо.
Редкой причиной перелома является несовершенный остеогенез. Патология может приводить к травмам других частей тела, например, увеличивается риск травмы плечевой кости, особенно у детей в ягодичном предлежании. Несовершенный остеогенез относится к генетическим аномалиям, поэтому на протяжении жизни у ребенка возможны частые переломы костей, искривления позвоночника.
Как проявляется перелом ключицы
Симптомы перелома чаще всего заметны сразу. Движения конечностями у грудничка в первые дни хаотичные, они не подчиняются сознанию. Уже в первые сутки будет заметно, что траектория одной руки отличаются от второй, взмахи ею менее активные. Срочно необходимо показать ребенка врачу, если у него не шевелится ручка.
Через сутки в месте травмы становится заметна краснота и отечность, может появиться гематома. Во время пеленания ребенок громко кричит. Резкий крик появляется при надавливании на ключицу, а под пальцами в это время ощущается хруст. Из-за неприятных ощущений нарушается сон новорожденного, он плохо берет грудь.
Возможные осложнения
Чтобы избежать осложнений, необходимо как можно раньше начать лечение. Если родители вовремя не заметили травму, ребенка не осматривал неонатолог, через несколько дней кость начнет срастаться самостоятельно. При этом происходит образование костной мозоли. Последствие неправильного сращения костей – формирование ложного сустава.
Перелом сказывается на периоде адаптации ребенка. После родов происходит физиологическая потеря веса, но после травмы дети теряют массу тела стремительнее, поэтому им сложно восстановиться и перейти к набору веса.
Лечение родовой травмы проходит комплексно
Последствия могут быть связаны и с более тяжелой травмой или сочетанием нескольких повреждений. Опасно поражение плечевого сплетения, которое может происходить при родах в ягодичном предлежании, если плод извлекали за таз. Патология проявляется в виде отека, кровоизлияния и повреждения нервных корешков в области плечевого сплетения. Неврологические признаки зависят от объема повреждения и могут быть следующими:
- паралич Эрба – возникает при повреждении корешков 5 и 6 спинномозговых нервов, направляющихся к руке;
- паралич Клюмпке – повреждается нижняя часть сплетения;
- тотальный паралич конечности – повреждение всего сплетения, заметно, что ручка не шевелится уже после рождения;
- паралич диафрагмального нерва – при вовлечении в патологический процесс отростков 3 и 4 спинномозговых нервов.
Если у новорожденного диагностируется родовой плексит или паралич рук, эта патология не связана с повреждением ключицы или плечевого сплетения. К параличу приводят травмы позвоночника.
Методы диагностики
Заподозрить перелом врач может уже при первичном осмотре новорожденного в родзале. Учитывается, как проходили роды. Тщательный осмотр плечевого пояса требуется в следующих случаях:
- стремительные роды;
- наложение акушерских щипцов или другие приемы;
- затрудненное рождение плечиков;
- большой вес новорожденного.
Во время осмотра врач может выявить крепитацию в области ключицы. Отек и гематома проявляются не раньше, чем на следующий день.
Проверить сочетанное движение конечностями помогает рефлекс Моро. Это спинальный двигательный автоматизм, который в норме имеется у грудничков до 4–5 месяцев, а после начинает угасать. Для его проверки ребенка укладывают на спину на пеленальный стол. Врач резко ударяет по поверхности стола ладонями в 15 см от головки. Другой способ вызвать рефлекс – приподнять разогнутые ноги и таз над постелью. Проявления автоматизма проходят 2 фазы:
- ребенок отводит руки в стороны и разжимает кулачки;
- через несколько секунд конечности возвращаются в исходное положение.
Полное отсутствие рефлекса наблюдается при травмах черепа. Если ребенок отводит слегка руки, это говорит о гипертонусе. При поражении центральной нервной системы рефлекс возникает не сразу, а с небольшой задержкой. Для перелома ключицы характерно отсутствие автоматизма с пораженной стороны.
Точно диагностировать перелом можно при помощи рентгенологического снимка. Чаще всего травма происходит в средней трети ключицы.
Дифференциальную диагностику проводят с повреждением плечевого сплетения, травмой лучевого нерва, которая может происходить при переломе плеча. Для последней характерно слабое разгибание кисти, а большой палец свисает.
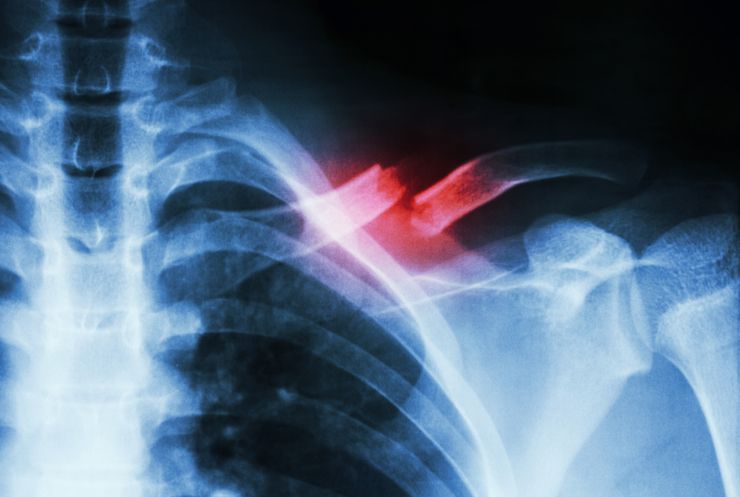
При родах ключица чаще ломается при тазовом предлежании плода
Правила лечения
Для успеха лечения важно начать его как можно раньше. У детей репаративные процессы протекают значительно быстрее, чем у взрослых. Поэтому после перелома на 3–4 сутки уже может формироваться костная мозоль, фиксирующая кость в неверном положении.
После подтверждения диагноза врач подкладывает в подмышечную впадину специальный валик и фиксирует руку в особом положении. Ее обездвиживают при помощи повязки, которую не рекомендуется снимать. Если ребенок смог извлечь поврежденную руку, необходимо снова обратиться к врачу для правильной фиксации.
Чтобы перелом хорошо срастался, нужно соблюдать следующие правила:
- не укладывать ребенка на травмированный бок;
- во время кормления пораженная сторона не должна прижиматься к матери;
- не снимать повязку в течение 10–14 дней;
- следить за состоянием пальцев на кисти.
Посинение, отечность пальцев у новорожденного связаны с нарушением кровотока из-за сдавления сосудов слишком тугой повязкой или смещением валика. При появлении этого симптома необходимо срочно ослабить бинт. Возможные последствия – ишемия конечности и дополнительные поражения нервов.
В курс лечения включают витамин К для детей с обширной гематомой. После срастания кости необходим период реабилитации. Ребенку назначают массаж, ЛФК, магнитотерапию и электрофорез. Чтобы новорожденный хорошо набирал вес, питание мамы должно быть полноценным, грудное вскармливание – по требованию, но не реже, чем через 2 часа.
Повреждения костей скелета во время родов часто связаны с неверным оказанием пособия детям в неправильном положении. Для профилактики этих осложнений врач может принять решение о необходимости эпизио- или перинеотомии. Надрез промежности доставит дополнительные проблемы маме, но позволит избежать тяжелой травмы ребенка.
Беременность – это всегда огромная нагрузка на организм женщины. Особенно она возрастает в третьем триместре, когда малыш подрастает и оказывает давление практически на все внутренние органы. Однако и роды также могут стать серьезным испытанием.
По данным статистики, более половины новоиспеченных мамочек жалуются, что у них болят кости таза после родов. Этот синдром может свидетельствовать о серьезных проблемах в организме женщины, а потому затягивать визит к врачу не стоит. Такими вопросами занимается узкий специалист – вертербролог, который не проигнорирует никакую боль в тазобедренном суставе после родов,назначит серьезное обследование, а после получения его результатов даст рекомендации по лечению.
Симптоматика

Неутешительная статистика свидетельствует о том, что болят тазовые кости после родов не только у женщин, предрасположенных к болезням таза и позвоночника. Даже вполне здоровые барышни, которые ведут пассивный образ жизни, мало передвигаются, неправильно питаются и трудятся на сидячей работе, могут жаловаться на боль в бедре после родов. Отсутствие движений значительно ослабляют организм будущей мамочки, это касается и тазовых костей, и мышц. После родоразрешения естественным путем такие женщины могут жаловаться на неприятные симптомы, в том числе на:
- Тянущую и тупую боль, которая может быть постоянной и усиливающейся во время движений или даже во сне;
- Чувство стянутости в мышцах;
- Ограниченность в движениях;
- Спазм мышц, который длительное время не проходит.
Особенности и необходимости диагностики
Боль в тазу после родов – состояние, которое при патологии практически никогда не проходит самостоятельно. Со временем неприятные ощущения могут только увеличиваться, а потому тянуть нельзя, следует сразу обратиться к врачу. Доктор решит, какие именно потребуются исследования для выявления причины появления боли в тазу после родов. Среди используемых методов:
![]()
Сбор объективной информации – врачу предстоит не только собрать данные, уточнить состояние пациентки, но также провести пальпацию. Это позволит узнать расстояние между костями таза, вынести свою оценку о функции сочленения. О том, что у женщины симфизит или разрыв лонного сочленения, могут свидетельствовать отсутствие возможности поднять разогнутую ногу, когда пациентка лежит на твердой кушетке. О патологических изменениях свидетельствуют ограниченность в передвижении, сильнейшие боли во время подъема по лестнице, а также изменение самой походки.- Рентгенография – это основной метод диагностирования болезни. Именно он чаще всего используется, если у женщины сильно болят тазобедренные суставы после родов. Полученные данные помогут правильно установить диагноз и назначить адекватное лечение.
Причины возникновения болевого синдрома
Если после родов болит нога в бедре и области таза, потребуется обследование. Оно может выявить смещение тазовых костей в процессе родов. В некоторых случаях могут смещаться также копчик, кости таза. Это необходимо для освобождения плода для прохождения по родовым путям. Природой задумано, чтобы этот процесс был практически безболезненным, поскольку организм женщины долго к этому готовится. И если само смещение женщина может и не заметить, то процесс возврата достаточно ощутимый, а потому может принести немало страданий. Часто молодые мамочки жалуются, что болят бедра после родов. Это может свидетельствовать о том, что:
- В организме недостаток кальция – во время вынашивания, в процессе родоразрешения кальций попросту вымывается из организма, а потому телу не хватает ресурсов, о чем оно сообщается болевыми синдромами.
- Произошло размягчение тканей – это естественный процесс, который обусловлен увеличением определенного гормона, который выделяется организмом для успокоения роженицы. Поскольку ткани не могут выполнять возложенных на них функций, это приводит к появлению боли.
- Растяжение связок и мышц – состояние, которое также может стать причиной появления неприятных ощущений.
- Родовая травма – именно она чаще всего объясняет, почему болит тазобедренный сустав после родов. Вывих, перелом костей, разрыв тканей – все это может стать причиной сильных болей. Несвоевременное же обращение к доктору может привести к тому, что кости будут срастаться неправильно. А это уже повлечет изменение походки.
Роль кальция в состоянии роженицы
Симфиз

Если болит таз после родов, причиной может быть изменение структуры мягких тканей – плотного хряща и симфиза, расположенных в районе лобка и тазовой кости. Расхождение костной ткани после родов уже не редкость, а такое состояние может приводить к появлению резких и сильных болей, которые сами часто не проходят, а только нарастают. Болезненное состояние может быть настолько сильным, что женщине будет затруднительно нормально ходить или стоять.
Что делать, если болит таз после родов? Обратиться к вертербрологу или другому доктору, который осмотрит пациентку и примет рациональное решение о необходимости проведения лечения. Иногда организм самостоятельно справляется, но это в случае минимальных повреждений. Если боль продолжается длительное время после родов, лечение потребуется серьезное. Доктор принимает решение о необходимости:
![]()
Ношения бандажа, который будет охватывать вертела бедер;- Минимизировать движения на определенный срок;
- Использовать для передвижения коляску, костыли или трость;
- Применения противовоспалительных препаратов нестероидного типа;
- Возможности применения парацетамола для снижения болевых ощущений;
- Принимать кальцийсодержащие препараты, а также витаминной группы В;
- Назначения короткоимпульсной электроанальгезии;
- Использовать наружное тепло или лед;
- Проведения массажа и выполнения упражнений лечебной гимнастики;
- Проведения оперативного вмешательства с использованием металлических конструкций (такой вариант – это крайний случай, если все предыдущее меры оказались неэффективными), после операции пациентка сможет полноценно ходить только через 3–4 месяца.
Профилактические меры
Чтобы не допустить получения травмы во время родоразрешения, а также развития патологических состояний, следует:
![]()
Во время беременности каждый день и достаточно длительно – несколько часов – гулять на свежем воздухе. Делать это лучше в компании.- Соблюдать рекомендованную доктором диету, в которой будет много продуктов с ценными микроэлементами и минералами. Они просто необходимы для поддержания здоровья женщины и формирования скелета и внутренних органов ребенка. В продуктах должно быть достаточное количество кальция и витамина Д.
- Выполнять разрешенные для беременных упражнения, но только после консультации с доктором.
- Принимать витамины, назначенные врачом.
Это самые простые рекомендации, которые помогают поддерживать здоровье и правильно готовиться к материнству, а также исключить появления болей в тазу после родов.
Читайте также:








