Спондилолистез это грыжа или нет

Что такое спондилолистез?
Дегенеративный спондилолистез более распространен у людей старше 50-ти лет и широко распространен у пациентов старше 65-ти лет. Он также чаще встречается у женщин, чем у мужчин, в соотношении 3:1.
Спондилолистез, как правило, появляется в одном или двух сегментах поясничного отдела позвоночника:
- в позвоночном сегменте L4-L5 (наиболее частая локализация);
- в позвоночном сегменте L3-L4.
Дегенеративный спондилолистез относительно редко можно встретить в других сегментах позвоночника, но при этом он может поражать два или три сегмента одновременно. Спондилолистез может возникнуть и в шейном отделе позвоночника, хотя и реже, чем в поясничном. Спондилолистез в шейном отделе позвоночника обычно является вторичным осложнением на фоне атроза дугоотростчатых суставов (спондилоартроза).
Причины спондилолистеза
Каждый сегмент позвоночника состоит из межпозвонкового диска спереди и парных дугоотростчатых суставов сзади. Межпозвонковый диск работает в качестве амортизатора и предотвращает появление трения между позвонками, в то время как дугоотростчатые суставы ограничивают чрезмерную подвижность. Дугоотростчатые суставы дают возможность позвоночнику наклоняться вперед и назад, при этом способность позвоночника к вращению остается весьма умеренной.
Когда дугоотростчатые суставы стареют, они начинают работать неправильно, что вызывает излишнюю подвижность позвоночного сегмента и может привести к смещению позвонка.
Диагностика спондилолистеза
Дегенеративный спондилолистез диагностируется неврологом или другим специалистом по позвоночнику в три этапа:
- составление медицинской истории (сбор сведений о симптомах пациента);
- медицинский осмотр (определение физических (подвижность, гибкость, слабость мышц) и/или неврологических симптомов);
- диагностические тесты (если после анализа медицинской истории и проведения осмотра врач подозревает у пациента наличие спондилолистеза, для подтверждения диагноза и/или выявления других возможных причин имеющихся у пациента симптомов может быть рекомендована рентгенография. На основании результатов рентгенографии могут быть назначены другие исследования, к примеру, магнитно-резонансная томография (МРТ) для получения дополнительных сведений о состоянии костной и мягких тканей позвоночника).
В отличие от истмического спондилолистеза, степень смещения при дегенеративном спондилолистезе, как правило, не измеряется, поскольку почти всегда речь идет о смещении первой или второй степени.
При дегенеративном спондилолистезе дугоотростчатые суставы зачастую увеличиваются в размерах и постепенно занимают все больше свободного места в позвоночном канале (полой вертикальной трубке в центре позвоночника), что приводит к появлению стеноза (сужения) позвоночного канала.
Симптомы спондилолистеза поясничного отдела позвоночника
Как мы уже писали, увеличение дугоотростчатых суставов приводит к стенозу позвоночного канала, поэтому симптомы дегенеративного спондилолистеза очень часто бывают такими же, как и при стенозе позвоночного канала.
- боль в пояснице и/или ноге является самым типичным симптомом спондилолистеза. Некоторые пациенты не испытывают боль в спине, но испытывают боль в ноге, некоторые — наоборот;
- пациенты нередко жалуются на ишиас, т.е. боль в одной или обеих ногах, или же на усталость в ногах при долгом пребывании в положении стоя или во время ходьбы (псевдохромота);
- как правило, пациенты не ощущают сильной боли в положении сидя, поскольку такое положение тела открывает позвоночный канал. В положении стоя позвоночный канал, напротив, сужается, тем самым обостряя стеноз и сдавливая нервные корешки внутри канала;
- у пациентов, как правило, наблюдается напряженность мышц подколенного сухожилия, снижение гибкости в поясничном отделе позвоночника и трудности или боль при наклоне поясницы назад;
- сдавление нервного корешка может привести к слабости в ногах, но при этом повреждение нервного корешка встречается редко. Однако, дегенеративный спондилолистез часто сопровождается другими осложнениями остеохондроза такими, как грыжа или протрузия межпозвонкового диска, спондилез, спондилоартроз и вторичное сужение позвоночного канала и в этом случае возможны признаки синдрома конского хвоста, который является прямым показанием к операции и требует немедленных действий со стороны врача.
В поясничном отделе позвоночника нет спинного мозга, так что даже для пациентов с выраженной болью не существует опасности его повреждения. Если стеноз позвоночного канала становится слишком сильным, или если у пациента имеется межпозвонковая грыжа, может развиться синдром конского хвоста, при котором наблюдаются прогрессирующее повреждение нервных корешков и потеря контроля за процессами мочеиспускания и/или дефекации. Это редкий синдром, но если он возникает, необходимо незамедлительно обратиться за медицинской помощью.
Лечение спондилеза
Существует большое количество нехирургических (консервативных) методов лечения дегенеративного спондилолистеза, о которых мы поговорим ниже.
В целом, изменение уровня физической активности подразумевает:
- короткий период покоя (к примеру, один или два дня постельного режима или отдыха в кресле с наклоненной спинкой);
- избегание длительного пребывания в положении стоя;
- избегание активных видов спорта, связанных с вертикальной нагрузкой на позвоночник (бег, прыжки) и замена этих видов спорта на специальную гимнастику и плавание;
- избегание видов физической активности, включающих наклон корпуса назад.
Если изменение привычной активности значительно снижает боль и другие симптомы, испытываемые пациентом, значит, можно считать это приемлемым способом справляться с проблемой на длительной основе. В этом случае необходимо ежедневное выполнение специальной гимнастики для позвоночника. При таком подходе также помогают простые методы борьбы с болью, такие как прикладывание к больному месту пузыря со льдом или грелки.
Для пациентов, которые хотят быть более активными, хорошим вариантом могут быть занятия на велотренажере, поскольку положение сидя для людей с дегенеративным спондилолистезом, как правило, более комфортно. Другим вариантом может быть упражнения в воде (теплом бассейне), поскольку вода оказывает достаточную поддержку и позволяет пациенту заниматься с наклоненным вперед телом.
Многим пациентам также помогает лечебная гимнастика, которая подразумевает медленные и плавные движения на укрепление и растягивание мышц под контролем лечащего врача. Лечебная гимнастика помогает улучшить подвижность и гибкость, что, в свою очередь, может облегчить боль, а также дать пациенту возможность вести привычный образ жизни.
К распространенным консервативным методам лечения дегенеративного спондилолистеза, кроме прочих, можно отнести:
- безнагрузочное вытяжение позвоночника (за счет увеличения расстояния между позвонками позволяет частично восстановить питание межпозвонковых дисков и снизить скорость дегенеративных процессов в позвоночнике);
- медицинский массаж (способствует расслаблению напряженных мышц спины и ног, снимает мышечные спазмы);
- гирудотерапия (уменьшает воспаление тканей вокруг защемленного нервного корешка и, как следствие, снижает выраженность боли).
Операции при дегенеративном спондилолистезе редко бывают необходимы, поскольку большинство пациентов справляются со своими симптомами с помощью консервативных методов. Вопрос о хирургическом вмешательстве может рассматриваться в случае, если боль сильно ограничивает повседневную активность пациента и становится причиной частичной или полной утраты трудоспособности. Кроме того, операции назначаются в обязательном порядке тем пациентам, у которых наблюдаются нарастающие симптомы неврологического дефицита.
Целями хирургического лечения дегенеративного спондилолистеза являются восстановление поврежденного сегмента позвоночника для снижения давления на нерв, а также обеспечение стабильности поврежденного сегмента.
Оперативное лечение чревато осложнениями и должно применяться только в том случае, если оно является лучшим выбором из двух негативных вариантов.
Решил и я написать свою историю и попросить совета у специалистов и форумчан, которые уже столкнулись с подобными испытаниями и получили жизненный опыт.
Мне 44 года, рост 190см, вес 94кг. Проблема со спиной у меня появилась в начале 2014года. Появились боли в спине – особенно по утрам, с трудом сгибался – разгибался. Спина начинала ныть и тянуть при длительной ходьбе или в сидячем положении. На тот момент, я считаю, вел активный образ жизни. Раза три в неделю ходил в бассейн (в прошлом более 10ти лет занимался профессионально плаванием и не равнодушен к этому виду спорта), бегал по утрам. Мне было не понятно, что происходит, но я надеялся, что все само пройдет. Терпел долго, но когда понял, что уже не могу ни плавать, ни бегать, жизнь стала ограниченной, решился идти к врачу. Невропатолог сразу направил на МРТ . Вот заключение:
Ретролистез L5 позвонка до 4мм. МР-признаки деформирующего спондилеза, остеохондроза поясничного отдела позвоночника с протрузией и грыжей межпозвонкового диска L5-S1 до 7мм, с относительным стенозом позвоночного канала и двусторонним латеральным стенозом на этом уровне. Спондилоартроз. Спондилодисцит в сегменте L5-S1. Грыжи Шморля смежных замыкательных пластинок L5-S1 позвонков. Гемангиомы в телах позвонков L2 и L4.
Врач назначил консервативное лечение. Принимал препараты Латрен, витаксон, мелоксикам, тизалуд, промакс, ксефокам. Недели через 2 стало легче, острая боль прошла.
В 2015г. сделал контрольное МРТ. Грыжа уменьшилась до 5,5мм, остальное без изменений.
В декабре 2016г. заключение МРТ немного поменялось, возможно из-за того, что делал его на другом аппарате:
Уплощение лордоза. Остеохондроз пояснично-крестцового отдела позвоночника с дегенеративными изменениями, с протрузией дисков L2/3, L3/4, L4/5, левосторонней парамедиальной грыжей диска L5-S1 до 5,5мм со склонностью к секвестрации. Спондилолистез L5. Геменгиома тела L2, L4. Деформирующий спондилез, спондилоартроз. Рекомендована консультация нейрохирурга.
По рекомендациям попал на консультацию врача нейрохирурга к.м.н. он посмотрел снимки, направил дополнительно на рентген и в итоге сказал, что я не его клиент, лечиться нужно консервативно. Это вселило оптимизм.
Хрон. вертеброгенная (остеохондроз, спондилез, спондилоартроз, протрузия дисков С3-С4, С5-С6, С6-С7, нестабильность шейного сегмента) цервикокраниалгия с синдромом позвоночной артерии.
Мне повезло с невропатологом в стационаре. Очень отзывчивый и внимательный доктор и похоже профессионал своего дела. Лечение и реабилитация происходила с учетом состояния поясницы. Принимал препараты: бетагистин, пентоксифиллин, актовегин, пирацетам, мексиприм, флебодия, комбилипен, фенибут. После - ФТЛ и курс ЛФК для шеи. Через месяц все симптомы прошли, да и с поясницей стало легче.
В мою программу ежедневного ЛФК теперь добавились упражнения для укрепления мышц шеи. Груз поставленных диагнозов не давал мне покоя. Я начал пробовать разные варианты лечения. От костоправа, который увидев мое МРТ отказался меня лечить, до мануальщика, который после курса массажа сказал, что у меня теперь нет грыж, а позвонки, диски теперь на месте. Был еще вертебролог, который предлагал лечение инъекциями в позвоночник, естественно я об этом и слышать не захотел и др. В итоге основное лечение у меня - это регулярные ЛФК.
Дегенеративные изменения пояснично-крестцового отдела позвоночника: остеохондроз, спондилез, спондилоартроз. Задняя грыжа диска L5-S1 до 1,2см, осложненная относительным стенозом позвоночного канала на этом уровне. Протрузии дисков L2/3, L3/4, L4/5. Спондилолистез L5 (нестабильность?). Мелкие хрящевые узлы Шморля L5, S1. Геменгиомы тел L2, L4. Рекомендуется консультация нейрохирурга.
К нейрохирургу пошел к тому же у которого был в 2017г. На этот раз он однозначно сказал надо оперировать. Вот его заключение:
Секвестр м/п диска L5-S1 слева. Показано оперативное лечение передний межтеловой *** спондилодез L5-S1 позвонков, в плановом порядке.
Я очень прошу совета как поступить в моем случае. Буду очень благодарен за все ответы.
Извиняюсь, что так подробно и много написал, но надеюсь это поможет лучше понять мой случай
Грыжа межпозвоночного диска – одно из самых неприятных и опасных последствий остеохондроза. Достаточно часто она становится причиной инвалидности и потери трудоспособности молодого населения. Патология и ее клинические проявления развиваются каскадным образом: образование протрузии, грыжи, нестабильность участка, анкилоз.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
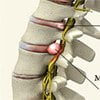
Самым тяжелым последствием остеохондроза является образование протрузий и грыж межпозвоночных дисков. В большинстве случаев дегенеративные процессы представляют собой каскадные и комплексные реакции, которые нарастают с течением времени и имеют свои характерные клинические проявления.
Основным беспокоящим симптомом дископатии (остеохондроза) на поздних стадиях является болевой синдром. Он становится главной причиной ограничения подвижности позвоночного столба, а также причиной временной или постоянной нетрудоспособности и/или ограниченности нормальной жизнедеятельности пациентов.
Достаточно часто к болевым ощущениям присоединяются неврологические проявления (невралгии или невропатии), выражающиеся в виде выпадения чувствительности определенных участков тела, онемения, чувства холода или наоборот постоянного покалывания.
Традиционно для выявления патологий позвоночного столба и скелета используют методы лучевой диагностики. Это классическая рентгенограмма, отображающая состояние костных тканей и более современный метод, позволяющий визуализировать мягкие ткани – МРТ (магнитно-резонансная томография). Другие дополнительные методы диагностики назначаются по мере необходимости.
Протрузией межпозвоночного диска принято называть выпячивание хряща за его анатомически допустимые пределы, которое происходит из-за ослабевания фиброзного кольца и поддерживающих позвоночник связок. Параллельно со смещением пульпозного ядра обычно наблюдается снижение высоты диска, которое зависит от степени его дегенерации и испытываемых нагрузок. Поэтому людям после 40 лет рекомендуется контролировать массу тела.
Дегенеративно-дистрофические изменения в первую очередь затрагивают самые подвижные отделы позвоночного столба (шейный и поясничный). Симптоматически протрузия межпозвоночного диска вызывает локальные боли в спине, шее, в поясе нижних и/или верхних конечностей, усиливающиеся после непривычных или чрезмерных физических нагрузок. Параллельно наблюдается хроническое напряжение мышц спины и гипермобильность пораженного участка.
Деструкция периферических волокон фиброзного кольца провоцирует ослабевание их сцепки с кортикальным (внешним, наружным) слоем костной ткани тел позвонков, что приводит к образованию между ними щелей и соскальзыванию диска вперед относительно оси позвоночника. Смещаясь, диск вызывает натяжение волокон соединяющих замыкательные пластины хряща и тела позвонка, в результате чего возникают и разрастаются остеофиты.
Остеофит – патологическое краевое разрастание костных тканей. Первоначально они образуются в горизонтальной плоскости, затем заворачиваются вниз или вверх. Остеофиты являются своеобразной защитной реакцией организма на смещение диска, т.е. разрастаясь, они ограничивают дальнейшее соскальзывание диска за допустимые границы.
Дальнейшие дегенеративно-дистрофические процессы в позвоночнике проявляются еще большим снижением высоты диска, формированием грыжевых выпячиваний и артрозом дугоотростчатых суставов.
Грыжей или пролапсом называют разрыв фиброзного кольца межпозвоночного диска и выход его пульпозного ядра наружу (в сторону мягких тканей или в спинномозговой канал).
Частным случаем грыжи считается экструзия. Она характеризуется как пролапс межпозвонкового диска с разрывом задней продольной связки позвоночного столба.
По статистическим данным, чаще всего грыжа образуется в пояснично-крестцовом отделе позвоночника (90% всех случаев), редко – в шейном (не более 10%), очень редко – в грудном (около 1%). При этом 46-48% патологий приходится на уровень L5-S1, 45-46% – на уровень L4-L5, остальные 5-6% составляют другие уровни пояснично-крестцового отдела или смешанные и совмещенные патологии. Клинически пролапс проявляется более сильными болями и корешковым синдромом.
Малоактивный образ жизни, сидячая работа, недостаток физических нагрузок приводят к дегенерации суставного аппарата, что влечет за собой ослабевание связок позвоночника и всего скелета, а также их постепенную кальцификацию.
Кальцификация, кальциноз или обызвествление – это отложение солей кальция в мягких тканях организма или в органах, в которых соли в нерастворенном виде содержаться не должны. Поэтому остеохондроз и хруст в суставах часто связывают с отложением солей.
Уменьшение высоты межпозвонковых дисков приводит к тому, что остистые отростки позвонков начинают смыкаться, образовывать псевдосуставы, воспаляться, срастаться, формируя анкилоз или, наоборот, смещая друг друга. Спондилолистез – смещение позвонка вперед или назад относительно оси позвоночного столба. При грыже в пояснично-крестцовом сегменте чаще всего происходит соскальзывание позвонка L5 вперед и компрессия спинномозговых корешков уровня S1. Степень смещения редко превышает 15-20% от общей площади нижележащего тела позвонка.
Смещение позвонков может спровоцировать еще одну неприятную патологию – стеноз. Стенозом позвоночного канала называют его стойкое сужение, которое приводит к компрессии (сдавливанию) нервных корешков или спинного мозга (миелопатический синдром).
Все вышеперечисленные дегенеративно-дистрофические изменения формируют снижение подвижности патологического участка. Болевой синдром становится уже не столь острым, но постоянное напряжение мышц и постепенное искривление осанки (сколиоз, кифоз) вызывают хронический функциональный дискомфорт в теле и чувство быстрой утомляемости даже при повседневных физических нагрузках.
Грыжа Шморля – термин, применяемый в рентгенографии, является частным случаем грыжи межпозвоночного диска. Характеризуется продавливанием хрящевых тканей диска через замыкательные пластины в губчатые ткани кости тела нижележащего или верхнего позвонка. Как правило, подобная грыжа типична для заболевания Шейермана-Мау или гормональных спондилопатий (обобщенное название заболеваний позвоночника).
Чаще всего патология замыкательных пластин носит наследственные предпосылки и развивается в детском или юношеском возрасте в период активного роста ребенка. При этом мягкие ткани развиваются гораздо стремительнее костных, поэтому с увеличением роста ребенка в телах позвонков образуются пустоты, которые со временем заполняются хрящевыми тканями замыкательных пластин.
Грыжа Шморля практически не имеет клинической симптоматики и не вызывает острого болевого синдрома. Опасность заболевания заключается в том, что оно может стать причиной образования компрессионного перелома позвонка и привести к нарушению функционирования позвоночника.
Секвестром называют оторвавшийся от материнского межпозвоночного диска фрагмент, свободно размещающийся среди мягких тканей. Секвестрация чаще всего образуется при экструзии, то есть при разрыве задней продольной связки. При этом часть пульпозного ядра диска проскальзывает через связку в спинномозговой канал и при физических действиях (сгибание-разгибание позвоночника), связка сокращается, передавливая выпячивание и отщепляя его часть.
Секвестр может мигрировать вверх или вниз с ликвором (спинномозговая или цереброспинальная жидкость, заполняющая позвоночный канал) или смещаться немного в боковой плоскости. Отделившаяся частичка уже не получает от основного диска никаких питательных веществ и очень быстро отмирает, запуская некротический процесс.
Оставаясь в теле, секвестр провоцирует постоянное гнойное воспаление в организме. В редких случаях оторвавшийся фрагмент может выйти наружу самостоятельно с током гноя через образовавшийся свищ, но чаще всего он требует хирургического удаления.
Таким образом, клинические проявления остеохондрозных процессов и грыжеобразование носят каскадный характер:
Если рассматривать позвоночный сегмент, состоящий из 2 смежных тел позвонков и межпозвоночного диска как физико-механическую модель, то можно понять, как образуется протрузия или грыжа диска. Позвонки условно обозначим твердыми цилиндрическими телами, расположенными параллельно друг другу. Межпозвоночный диск будет эластичной капсулой, наполненной какой-либо жидкостью.
В состоянии покоя, твердые тела (позвонки) испытывают силу притяжения к земле, силу реакции опоры (нижележащие позвонки) и силу давления вышележащего тела. Высота капсулы по всей площади одинакова, следовательно, и нагрузка в каждой точке одинакова.
При сгибании-разгибании позвоночника межпозвоночный диск принимает клиновидную форму, которую позволяет образуемое телами пространство, то есть становится тоньше с одной стороны и толще с другой. Если в этот момент добавить еще поднимаемый груз или просто вес тела человека, то в диске образуется внутренняя сила, которая выталкивает его в противоположную сторону от сгибания.
В нормальном состоянии ограничивать выход диска за анатомически допустимые пределы должны связки, окружающие позвоночник. Но дегенеративные изменения повреждают и их. В результате диск не выдерживает нагрузки и выпячивается, образуя протрузию, или прорывается, формируя грыжу. После этого позиционирующийся выше позвоночно-двигательный сегмент начинает испытывать нагрузку практически в 2 раза большую.
Поэтому образование одной грыжи со временем обязательно влечет за собой поражение соседнего участка и развитие совмещенных патологий в пределах одного из отделов позвоночного столба. При этом даже хирургическое лечение не дает гарантии, что со временем не начнется деградация вышележащих сочленений.
Протрузии и грыжи межпозвонковых дисков, кроме ослабления и кальцификации связочного аппарата неизменно связаны с ригидностью и атрофией мышечных тканей. Таким образом, естественные изгибы позвоночника (кифоз и лордоз) деформируются в избыточные формы или развивается искривление осанки (компенсаторный сколиоз).
В результате заболевания охватывают 2 или несколько смежных отделов позвоночника, образуя смешанные патологии. Например, если дистрофия хрящевых тканей или грыжи поражают пояснично-крестцовый и грудной сегмент, то она неизменно через определенный период будет наблюдаться и в шейном. При этом клинические проявления патологий будут смешиваться и накладываться друг на друга.
Остеохондроз – это заболевание, которое поражает не только межпозвоночные диски. Под угрозу попадают все хрящевые соединения скелета, развиваются артриты и артрозы. Как показывают статистические данные, грыжи и протрузии пояснично-крестцового отдела позвоночника в большинстве случаев сочетаются со слабостью мышц нижних конечностей, хромотой и дегенеративно-дистрофическими изменениями в тазобедренных суставах (коксартроз). Такие патологии считаются сочетанными.
Основным осложнением межпозвоночных грыж является компрессия спинномозговых корешков с развитием острого болевого синдрома, радикулопатии, выпадением чувствительности и двигательных рефлексов в зоне иннервации, а также хронических воспалительных процессов в мягких тканях, окружающих патологический участок.
Кроме этого протрузии и грыжи могут осложняться:
- компрессией кровеносных структур (артерий и вен), нарушением кровообращения и кровоснабжения, развитием анемии;
- варикозным расширением вен эпидурального пространства;
- нестабильностью пораженного сегмента;
- спондилолистезом;
- спондилодисцитом (инфекционным или воспалительным поражением хрящевых тканей диска);
- стенозом позвоночного канала и компрессией спинного мозга;
- деформацией позвоночника вследствие искривления осанки;
- секвестрированные грыжи часто провоцируют гнойное воспаление в спинномозговом канале, заражение спинного мозга, то есть осложняются миелопатией и/или эпидуритом;
- парезом или параличом конечностей, дисфункцией внутренних органов и пр.
В анатомии и медицине существует ряд специальных терминов, описывающих расположение частей тела, органов или патологических образований относительно симметричных плоскостей тела человека. При этом терминология составлена при условии, что тело находится в анатомической стойке, то есть в вертикальной позиции с выровненной спиной, опущенными вниз руками и ладонями развернутыми вперед.
Основные плоскости и разрезы тела человека важны для систем медицинской визуализации и аппаратной диагностики (КТ, МРТ и пр.). При этом тело помещается в трехмерную систему координат, где:
- вертикальная сагиттальная плоскость – подразделяет тело на две симметричные половины (правую и левую);
- вертикальная фронтальная или корональная плоскость – разделяет тело человека на переднюю (вентральную, брюшную) и заднюю (дорсальную, спинную) половины;
- горизонтальная аксиальная или плоскость поперечного сечения – проходит параллельно поверхности земли и разделяет тело на вышележащие и нижележащие сегменты.
Расположение органов и образований относительно вертикальной продольной оси тела (позвоночника):
- дистально – наиболее удаленная точка к туловищу, позвоночнику или точке отсчета;
- проксимально – наиболее приближенная точка;
- медиальное или срединное расположение – находящееся посередине (ближе к средней части плоскости);
- латеральное расположение – находящееся сбоку (дальняя точка от средней части).
Для протрузий и грыж межпозвоночных дисков применяют следующую терминологию для обозначения направления их выхода за анатомически допустимые пределы (при условии, если смотреть сверху на разрез позвоночного столба):
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
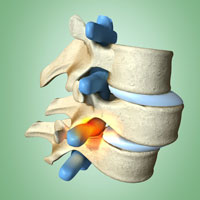
Спондилолистез является наиболее распространенной причиной болей в спине у подростков. Симптомы спондилолистеза часто начинаются в подростковом возрасте, когда происходит интенсивный рост организма. Дегенеративный спондилолистез возникает чаще всего после 40 лет.
Приблизительно у 5% -6% мужчин и 2% -3% женщин имеется спондилолистез.
Как правило, спондилолистез чаще возникает у людей, деятельность которых связана с физическими нагрузками, например при занятиях тяжелой атлетикой, гимнастикой или футболом.
Мужчины чаще, чем женщины предрасположены к спондилолистезу, в первую очередь, из-за большей физической активности.
В детском возрасте (до пяти лет) спондилолистез встречается достаточно редко и нередко протекает бессимптомно и поэтому диагностируется не сразу. Спондилолистез становится все более распространенным среди 7-10 летних. Увеличение физической деятельности в подростковом и взрослом возрасте, вследствие дегенеративных изменений приводит к тому, что спондилолистез наиболее распространен у подростков и взрослых.
Причины и типы
Есть пять основных типов поясничного спондилолистеза.
- Диспластический спондилолистез: диспластический спондилолистез вызван дефектом в формировании части позвонка (фасеточных суставов), что позволяет позвонку скользить вперед. Этот вид спондилолистеза врожденный.
- Истмический спондилолистез: при истмическом спондилолистезе существует дефект в межсуставной части позвонка. Если есть дефект без скольжения, у пациента имеется спондилолиз. Истмический спондилолистез может быть вызван повторяющимися травмами и чаще встречается у спортсменов с движениями на гиперэкстензию, например, у гимнастов и футболистов, а также при таких профессиях, как электромонтажник.
- Дегенеративный спондилолистез: дегенеративный спондилолистез возникает из-за дегенеративных изменений в суставах позвонков и дегенерации хрящевой ткани. Дегенеративный спондилолистез чаще встречается у пожилых пациентов (старше 50 лет, и гораздо чаще встречается у лиц старше 65 лет). Кроме того, чаще встречается у женщин, чем мужчин в 3:1. Дегенеративный спондилолистез обычно возникает в одном из двух уровней поясничного отдела позвоночника: на уровне L4-L5 поясничного отдела позвоночника (это наиболее распространенная локализация листеза) и на уровне L3-L4 уровне. Дегенеративный спондилолистез относительно редко развивается в других отделах позвоночника. Но, тем не менее, спондилолистез может быть одновременно и в поясничном и шейном отделах позвоночника.
- Травматический спондилолистез: Травматический спондилолистез связан с прямой травмой или повреждением позвонков. Повреждение дужки, фасеточных суставов или пластинки может приводить к развитию спондилолистеза и, в результате, к скольжению позвонка по отношению к нижележащему.
- Патологический спондилолистез: Патологический спондилолистез вызван дефектом кости, например при опухолях.
Факторами риска развития листеза является генетическая предрасположенность или наличие проблем в позвоночнике. Другие факторы риска включают наличие в анамнезе повторяющихся травм или частой гиперэкстензии в нижней части спины и поясничного отдела позвоночника. Спортсмены, такие как гимнасты, тяжелоатлеты, и футболисты имеют достаточно высокий риск появления листеза из-за избыточных нагрузок на позвоночник.
Симптомы
Основные симптомы дегенеративного спондилолистеза включают в себя:
Диагностика
В большинстве случаев не возможно визуально определить наличие спондилолистеза на основе физикального обследования. Кроме того, жалобы при спондилолистезе не специфичны и аналогичны таковым при других заболеваниях позвоночника.
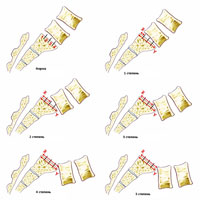
Поэтому, диагностировать спондилолистез можно только с помощью инструментальных методов исследования. Спондилолистез хорошо диагностируется с помощью обычных рентгенограмм. Боковые рентгеновские снимки хорошо показывают, насколько произошло смещение позвонка по отношению к другому. Степень спондилолистеза определяется в зависимости от процента смещения по отношению к нижележащему позвонку.
- I степень скольжения до 25%,
- II степень от 26% -50%
- III степень от 51% -75%
- IV степень от 76% и 100%
- V степень, или спондилооптоз происходит, когда позвонок полностью выходит за пределы другого позвонка.
При наличии у пациента жалоб на боли, онемение, покалывание или слабость в ногах, могут быть назначены дополнительные исследования. Эти симптомы могут быть вызваны стенозом спинального канала или фораминальных отверстий.
В таких случаях назначается КТ или МРТ, которые позволяют визуализировать не только наличие листеза, но и другие морфологических изменения в позвоночнике.
Кроме того, если есть подозрения на опухоль или необходимо определить причину дефекта в кости, может быть назначено ПЭТ, которое основано на разности поглощения радиоактивного вещества в зависимости от скорости метаболических процессов в участках костной ткани.
Лечение
Как правило, в большинстве случаев лечение листеза консервативное и включает:
- Разгрузку позвоночника (покой на короткий промежуток времени, исключение сгибаний и разгибаний).
- ЛФК может помочь увеличить диапазон движений в позвоночнике, укрепить мышечный корсет и, таким образом, несколько компенсировать нарушенную биомеханику позвоночника.
- Медикаментозное лечение может включать прием НПВС, которые позволяют снять воспалительный процесс и уменьшить болевой синдром. Также возможно эпидуральное введение стероида.
- Возможно, также применение корсета, особенно когда речь идет о истмическом спондилолистезе.
- Физиотерапия позволяет уменьшить болевой синдром снять отек и воспаление, связанное с компрессионным воздействием на корешки.
Хирургическое лечение необходимо при листезах 3-5 степени и при наличии выраженной неврологической симптоматики. Хирургические методы лечения, как правило, направлены на фиксацию позвонков и декомпрессию нервных структур.
Профилактика спондилолистеза.
Предотвратить спондилолистез полностью не возможно. Некоторые виды деятельности, такие как гимнастика, тяжелая атлетика и футбол, увеличивают нагрузку на позвонки и увеличивают риск развития спондилолистеза.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:


