Современные подходы к лечению ревматизма
Болезни суставов беспокоят человечество с древнейших времен. Есть доказательства того, что с артритами часто приходилось сталкиваться и древнекитайским, и древнеегипетским врачам, и отцу медицины Гиппократу.
В древности ревматизмом называли практически любые боли в суставах. Считалось, что мозг человека вырабатывает некую ядовитую жидкость — она-то и приводит к артритам. Позже, по мере развития медицинской науки, оказалось, что причин намного больше.
Почему возникает ревматизм?
Острый ревматизм возникает после ангины, вызванной β-гемолитическим стрептококком группы A. Во время болезни микроорганизм выделяет в кровь вещества, которые распознаются иммунной системой как антигены, против них вырабатываются антитела. Антигены с антителами образуют соединения — иммунные комплексы. В норме они должны выводиться из организма, но у некоторых людей оседают в сердце, суставах, других органах. В ответ на них снова возникает иммунная реакция, развивается воспаление.
К ревматизму более склонны люди, которые живут в неблагоприятных условиях, плохо питаются. Отмечена и генетическая предрасположенность — известны семьи, в которых болеют практически все.
Симптомы заболевания
Обычно симптомы острого ревматизма возникают спустя 1–2 недели после перенесенной ангины. У большинства людей болезнь проявляется в виде ревмокардита — воспаления внутренней оболочки и мышц сердца. Повышается температура тела, беспокоят слабые боли или дискомфорт в области сердца, ощущение усиленного сердцебиения. В более тяжелых случаях возникает одышка, отеки, тяжесть в правом подреберье.
Через 1–2 года или позже ревмокардит приводит к пороку сердца — наиболее тяжелому осложнению ревматизма.
Другое возможное проявление ревматизма — артрит — воспаление в суставах, чаще всего коленных. Они отекают, возникает боль, нарушается движение. Эти симптомы быстро проходят после приема противовоспалительных препаратов и не приводят к стойкой деформации сустава.
Редкие проявления:
- Ревмохорея — поражение сосудов головного мозга. Проявляется в виде насильственных движений, гримасничанья, нарушения координации движений, слабости мышц, психических расстройств.
- Кольцевая эритема — поражение кожи. Появляются безболезненные кольца бледно-розового цвета.
- Пневмония и плеврит. Проявляются в виде болей в груди, кашля, одышки.
- Перитонит — воспаление в брюшной полости. Возникают боли в животе, тошнота, рвота, запоры, поносы.
Современные методы диагностики
Симптомы ревматизма сильно напоминают проявления других заболеваний. Установить правильный диагноз сможет врач-ревматолог после сбора анамнеза и осмотра, обследования.
Обследование обычно включает следующие методы:
- общий, биохимический, иммунологические анализы крови
- электрокардиографию (ЭКГ)
- рентгенографию грудной клетки
- ЭХО-кардиографию (УЗИ сердца)
Как протекает ревматизм? Каков прогноз?
Выделяют пять видов течения заболевания:
Чем дольше протекает заболевание, тем сложнее его лечить.
Современные методы лечения ревматизма
Больного острой формой госпитализируют в стационар. Лечение включает:
- Постельный режим в течение 2-3-х недель.
- Полноценное питание с ограничением соли.
- Антибактериальную терапию — для борьбы со стрептококковой инфекцией.
- Нестероидные противовоспалительные средства, например, диклофенак, для уменьшения воспаления.
- В тяжелых случаях — глюкокортикостероиды (препараты гормонов коры надпочечников, которые подавляют иммунитет и обладают мощным противовоспалительным эффектом).
- После выписки нужно наблюдаться и продолжить лечение у ревматолога в поликлинике. Длительный прием противовоспалительных препаратов и антибиотиков помогает предотвратить рецидив. Врач может направить на реабилитацию в специализированный санаторий.
Ревматизм — заболевание, как правило, не опасное для жизни. Его наиболее тяжелое осложнение — порок сердца, может потребоваться хирургическое лечение.
Лекарства от ревматизма назначаются с целью облегчения состояния, которое характеризуется развитием воспалительного процесса в соединительных тканях. Чаще всего данная патология поражает суставные ткани и мышцы. При терапии применяются специальные фармакологические препараты, диеты и хирургическое вмешательство. Чем раньше начинается лечение заболевания, тем выше у больного шансы на благополучный исход.

Описание патологии
При данном заболевании страдают кисти рук, коленные суставы, мышечный каркас, тазовая область, плечи и поясница. Довольно высока распространенность поражения патологическим процессом внутренних органов. При воспалении позвонков, пациент теряет способность нормально передвигаться. Первые признаки болезни – острая боль в суставах, отечность ног, сердечные боли. Могут также возникать неприятные ощущения в области спины. Данному недугу наиболее подвержены люди, страдающие ангиной, и пожилые.
Разновидности медикаментов
Лекарств от ревматизма довольно много. Комплексный подход к терапии позволяет получить наиболее эффективный результат и устранить разнообразные симптомы.
Основные категории медицинских препаратов, используемых для терапии ревматических процессов:
- Антибиотики. При ревматизме предпочтение отводится лекарствам пенициллинового ряд, которые эффективно борются с разнообразными бактериальными инфекциями, уничтожая клетки возбудителя. Терапевтический курс должен составлять не менее 14 дней, что необходимо для полного устранения возбудителя патологического процесса – стрептококковой инфекции. Применяются антибактериальные медикаменты перорально либо посредством путем внутримышечных инъекций.
- Противовоспалительные нестероидные средства. Эта категория медицинских средств предназначена для купирования воспалительного процесса. Вместе с этим представляется возможным снять болевой синдром, гипертермию. Курс терапии дозировки подбираются с учетом состояния пациента и тяжести патологии.
- Глюкокортикоиды – разновидность лекарственных препаратов, которые относятся к гормональным и широко применяются при ревматизме. Они практически моментально помогают снять симптоматику болезни.
- Гамма-глобулины – специфические лекарства, в составе которых присутствуют антитоксины и антитела к разнообразным видам возбудителей. Подобные элементы добывают из донорской либо плацентарной крови.

Раствор для инъекций представляет собой бесцветную жидкость, в составе которой содержится основной активный элемент - натрия диклофенак, и некоторые дополнительные вещества – натрия гидроксид, манит, бензиловый спирт, метабисульфит натрия, пропиленгликоль и инъекционная вода.
Основное вещество растворов этого медицинского средства относится к фармакологической категории нестероидных препаратов. Данное соединение блокирует синтез фермента циклооксигеназы, который катализирует реакцию выработки провоспалительных простагландинов, участвующих в процессе возникновения боли, повышения температуры и формирования отечности, а в области локализации патологического процесса. В результате этого лекарство оказывает существенное противовоспалительное воздействие, понижает выраженность гиперемии, отека и болевого синдрома.
После внутримышечного введения главное вещество лекарства от ревматизма всасывается в общий кровоток и распределяется по всем тканям равномерно. При внутривенном применении концентрация в крови достигается очень быстро. Натрия диклофенак метаболизируется в печени с формированием продуктов распада, которые выводятся с мочой.

Показания
Данное фармакологическое средство назначается при следующих патологиях:
- ревматоидный артрит, ревматизм – аутоиммунный воспалительный процесс в суставах, при котором синтезируются антитела, разрушающие собственную ткань;
- дегенеративно-дистрофические и аутоиммунные патологии позвоночника – остеохондроз, а также при терапии грыж или протрузий межпозвоночных дисков, анкилозирующего спондилита, спондилоартроза;
- остеоартроз, который характеризуется разрушением хрящевой ткани и возникновением воспалительной реакции;
- артриты, которые развиваются вследствие заражения бактериальной инфекцией, а также при локальном переохлаждении.
Противопоказания
Противопоказано данное медицинское средство при некоторых патологических состояниях, в число которых входят:
- непереносимость действующего или дополнительных веществ;
- язвенная болезнь желудка, при которой имеется риск возникновения желудочного или кишечного кровотечения;
- беременность, лактация;
- наличие аллергических реакций на использование препаратов класса противовоспалительных нестероидных средств (ибупрофен, ацетилсалициловая кислота, парацетамол);
- недостаточность печени, почек – при подобных состояниях снижается метаболический процесс и нарушается выведение действующих веществ данного лекарства;
- неспецифический язвенный колит;
- сердечная недостаточность с возникновением застойных явлений острого либо хронического типа;
- риск развития кровотечений после хирургических вмешательств;
- ишемическая болезнь или перенесенный инфаркт миокарда;
- состояние после геморрагического инсульта, ишемические атаки, церебральный атеросклероз.
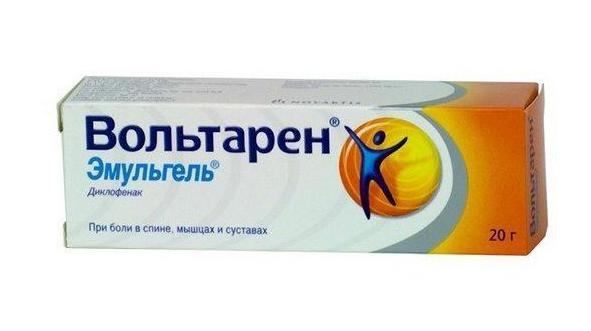
Длительность терапии определяется показаниями и отмечаемым эффектом.
Режим дозирования этих таблеток от ревматизма – индивидуальный. Однократная дозировка составляет 250-500 мг, а при тяжелых формах патологического процесса – 1000 мг.
Кроме того, данное лекарство имеет некоторые противопоказания к использованию, в число которых входят:
- гиперчувствительность к пенициллинам;
- аллергические реакции и предрасположенность к ним;
- бронхиальная астма тяжелых форм;
- недостаточность печени или почек.
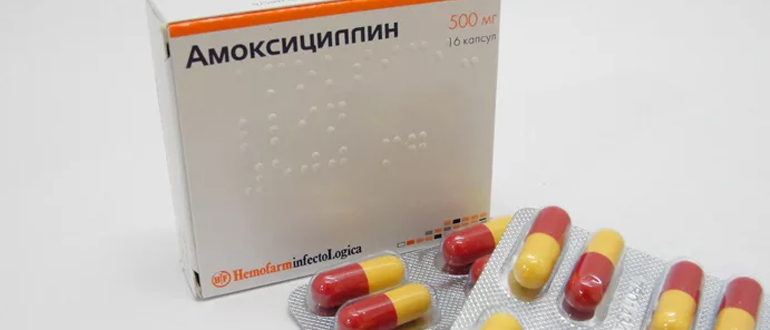
Этот медикамент является природным антибактериальным средством класса пенициллинов. Он разрушает клеточные оболочки и стенки патогенных микроорганизмов, что препятствует их размножению и росту. Данный медицинский препарат активен в отношении многочисленных грамположительных микробов, однако к его воздействию устойчиво большинство грамотрицательных бактерий, а также грибы, вирусы, простейшие и микобактерии.
- повышенная чувствительность к веществам категории пенициллинов;
- аллергия или предрасположенность к ней;
- бронхиальная астма;
- сенная лихорадка;
- лактация, беременность.
Подобрать лучшее средство от ревматизма поможет доктор.
Основными активными элементами данного фармакологического средства являются: высушенный яд гадюки обыкновенной, кислота салициловая, камфора, живичный скипидар. В составе лекарства также присутствуют такие дополнительные вещества как парафин, вода очищенная, глицерин, эмульгатор, вазелин.
Данное медицинское средство показано для терапии ревматизма, разнообразных воспалений нервных корешков позвоночника, артрита различного генеза, а также применяется при мышечных болях и невралгии.

Противопоказаниями для назначения этого фармацевтического препарата являются: непереносимость компонентов мази, аллергическая сыпь, гнойничковые поражения кожи, угри, открытые раны, ожоги и обморожения, псориаз, нейродермит, атопический дерматит, экзема, лактация, беременность, склонность к развитию бронхоспазма, вирусные инфекции, туберкулез, недостаточность кровообращения, заболевания почек.
Китайский пластырь при ревматизме
Такие пластыри накладываются при возникновении болевых ощущений в суставах, на начальных стадиях патологического процесса. Изделие действует сразу после наложения на кожу и постепенно снимает болевой синдром, предупреждая возникновение боли в дальнейшем.
При создании пластыря используются новейшие нанотехнологии и секреты древней китайской медицины. Это совокупность магнитного излучения с лечебными свойствами трав. Свойства данных изделий проявляются при прохождении пациентом полного курса терапии и преследуют такие цели:
- быстрое избавление от болевых ощущений;
- повышение эластичности соединительной ткани;
- устранение отечности;
- нормализация процесса кровообращения в болевой зоне;
- усиление обменных процессов;
- насыщение больного участка витаминами;
- устранение воспалительного процесса;
- предупреждение дальнейшего развития болезни и ее рецидивов.
Положительное воздействие этих изделий обусловлено тем, что них содержатся такие вещества, как хондроитин, глюкозамин и тиамин, которые восстанавливают травмированную ткань хрящей и мышц, повышают иммунитет, положительно воздействуют на нервные клетки.
Многочисленные исследования показали, что китайский пластырь можно считать самым действенным и безопасным средством, которое помогает устранить ревматические боли. Они имеют уникальный состав, которым пропитана тканевая основу этого изделия. Пропитка содержит в своем составе следующие элементы:
- сосновая смола;
- сафлор красильный;
- коммифора мирровая;
- дягиль лекарственный;
- хохлатка обманчивая;
- корень женьшеня;
- гинура перистонадрезная;
- пчелиный воск;
- корневища циботиума.

Все эти компоненты сбалансированы так, чтобы терапевтический эффект от их действия был максимален. Длительное использование китайских пластырей помогает избавиться от болевого синдрома при ревматизме.
Китайские пластыри бывают нескольких разновидностей, что зависит структуры изделия и компонентов пропитки, и существуют следующие виды китайских пластырей, которые применяются именно при ревматических нарушениях:
- обезболивающий;
- согревающий;
- противовоспалительный.



Люди много веков назад уловили связь между тяжелыми простудами, ангинами и последующим возникновением проблем с суставами и общим недомоганием. Однако научное изучение ревматизма началось только с конца XIX века. Сегодня уже ясно – это поражение всей соединительной ткани, которая имеется в организме, и воспаление связано с нашим собственным иммунитетом.
Считается, что острая ревматическая лихорадка наиболее часто бывает у детей школьного возраста, хотя возможен ревматизм у взрослых. Обычно это лица 18 - 25 лет. Воспалительный процесс возникает в соединительной ткани, составляющей каркас внутренних органов, покрывающей суставные поверхности костей и формирующей клапаны сердца. Причиной болезни считают изменения в иммунной системе, которые запускает особый микроб – бета-гемолитический стрептококк А-группы. Причем ревматизм развивается не у всех, кто переболел стрептококковыми ангинами, скарлатиной или фарингитом, а только у части людей, имеющих наследственную предрасположенность.
При ангине токсины бактерий, а затем и антитела, которые организм вырабатывает в ответ на инфекцию, поражают волокна соединительной ткани в сердце, провоцируя воспаление внутренней оболочки сердца – эндокардит, или сердечной мышцы – миокардит. Кроме того, поражаются сердечные клапаны.
Помимо сердца, антитела, которые производит иммунная система, атакуют хрящи и связки в суставах, волокна соединительной ткани в сосудах, почках. Кроме этого, антитела повреждают и нервную систему. Такой процесс развивается, если у иммунной системы изначально есть дефект, то есть человек генетически предрасположен к ревматизму.

Симптомы ревматизма у взрослых
Ожидать первые признаки болезни можно через 2 - 3 недели после острой ангины, скарлатины или фарингита, которые вызваны стрептококком. Важно подчеркнуть, что симптомы ревматизма у взрослых начинаются не с поражений суставов или сердца, а с приступа лихорадки. На фоне общего нарушения самочувствия, слабости и разбитости температура повышается от 37 до 38,5 - 39 °С, сопровождается сильным ознобом и обильным потом.
Температура может держаться до 5 суток, и на фоне нее воспаляются суставы – они отекают, кожа над ними краснеет, возникает боль, которая не утихает даже в покое. Чаще всего повреждаются симметрично оба колена, либо голеностопные, плечевые или локтевые суставы. Но воспаление быстро переходит с одних суставов на другие – пару дней болят колени, затем локти, затем голеностопы. Причем после приема противовоспалительных препаратов боль и воспалительный процесс быстро исчезают. По мере снижения температуры утихает и артрит.
Некоторые пациенты отмечают на коже сыпь в виде розовых колец (эритема), которая не зудит и быстро проходит. В редких случаях в области затылка или воспаленных суставов могут возникать узелки под кожей, похожие на зернышки риса или горошины.

Ключевое проявление ревматизма – это серьезные поражения сердца (кардиты). От того, насколько сильно поражены оболочки сердца, клапаны и крупные сосуды, во многом зависит дальнейший прогноз для больного. Возможен:
-
эндокардит – воспаление внутренней выстилки сердца и клапанов;
миокардит – это поражение самой сердечной мышцы;
панкардит – когда в той или иной степени страдают все оболочки сердца.
Основные проявления – сердцебиение (тахикардия) и боль в области сердца, имеющая ноющий, щемящий или колющий характер. На фоне боли возникает одышка при малейшей нагрузке, аритмии (нарушения ритма). Почти у 1/4 больных, особенно при несвоевременном лечении, формируется порок сердца, так как воспалительный процесс разрушает сердечные клапаны.
По словам врача-невролога высшей категории Урюпинской ЦРБ Евгения Мосина, ревматизм затрагивает и нервную систему, у неврологов есть даже отдельный термин для описания болезни – нейро-ревматизм. Повреждения нервной системы возможны как в период ревматической лихорадки (из-за острых нарушений мозгового кровообращения, психозов или ревматического невроза), так и спустя некоторое время, из-за воспалительного процесса соединительнотканных элементов в нервной системе (миелиты, энцефалиты или невриты).
Самое частое неврологическое проявление ревматизма – это хорея (поражение подкорковых центров мозга, отвечающих за движения). Для этой патологии характерны подергивания рук и ног, имеющие хаотичный характер. Из-за сокращения мышц на лице возникает ощущение, что человек гримасничает, хотя он не контролирует эти действия. Может нарушаться внятность речи, страдает почерк, сложно держать в руках столовые приборы. В среднем, симптомы, как отмечает Евгений Юрьевич, сохраняются до трех месяцев.

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
Длительность острой ревматической лихорадки длится до 6 - 12 недель. В этот период процесс воспаления проходит последовательные стадии развития, от обратимых начальных изменений до тяжелых, фатальных осложнений.
Самое неприятное при ревматизме то, что после затухания процесса, в первые 4 - 5 лет ремиссии, возможны новые вспышки воспаления. Они связаны с повторными эпизодами микробных ангин и фарингитов.
Конференция ревматологов, проведенная в сложный для Украины период общественно-политического кризиса, продемонстрировала способность медицинского украинского сообщества к гражданской консолидации, плодотворному профессиональному сотрудничеству и эффективному решению стоящих перед отечественным здравоохранением задач.
Формат заседаний конференции включил такие площадки для профессионального обсуждения проблем ревматического поражения суставов, как проблемные доклады, научные симпозиумы, пленарные заседания, круглые столы, лекции, мнения специалистов, совместные заседания педиатров и ревматологов, интерактивные мастер-классы, секции молодых ученых.
Среди основных научно-практических направлений конференции — актуальные вопросы диагностики, лечения и профилактики заболеваний суставов, отечественный и зарубежный опыт применения биологических агентов в фармакотерапии ревматоидного артрита (РА), вопросы патоморфологии и лабораторной диагностики суставной патологии, генетические аспекты поражения суставов, коморбидные состояния при заболеваниях суставов и патологии внутренних органов, утверждение клинических протоколов диагностики и лечения заболеваний суставов, современные визуализационные методы диагностики суставной патологии, особенности ведения детей с ювенильным идиопатическим артритом (ЮИА), безопасность и эффективность применения нестероидных противовоспалительных препаратов (НПВП) при ревматических заболеваниях.
В презентации В. Коваленко, посвященной применению биосимиляров, представлена одна из наиболее актуальных проблем современной ревматологии.
Сроки завершения действия патентной защиты многих оригинальных биологических противовоспалительных препаратов (БПВП), в том числе, генно-инженерных биологических препаратов (ГИБП), с перспективой производства биологических препаратов по приобретенным патентам вплотную ставят перед ревматологическим сообществом новую проблему их биологической эквивалентности — клинической эффективности и безопасности, иммуногенности, взаимозаменяемости. Особенности биотехнологических процессов получения ГИБП — выращивание на живой среде (в отличие от химического синтеза устойчивых химических соединений при производстве препаратов-генериков) — формируют новое понятие в ревматологии: препараты-биосимиляры. Бимосимиляры — биологические препараты, созданные по аналогии с референтным (оригинальным) препаратом, однако не идентичные ему. Необходимость оценки предполагаемой клинической эффективности биосимиляров обусловлена невозможностью достижения биоидентичности вследствие различий в клетках-хозяевах, процессах производства, сложной комбинации гетерогенных белков и примесей и сложности с проведением количественного анализа. Таким образом, экстраполяция показателей клинической эффективности и безопасности применения референтных препаратов на применение биосимиляров требует от клиницистов определенной осторожности и взвешенного подхода.
- цитокиновыми блокаторами — ингибиторами фактора некроза опухоли (ФНО)-α (этанерцепт, адалимумаб) и ингибиторами интерлейкина (ИЛ)-6 (тоцилизумаб);
- лимфоцитонаправленными препаратами — с воздействием на В-клетки (ритуксимаб) и Т-клетки (абатацепт);
- низкомолекулярными ингибиторами путей передачи сигналов JAK-STAT (тофацитиниб).
Отмечено, что различные ГИБП обладают специфическими побочными явлениями, поскольку классоспецифические побочные явления отражают биологическую роль мишени. Например, применение ингибитора ИЛ-6 (тоцилизумаба) ассоциируют с улучшением показателей при анемии, в то время как низкомолекулярный селективный ингибитор JAK (тофацитиниб) способствует снижению уровня гемоглобина. Представлены также результаты клинических исследований по комбинированному применению синтетических и биологических БПВП, а также разных биологических препаратов. Полученные данные свидетельствуют о синергическом эффекте препаратов, улучшении клинических исходов и минимизации побочных эффектов.
В докладе отражены основные инновации новых Клинических рекомендаций EULAR (2013) — в частности отсутствие предпочтений относительно клинического применения одного биологического агента в сравнении с другими, а также основные принципы и алгоритм фармакотерапии при РА. Акцентировано внимание на выводах Рабочей группы EULAR о преимуществах комбинированного применения БПВП с метотрексатом или другими синтетическими болезнь-модифицирующими препаратами.
В следующем докладе Н. Шубы озвучена такая клиническая проблема, как иммуногенность биологических препаратов, обусловленная их протеинсодержащей структурой. По мнению профессора, иммуногенность биологических препаратов существенно влияет на эффективность базисной терапии и является одной из причин неэффективного лечения при РА. При этом структура и функция антител в зависимости от особенностей биологического агента существенно различаются. Повышения терапевтической эффективности биологических агентов с максимальной иммуногенностью (инфликсимаб, адалимумаб) можно достичь путем увеличения дозы препарата, а также добавления к терапии метотрексата и/или глюкокортикоидов.
Полученные данные подтвердили высокую клиническую эффективность и целесообразность включения в схемы лечения пациентов с РА такого базисного БПВП, как адалимумаб, позволяющего в комбинированной терапии достигать контроля активности процесса даже в режиме невысоких доз метотрексата.
Наряду с выраженной клинической эффективностью препараты данного класса обладают определенными недостатками — повышают риск инфекционных осложнений, в том числе развития туберкулеза и оппортунистических инфекций; недостаточно эффективны у части пациентов (нон-респондентов); проявляют такие эффекты, как первичная и вторичная неэффективность (эффект ускользания). Результаты метаанализа с включением данных рандомизированных клинических исследований, расширенных исследований с открытым периодом продления за 16-летний период (по январь 2010 г.) по данным библиотеки Coсhrane, MEDLINE и EMBASE продемонстрировали, что цертолизумаб пегол обусловливал достоверно больший риск развития серьезных нежелательных явлений, чем адалимумаб. Применение инфликсимаба ассоциировалось с достоверно большим риском отмены вследствие нежелательных явлений, чем применение адалимумаба, абатацепта или этанерцепта. Ритуксимаб ассоциировался с достоверно большим риском отмены вследствие нежелательных явлений, чем адалимумаб. По данным метаанализа, установлено также, что пациенты с анкилозирующим спондилоартритом и псориазом на фоне применения БПВП имели достоверно более высокий риск развития серьезных нежелательных явлений в сравнении с лицами с другими ревматическим заболеваниями. В то же время больные РА на фоне применения биологической терапии имели достоверно более высокий риск развития серьезных инфекционных осложнений. Результаты Кокрановского обзора свидетельствуют, что кратковременные курсы биологической терапии сопряжены с повышенным риском развития серьезных инфекций и туберкулеза, однако не сопряжены с повышенным риском развития других серьезных побочных реакций, а также с повышенным риском развития рака и сердечной недостаточности.
В следующем своем докладе И. Головач остановилась на проблеме профилактики переломов как основной цели предупреждения наиболее тяжелых медико-социальных последствий остеопороза. Изложено современное видение остеопороза в соответствии с консенсусом конференции Национального института здоровья США 2001 г. — как системного заболевания скелета, которому присущи уменьшение костной массы и нарушение микроархитектоники кости, способствующие развитию хрупкости костной ткани и подверженности переломам. В качестве ключевого аспекта терапии при остеопорозе обозначена стратегия предупреждения переломов, предполагающая одновременное усилие клиницистов по трем направлениям: улучшение качества костной ткани, повышение минеральной плотности костной ткани, профилактика падений. Отмечено, что современная фармакотерапия при остеопорозе предусматривает применение антирезорбентов (клетка-мишень — остеокласт) и анаболических агентов (клетка-мишень — остеобласт), а также препаратов с двойным механизмом действия + стронция ранелата.

В работе конференции принял участие также профессор Хайдельбергского и Мюнхенского университетов Йохан Хорн (Германия). В докладе, посвященном вопросам лечения подагрического артрита, представлены преимущества применения колхицина в современных схемах лечения. Рассмотрены преимущества и недостатки основных классов препаратов, применяемых при лечении подагры — аллопуринола, НПВП, глюкокортикоидов. Отмечена сохраняющаяся актуальность клинического применения колхицина при подагрическом артрите — одного из наиболее древних препаратов, применяемых в ревматологии, в частности при подагре.
В докладе кандидата медицинских наук, заведующего ревмокардиологическим отделением № 2 Александровской клинической больницы г. Киева Семена Тер-Вартаньяна рассмотрены новые данные относительно эффективности воздействия анти-ФНО-препаратов на рентгенологическую прогрессию анкилозирующего спондилоартрита. Согласно представленным результатам клинического исследования DIKAS, ремоделирование кости при анкилозирующем спондилоартрите является результатом острого и хронического спондилита, формирование квадратных тел позвонков обусловлено комбинацией двух процессов — деструктивного остеита и восстановления. Передача сигналов костным морфогенетическим белкам является ключевым молекулярным путем, участвующим в данной патологии. Полученные в исследовании данные продемонстрировали, что длительная анти-ФНО-терапия в течение 8 лет не способствует образованию новой костной ткани у пациентов с анкилозирующим спондилоартритом. Анти-ФНО-терапия ассоциировалась со снижением вероятности рентгенологической прогрессии при анкилозирующем спондилоартрите на 50%.

В докладе доктора медицинских наук, профессора, руководителя отделения кардиоревматологии Института охраны здоровья детей и подростков НАМН Украины Людмилы Богмат изложены общие принципы базисной терапии при ЮИА — раннее начало, мониторинг активности болезни на фоне начатой терапии, продолжение базисной терапии при достижении снижения активности заболевания или ремиссии. Акцентировано внимание аудитории на роли метотрексата в болезнь-модифицирующем лечении при РА — золотого стандарта базисной терапии, первые упоминания о котором появились около 50 лет назад.
Основа эффективной базисной терапии — подавление цитокинового каскада — задача, с которой успешно справляются антагонисты ФНО — моноклональные антитела и растворимые рецепторы ФНО. Моноклональные антитела к ФНО эволюционировали от мышиных , химерических, гуманизированных соединений до человеческих моноклональных антител, ярким представителем которых является адалимумаб. Эффективность и безопасность применения адалимумаба при аутоиммунном артрите подтверждена в ряде клинических исследований (PREMIER, ReAct, ADEPT, ATLAS). Применение адалимумаба допускается у детей в возрасте ≥4 лет, однако необходимость проведения базисной терапии у детей младшего возраста послужила основанием для проведения дополнительных клинических исследований — у детей в возрасте 2–4 лет или в возрасте ≥4 лет и массой тела Коментарі
Читайте также:






