Солидный вариант костной кисты
а) Определения:
• Экспансивно растущее доброкачественное новообразование, состоящее из тонкостенных заполненных кровью полостей
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Множественные уровни жидкости в толще экспансивного объемного образования
• Локализация:
о 10-30% аневризмальных костных кист локализуются в позвоночнике и крестце:
- Исходят из дуги позвонка
- В 75-90% случаев распространяются в тело позвонка
• Морфология:
о Истинного увеличения объема кости не происходит
о Картина экспансивного роста отражает периостальное новообразование костной ткани вокруг растущей опухоли
2. Рентгенологические данные аневризмальной костной кисты позвоночника:
• Рентгенография:
о Шаровидное экспансивное ремоделирование костной ткани:
- Опухоль располагается в дуге позвонка и распространяется в тело позвонка
о Истончение кортикальных пластинок
о Нередко можно видеть локальное разрушение кортикального слоя
о Симптом отсутствующего корня дуги: увеличение объема корня дуги приводит к исчезновению его контуров на рентгенограмме в прямой проекции
о Редко: коллапс тела позвонка (vertebra plana)
о Редко: распространение опухоли более, чем на первом уровне
о Редко: поражение смежных ребер
4. МРТ аневризмальной костной кисты позвоночника:
• Дольчатое объемное образование дуги позвонка ± распространение в тело позвонка
• Хорошо заметная зона низкой интенсивности сигнала вокруг образования:
о Представляет собой надкостницу и/или псевдокапсулу образования
• Перитуморозный отек:
о Высокая интенсивность сигнала Т2- и STIR-режимах, распространяющаяся за пределы опухоли
о Контрастирование гадолинием
• Кистозные полости различных размеров в толще образования:
о Содержат уровни жидкости, образующиеся вследствие оседания компонентов крови
о Вариабельная интенсивность сигнала
о Кисты отделены друг от друга перегородками различной толщины
о Контрастирование гадолинием по периферии образования и перегородок между кистами
• Образование может характеризоваться частично или полностью солидным строением (солидная АКК):
о Диффузное контрастирование гадолинием солидных порций опухоли
5. Ангиография:
• Стандартная ангиография:
о Высоковаскуляризированная опухоль
о Сосуды наиболее выражены по периферии образования, как бы окутывают собой опухоль
6. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Положительный результат трехфазовой костной сцинтиграфии:
- Может отмечаться периферическое накопление изотопа вокруг центральной холодной зоны (симптом пончика)
7. Рекомендации по визуализации:
• КТ наиболее информативна в отношении диагностики АКК, которые характеризуются достаточно специфической лучевой картиной
• Также КТ эффективна в отношении дифференциальной диагностики АКК с телеангиоэктатической остеогенной саркомой:
о Узкая переходная зона при АКК
о Отсутствие инфильтрации опухолью окружающих мягких тканей
• МРТ позволяет оценить эпидуральное распространение опухоли, степень компрессии спинного мозга
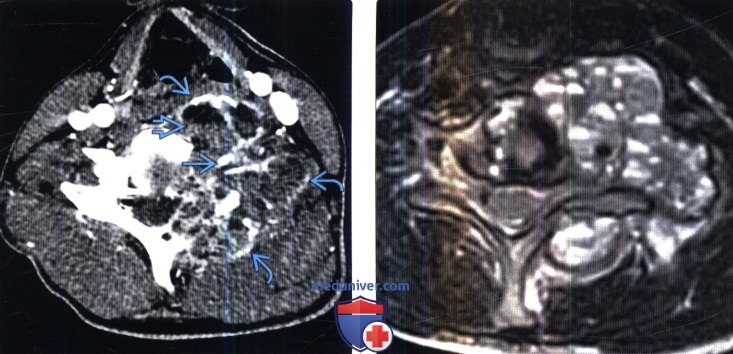
(Слева) Аксиальный КТ-срез с КУ: экспансивное объемное образование, исходящее из суставной колонны С5 и содержащее множественные уровни жидкости. Контрастное усиление по периферии образования сложно отличить от реактивных изменений костей. Обратите внимание на смещенную, но сохранную позвоночную артерию.
(Справа) Аксиальный срез, Т2-ВИ, этот же пациент: классическая картина множественных уровней жидкости в небольших кистозных полостях, отделенных друг от друга тонкими перегородками.
в) Дифференциальная диагностика аневризмальной костной кисты позвоночника:
1. Остеобластома:
• Та же возрастная категория
• Экспансивное объемное образование дуги позвонка
• Наличие костного матрикса, видимого на КТ и рентгенограммах
• Может сосуществовать с АКК
2. Телеангиоэктатическая остеогенная саркома (ОГС):
• Пациенты того же возраста или старше
• Поражение тела позвонка и/или дуги позвонка
• Также характеризуется наличием уровней жидкости
• Более выраженная деструкция костной ткани
• Более широкая переходная зона
• Инфильтрация окружающих мягких тканей
4. Гигантоклеточная опухоль (ГКО):
• Пациенты несколько более старшего возраста, чем пациенты с АКК
• Чаще исходят из тел позвонков, а не из дужек
• Экспансивноелитическоеобразование±мягкотканный компонент
• Могут сосуществовать с АКК
5. Плазмацитома:
• Пациенты старшего возраста, обычно>40 лет
• Поражениетела позвонка, дуга позвонка обычно остается интактной
• Может отмечаться увеличение размеров тела позвонка
6. Киста Тарлова:
• Периневральная киста, локализующаяся в крестце
• Исходит из межпозвонкового отверстия или спинномозгового канала
• Приводит к ремоделированию костной ткани
• Контрастное усиление отсутствует
• Интенсивность сигнала, соответствующая жидкости, во всех режимах исследования
7. Простая костная киста (ПКК):
• Локализуется в периферических костях скелета, является еще одним из вариантов кистозных объемных образований
• Могут наблюдаться уровни жидкости
• Позвоночной локализации не бывает
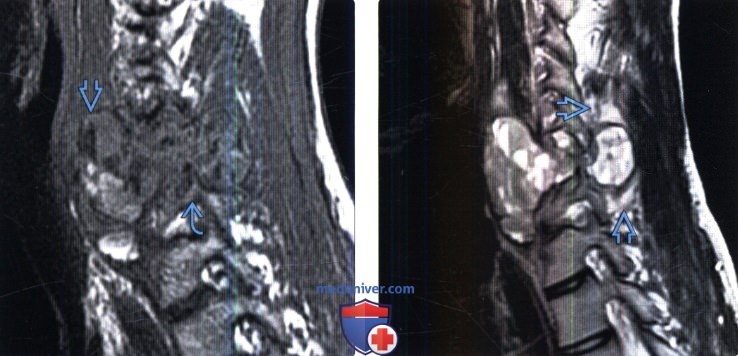
(Слева) Сагиттальный срез, Т1-ВИ: аневризмальная костная киста, заполняющая межпозвонковое отверстие. Визуализируются уровни жидкости, хотя и не так явно, как в Т2-режиме.
(Справа) Сагиттальный срез, Т2-ВИ, этот же пациент: хорошо видны уровни жидкости в полостях АКК. Образование исходит из задних элементов позвонка, что является важным диагностическим признаком. Видны признаки незначительно выраженного перитуморозного отека. Перитуморозный отек достаточно часто встречается при доброкачественных опухолях и не должен интерпретироваться как однозначный признак злокачественного процесса.
г) Патология:
1. Общие характеристики:
• Этиология:
о В настоящее время АКК считаются истинными опухолями, поскольку цитогенетические аномалии обнаруживаются при них более чем в 50% случаев:
- Ранее считалось, что они возникают вследствие травмы или локального нарушения кровообращения
о Выделяются первичные и вторичные АКК:
- Первичная АКК является изолированным новообразованием кости
- Вторичные АКК встречаются при других опухолях:
Наиболее часто - при гигантоклеточной опухоли или остеобластоме
2. Макроскопические и хирургические особенности:
• Губчатое образование красного цвета
• Множество заполненных кровью полостей
3. Микроскопия:
• Типичные:
о Превалирует кистозный компонент:
- Кавернозные заполненные кровью кисты различных размеров
- Внутренняя выстилка состоит из фибробластов, гигантских клеток, гистиоцитов, гемосидерина
о Солидные компоненты:
- Перегородки, отделяющие собой заполненные кровью пространства
- Скудная строма, образованная фиброзной тканью, костной тканью и гигантскими клетками
• Солидный вариант АКК является редким вариантом опухоли:
о 5-8% всех АКК
о Превалирует солидный компонент
о Преимущественная локализация в позвоночнике
4. Генетика:
• Транслокация t(16;17)(q22;p13)
• Приводит к слиянию промоторной области гена кадерина остеобластов 11 (CDH11) в хромосоме 16q22 с геном убиквитин-специфической протеазы USP6 в хромосоме 17p13:
о Механизм подмены промотора
о Усиление транскрипции USP6
о В усилении экспрессии генов скорее всего участвуют незрелые клетки остеобластного ростка
д) Клинические особенности:
1. Клиническая картина аневризмальной костной кисты позвоночника:
• Наиболее распространенные симптомы/признаки:
о Боль в спине, наиболее выраженная в ночные часы
о Другие симптомы/признаки:
- Сколиоз
- Неврологическая симптоматика и клиника компрессии корешков и/или спинного мозга
- Патологический перелом
• Особенности клинической картины:
о Пациент молодого возраста с медленно прогрессирующим болевым синдромом в спине
2. Демография:
• Возраст:
о 80% случаев диагностируются в возрасте младше 20 лет
• Пол:
о Несколько чаще заболевание регистрируется у женщин
• Эпидемиология:
о АКК составляют 1-2% всех первичных опухолей костной системы:
- Описаны семейные случаи заболевания
о Частота в популяции составляет 0,15 случая на 1 млн. населения
3. Течение заболевания и прогноз:
• Отдаленные исходы АКК в отсутствие лечения могут быть различными:
о Первоначально растущие АКК впоследствии могут стабилизироваться
о Злокачественной трансформации АКК не бывает
• Частота рецидивов составляет 20-30% (при неполной резекции это число выше)
4. Лечение аневризмальной костной кисты позвоночника:
• Эмболизация:
о В некоторых случаях является радикальным методом лечения
о Может также использоваться как подготовка к оперативному лечению
• Хирургическая резекция или кюретаж
• Может быть показана инструментальная стабилизация позвоночника
• Лучевая терапия может индуцировать развитие саркомы
е) Диагностическая памятка:
1. Следует учесть:
• Симптом отсутствующего корня дуги на рентгенограмме может встречаться при таких заболеваниях, как АКК, остеобластома, литическая остеогенная саркома, метастатические опухоли, травмы, врожденные аномалии
2. Советы по интерпретации изображений:
• Оценка состояния корней дуг на рентгенограммах в прямой проекции должна быть частью интерпретации результатов обследования каждого пациента с патологией позвоночника
ж) Список использованной литературы:
1. Oliveira AM et al: USP6-induced neoplasms: the biologic spectrum of aneurysmal bone cyst and nodular fasciitis. Hum Pathol. 45(1): 1-11,2014
2. Amendola Let al: Aneurysmal bone cyst of the mobile spine: the therapeutic role of embolization. Eur Spine J. 22(3):533-41,2013
3. Zileli M et al: Aneurysmal bone cysts of the spine. Eur Spine J. 22(3):593-601, 2013
4. Oliveira AM et al: The TRE1 7/USP6 oncogene: a riddle wrapped in a mystery inside an enigma. Front Biosci (Schol Ed). 4:321 -34, 201 2
5. Ye Yet al: TRE17/USP6 oncogene translocated in aneurysmal bone cyst induces matrix metalloproteinase production via activation of NF-kappa B. Oncogene. 29(25):361 9-29, 2010
6. Brastianos Pet al: Aneurysmal bone cysts of the sacrum: a report of ten cases and review of the literature. Iowa Orthop J. 29:74-8, 2009
7. Mankin HJ et al: Aneurysmal bone cyst: a review of 1 50 patients. J Clin Oncol. 23(27):6756-62, 2005
8. Garneti N et al: Cervical spondyloptosis caused by an aneurysmal bone cyst: a case report. Spine. 28(4):E68-70, 2003
9. Lomasney LM et al: Fibrous dysplasia complicated by aneurysmal bone cyst formation affecting multiple cervical vertebrae. Skeletal Radiol. 32(9):533-6, 2003
10. Pogoda P et al: Aneurysmal bone cysts of the sacrum. Clinical report and review of the literature. Arch Orthop Trauma Surg. 1 23(5):247-51, 2003
11. Boriani S et al: Aneurysmal bone cyst of the mobile spine: report on 41 cases. Spine. 26(1):27-35, 2001
Редактор: Искандер Милевски. Дата публикации: 24.8.2019
Костная киста чаще всего встречается в детском возрасте. Киста бывает однокамерная, реже многокамерная. Первое патологоанатомическое описание дал Вирхов в 1877 году.
Симптомы
Наиболее интенсивно поражается возрастной период от 3 до 14 лет. Мужской пол преобладает. Обычно местом локализации костной кисты являются метафизы длинных костей.
В большинстве случаев поражения происходят в следующей очередности: проксимальный конец плечевой кости, проксимальный конец бедренной кости, метафиз большой и малой берцовой костей, потом кости пястья и плюсны. Костные кисты могут достигать различных размеров. Рост кисты останавливается у эпифизарной пластинки.
Однокамерная костная киста в большинстве случаев бывает асимптоматической. В определенном проценте случаев наблюдаются колющие боли. Эти боли особенно проявляются, если киста приблизилась к кортикальному слою. Больные в большинстве случаев приходят на клиническое исследование тогда, когда уже имеются явные патологические переломы. При ощупывании определяется утолщение кости, а иногда плоский инфильтрат.
Рентгенологическая картина
На рентгеновском снимке можно видеть хорошо отграниченную костную резорбцию. Кистозные костные очаги во всех направлениях часто отграничены. Кортикальный слой веретенообразно вздут и истончен. На некоторых местах видны трещины. Только как исключение может быть частично захвачен и соответствующий эпифиз. Такая киста может имитировать гигантоклеточную опухоль кости.
Рентгеновская картина костной кисты имеет следующие признаки: кистозная деструкция метафиза костномозговой субстанции, деструкция костномозговой части кортикального слоя, веретенообразное вздутие кортикального слоя на уровне лизиса губчатого вещества, трабекулизация, образующая тонкие костные перегородки, неконстантная трещина или субпериостальный патологический перелом со слабым периостозом.
Гистологическая картина
Истонченная костная стенка кисты в большинстве случаев выстлана совершенно тонким слоем, состоящим только из соединительнотканных клеток. Выстилка иногда может быть несколько толще, содержать мелкие кровеносные сосуды. В таких случаях находят обычно и гемосидериновый пигмент, и гигантские клетки.
Если говорить о кисте после перелома, при котором было кровотечение, то она может содержать фибриновые массы, прилегающие к внутренней оболочке. Эти массы поддаются организации, иногда кальцификации и частично оссификации.
В гистологической картине видно также грануляционную ткань, содержащую тонкие костные трабекулы. В фибриновой массе тогда также можно найти холестериновые кристаллики, фагоциты, содержащие липоидные вещества и гемосидерин, могут встретиться и гигантские клетки.
Дифференциальная диагностика
При дифференциальной диагностике нужно принимать во внимание локализованную фиброзную дисплазию, гиперпаратиреоидную остеодистрофию, неостеогенетическую фиброму, энхондрому. Имеется очень тесная связь между гигантоклеточной опухолью кости и ее вариантами. Также необходимо дифференцировать аневризматическую костную кисту, эозинофильную гранулему, абсцесс Броди, некоторые формы костно-суставного туберкулеза.
Осложнения
В результате минимальной травмы может наступить надлом или перелом. Исключительно редко обычная киста может также изменяться в аневризматическую костную кисту. Вторичная инфекция присоединяется очень редко.
Повреждение эпифизарного хряща может наступить как вследствие агрессивного роста кисты, так и при неосторожном, слишком радикальном операционном методе.
Лечение
Больного с кистой кости необходимо оперировать в латентной фазе, потому что здесь имеется меньшая вероятность рецидива. Из собственно терапевтических процедур самой простой и наиболее испытанной является кистотомия, экскохлеация и заполнение полости спонгиозными трансплантатами.
При экскохлеации очень важно радикально удалить мембрану кисты, уничтожить склеротические стенки кисты. Наполнение спонгиозной ткани проводится самым тщательным образом.
К дальнейшим лечебным вмешательствам относится сегментарная резекция с заменой дефекта трансплантатом. Эта тактика имеет обоснования при рецидивах, так же как и при больших агрессивных кистах длинных костей с перенесенными патологическими переломами.
Прогноз
Экскохлеацией кисты и заполнением ее спонгиозными трансплантатами достигается излечение костной кисты в 80% случаев. Однако это излечение нельзя считать идеальным, так как в костных рубцах существуют остаточные полости.
Окончательный результат лечения костной кисты устанавливается после окончания роста. До этого времени всегда имеется риск рецидива.

Аневризмальная костная киста (АКК) - это доброкачественное экспансивное опухолеподобное поражение костей неясной этиологии, состоящее из многочисленных сосудистых пространств заполненных кровью, в основном диагностирующееся у детей и подростков.
Аневризмальные костные кисты преимущественно встречаються у детей и подростков, 80% пациентов с аневризмальными костными кистами это лица моложе 20 лет [8].
Клиническая картина обычно проявляется болевым синдромом с постепенным началом. Заболевание может приводить к патологическим переломам. Аневризмальная костная киста может пальпироваться в виде припухлости в области поражения. АКК может вызывать ограничения движения. Во всех случаях лабораторные тесты остаются в пределах нормы.
Аневризмальные костные кисты состоят из расширенных сосудистых пространств различного размера, заполненных кровью или сходной с сывороткой крови жидкостью, разделенных соеденительнотканными перегородками содержащими трабекулы кости или остеоид с гигантскими остеокластами. Полости не выстланы эндотелием. Тонкоигольная аспирационная биопсия обычно не несет диагностической ценности, поскольку получает в аспирате только свежую кровь [7].
Хотя большинство АКК является первичным поражением, до трети аневризматических костных кист вторичны к сопутствующихм патологическим процессам (напр. хондробластома, фиброзная дисплазия, гигантоклеточная опухоль [4], остеосаркома).
Вариант АКК - гигантоклеточная репаративная гранулема встречается в трубчатых костях врехних и нижних конечностей, а так же костях черепа. Периодически они встречаются в костях аппендикулярного скелета и известны как солидные аневризматические костные кисты. Гистологически эти две сущности идентичны [6].
Типично локализуюся эксцентрично в метафизах длинных трубчатых костей, прилегая к незакрывшимся зонам роста. Хотя АКК были описаны в большинстве костей, более часто они локализуются в [4,8]
- длинные трубчатые кости: 50-60%, обычно в области метафизов
- нижние конечности: 40%
- большеберцовая и малоберцовая кости: 24%, преимущественно проксимально
- бедренная кость: 13%, преимущественно проксимально
- верхние конечности: 20%
- нижние конечности: 40%
- позвоночнике и крестце: 20-30%
- особенно в задних элементах, в 40% случаев с распространением на тело позвонка [8]
- костях черепа
- эпифизах, апофизах: редко, но необходимо помнить о них
Рентгенографически аневризмальная костная киста - это четко отгранченное экспансивное остеолитическое поражение со склерозированными краями. КТ выявляет аналогичные изменения с лучшей визуализацией нарушения кортикального слоя и распространение в мягкие ткани. Кроме того КТ позволяет выявить уровни жидкости, которые распознаются сложнее чем при МРТ, однако узкая ширина окна позволяет их вявить [3].
МРТ позволяет визуализируовать уровни жидкости, а визуализация солидного компонента позволяет предположить вторичность АКК.
Кисты имеют различную интенсивность МР сигнала с кольцевидными зонами пониженного сигнала на Т1 и Т2 последовательностях. Локальные зоны высокого сигнала по Т1 и Т2 предположительно представляют собой зоны содержащие гемоглобин на разных стадиях распада.
Важно помнить что наличие уровней жидкости хотя и является характерной особенностью аневрезматических костных кист, но так же встречаются при других доброкачественных и злокачественных поражениях (напр. гигантоклеточная опухоль (ГКО), хондробластома, простая костная киста и остеосаркома).
- T1 (К+): перегородки могут усиливаться при введении контраста [12]
- АКК слабо васкуляризированы [15]
Лечатся оперативно, рецидивируют в
Редко встречается спонтанная регрессия [13,14].
Патологии для дифференциального диагноза зависят от модальности.
Для рентгенографии (и в меньшей степени КТ) - это литические поражения костей ГИМН ЭПОХ ФА.
Для МРТ дифференфиальный рад значительно короче, особенно с учетом возраста, локализации и данных рентгенографии. Основные заболеваня включают поражения с уровнями жидкости внутри и помимо АКК включают хондробластому, фиброзную дисплазию, гигантоклеточную опухоль [4] и остеосаркому.
Как самостоятельная нозологическая форма это заболевание выделено в 1942 г. H. Jaffe и L. Lichtenstein.

Впервые диспластическую теорию происхождения костной кисты выдвинул в 1905 г. Mikulicz. Взгляда на кисту как на неопухолевый процесс придерживался Н.Г. Дамье (1961) и Т.С. Зацепин (1982) [13]. W. Dick et М. Durig (1977) считают, что уже в самых ранних стадиях возникает аномалия дифференциации зародышевой ткани эпиметафиза и росткового хряща. Данной точки зрения придерживается и В.И. Садофьева (1992), которая считает, что костная киста является проявлением дистрофического процесса в первично диспластичной костной ткани [36].
Катамнестический анализ больных, лечившихся с диагнозом ОБК, показал, что эти опухоли у детей - казуистические наблюдения и подтверждены лишь в 2% случаев [7]. Выявлены достоверные различия в механизме кровоснабжения дистрофических кист костей и ОБК при использовании контрастных методов рентгеновского исследования. Морфологические особенности также кардинально доказывают, что ОБК и костная киста - разные нозологические единицы [4]. Иммунологические исследования Т-лимфоцитов [10], а также исследования с использованием энцефалитогенного белка и опухолеассоциированного антигена [50] доказали отсутствие в кисте опухолевого компонента, хотя некоторые авторы и продолжают относить аневризмальные кисты к паратуморозным процессам [35].
А.А. Корж и соавт. (1978) также указывали, что гигантоклеточная опухоль и юношеская киста - различные процессы [17].
Современные ученые (Ю.С.Мордынский, Ю.H.Соловьев, И.Л.Тагер) доказали, что остеобластокластома составляет около 4% всех опухолей костей, сравнительно редко встречается в возрасте до 20 и свыше 55 лет. Типичная локализация - эпиметафизы длинных трубчатых костей. По их мнению, остеобластокластома не встречается в возрасте до 15 лет [44].
Таким образом, среди большинства ученых сложилось устойчивое мнение о диспластической природе кист костей у детей.
Одновременно с изменением взглядов ортопедов на природу кист костей у детей происходил пересмотр подходов к характеру оперативных вмешательств. В настоящее время оперативные вмешательства при лечении костных кист у детей можно разделить на 2 группы: костно-пластические (сегментарные, краевые резекции) с использованием трансплантатов и пункционные (с применением костно-пластических материалов и без него) [5].
Современная тенденция заключается в отходе от тяжелых операций, таких как сегментарные резекции и резекции сегментов кости с их суставным концом. Однако и в современных публикациях ряд авторов высказывают свою приверженность обширным, радикальным оперативным пособиям при костных кистах. Так, В.Г. Климовицкий (2012) утверждает необходимость радикального лечения кист костей, относя их к опухолевому процессу, и предлагает при лечении детей с костными кистами выполнять пристеночную резекцию пораженного сегмента в пределах здоровых тканей [14].
Наибольшее распространение среди костно-пластических вмешательств получили краевые резекции с замещением дефекта различными видами аллотрансплантатов [3; 7; 8]. Более 50 лет в практике применения костной пластики в качестве костнопластических материалов применяются три вида костных трансплантатов: ауто-, алло - и ксенотрансплантаты [9; 18; 26].
Чаще всего в отечественной и зарубежной литературе указываются преимущества замороженных и формалинизированных аллотрансплантатов [3; 51].
Высокие остеоиндуктивные свойства деминерализованного матрикса отмечают И.А. Осепян и соавт. (1990) [21]. Значительные материалы, свидетельствующие о мощном остеоиндуктивном действии матрикса, представлены в работе В.М. Денисова и соавт. (1992) [12]. Однако И.А. Стахеев (1990) подчеркивает, что при замещении кортикальных дефектов матрикс ограничивает возможности остеогенеза и выполняет лишь заместительную функцию [27].
Следует заметить, что любая костно-пластическая операция с замещением дефекта кости травматична и сопряжена с длительной перестройкой трансплантатов и большим количеством осложнений: развитием укорочений, ложных суставов, деформаций и мышечной гипотрофии [20].
Достаточно значительный раздел в истории лечения костных кист принадлежит применению аппарата Г.А. Илизарова. З.И. Горбунова и соавт.(1990) рекомендует применять аппарат Илизарова после аллопластики дефекта кости или без нее [11]. В.К. Федотов и соавт. (1981) также рекомендуют аппаратную фиксацию, но после аутопластики сегментарного дефекта [31]. С.С. Наумович и соавт. (1993) используют дистракционный эпифизеолиз, что, по их мнению, в 30-40% случаев ведет к закрытию очага [20].
А.И. Митрофанов, Д.Ю. Борзунов (2010) выполняли компрессионно-дистракционный остеосинтез при патологических переломах плечевой кости на почве костной кисты у 7 больных. Получено 42% неудовлетворительных результатов [19].
Прорыв в лечении костных кист у детей принадлежит итальянскому ортопеду Oscar Scaglietti, который в 1962 году впервые произвел пункцию костной кисты и ввел в полость гормональные препараты. Автор приводит результаты лечения 82 больных, которым в полость кисты вводился метилпреднизолона ацетат. В 60% получены отличные и хорошие результаты, удовлетворительные - в 36%, у 4% динамика отсутствовала [48].
R. Capanna et al. (1982) приводит результат лечения 95 пациентов с костными кистами в период 7 лет путем введения преднизолона. Удовлетворительные результаты в целом составили 80%, в 12 случаях зафиксирован рецидив, и в 6 никакого результата не было [33]. M. Elandaloussi et al. (1982) сообщает о 78% хороших результатов, полученных в результате применения вышеописанной методики, но в 22% автор указывает на прогрессирование процесса [38].
V. Pavone et al. (2013) приводит результат лечения 23 пациентов с кистами плечевых костей после введения метилпреднизолона ацетата. У 65% результат признан отличным, у 17% констатирована патологическая рефрактура, у 13% нарушение пигментации кожи в области введения препарата [45].
Именно метод пункций полости кисты лег в основу методики, разработанной и предложенной ЦИТО, который заключается в этапных последовательных пункциях кисты и введении лекарственных препаратов в ее полость [3; 4].
Однако данный метод имеет ряд недостатков: большое количество наркозов, большее количество и длительность госпитализации, достаточно длительный срок закрытия полости кисты - от 2 до 8 лет. Сохранялся высокий риск патологического перелома в период лечения и реабилитации, была необходима иммобилизации пораженного сегмента. Патогенетические недостатки пункционного метода: эвакуация продуктов метаболизма кисты, поддерживающих и усугубляющих патологический процесс, при дробном промывании является кратковременной; регресс фибринолитической активности кисты и тромбирования сосудов, связывающих кисту с общим кровотоком, не происходит из-за малой длительности вмешательства; кратковременность сроков фармакологического действия лекарственных средств (4-6 часов). Положительные стороны данного метода это малоинвазивность, минимум осложнений [25].
Ш.Р. Султонов (2005) применял проточное дренирование кист по предложенной выше методике у 58 пациентов с кистами различной локализации. Автор приводит сокращение сроков лечения до 1 года у 100% больных [28].
Одним из основных недостатков пункционного лечения костных кист является отсутствие возможности стойкого разрушения эностоза между полостью кисты и костно-мозговым каналом, что исключает внутреннюю декомпрессию полости кисты и ведет к рецидиву повышения гидростатического давления.
Ряд зарубежных авторов при лечении кист костей у детей использовали изолированное интрамедуллярное введение титановых эластичных стержней при патологических переломах [34; 47]. Срок закрытия кист составлял от 11 до 101 мес. У 36% требовалась замена стержней, в связи с ростом пораженного сегмента. А. Roposch et al. (2000) приводят средний срок лечения 53,7 мес. при интрамедуллярном остеосинтезе переломов на почве костных кист. При этом у 30% детей выполнялась замена интрамедуллярных стержней [47].
O.P. Lakhwani (2013) приводит результат лечения 14-летнего мальчика с кистой плечевой кости, которому выполнен чрескожный кюретаж, аллопластика патологического очага и интрамедуллярный остеосинтез. Автор отмечает полное закрытие полости кисты, восстановление функции плечевого сустава, но не приводит срок закрытия кисты [42]. L. Luo et al. (2013) при патологических переломах у 11 детей выполнял аналогичное вмешательство. Результаты признаны отличными, несмотря на то что у 9% сформировалось укорочение конечности на 2 см [43].
В.И. Швецов с соавт. (2007) в 6 случаях с кистозным поражением плечевой кости у детей дополнял пункционный метод лечения наложением аппарата Илизарова, остеотомию в зоне наибольшего истончения кортикального слоя, по снятии аппарата выполнялось армирование спицами с остеоиндуцирующим покрытием. Срок иммобилизации в аппарате Илизарова составлял в среднем 86 дней, срок армирования спицами автором не указан. Рассмотрены 2 клинических примера с хорошим результатом лечения [32].
Таким образом, существует множество достаточно противоречивых мнений по поводу оперативного лечения кист костей у детей, но в последние годы чаша весов постепенно склоняется в сторону малоинвазивных методов - проточного и пункционного. Дискутируется вопрос о необходимости армирования пораженной кости интрамедуллярными металлоконструкциями, но механизм их лечебного воздействия не объяснен и не доказан ни одним автором, что лишний раз подтверждает необходимость дальнейшего изучения данной патологии и поиска оптимальных методов лечения.
Рецензенты:
Читайте также:


