Софора японская при ревматоидном артрите

Внешним видом этого растения многие восхищаются, особенно в период цветения. Но помимо своей красоты, есть и лекарственные свойства у ее корней и плодов. Благодаря полезному составу незаменима софора японская при артрозе и артрите. Помимо этого она оказывает эффективность в оздоровлении сосудов. Это объясняется тем, что в ее составе есть тем вещества, которые необходимы для нормальной жизнедеятельности организма.
Состав и влияние
Наличие такого флавоноида как рутин помогает снизить проницаемость и ломкость капилляров, сосудов. Помимо этого снижается вязкость крови. Это дает сердцу испытывать меньшие нагрузки, предупреждая развитие инсультов, сердечных заболеваний. Также происходит возвращение эластичности сосудов, очищаются кровеносные вены от холестериновых бляшек.
Использование софоры японской при артрозе помогает снять отеки тканей и суставов. Они помогут вернуть подвижность воспаленного сустава.
Кверцетин и кемпферол нейтрализуют свободные радикалы и проявляют антиоксидантные свойства. Алкалоиды помогут снизить артериальное давление и тонус сосудов. Кроме того, эти вещества оказывают положительное влияние не только на недуг, но и повышают защитные силы организма, помогая ему справляться с проблемой. Она еще и способна повысить иммунитет.
Нормализация кровообращения поможет нормальному притоку крови к тканям. Также компоненты растения будут способствовать процессам метаболизма.
Для приготовления лекарственных препаратов, включая средств на основе софоры японской при артритах, используют различные части растения. Чаще всего это могут быть нераспустившиеся бутоны, а также созревшие плоды. Помимо знания самого рецепта и его составляющие, нужно четко знать и то, как заготовить сырье и как его хранить. Можно купить и уже готовое в аптеке.
Лечебные рецепты
Есть большое количество рецептов от многих заболеваний, в которые входит данный компонент. Она признана не только народной медициной, но и традиционной. На ее основе готовят достаточно большое количество лекарственных форм.
Возьмите свежие плоды и соедините со спиртом в равных частях или с сухими, но тогда жидкости должно быть в 2 раза больше, чем сырья. Предварительно измельчите ягоды и сложите в стеклянную емкость. Залейте спиртом. Дайте настоятся три недели в защищенном от солнечного света месте. После отфильтруйте содержимое. Храните в прохладном месте, подальше от света. Принимать по чайной ложке трижды в день.
Применение софоры японской при артрозе возможно еще и в таком рецепте. В литровую бутылку засыпьте на ¼ плодов растения. Залейте водкой и поставьте в теплое место на 3 недели. Периодически перемешивайте. Процедите. Пейте по чайной ложке 3-4 раза в день за полчаса до еды или перед сном вместе с настоем или с сиропом шиповника в объеме 2 ст. л. Длительность курса составляет пару недель.
Эффективным будет применение сбора трав:
- ягод можжевельника,
- донника,
- пырея,
- грыжника,
- пол палы,
- почек ели и сосны,
- золотарника,
- девясила,
- смородины,
- подорожника,
- белокопытника,
- липы и барбариса.
Все измельчите и отделите столовую ложку. Покройте ½ л воды. Доведите до кипения и варите под крышкой 5-7 минут. Дайте постоять час. Для усиления эффекта добавьте свежевыжатый сок софоры. Принимайте по полстакана трижды в сутки за 30 минут до еды. Длительность лечения 2 месяца.
Также можно приготовить мазь для лечения артроза софорой японской. За основу возьмите спиртовую настойку и соедините ее с вазелином или детским кремом. Соотношение должно быть одинаковым. Наносить ее нужно на воспаленный сустав и покрывать сверху пленкой или пергаментом. Далее утеплите и оставьте на некоторое время. После этого смойте остатки.
Перед применением любого средства стоит проконсультироваться с врачом.
У софоры японской целебны не только плоды, но и цветы. Так, из цветков софоры получают рутин — витамин Р, обладающий способностью уплотнять стенки сосудов и уменьшать их ломкость.
Это высокое дерево с густой раскидистой кроной несколько напоминает акацию белую. Поэтому софору иногда называют японской акацией. Ее плоды — сочные бобы — тоже слегка напоминают плоды акации, но они намного крупнее, зеленые, с желтой полосой по краю, остаются на дереве даже зимой.
Рутин, которым богата софора, применяют для профилактики и лечения гипо- и авитаминоза и при заболеваниях, сопровождающихся нарушением проницаемости сосудов, при геморрагических диатезах, кровоизлияниях в сетчатку глаза, лучевой болезни, гипертонической болезни, аллергических заболеваниях, кори, скарлатине и других болезнях.
В народной медицине софору вообще считают лекарством чуть ли не от ста болезней. Настойку из плодов или бутонов применяют внутрь при внутренних кровотечениях различного происхождения, при стенокардии, атеросклерозе, сахарном диабете, гипертонической болезни, ревматизме, тромбофлебите, при заболеваниях желудка и двенадцатиперстной кишки, язвенном колите, болезнях печени. Как наружное средство эти настойки применяют при ожогах и обморожениях, туберкулезе кожи, волчанке, травмах, фурункулах, карбункулах, гайморите, мастите, трофических язвах и псориазе.
Как видите, спектр применения препаратов софоры действительно очень широк. Кроме того, наружно 5- или 10-процентный водный раствор настойки бутонов используют при выпадении волос (втирают в волосистую часть головы), при ячмене на веках глаз (делают компрессы), при зубной боли и воспалении десен (полоскание полости рта), насморке (закапывают в нос), при грибковых заболеваниях кожи и экземе (ванночки).
Наряду с женьшенем, элеутерококком, левзеей софора способна поднимать общую сопротивляемость организма человека. При этом к этому средству нет привыкания даже при длительном применении, что очень важно для профилактики и восстановления, когда нужно максимально активизировать все функции организма.
Как биостимулятор софору рекомендуют при различных формах импотенции, гипотонии, гипостенических формах невроза.
Аптечную настойку применяют при гнойных воспалительных процессах (ранах, ожогах, трофических язвах) в виде орошения, промывания и влажных повязок. Внутрь от 10 капель до чайной ложки 4 — 5 раз в день. При лечении ожогов 1 и 2 степени (применяется наружно) настойка заживляет их буквально через 5 — 6 дней, помогает и при ожогах 3 степени. Она снимает боль при ушибах, легких повреждениях, ранениях, при фурункулезе и карбункулах, при туберкулезе кожи, хронических сухих плевритах. Как уже отмечалось, ее также применяют при чешуйчатом лишае, ячменях на веках глаз, грибковых заболеваниях, экземах, обморожении и многих других недугах.
Настойку плодов можно приготовить и самому: из свежих плодов в соотношении 1:1, из сухих — 1:2, принимают от 10 капель до чайной ложки 4 — 5 раз в день.
Если вы хотите сделать настойку самостоятельно, готовится она так: 50 г плодов или бутонов софоры японской залить 500 г водки или 40% спирта, настоять 30 дней в темном месте, процедить. Принимать по чайной ложке 3 раза в день после еды, запивая 0,5 стакана воды.
Еще один способ приготовления: свежие плоды (бобы) софоры залить 56% спиртом в весовом соотношении 1:1. Настоять 21 день в темном месте. Процедить, отжать. Применять, как указано выше. Сухие плоды настоять на водке в соотношении 1:2. Настаивать и употреблять так же. Настойку хранить в темном сухом прохладном месте.
Настой: 1 — 2 чайные ложки бутонов софоры залить стаканом кипятка, настоять не менее 20 минут. Принимать по 1/3 стакана 3 раза в день после еды.
При гипертонии и атеросклерозе, сердечно-сосудистых заболеваниях принимают настойку или настой софоры японской курсом 1 — 1,5 месяца. Перерыв между курсами 1 — 2 месяца. Для лучшего эффекта рекомендуется применять одновременно с настоем омелы белой.
Еще один способ приготовления отвара софоры с омелой: стакан сухой измельченной софоры смешать со стаканом омелы белой. Смесь залить 1 л медицинского спирта и настоять в течение 3-х недель в темном месте. Пить эту настойку нужно по чайной ложке 3 — 4 раза в день за полчаса до приема пищи. Ежедневно эту дозу увеличивают, доведя ее до десертной ложки.
Таким же курсом применяют настойку или настой софоры японской и при гипотонии, сахарном диабете, импотенции, гиперфункции щитовидной железы, ожирении, других нарушениях обмена веществ.
Для профилактики инсультов, инфарктов, при постинфарктных и постинсультных состояниях, для терапии больных, перенесших операции на сосудах, курс приема — 30 дней раз в сезон: весной, летом, осенью, зимой.
При воспалительных процессах в печени, почках, при гастрите, язве желудка и двенадцатиперстной кишки, гинекологических заболеваниях, в климактерическом периоде принимают настойку или настой софоры японской курсом 3 недели. Перерыв не менее 10 дней.
При заболеваниях суставов, кожных заболеваниях (диатез, экзема, псориаз) настойку софоры японской принимают 30 дней с перерывом 2 — 3 недели.
При лечении трофических язв, незаживающих ран, ожогов, при лечении заболеваний полости рта настойка софоры японской, разведенная 1:5 или 1:10, применяется наружно. Ее используют для орошения, примочек и промывания глубоких ран.
При выпадении волос настойку софоры, разведенную 1:5 или 1:10, втирают в корни волос.
Софора японская рекомендуется не только ослабленным и часто болеющим людям, но и здоровым — как средство, способствующее долголетию. В этих целях ее пьют по 10 капель утром и вечером, а крепким настоем растирают больные ноги.
Но помните, если вы намерены лечиться софорой, а не только использовать ее в профилактических целях, все же сначала проконсультируйтесь со своим лечащим врачом.
Настойка софоры обладает сосудорасширяющим действием, она предупреждает инсульт, быстро убирает головные боли и шум в голове, чистит стенки сосудов, повышает иммунитет.
Рецепт такой:
Литровую стеклянную банку на 1/3 объема засыпьте головками красного клевера, затем сверху досыпьте столько же плодов софоры. После чего под горлышко залейте банку качественной 40% -ной водкой, не в коем случае не самогоном, или каким либо еще самодельным средством, только качественной водкой, закройте и настаивайте 30 дней. После чего слейте, профильтруйте через воронку с ватой. Принимайте по 1 чайной ложке 3 раза в день за полчаса до еды, разбавляя в ; стакана кипяченой воды. Курс лечения 3 месяца.
Настойка отлично сочетается с химическими и растительными препаратами, назначаемыми врачами. В случае приема настойки совместно с лекарственными препаратами, общий лечебный эффект может быть гораздо сильнее. У больных, перенесших инсульт, уже во время лечения улучшаются речевые, двигательные и мыслительные функции, восстанавливается слух, зрение и память. Болеутоляющие возможности софоры японской поразительны. Попробуйте положить ватку, смоченную в спиртовой настойке софоры, на больной зуб и убедитесь сами.
Софора японская поистине настоящее чудо природы!
Берегите себя, не болейте и будьте здоровы!
Артрит — собирательное обозначение патологии сустава, связанной с воспалительным процессом. Единственное отличие артрита от других заболеваний сустава — наличие экссудата (жидкости) в его полости. На сегодняшний день известно не меньше десятка видов артрита.
Для артрита характерны боли в суставе, особенно при движении или надавливании на сустав, нередко имеются ограничения подвижности сустава, припухлость, изменение формы, покраснение кожи над суставом. Часто наблюдаются общие симптомы инфекционного заболевания — повышение температуры тела, озноб, боль во всем теле.
Из крупных суставов артритом чаще всего поражаются коленные и тазобедренные, реже плечевые, еще реже — локтевые и голеностопные. Среди мелких суставов под ударом — мелкие суставы кистей.
Так как причины возникновения артритов необычайно разнообразны, к группе риска по этому заболеванию можно отнести многие слои населения. Чаще всего от заболевания страдают женщины, лица с наследственной патологией костей и суставов, избыточной массой тела, курильщики, любители кофе, люди, перенесшие заболевания костей и суставов или хирургическое вмешательство на суставах, а также спортс-
мены и лица, имеющие профессии, связанные с избыточной нагрузкой на суставы.
Встречаются артрит одного сустава (моноартрит) и многих (полиартрит). В одних случаях артрит протекает с небольшими изменениями в суставах, в других — со значительными изменениями синовиальной оболочки, хрящей, костей, капсулы и связок суставов.
Артрит может начаться сразу и сопровождаться сильными болями в суставе (острый артрит) или развиваться постепенно (хронический артрит). В первом случае, помимо резкой боли, могут наблюдаться гиперемия кожных покровов, увеличение сустава в размере и его деформация.
В крови больного выявляются лейкоцитоз, значительное ускорение СОЭ, резкие сдвиги биохимических показателей, указывающие на наличие острого воспалительного процесса. Однако в большинстве случаев ограничение подвижности носит обратимый характер и заболевание заканчивается полным восстановлением нормальной функции сустава.
При хроническом артрите боль возникает главным образом при движении в суставе. Пальпация показывает наличие плотной болезненной припухлости мягких тканей. Лабораторные показатели свидетельствуют о меньшей выраженности воспалительного процесса. Однако ограничение подвижности в этом случае неизменно прогрессирует. Развитие пролиферативного и фиброзного процесса приводят к обезображиванию сустава, частичной или полной неподвижности. В редких случаях вследствие остеолитических процессов и подвывихов, наоборот, отмечается развитие патологической подвижности сустава.
Артрит может быть как основным заболеванием (например, спондилоартрит), так и проявлением другого заболевания (например, ревматизма).
В развитии заболевания можно выделить признаки, указывающие на сдвиги со стороны нервной системы и особенно ее вегетативной части (симметричность поражения суставов, нарушение трофики мышц, костей и кожи, нарушение потоотделения, сосудистого тонуса), хотя роль их пока недостаточно изучена. Зато не вызывает сомнений значение эндокринных нарушений, предрасполагающих к артритам. Подтверждением этого является частое развитие (или обострение) неспецифических артритов (например, ревматоидного) у женщин в период менопаузы.
В зависимости от характера поражения артриты подразделяют на воспалительные и дегенеративные. Первые характеризуются поражением синовиальной оболочки — тонкой пленки соединительной ткани, выстилающей сустав изнутри. К этому виду относятся такие заболевания, как инфекционный артрит, ревматоидный артрит и подагра. Дегенеративные артриты связаны с повреждением суставного хряща, покрывающего концы костей в месте их сочленения. Это остеоартроз и травматический артрит.
Причины возникновения артритов
Причины возникновения артритов могут быть очень разными: инфекция, травма, аллергия, нарушение обмена веществ, заболевания нервной системы, недостаток витаминов. Механизм развития артритов также характеризуется многообразием. Единственная общая особенность обусловлена резкой воспалительной реакцией суставов на любые отрицательные воздействия из-за большого количества кровеносных сосудов и нервных окончаний в синовиальной оболочке.
Известны бактериально-метастатический и токсико-аллергический пути проникновения инфекции в сустав. В первом случае гематогенным или лимфогенным путем происходит инвазия болезнетворных бактерий в суставную сумку — замкнутый фиброзный мешок, в который заключен сустав. Благодаря синовиальной жидкости, являющейся прекрасной питательной средой, бактерии быстро размножаются.
При этом происходит воспаление окружающей сустав ткани и увеличение количества синовиальной жидкости. Извлеченная из сустава жидкость выглядит мутной из-за большого количества содержащихся в ней белых кровяных клеток и бактерий. Кроме того, инфекция может попасть в сустав вместе с кровью из другого воспалительного очага, как это бывает при пневмонии, туберкулезе, гонорее, фурункулезе, некоторых вирусных заболеваниях (краснухе, инфекционном мононуклеозе, гепатите), а также проникнуть через рану (раневая инфекция) или с укусом клеща (при болезни Лайма).
Гематогенный путь распространения инфекции наблюдается при туберкулезных, септических, гонорейных и других специфических артритах. Поражение суставов в таких случаях наиболее тяжелое, с пролиферативными и деструктивными изменениями в тканях.
Если инфекция проникла токсикоаллергическим путем, прогноз более благоприятен.
В этом случае под влиянием лечения заболевание обычно исчезает без остаточных явлений (синовит при туберкулезном артрите, аллергические формы гонорейного, дизентерийного, бруцеллезного и других инфекционных артритов).
Инфекционно-аллергический артрит возникает вследствие повышенной чувствительности организма к определенному инфекционному возбудителю (чаще всего — стрептококку и стафилококку). Преимущественно им заболевают молодые женщины, перенесшие стрептококковую или какую-либо другую инфекцию дыхательных путей. Инфекционно-аллергический артрит развивается в период наибольшей аллергизации организма (через 10—15 дней после проникновения инфекции).
Течение болезни острое или подострое (когда воспалительный процесс приглушен благодаря приему противовоспалительных или десенсибилизирующих средств при ОРЗ). Характеризуется болями в суставах, припухлостью, гиперемией, иногда — ограничением движений в области пораженного сустава. Продолжительность болезни — 1—2 месяца, в редких тяжелых случаях — до полугода и больше. После выздоровления никаких фиброзных изменений у больных не выявляется.
Однако в случае повторной острой инфекции или переохлаждения артрит нередко рецидивирует.
Вследствие инвазии в сустав инфекции (чаще всего стафилококка) и последующего развития острого септического воспаления возникает гнойный артрит. Если сустав был заражен при операции, пункционной биопсии или в результате раневой инфекции, такой артрит принято называть первичным.
Вторичный гнойный артрит возникает, когда микроб попадает в сустав из соседних тканей (при абсцессах, флегмонах, остеомиелите), а также гематогенным путем (при сепсисе). Гнойное воспаление сустава характеризуется непроходящей сильной болью в суставе, покраснением и значительным повышением местной температуры, опуханием сустава вследствие накопления экссудата в его полости и отечности околосуставных тканей, ограничением движений в суставе из-за выраженных болей и припухлости сустава.
Общее состояние больного также ухудшается: повышается температура тела, появляются озноб и общая слабость. Через 10—20 дней после заражения появляется узловатая или эритематозная сыпь.
Если не принять незамедлительных мер, воспалительный процесс быстро прогрессирует. Происходит лизис всех элементов сустава и прежде всего — синовиальной оболочки и костно-хрящевой ткани. В результате разрушения эпифизов костей наблюдаются смещения и подвывихи. Суставная щель сужается, контуры сустава становятся неровными, бахромчатыми.
Отмечается симптом Шинца. В отдельных случаях возникает септический некроз одного из эпифизов. Разрушение связочного аппарата приводит к развитию подвывихов, вывихов и смещению костей. В крови выявляется лейкоцитоз, повышается СОЭ. При посеве синовиального материала обнаруживаются микроорганизмы. Синовиальная жидкость мутная. В 1 мм3 ее содержится более 100 ООО лейкоцитов.
Патогенез неспецифических артритов (ревматоидный артрит, анкилозирующий спондилоартрит, псориатический полиартрит и другие) менее изучен и понятен.
Ученые только предполагают, что в основе ревматоидного артрита лежит изменение иммунного реагирования организма у наследственно предрасположенных к этому лиц на собственную соединительную ткань. В результате образуются так называемые иммунные комплексы (из антител, вирусов и .проч.), которые откладываются в тканях и приводят к повреждению суставов.
Спровоцировать такие изменения могут ряд вирусов, антитела к которым иногда находят в крови больных ревматоидным артритом.
Течение артрита
Начало заболевания чаще всего подострое, в большинстве случаев страдают женщины 40-60 лет. Впервые болезнь может быть вызвана перенесенной острой инфекцией, утомлением, переохлаждением, стрессом, физиологической перестройкой организма (в подростковом возрасте, в послеродовый период или в период климакса). Первые симптомы неспецифичны и характеризуются общим недомоганием, усталостью, иногда — анемией. Затем появляются суставные боли, а суставы один за другим становятся болезненными и тугоподвижными.
Сначала болезнь симметрично поражает мелкие суставы пальцев, кистей и коленей. Боль сопровождается утренней скованностью в суставах, неполной амплитудой движений в них. Из-за увеличения синовиальной оболочки и суставной сумки суставы пальцев опухают, кожа над их поверхностью отекает и становится красной, суставной хрящ истончается.
Кроме инфекционного и ревматоидного, описано много других форм воспалительных артритов.
К ним относятся:
— подагра, при которой в суставах откладываются соли мочевой кислоты (ураты);
— болезнь Стилла, или ювенильный ревматоидный артрит — детская форма заболевания;
— синдром Рейтера, при котором поражение суставов сочетается с воспалением мочеиспускательного канала и конъюнктивы (наружной оболочки глаза);
— анкилозирующий спондилит (болезнь Бехтерева), характеризующийся поражением позвоночника и крупных суставов и встречающийся преимущественно у молодых мужчин.
При последнем заболевании наблюдаются воспалительные явления в определенных соединениях позвоночника. Сначала нарушается подвижность позвонков, они становятся ригидными, а затем как бы сливаются вместе. Если ограничение касается нижней части спины, то анкилозирующий спондилит не вызывает ограничения движений. В некоторых случаях, однако, при отсутствии поражений позвоночника могут наблюдаться его ригидность и наклоненное положение. Если поражены суставы между ребрами и позвоночником, то из-за ограничения движений грудной клетки возможно нарушение дыхательных функций.
Остеоартроз
К дегенеративным, или гипертрофическим, артритам относится остеоартроз. Обычно это заболевание поражает пожилых людей старше 50 лет в результате изнашивания и разрывов хряща, покрывающего суставные поверхности костей. Спровоцировать болезнь могут травмы (особенно коленных суставов), наследственная предрасположенность, длительный тяжелый физический труд, избыточный вес.
Иногда остеоартроз обусловлен дефектом белка, из которого образуется хрящ. В результате трения гладкая поверхность хряща может стать шероховатой. Хрящ начинает разрушаться, легкое скольжение поверхностей костей становится затрудненным. Сухожилия, связки и мышцы ослабевают, сустав деформируется, появляются боли, теряется гибкость.
Обычно ощущается боль с отеком или без него. Повышается риск возникновения переломов, так как при остеоартрите развиваются костные отложения, которые называются остеофитами. Эти образования хорошо определяются при ренгтегографическом исследовании и развиваются около дегенеративно измененных хрящей в области шеи и нижней части спины.
Болезнь обычно развивается медленно и нередко выявляется только при рентгенологическом исследовании. Чаще всего от остеоарторза страдают пальцы, нижние позвонки, бедренные и коленные суставы. По мере того как хрящ разрушается и обнажается поверхность кости, внутри сустава формируются костные разрастания в виде шиловидных выростов, губовидных наплывов или так называемых узелков Гебердена, представляющих собой мелкие костные образования около ближайших к кончикам пальцев суставов. Кроме случаев поражения коленных суставов, припухлость или увеличение количества синовиальной жидкости встречаются редко.
Диагностику артрита проводят с помощью целого комплекса различных методов.
На основании анамнеза выясняется тип и характер поражения сустава (наличие воспаления, припухлость или деформация, ограничение подвижности, болезненность при пальпации, наличие выпота). На этом же этапе необходимо определить, связан ли артрит с инфекционными заболеваниями, травмой, аллергией или другими патологическими процессами.
В ходе анализа синовиальной жидкости, полученной при пунктировании сустава, можно установить наличие и активность процесса в суставе. Для осмотра и фотографирования синовиальной оболочки широкое применение нашла артроскопия.
Рентгенографию при артрите обычно делают в двух стандартных проекциях. Если местные изменения суставных поверхностей необходимо изучить более подробно, применяют дополнительные проекции, электрорентгеногрфию, томографию.
Рентгенологическая симптоматика артрита многообразна и включает в себя следующие признаки: все разновидности остеопороза; сужение или (реже) расширение суставной щели; краевые костные дефекты; изменение суставной поверхности костей и краевые костные разрастания на костях, образующих сустав; вывихи и подвывихи, происходящие в результате деформации суставов при некоторых формах артрита.
Особые трудности представляет дифференциация форм артрита и определение стадии развития заболевания, так как клиническая картина болезни нередко не соответствует данным рентгенологического исследования.
АРТРИТ - ЛЕЧЕНИЕ В ЯПОНИИ
Лечение в Японии - EuroDoctor.ru
Аутоиммунные заболевания, к которым относится ревматоидный артрит, вызваны сбоем в работе иммунной системы человека, когда организм вдруг начинает вырабатывать антитела и пытается отторгнуть свое "родное". Подобное недоразумение, нападение на самого себя – аутоиммунитет происходит вследствие своеобразного "шумового фона", присущего иммунной системе.
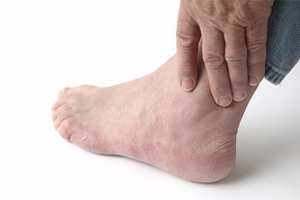
Аутоиммунную реакцию обычно запускает хроническая инфекция: у больных ревматоидным артритом часто находят увеличенные миндалины, инфекционные поражения мочеполового тракта. Артрит может начаться через 2–3 недели после перенесенной ангины. В области суставов возникает боль, они припухают и краснеют, по утрам трудно сжать руку в кулак, повышается температура. На предплечьях и голенях появляются плотные подвижные подкожные узелки величиной с фасоль или грецкий орех. артритах, заявляющих о себе резкой болью, припухлостью, покраснением кожи вокруг больного сустава, а то и повышенной температурой.
Артрит не пройдет, пока не будет устранена причина – вылечен кариозный зуб, удалена воспаленная миндалина. При ревматоидном артрите назначают противовоспалительные препараты (крайне важно принимать их в нужное время), наружные средства, гимнастику. При грамотном и постоянном поддерживающем лечении (противовоспалительными препаратами, лекарствами, стимулирующими регенерацию хряща, влияющими на иммунные процессы) можно существенно затормозить развитие болезни и улучшить качество жизни. Ревматологи не устают повторять: даже в случае временного улучшения начатое лечение от артрита необходимо довести до конца.
Этиология данного заболевания до сегодняшнего дня окончательно не установлена, а в патогенезе основная роль отводится сложным аутоиммунным нарушениям. Возникновение артритов коленного сустава возможно на фоне инфекций.
В плане обследования обязательно выполняется пункция сустава. Синовиальная жидкость исследуется на предмет наличия в ней возбудителя, и если обнаруживается микробный агент, назначается соответствующая антибиотикотерапия.
К артриту коленного сустава довольно часто приводит отложение в нём солей мочевой кислоты, повышенное содержание которой в синовиальной жидкости провоцирует его кристаллизацию. В результате происходит раздражение сустава изнутри и развивается подагрический артрит.
Признаки заболевания отличаются у каждого человека и похожи на воспаление суставов другой природы, что затрудняет диагностику болезни. Наиболее распространенные симптомы включают в себя чувствительность суставов и повышение их температуры, определяемые на ощупь. Суставы опухают. Первыми, как правило, поражаются симметрично суставы ладоней и/или стоп, например, суставы обоих запястий вовлекаются в процесс одновременно.
Существуют реактивные артриты, также имеющие отношение к инфекционному процессу, но без присутствия самого возбудителя в синовиальной жидкости. Эти артриты развиваются далеко не у всех пациентов после перенесённой инфекции. Причём причины такой избирательности до сих пор неясны. Нередко на практике врачам приходится сталкиваться и с посттравматическими артритами коленного сустава, возникающими после полученного ушиба, перелома, неловкого движения, а также резкого поворота голени. Иногда артрит коленного сустава протекает в сочетании с деструктивными процессами по типу артроза. В таком случае речь идёт о довольно распространённой на сегодняшний день патологии, об остеоартрите.
Диагностика в Японии основывается на анализе имеющихся факторов риска заболевания, жалоб пациента, клинических симптомов и, конечно же, на результатах проведенных инструментальных и лабораторных исследований. Основные принципы лечения — комплексность и индивидуальный подход с учетом активности патологического процесса, его стадии и характера протекания поражений.
Ревматоидный артрит — системное заболевание соединительной ткани, проявляющееся главным образом хроническим воспалением суставов.
В ведении пациентов с ревматоидным артритом очень важную роль играет хирургическое лечение. Для оперативной коррекции данной патологии применяется целый ряд методик. Наиболее значимые из них - синовэктомия и эндопротезирование поражённых суставов.
Синовэктомия - заключается в иссечении синовиальной оболочки сустава. Это препятствует его дальнейшему разрушению и способствует уменьшению выраженности болевого синдрома. Благодаря удалению воспалённых тканей данное вмешательство обеспечивает восстановление утраченных функций сустава.
В последнее время, особенно на ранних стадиях ревматоидного артрита, всё чаще предпочтение отдаётся артроскопическому подходу. В этом случае повреждение тканей во время операции не столь существенно и имеется возможность сократить длительность медикаментозной терапии, уменьшить сроки госпитализации и облегчить процесс реабилитации.
Особенно бдительными в этом случае следует быть тем, у кого в семье уже встречались случаи заболевания реактивным артритом. Для подстраховки можно сдать специальный анализ на наличие в крови злосчастного антигена HLA.B27, который подтвержает предрасположенность к такого рода ревматическим заболеваниям. Подтвердить диагноз поможет и рентгенологическое исследование.
+7 (925) 66-44-315 - бесплатная консультация по лечению в Москве и за рубежом
Читайте также:


