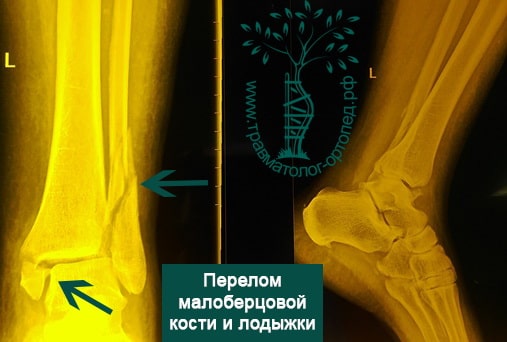
Снимки с вывихами и переломами
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Распознавание вывихов при помощи обычных клинических методов исследования является достаточно надежным. Только в редких случаях вывихи просматриваются или принимаются за переломы, в особенности при повреждении периферических отделов конечностей. Поэтому в большинстве обычных каждодневных случаев нет надобности прибегать к рентгенологической помощи, и рентгенологу сравнительно не часто приходится видеть вывихи в крупных суставах.
Рентгенологическое исследование вывихов, как и исследование переломов, является наиболее точным и имеет решающее диагностическое значение, оно незаменимо в каждом спорном или более трудном для клинициста случае. Рентгеновы лучи вносят ясность в топографические взаимоотношения, обнаруживают всевозможные неожиданные частые осложнения, а также препятствия к вправлению, служат наиболее верным средством для контроля результатов вправления и т. д. Естественным недостатком рентгенологического исследования является некоторая его односторонность: как при переломах, так и при вывихах рентгенограмма не говорит ничего непосредственно о состоянии мягких тканей, об основном повреждении сумки, связочного аппарата, суставных хрящей, нервных и сосудистых стволов и мышц. Напомним, что вывихнутой принято считать кость периферическую, лежащую дистально по отношению к проксимальной, которая остается фиксированной. Для позвоночника вывихнутым обозначают вышележащий позвонок; при смещении между основанием черепа и первым шейным позвонком говорят о вывихе головы.
Основной рентгенологический симптом вывиха (рис. 35 и 37) сказывается в том, что суставные поверхности не прилегают друг к другу, нормальные пространственные взаимоотношения между главными элементами сустава — суставной головкой и впадиной -— нарушены; суставная впадина представляется на снимке запустевшей, а головка сустава расположена в стороне от впадины. Если суставные поверхности совсем не соприкасаются друг с другом, и головка совершенно отошла от впадины, то вывих обозначается как полный; подвывихом, или неполным вывихом, называется частичное смещение головки по отношению к впадине с сохранением их частичного контакта.
Поставить диагноз вывиха — это значит не только констатировать факт вывиха, но и в точности указать направление смещения. Без топографической характеристики смещения не может быть рационального вправления.
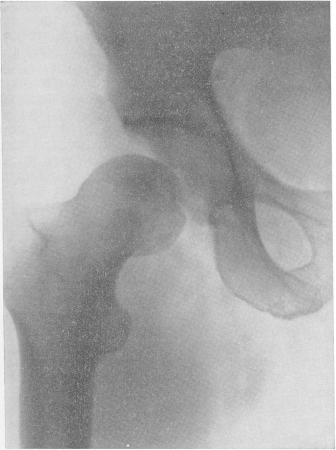
Рис. 35. Травматический свежий вывих правого бедра у летчика, упавшего с вертолета.

Рис. 36. Травматический периостит на передневнутренней поверхности большеберцовой кости через месяц после удара палкой.
Направление смещения отмечается в анатомических терминах, определяющих положение дистальной вывихнутой кости. Только исследование по крайней мере в двух проекциях дает истинное представление о направлении смещения. Если смещение произошло в плоскости центрального луча, например вперед при вывихе плеча, то на снимке в обычном заднем положении головка плеча может как раз проецироваться в свое нормальное место, в суставную впадину. Один единственный снимок, следовательно, может и здесь быть источником диагностической ошибки.
Та светлая полоска, которая на рентгенограмме представляется в виде суставной щели (так называемая рентгеновская суставная щель), на самом деле является проекцией не истинной, анатомической суставной щели, а проекцией в реальности у живого человека несуществующего межкостного или межэпифизарного пространства, которое, однако, каждый из нас себе ясно представляет на основании привычной картины сустава на мацерированном скелете. Хрящевая головка и хрящевая суставная впадина, непосредственно прилегающие друг к другу, естественно, на рентгенограмме не могут быть видны. Если покровные хрящи тонки, как у взрослого человека, и имеют толщину, не превышающую 3—4 мм, то и рентгеновская суставная щель узка, и конфигурация головки и впадины точно соответствуют друг другу. В раннем же детском возрасте, когда обширные эпифизарные отделы являются еще не окостеневшими, мы собственно ни головки, ни суставной впадины на снимках не видим. В лучшем случае имеется лишь изображение ядра окостенения, которое по своей форме только отдаленно напоминает окончательную форму эпифизарного конца у взрослого человека. По этой причине рентгенодиагностика вывихов в детском возрасте может представлять известные трудности.
Распознавание тогда основывается на втором рентгенологическом симптоме вывиха — на смещении оси вывихнутой кости. Так как, однако, угол, составленный длинниками костей, образующих сустав, по существу самого дела все время меняется при нормальных условиях, то и определение бокового смещения при вывихе не всегда является легкой задачей. Этот симптом имеет, следовательно, меньшую доказательную ценность, чем определение смещения отломков при переломах. В особенности трудна, как было уже указано, интерпретация рентгенограмм локтевого сустава.
Травматические вывихи не реже чем в трети всех случаев сопровождаются отрывом небольших костных выступов, к которым прикрепляется сумка сустава или связка. При исследовании крупных суставов подобные мелкие отломки могут оставаться незамеченными; более крупные же представляют значительный практический интерес, и их распознавание — это одна из важнейших задач при рентгенологическом исследовании вывихов. Дело в том, что они могут служить препятствием к вправлению кости, и тогда требуют оперативного удаления. Таковы, например, отрывы большого бугорка плечевой кости при переднем вывихе плеча, отрыв медиального надмыщелка при наружном вывихе в локтевом суставе или отщепление кусочка вертлужной впадины при вывихе бедра в тазобедренном суставе. Отрыв почти никогда не отсутствует при вывихе в мелких суставах, например межфаланговых. Этот так называемый отрывной перелом легко распознается на рентгенограммах по изолированной костной тени, имеющей небольшие размеры, неправильную многоугольную конфигурацию и зазубренные контуры. Особенно характерна ее локализация — она соответствует месту прикрепления связки или капсулы; против отломка на поверхности эпифиза может быть виден и дефект, зубчатые контуры которого, форма и размеры соответствуют отломанному кусочку.
При привычном вывихе обыкновенно имеются хорошо выраженный остеопороз суставных концов и всего дистального отдела конечности, а также вторичные изменения в суставе типа обезображивающего остеоартроза. Очень значительной бывает атрофия и мягких, и костных частей конечности при невправленных застарелых вывихах. На поверхности одной из костей, чаще проксимальной, на месте соприкосновения со смещенной суставной головкой может образоваться с течением времени углубление, напоминающее новую суставную впадину. Развивается неоартроз, обрисовывающийся на снимке в виде настоящего сустава со всеми его рентгенологическими признаками. Свежий, только что вправленный неосложненный вывих характеризуется на рентгенограмме совершенно нормальной неизмененной картиной.
Рентгенодиагностике принадлежит исключительная роль при распознавании патологических вывихов. Патологическим вывихом называется такое смещение суставной головки из суставной впадины, которое обусловлено каким-нибудь предшествовавшим патологическим процессом, разрушившим элементы сустава — кости, хрящи, сумку или связочный аппарат. Вывих происходит вследствие очень незначительной травмы или главным образом под влиянием мышечного натяжения (тракции).
Наиболее часто патологический вывих или подвывих вызывается воспалительными процессами; сюда относятся в первую очередь туберкулезный артрит во всех его проявлениях, в особенности деструктивная форма его, и значительно реже артрит гнойный. Любое длительно протекающее переполнение суставной полости обильным жидким содержимым может повести к перерастяжению суставной капсулы и к стойкому смещению суставных поверхностей, которые сами по себе грубых разрушений и не показывают. Головка бедра, например, может быть из-за весьма высокого внутрисуставного давления буквально выжата из вертлужной впадины, что наблюдается почти только у детей в первые годы жизни. Это так называемые дистензионные вывихи, вывихи в результате перерастяжения суставной капсулы. Следующую группу составляют полиартикулярные заболевания, как экссудативные, так и сухие деструктивные формы, ведущие к множественным вывихам и чаще подвывихам. Обязательным симптомом является вывих или подвывих при артропатиях — при сухотке спинного мозга и сирингомиелии; и некоторые другие заболевания центральной нервной системы, как, например, спинномозговой детский паралич, ведут к патологическим вывихам. Смещение суставных поверхностей может иметь место при деформирующем остеоартрозе ; нередки также патологические вывихи при подагрических разрушениях суставов, особенно мелких. Важную роль играют и всевозможные доброкачественные (например, множественные хондромы фаланг) и злокачественные (остеогенные саркомы) опухоли суставных концов костей. Часто встречающуюся в практике группу несколько особняком стоящих патологических вывихов составляют врожденные деформации, относящиеся к неправильностям развития, в первую очередь врожденные вывихи бедра в тазобедренном суставе, или пример более редкого заболевания — так называемого luxatio ulnae Madelungi. Исключительно тяжелые вывихи с порочным положением костей конечностей наблюдаются при арахнодактилии. Нередко и приобретенные деформации вызывают подвывих (например, при hallux valgus). Наконец, рентгенологу приходится видеть патологические смещения, вызванные и оперативным вмешательством (например, после резекций).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
В повседневной жизни все сталкивались с незначительными травмами голеностопного сустава, такими как растяжения и ушибы. Как правило, для их лечения не требуется специальных навыков и оказание первой помощи осуществимо на дому. Но существуют и более серьезные повреждения, при которых медицинская помощь необходима и обязательна.
Вывих голеностопного сустава
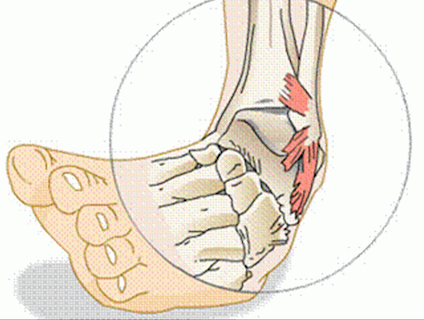
Эта травма характеризуется смещением костей, образующих сустав, вследствие воздействия на него значительной силы. Происходит давление на соединяющиеся кости, что приводит к разрыву суставной капсулы и окружающих сухожилий. Такие особенности, как малоподвижность голеностопа и прочность его связок обусловливают редкие случаи бытовых травм.
Наиболее часто встречаются подвывихи – для них характерно неполное смещение. Полные вывихи развиваются только при переломах костей голени, окружающих суставную сумку.
В основе всегда лежит непрямое повреждение – действующими силами являются масса тела и удар по суставу. В жизни травма встречается после следующих действий:
- прыжка на вытянутую и напряженную ногу;
- падения на согнутую и подвернутую стопу;
- удара по голени в положении стоя.
Подвывих вызывает резкое сокращение мышц, которое усугубляет смещение. Почти всегда он сочетается с переломом или трещиной лодыжек, а также разрывами сухожилий.
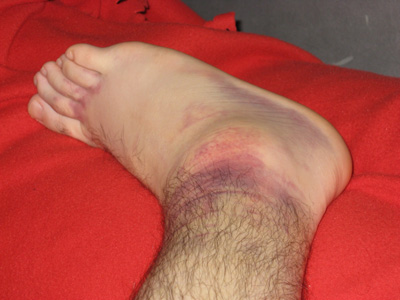
Заподозрить вывих голеностопного сустава возможно сразу после повреждения. Симптомы появляются мгновенно и одновременно.
Подвывих включает те же симптомы, но в меньшей выраженности и при сохранении небольшой подвижности. Различают их по результатам рентгенографии (неполное смещение при подвывихе), а также исключают перелом.
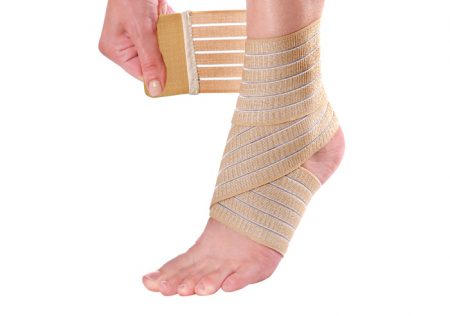
Первая помощь при подвывихе должна начинаться с обезболивания. Выполняется укол или приём таблеток анальгетика, после чего создается неподвижное положение для конечности. Лучше всего наложить перекрещивающуюся повязку эластичным бинтом и сделать импровизированную трость или костыль.
После этих процедур нужно немедленно отправляться в травмпункт.
Лечение вывиха голеностопного сустава включает в себя вправление, создание неподвижности и последующее восстановление (упражнения, массаж).
- Вправление выполняется после дополнительного обезболивания путем уколов новокаина вокруг и внутрь сустава. После расслабления мышц врач берет стопу за переднюю поверхность и пятку. Потягивая ногу на себя, он возвращает её на привычное место в сторону, обратную направлению повреждения.
- После этого для предотвращения смещения необходимо наложить гипсовую повязку до половины бедра (при подвывихе на 2, вывихе – на 3 недели). После снятия гипса используют повязку-косынку или ортез в течение 4 недель.
- Постепенную разработку движений при подвывихе начинают уже спустя неделю после травмы. Через месяц разрешается полностью опираться на ногу. На срок до 3 месяцев назначаются упражнения лечебной физкультуры и массаж.
При несвоевременном обращении или отсутствии лечения формируется застарелый или привычный подвывих. В первом случае формируется контрактура – ограничение подвижности в суставе. Привычным считается регулярно повторяющийся вывих с самостоятельным вправлением.
Выполняются операции на суставной капсуле и связках с целью их восстановления. Далее, комплекс лечения такой же – иммобилизация гипсовой повязкой, укрепляющие упражнения и массаж. Но сроки реабилитации увеличиваются до 6 месяцев.
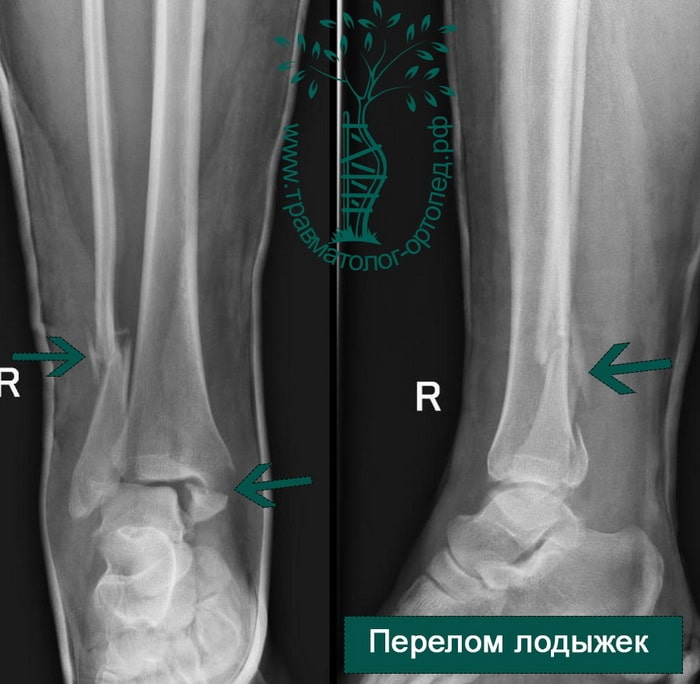
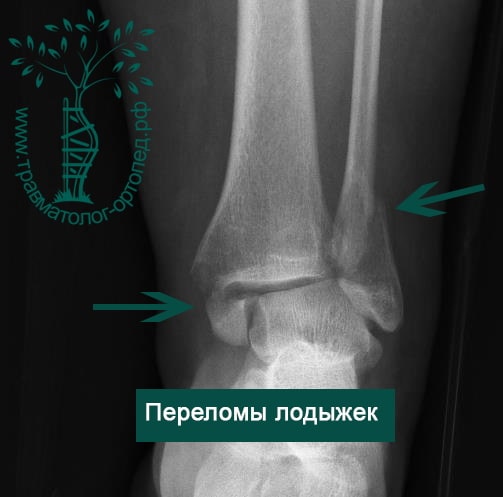
Перелом лодыжек
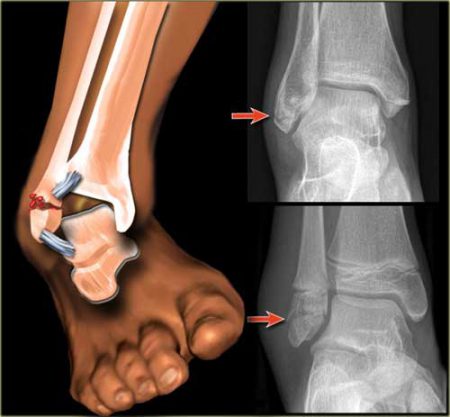
Этот перелом голеностопного сустава чаще встречается при непрямом повреждении, когда сочетаются воздействие собственного веса человека и разворот стопы кнаружи.
Считается травмой в типичном месте. Характерным признаком является вывернутое кнаружи положение стопы.
- Возникает отёк вокруг голеностопного сустава (зачастую значительных размеров).
- Боль распространяется по внутренней лодыжке и голени.
- Внешне можно увидеть смещение костных отломков под кожей и их подвижность при попытке пошевелить ногой.
Возникает после значительной травмы конечности (удар тяжелым предметом). С точки зрения анатомии в этом случае происходит перелом обеих лодыжек.
- Отмечается смещение стопы внутрь и вперед.
- Вокруг голеностопного сустава появляется припухлость.
- Двусторонние боли в лодыжках и внешне определяется неровность их контура под кожей.
Независимо от признаков наличия того или иного перелома, нужно оказать первую помощь пострадавшему и вовремя направить в травмпункт.

Первой помощью при этих переломах является профилактика смещения отломков. В кратчайшие сроки необходимо произвести следующие мероприятия:
- Пострадавшего следует успокоить, дать таблетку обезболивающего.
- Большое значение имеет придание конечности неподвижного положения, осуществляемое с помощью подручных средств.
- Если имеются раны на коже, то необходимо прикрыть их чистой тканью или забинтовать.
После этих мероприятий требуется срочно отправляться в травмпункт.
В больнице выполняется адекватное обезболивание с помощью уколов анальгетиков или анестезии новокаином. После этого осуществляется сопоставление отломков ручным способом, для того чтобы заживление и восстановление произошли намного быстрее. Если сопоставление было удачным – то делают контрольный рентгеновский снимок для оценки положения костей. В итоге накладывают гипсовую повязку до нижней трети бедра.
Ношение гипса показано на срок до 10 недель, но уже через месяц можно его длину можно укоротить до колена. Это выполняется для возможности проведения укрепляющих упражнений и массажа. Но стоит помнить, что несоблюдение режима и излишняя уверенность в своих силах приводят к повторному смещению отломков.
Медицинская реабилитация начинается уже со 2 недели – назначается комплекс лечебных упражнений, массаж, сухое тепло, электромиостимуляция.
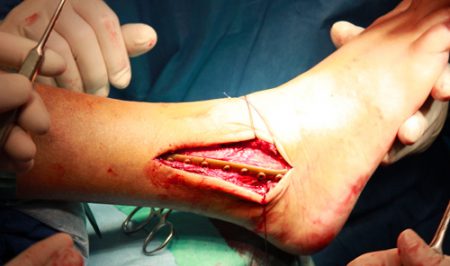
Обычно рекомендуется только в 2 случаях: при двукратном неэффективном сопоставлении и при повторном смещении отломков. Суть операции заключается в прикреплении фрагмента кости с помощью металлических стержней (винт, спица). После вмешательства также накладывают гипс на срок до недели. Вставать можно уже на 5 сутки.
Лечебные упражнения можно начинать с 7 дня, выполняя сгибание стопы в подошве. Постепенно объём движений увеличивают до максимально возможного. Дополнительно назначается массаж стоп и голеней, аппликации озокерита. В дальнейшем рекомендовано продолжать упражнения, а также использовать ортопедическую обувь и стельки-супинаторы.
Перелом таранной кости
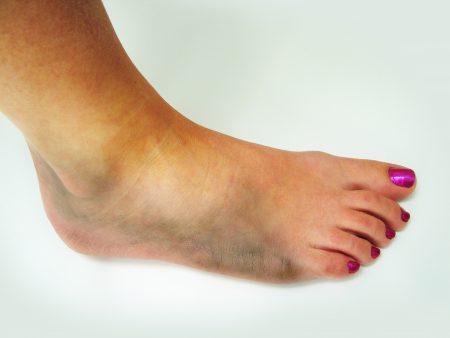
Этот перелом голеностопного сустава редко встречается одиночно – характерно сочетание с переломами костей голени и бедра. Он возникает при автомобильных авариях, падениях на прямые ноги, ударе тяжелыми предметами по согнутому колену.
Трещины могут появляться в передней, центральной или задней части кости. Их возникновение зависит от чрезмерного разгибания в стопе, или, напротив, сгибания. Этот перелом часто осложняется подвывихом и сдавлением сосудов, проходящих рядом. Нарушение кровотока приводит к гибели окружающих тканей.
Являются специфичными и даже без рентгенологического исследования позволяют заподозрить перелом голеностопного сустава. К ним относятся:
При определении этих симптомов необходимо срочно обратиться за медицинской помощью, так как нарастающий отёк уменьшает приток крови к стопе.
Мероприятия первой помощи включают холод и покой.
- На место повреждения прикладывают пакет или грелку со льдом на 30–40 минут, предварительно обернув их полотенцем.
- Затем делают перекрещивающуюся повязку на стопу.
- Придается неподвижное положение конечности с помощью прикрепления досочек с 3 сторон на голень. Прочно закрепив их бинтом на ноге, необходимо отправиться в больницу.
Консервативные мероприятия отличаются – сопоставление не делают, а сразу выполняют наложение гипсовой повязки. Она тоже имеет свои особенности: очень точно моделируется по подошве и делается только до середины голени. Это направлено на профилактику плоскостопия после снятия гипса (через 3 месяца).
Реабилитация с использованием частичной нагрузки возможна только через 2 месяца. Начинают с физиотерапии и массажа. Спустя 4 недели начинают лечебные упражнения с постепенным увеличением нагрузки.
Повреждение голеностопного сустава
Переломы области голеностопа и сопутствующие смещения — довольно частое явление. Причина большинства из них — незначительная травма в результате вращения. Меньшая доля приходится на повреждения более серьезные, включая переломы берцовых костей, переломы пилона, которые возникают в результате значительного травмирующего воздействия, например падения с высоты или ДТП.
Пациент обычно подворачивает стопу в голеностопном суставе. Вначале сразу после травмы появляется боль, затем нарастает отек. Кровоподтеки вокруг голеностопа появляются чуть позже. Пациент отмечает невозможность опереться на ногу.
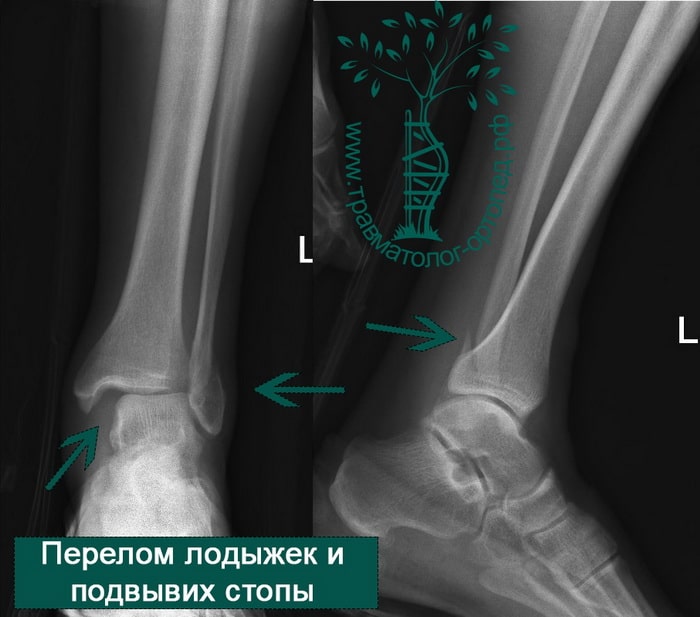
Человек спотыкается и падает. Обычно стопа оказывается фиксированной на поверхности, пока тело устремляется вперед. Голеностопный сустав подворачивается, и таранная кость смещается и/или ротируется в вилке голеностопного сустава, вызывая перелом одной или обеих лодыжек с повреждением или без повреждения связочного аппарата.
Упрощенно все переломы лодыжек можно разделить на три типа (A, B, C).
Тип А — это поперечные переломы малоберцовой кости ниже межберцового синдесмоза, возможно, сочетанные с косым переломом внутренней лодыжки.
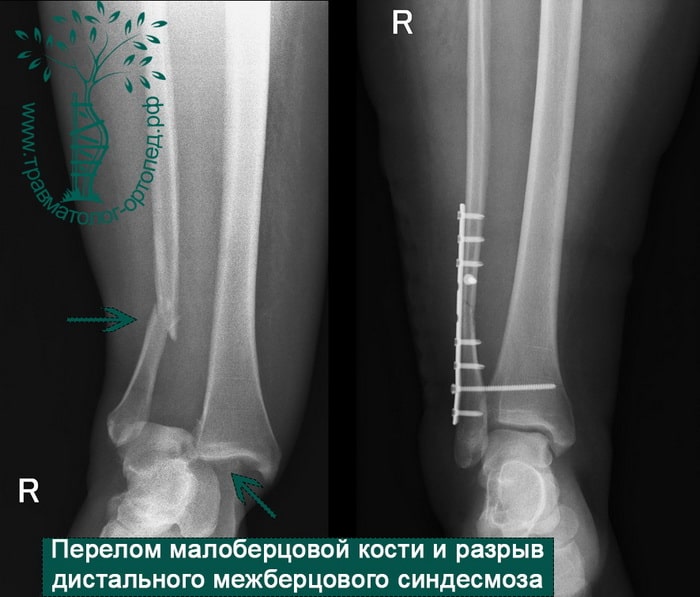
Тип В — это косые переломы малоберцовой кости на уровне синдесмоза; часто с отрывом с медиальной лодыжки или повреждением дельтовидной связки.
Тип С — наиболее серьезное повреждение, расположенное выше синдесмоза, которое свидетельствует об обязательном повреждении межберцовой связки и возможной травме межкостной мембраны.
Переломы области голеностопного сустава встречаются у спортсменов (лыжников, футболистов, альпинистов), а также у пожилых людей с остеопорозом.
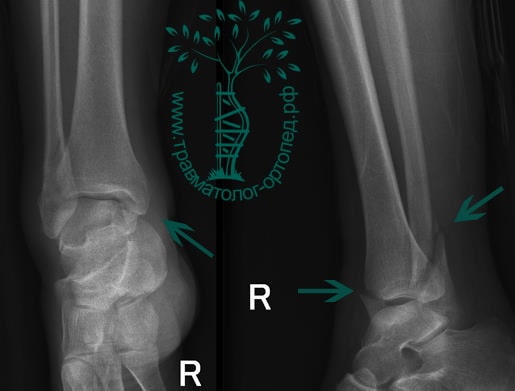
В анамнезе пациентов — резкое вращательное воздействие на стопу с последующей интенсивной болью и невозможностью стоять на ноге. Такая клиническая картина часто говорит о более серьезном повреждении, нежели просто растяжение. Сустав отечен, а деформация может быть выражена. Место болезненности клинически важно; если вовлечены обе лодыжки, необходимо заподозрить двойное повреждение (костное или мягкотканное).
Необходимо выполнить рентгенографию как минимум в трех проекциях: передней, боковой и косой. Уровень перелома отчетливо определяется на снимках. По рентгенограммам можно восстановить механизм травмы, а также спланировать и провести правильное лечение.
Отек обычно значительный и быстро нарастает, особенно при сильной травме. Если отек продолжает нарастать в течение нескольких часов, окончательная тактика откладывается на несколько дней. В то время конечность укладывается на возвышение, чтобы отек спадал. Это можно ускорить, активно работая стопой (также снижает риск тромбоза глубоких вен).
Переломы определяются на рентгенограммах, в отличие от повреждения связок. Однако и на рентгене опытный врач может увидеть косвенные признаки повреждения мягкотканных образований. К таким признакам относятся расширение межберцового расстояния, асимметрия суставной щели и смещение таранной кости.
Как и другие внутрисуставные повреждения, переломы области голеностопного сустава должны быть точно отрепонированы (вправлены) и зафиксированы в правильном положении на время сращения. Не устраненное смещение таранной кости или сохранившаяся ступенька на суставной поверхности ведет к увеличению нагрузки на голеностопный сустав и предрасполагает к артрозу.
Переломы области голеностопного сустава часто нестабильны и могут требовать операции.
Изолированный перелом типа А без смещения стабилен и нуждается в минимальной фиксации до срастания перелома плотным бандажом или брейсом, преимущественно для комфорта.
Переломы типа В и С без смещения являются нестабильными, поэтому чаще всего требуют оперативного лечения. Такие переломы лучше оперировать сразу после травмы до развития отека.
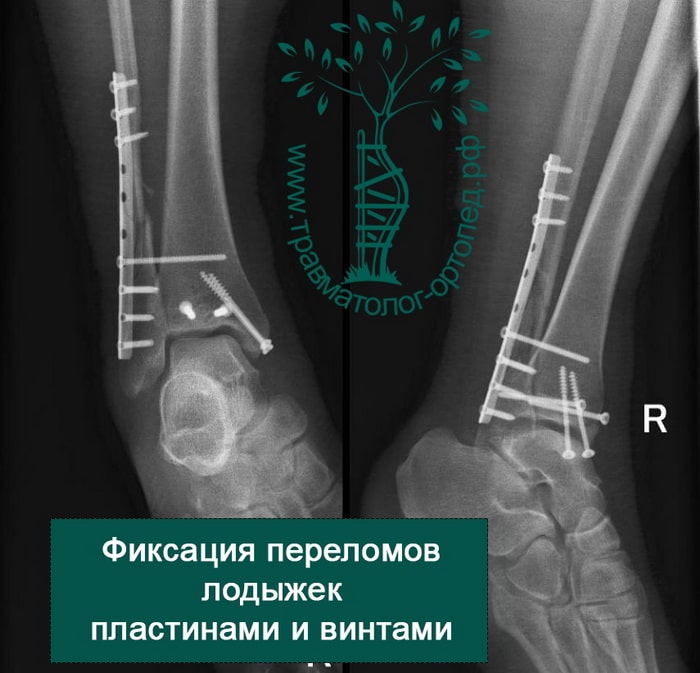
Восстановление поврежденных структур при внутрисуставных переломах со смещением — основная и наиболее важная задача для врача травматолога-ортопеда. При таких переломах необходимо оперативное вмешательство. Только внутренний фиксатор (пластина или винт) может обеспечить надежную фиксацию костных отломков в правильном положении.
После операции и металлоостеосинтеза перелома лодыжек наложение гипса не требуется. Пациент может выполнять активные движения в голеностопном суставе. Затем пациентов обучают ходить на костылях. Наступать полностью на ногу сразу после операции нельзя. Пациент передвигается на костылях с небольшой дозированной нагрузкой на конечность. Пластины и винты остаются внутри тела пациента до полного сращения переломов и окончательного ремоделирования костей.
Открытые переломы области голеностопного сустава представляют собой определенные трудности. Такие пациенты, особенно страдающие сахарным диабетом, находятся в зоне высокого риска по развитию некроза раны и присоединения инфекции.
Все открытые переломы лодыжек должны быть прооперированы. Если внутренний остеосинтез представляет угрозу из-за крупных ран и участков поражения мягких тканей, голеностоп временно может быть зафиксирован аппаратом наружной фиксации. По заживлению мягких тканей, как правило, выполняется операция, в ходе которой костные фрагменты соединяются пластинами и винтами в анатомически правильном положении.
Часто неправильное наложение и подгонка гипсовой повязки при переломах лодыжек может быть причиной проблем с кожей, вплоть до ее некроза. За гипсовой повязкой необходим особый контроль со стороны медицинского персонала, дабы избежать подобных осложнений.
При нарушении техники операции возможны такие осложнения, как не сращение перелома, развитие тугоподвижности в суставе и артроза голеностопа.
Артроз голеностопного сустава, как правило, развивается при неправильно сросшихся переломах, когда во время операции по каким-либо причинам не удалось поставить костные отломки на свои места.
На начальных стадиях артроз голеностопного сустава можно лечить консервативно, применяя обезболивающие и противовоспалительные препараты, а также вводить в полость сустава гиалуроновую кислоту и обогащенную тромбоцитами плазму (PRP). Когда такое лечение перестает приносить облегчение пациенту, требуется операция. В некоторых случаях можно обойтись малоинвазивными артроскопическими операциями по санации голеностопного сустава. Если же отмечаются быстрое нарастание болевых симптомов и ограничение подвижности в суставе, пациенту, скорее всего, потребуется проведение артродеза.
Тугоподвижность голеностопного сустава обычно является результатом небрежного обращения с мягкими тканями после операции. Кроме того, тугоподвижность в голеностопе нередко может быть следствием длительного ношения гипсовой повязки при консервативном лечении, а также отказа от лечебной физкультуры и физиолечения после ее снятия.
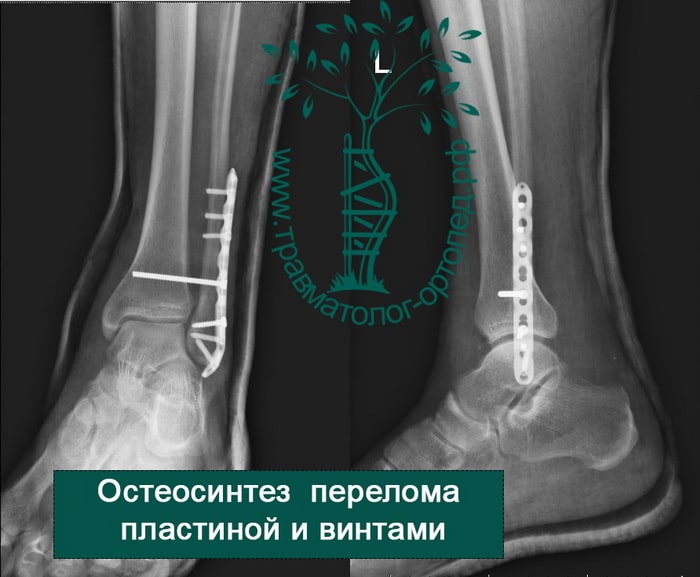
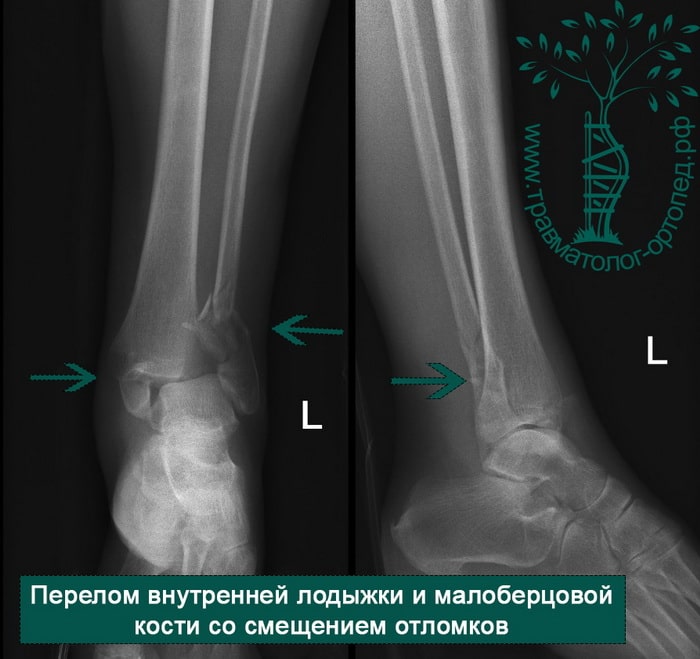
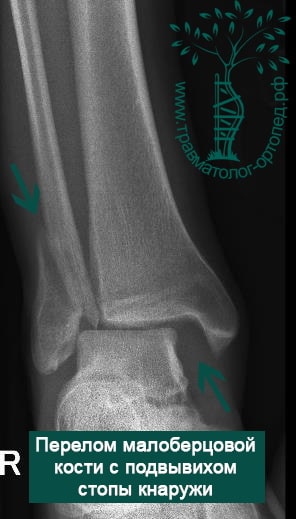
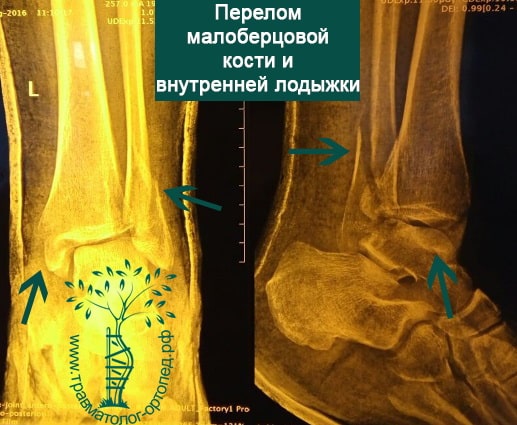
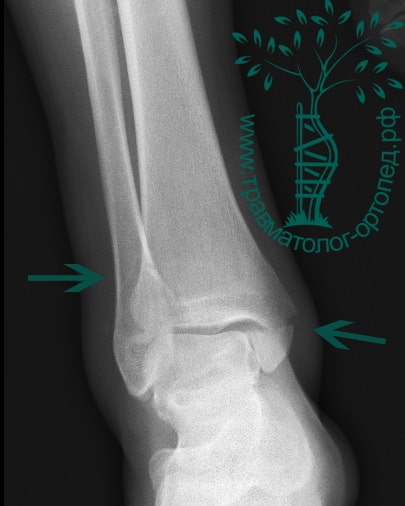
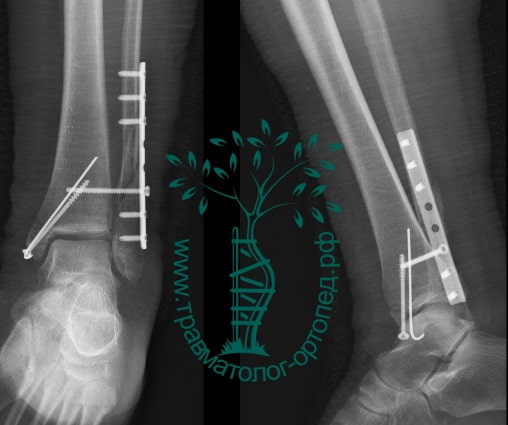
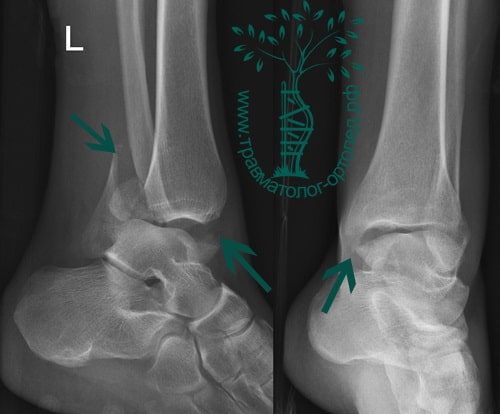
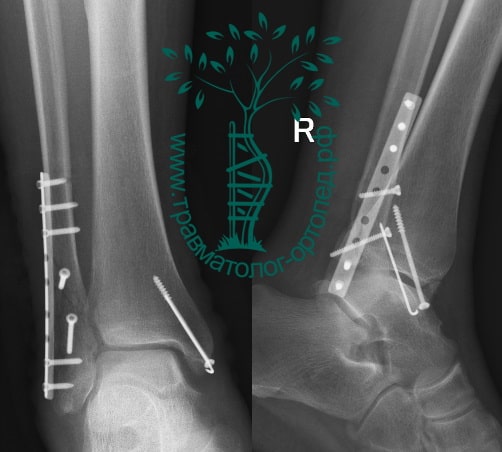
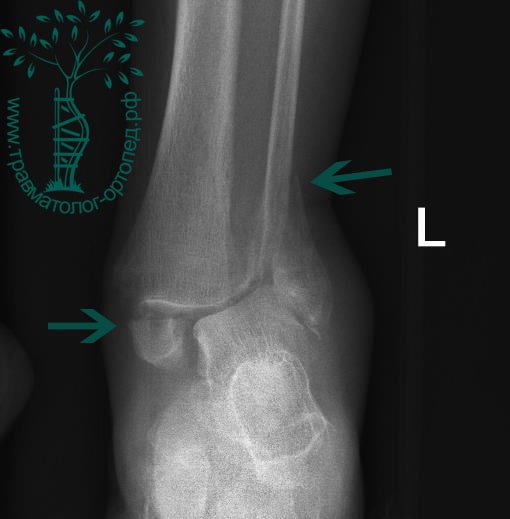
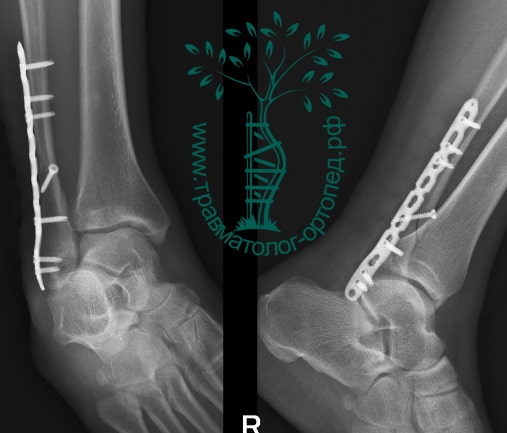
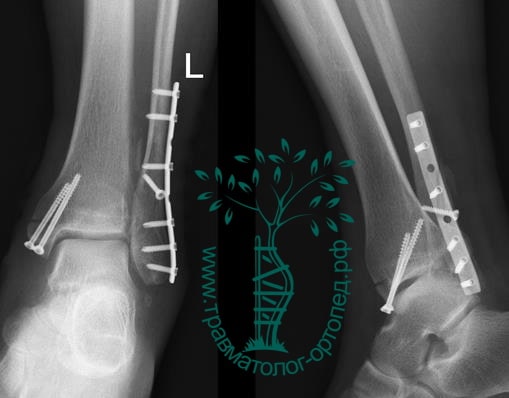
Пациентка, 54 года, подвернула левую ногу, когда выходила из автобуса. Вызвала скорую, доставлена в травматологический пункт, где была оказана первая помощь и наложена гипсовая лонгета. На третьи сутки с нарастающими болями обратилась в нашу клинику. Была осмотрена травматологом, на рентгенограммах, выполненных в нашей клинике, определялось полное смещение костных отломков лодыжки с подвывихом стопы кнаружи.
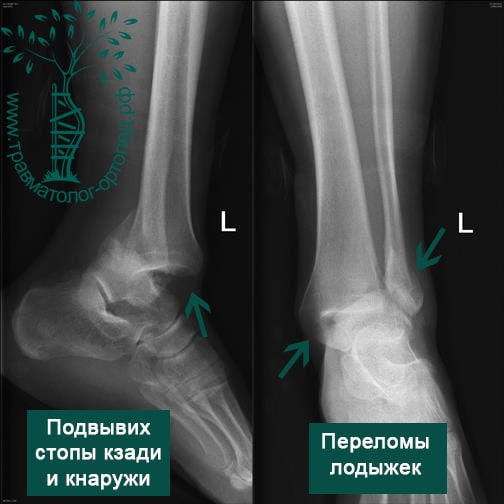
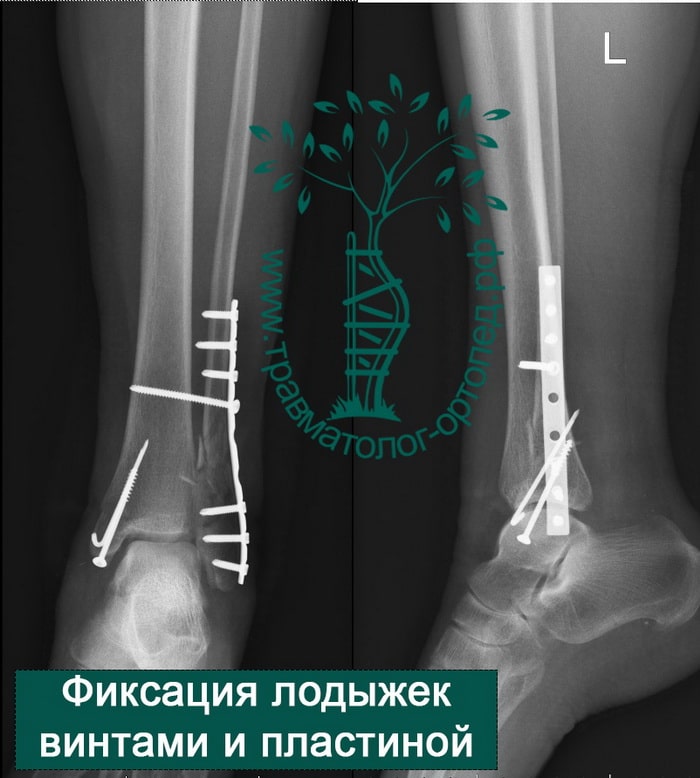
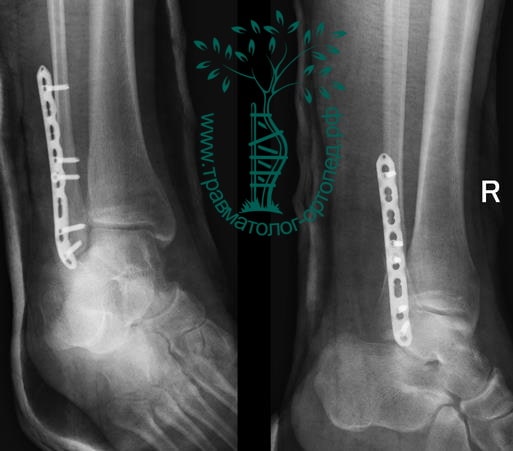
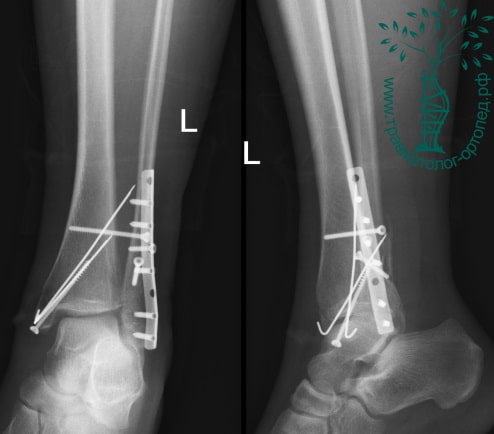
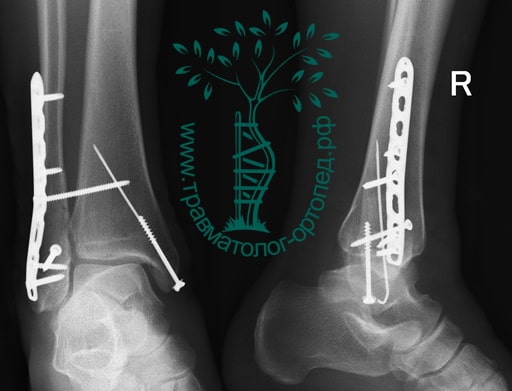
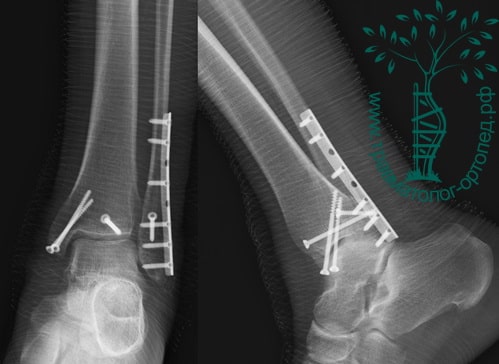
Вследствие давности травмы и развившихся осложнений операция была выполнена на седьмые сутки. Малоберцовая кость зафиксирована премоделированной пластиной, медиальная лодыжка – одним маллеолярным винтом и спицей.
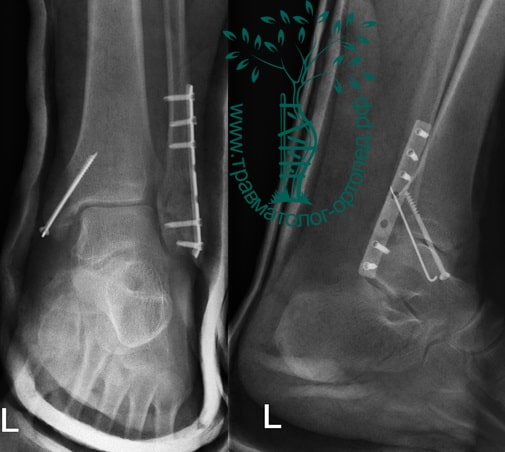
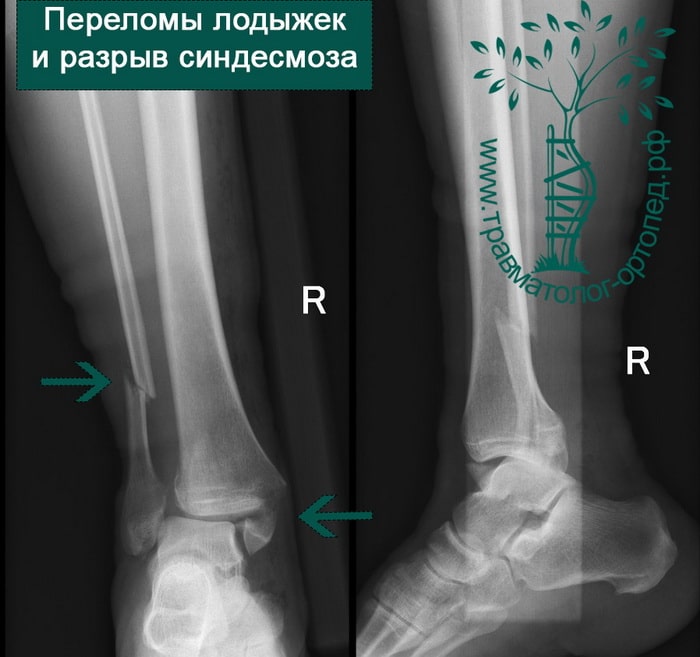
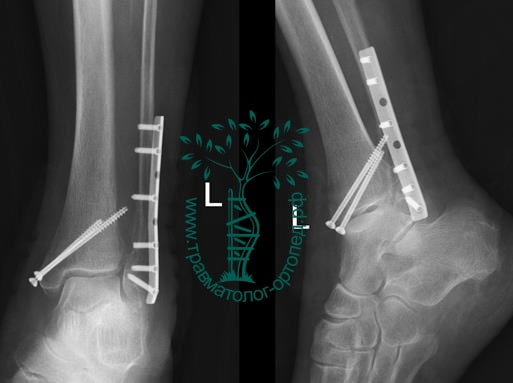
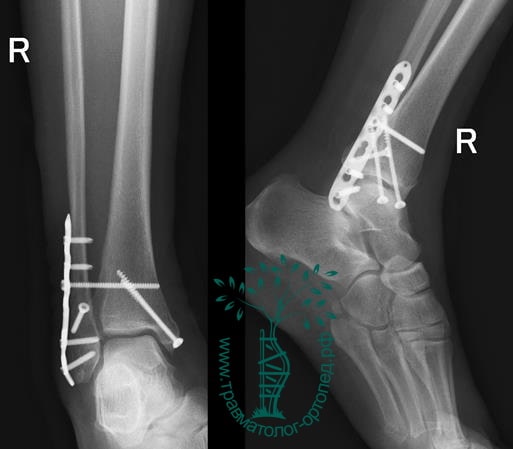
Пациент подготовлен к операции. Важно отметить, что идеальное время для её выполнения – первые 12 часов, в противном случае развивающийся отёк и воспалительная реакция вынуждают отложить хирургическое вмешательство на 5 – 7 дней, что ограничивает пациента в движении, усложняется операция, откладывается начало реабилитации.
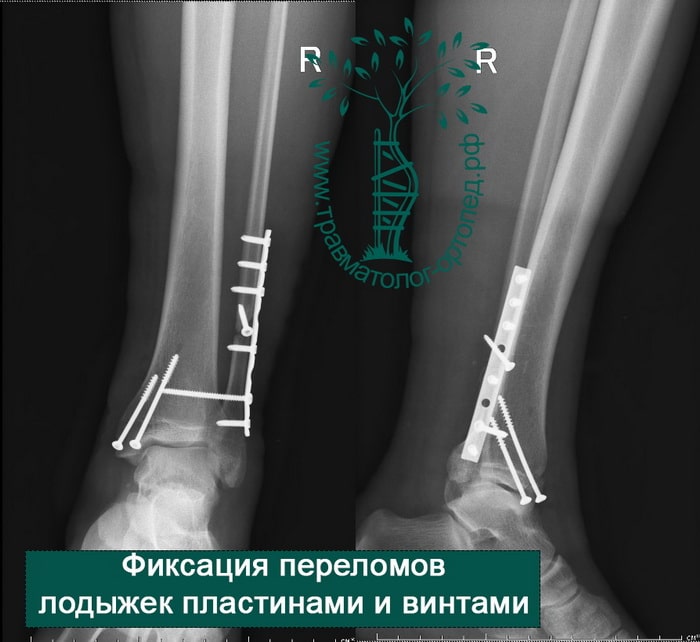
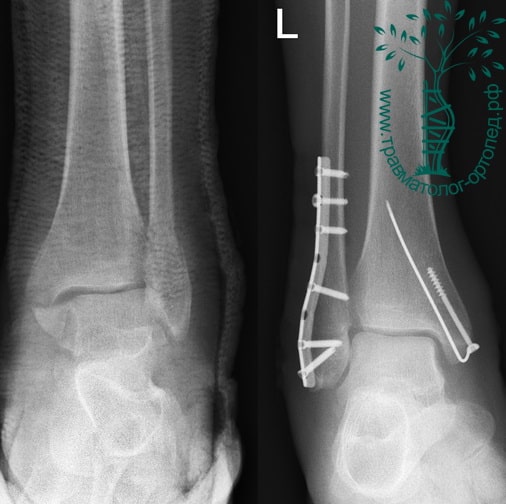
Через пять часов после получения травмы, до развития выраженного отека мягких тканей, выполнена операция. Восстановлена длинна малоберцовой кости и произведена её фиксация реконструктивной пластиной. Соотношение костей в межберцовом синдесмозе восстановлено, последний фиксирован позиционным винтом. Выполнен шов дельтовидной связки. Послеоперационный период без осложнений, выписан на четвёртые сутки.
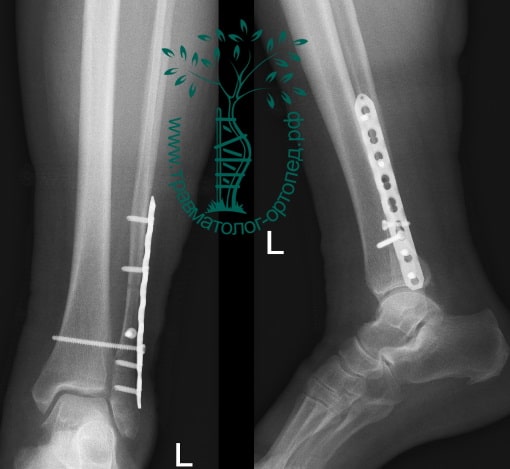
Рекомендована иммобилизация голеностопного сустава жестким ортезом в течение двух недель, ходьба без опоры на оперированную конечность в течение шести недель, с последующим дозированным увеличение нагрузки. Через десять недель пациент вернулся к труду.
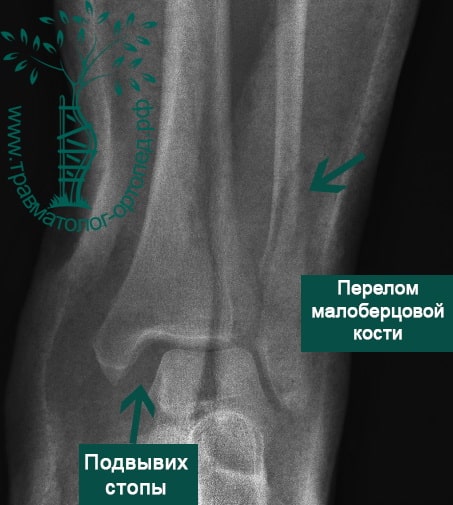
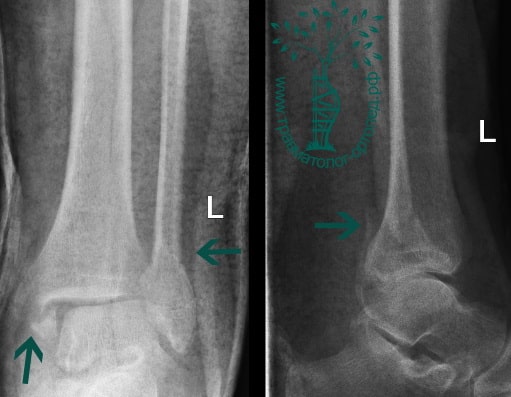
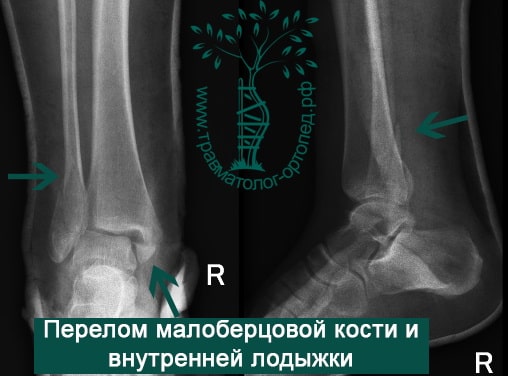
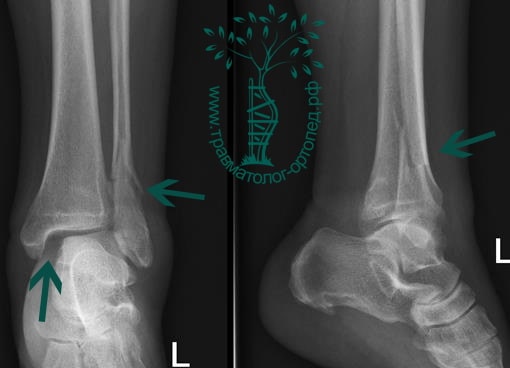
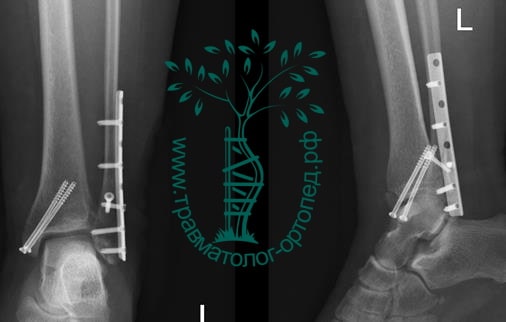
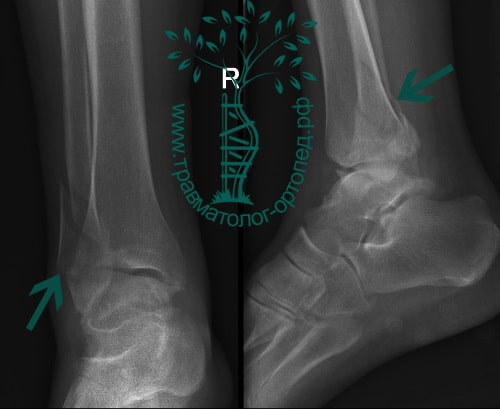
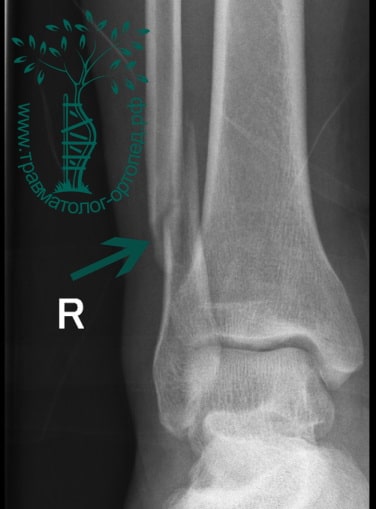
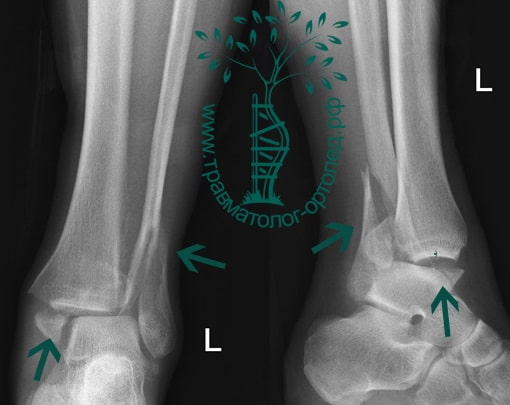
Пациент, 52 года, упал со стремянки, с высоты около 1,5 метров. Родственниками доставлен в нашу клинику. Осмотрен травматологом, выполнен рентген, диагностирован оскольчатый внутрисуставной перелом левой малоберцовой кости. После экстренных манипуляций выполнена компьютерная томография голеностопного сустава.
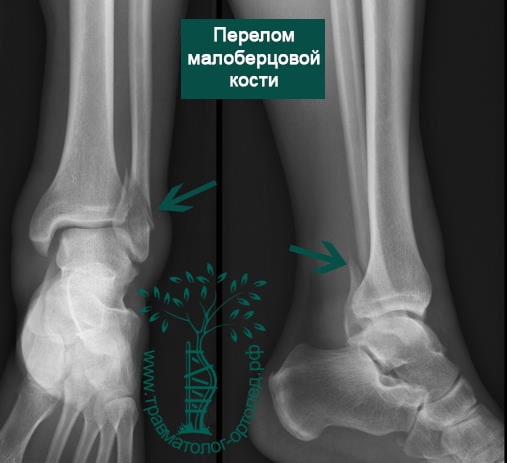
Согласно современным принципам лечения переломов, при всех внутрисуставных переломах необходимо выполнять КТ (компьютерную томографию). Исследование позволяет детализировать тип повреждения, провести тщательное предоперационное планирование и выбрать соответствующий металлофиксатор. Это требуется для того, чтобы максимально точно сопоставить все осколки и восстановить суставную поверхность.
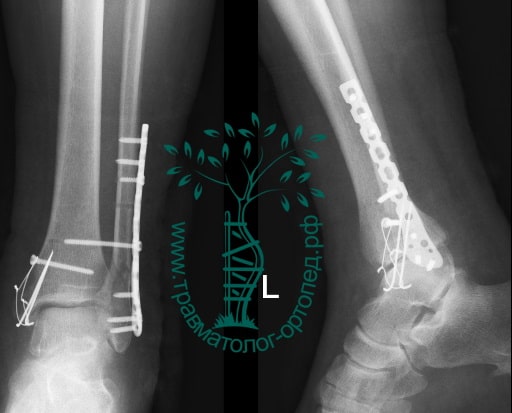
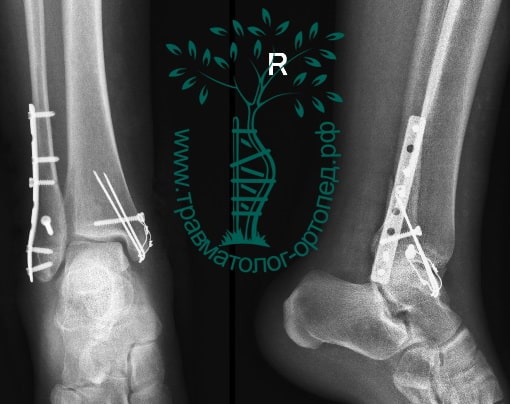
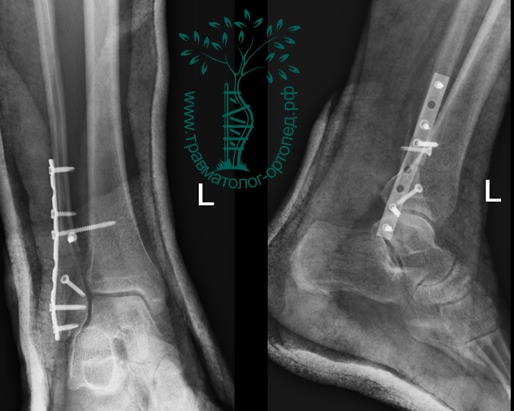
На восьмые сутки выполнен остеосинтез левой малоберцовой кости премоделированной реконструктивной пластиной из одного операционного доступа.
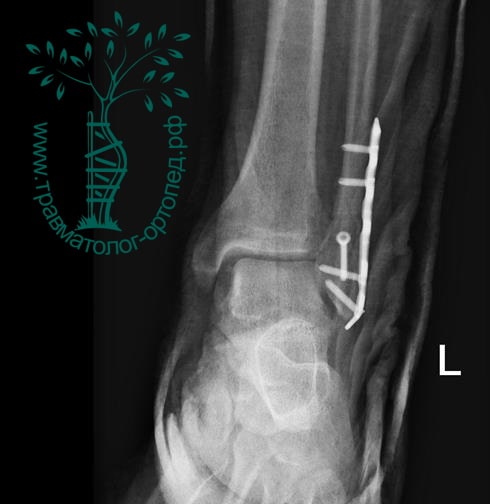
Через трое суток после операции пациент выписан из больницы с соответствующими рекомендациями.
Послеоперационный период без осложнений. Через четыре месяца вернулся к прежнему образу жизни.

- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов лодыжек — от 39500 рублей до 79500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Остеосинтеза переломов лодыжек пластинами и винтами
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Наложение полимерной повязки на голеностопный сустав – от 2500 до 3500 рублей в зависимости от сложности
- Консультация специалиста, к.м.н.
- Наложение гипсовой повязки
* В стоимость не входит материал и цена контрольной рентгенограммы
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Читайте также:


