Смещение кости на толщину кортикального слоя
- Форум врачей
- >Лечение
- >Хирургия
- >Травматология
- >Консультация травматолога, ортопеда
- Правила
- Просмотр новых публикаций
![]()
Подскажите что делать в моём случае?снимки внутри перелом 1,5мес. лангет,признаки консолидации.
- Группа: Гость
У меня косой перелом наружней лодыжки со смещением отломков на ширину кортикального слоя (не знаю правильно ли я написала это слово,подчерк не разобрать)перелом 1.01.2011,сегодня 16.02.2011.
Вопрос:
1.Нужны ли нагрузки на ногу?
2.Можно ли наступать на всю стопу ноги,без костылей,но с тростью?
3.Можно ли делать теплые вонночки для ноги с солью?
4.Врач говорит ещё 2 недели в лангетке,но разрабатывать нужно,так ли это?
5.Можно ли разрабатывать стопу вверх и вниз?
P.S. снимки от 16.02. левая нога,врач пишет признаки консолидации есть.
- Наверх of the page up there ^
![]()
Цитата![]()
Ответить
![]()
- Постоянный участник
![]()
![]()
![]()
разрабатывайте, нагрузку полную пока не давайте (лучше костыли, можно трость в ПРОТИВОПОЛОЖНОЙ перелому руке). наступайте в лонгете или жестком фиксаторе. двигаете, разрабатываете после теплых ванночек без большой нагрузки (большая нагрузка - это вес тела).
ваш возраст, вес?
кортикальный слой костей какой-то тонкий.
- Наверх of the page up there ^
![]()
Цитата![]()
Ответить
- Группа: Гость
Мне 28 лет, вес 58 кг.
"кортикальный слой тонкий" что это значит и ещё вопрос,возможны ли улучшения ближе к 1 марта.(начнётся сессия)
- Наверх of the page up there ^
![]()
Цитата![]()
Ответить
![]()
- Постоянный участник
![]()
![]()
![]()
белая полоска по наружном краю кости - компактная костная ткань.
обычно у молодых и физически активных этот слой по идее должен быть потолще.
ваш возраст, рост, вес?
к 1 марта будет улучшение, а к 8 - прогресс
- Наверх of the page up there ^
![]()
Цитата![]()
Ответить
- Группа: Гость
Спасибо за "прогресс", будем ждать.
P.S. а можно утолщить кортикальный слой кости,с помощью кальция?
- Наверх of the page up there ^
![]()
Цитата![]()
Ответить
![]()
- Постоянный участник
![]()
![]()
![]()
вы все еще верите в чудо-таблетку?
тогда к терапевту.
здоровое питание и регулярные физические нагрузки.
и в ответ на физическую нагрузку (а точнее для обеспечения возможности физической нагрузки) кость в свою очередь укрепится.
Учебная медицинская литература, онлайн-библиотека для учащихся в ВУЗах и для медицинских работников
Второй основной рентгенологический симптом перелома, а именно смещение отломков, имеет большее диагностическое значение, чем наличие линии перелома. Строго говоря, перелом кости может стать рентгенологически определяемым только в том случае, когда налицо смещение — хотя бы самое ничтожное, в пределах долей миллиметра.
Смещение отломков есть решающий практический признак перелома, ибо смещение в пределах одной кости мыслимо лишь при нарушенной целости этой кости. Правда, смещение может иметь место и при псевдартрозе, но отличие между свежим переломом и ложным суставом с элементарной легкостью проводится анамнестически, клинически и на основании других рентгенологических признаков. Поэтому и в тех случаях, где на рентгенограмме обнаруживается несомненное смещение отломков, а сама линия перелома не видна, диагноз перелома может считаться установленным без сомнений.
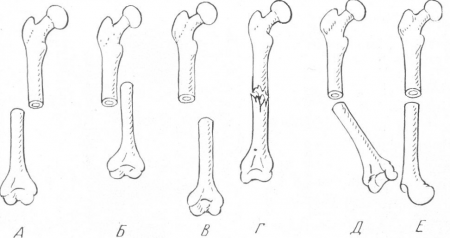
Рис. 18. Схема различных видов смещения отломков. А — боковое смещение; Б — продольное смещение с захождением отломков; В — продольное смещение с расхождением отломков; г— продольное смещение с вклинением отломков; Д — угловое смещение; Е — периферическое смещение.
Отломки могут сместиться в различных плоскостях (рис. 18), смещение может быть : А — боковое, Б, В, Г — продольное, причем в случае Б отломки могут заходить один задругой, В — расходиться и Г — вклиниться один в другой. Смещение может происходить Д — под углом (угловое смещение), и, наконец, Е — с поворотом по окружности, периферическое смещение.
Боковое смещение (рис. 18, А) происходит часто. Оно легко узнается на снимке по штыкообразному положению отломков, а при небольших степенях — по тому признаку, что прямая линия, проведенная через корковый слой одного из отломков, проходит за линию перелома либо по костномозговому каналу второго отломка — неполное боковое смещение, либо по мягким тканям, оставаясь параллельной длинной оси второго отломка — полное боковое смещение. Снимок дает правильное представление о степени бокового смещения только в том случае, когда плоскость смещения параллельна плоскости рентгеновской пленки, или, другими словами, когда центральный луч перпендикулярен к плоскости смещения. При обратных условиях небольшое боковое смещение остается просмотренным; значительное смещение еще может быть распознано, так как контуры отломка, лежащего ближе к пленке, резче, чем контуры другого отломка, стоящего ближе к аноду (рис. 19).
Рентгенологическая картина продольного смещения зависит в первую очередь от того, в каком направлении подлиннику кости смещены отломки — с расхождением, с захождением или с вклинением. Продольное смещение с захождением (рис. 18, Б) встречается довольно часто при переломах диафизов больших трубчатых костей. Рентгенологическое заключение безошибочно лишь в том случае, когда на снимке отломки лежат рядом. Если же снимок произведен в такой проекции,
что концы отломков расположены по ходу центрального луча один за другим, то их тени накладываются друг на друга, сливаются, происходит так называемая суперпозиция теней с увеличением интенсивности тени в 2 раза. Поэтому, имея перед собой один единственный подобный снимок цилиндрической кости, рентгенолог не может исключить вклинения отломков. При переломах плоских костей, например лопатки, суперпозиция отломков имеет большое диагностическое значение, так как сама линия перелома в виде просветления не видна, она дает только полоску затемнения, и смещение служит собственно единственным рентгенологическим симптомом перелома (рис. 20, 87).
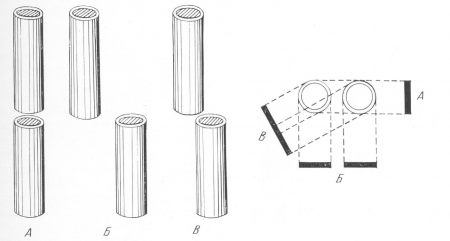
Рис. 19. Схема бокового смещения отломков в рентгеновском изображении. А — отломки смещены в плоскости, перпендикулярной к пленке; в этой проекции смещение рентгенологически не определяется; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает истинное представление о характере и степени смещения; В — промежуточное положение, неправильно ориентирующее исследователя.
Определение продольного смещения с расхождением отломков (см. рис. 18, В) — это всегда самая легкая задача для рентгенодиагностики. Этот вид смещения встречается редко, он характерен для переломов надколенной чашки, локтевого отростка локтевой кости, одного из вертелов бедра и различных костных выступов, к которым прикрепляются сильно сокращающиеся мышцы. Попадается диастаз отломков иногда и при переломах плечевой кости, где сказывается действие силы тяжести дистальной части конечности, или при применении слишком большого вытяжения. При любом обычном положении исследования рентгенограмма дает точное представление о степени смещения.
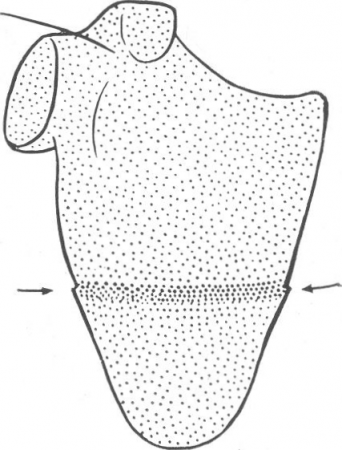
Рис. 20. Перелом лопатки. Продольное и боковое смещение с захождением отломков является единственным симптомом перелома. Линия перелома видна как полоска затемнения.
Вклиненные (вколоченные, импактированные, имплантированные) переломы (см. рис. 18, Г) встречаются главным образом близ суставных концов длинных трубчатых костей. Как правило, крепкий корковый слой диафиза врезывается в эпифизарное губчатое вещество, вызывая подчас большое разрушение костных балок. Типичные места для вклинения отломков — это шейка бедра, верхний конец плеча, дистальный эпифиз лучевой кости, проксимальный эпифиз первой пястной кости и т. д. Некоторые авторы, как, например, К. Ф. Вегнер, проводят резкую грань между „вклиненными” и „сколоченными” переломами; при вклиненном переломе один из отломков разрушен, расколот на несколько частей, при сколоченном же переломе непременным условием является шероховатая поверхность обоих отломков, вследствие чего отдельные зубцы и выступы сцепляются друг с другом, и отломки фиксированы.
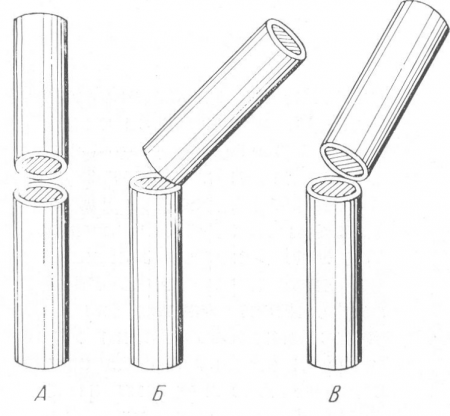
Рис. 21. Схема углового смещения отломков в рентгеновском изображении. А — отломки лежат в плоскости, перпендикулярной I? пленке; смещения не видно; Б — отломки смещены в плоскости, параллельной пленке; рентгенограмма дает правильное представление о характере и степени смещения; В — промежуточное положение, показывающее на рентгенограмме меньшее смещение, чем в действительности.
Вколоченные переломы могут представлять значительные трудности при клинической диагностике, так как основные симптомы перелома (подвижность в пределах кости, боли, нарушение функции, крепитация, припухлость и пр.) могут отсутствовать. Поэтому рентгенологическое исследование является здесь особенно ответственным. Рентгенодиагностика не трудна, если на снимке видна линия перелома или если имеется еще другое смещение, кроме вклинения, хотя бы и самое незначительное. Нередко, однако, линия перелома в губчатом веществе не видна, а всякое другое смещение отсутствует; в этих случаях распознавание вклиненного перелома и рентгеновыми лучами представляет нелегкую задачу. Единственным рентгенологическим симптомом вклинения может иногда служить деформация кости, как, например, варусная деформация при переломе шейки бедра.
Угловое смещение (см. рис. 18 ,Д) — это наиболее частый вид смещения, и он происходит при всевозможных переломах. Оси отломков образуют угол, величина которого колеблется в широких пределах, от нескольких градусов до почти прямого угла. Длинная ось одного из отломков, продолженная за линию перелома, при этом проходит мимо длинника другого отломка. Рентгенограмма дает истинное представление о направлении угла и о его размерах только в том случае (рис. 21), если центральный луч идет перпендикулярно к той плоскости, в которой лежат смещенные под углом отломки и которая параллельна плоскости пленки. Если же отломки лежат в плоскости центрального луча, то смещение под углом не видно совсем или же едва только намечается по одному вторичному признаку. Этот косвенный рентгенологический симптом выражается в том, что резкость контуров отломков нарастает по направлению к линии перелома, когда верхушка угла смотрит в сторону пленки, или же, наоборот, когда более резко контурируются в случае направления угла смещения вверх эпифизарные концы трубчатой кости. Таким образом, если на одном снимке определяется большое смещение под углом, а на втором снимке, произведенном в плоскости, перпендикулярной к плоскости первого снимка, углового смещения не видно совсем, то, значит, первый снимок показывает максимальную, т. е. истинную величину угла. Если же угловое смещение обнаруживается на обоих снимках, то рентгенограммы.
Если угловое смещение обнаруживается на обоих снимках, то рентгенограммы показывают промежуточную, какую-то среднюю степень смещения, и истинное смещение отломков на самом деле еще больше, чем это видно на каждой рентгенограмме в отдельности. Этот вид смещения всегда имеет важное клиническое значение, и даже небольшое угловое смещение, особенно вблизи суставов, должно быть в протоколе рентгенологического исследования подчеркнуто (рис. 22).
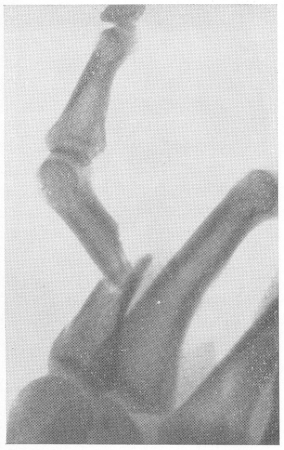
Рис. 22. Резко выраженное угловое смещение отломков при переломе диафиза основной фаланги одного из пальцев руки. Всякое угловое смещение, даже самое незначительное, требует исправления.
Смещение по периферии (рис. 18, Е), наконец, также встречается часто, почти при всех переломах конечностей, причем вокруг длинной оси конечности обычно поворачивается дистальный отломок. Таково, например, характерное периферическое смещение при переломах диафиза бедра, когда надколенник и передний конец стопы смотрят наружу, и поэтому по одному виду нижних конечностей на носилках под одеялом опытный травматолог правильно оценит положение. Рентгенодиагностика этого вида смещения является простым делом в том случае, если на снимке видны оба эпифизарных конца длинной трубчатой кости с характерными опознавательными образованиями; поворот кости обнаруживается по косому или боковому рисунку одного суставного конца кости при неизмененной картине другого эпифиза. Вообще, смещение по периферии легче узнать, если линия перелома находится вблизи сустава. Просматривается же этот, наиболее трудный для рентгенологического исследования вид смещения в том случае, если снимок произведен на небольшой пленке, захватывающей только небольшую область перелома, в особенности же если переломана трубчатая цилиндрическая кость. Поэтому в принципе прав Г. А. Зедгенидзе, когда он выставляет требование всегда производить рентгенологическое исследование при переломах костей так, чтобы на снимках были захвачены обязательно оба соседних с переломом сустава и прилегающие к ним кости, т. е. когда он распространяет на рентгенологическое исследование общеизвестный принцип фиксации отломков при их лечении. Периферическое смещение и степень его определяются клинически и проще и точнее, чем рентгенологически.
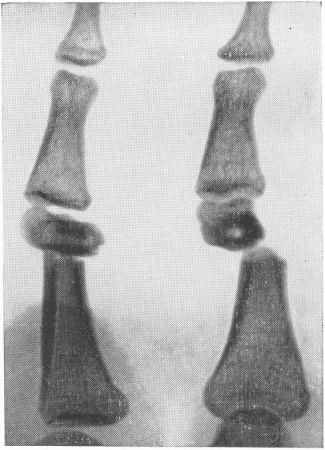
Рис. 23. Т-образное смещение отломков при поперечном переломе диафиза основной фаланги пальца руки.
Практически смещение отломков происходит при переломах не в одной плоскости, а в нескольких, т. е. имеется комбинация различных только что описанных элементарных видов смещения. Так, например, продольное смещение с захождением отломков невозможно без бокового смещения. При переломе диафиза может одновременно быть и боковое, и угловое, и продольное, и периферическое смещение отломков. Примером значительного комбинированного смещения может служить Т-образное смещение, когда один из отломков „сидит верхом”, т. е. своим корковым слоем упирается в конец другого отломка (рис. 23). Для типичных переломов в определенных местах костей в зависимости от механизма происхождения перелома и натяжения мышц, как известно, типичным является и характер смещения. Наиболее резкие смещения отломков наблюдаются при огнестрельных переломах. При описании смещения в заключении в каждом отдельном случае лучше не следует пользоваться словами „большое”, „небольшое”, „значительное” и пр.; здесь в особенности подобные выражения слишком субъективны и ведут к недоразумениям, поэтому необходимо давать точные цифры — число градусов, измеренное простым гониометром при угловом смещении, сантиметры и миллиметры при других видах, а также, само собой разумеется, направление смещения (в анатомических выражениях — дистально, в латеральном направлении и т. д.).
Для правильной оценки смещения отломков с клинических позиций голая рентгенологическая характеристика совершенно недостаточна. Рентгенолог должен вкладывать и в это дело, как во всех областях клинической рентгенодиагностики, компетентное знание клиники травматических повреждений. Ведь некоторые, совсем небольшие смещения при одних переломах могут давать очень плохие клинические исходы и поэтому обязательно требуют немедленного исправления, между тем как при других переломах грубые и бросающиеся в глаза смещения отломков относительно безразличны для будущей функции, поэтому вполне терпимы и исправлению совсем не подлежат.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Среди повреждений аппарата опоры и движения, переломы костей – одна из самых тяжелых травм, сопровождающихся длительной потерей трудоспособности, и являющаяся причиной высокого процента инвалидности.
Под переломом понимают полное нарушение целости кости с потерей статической и динамической функций.
Но бывают случаи, когда целостность кости не полностью нарушается и функция частично сохраняется. Такие переломы называют трещинами, надломами.
Переломы, трещины, надломы кости возникают чаще всего вследствие внезапного сильного действия внешних физических факторов. Они могут действовать непосредственно и опосредованно. Если перелом возникает на месте действия физического фактора, то такой механизм перелома называют прямым, если травматичный фактор действует на расстоянии от места перелома или как пара сил, то такой механизм перелома называют косвенным (чрезмерное сгибание, разгибание или действие силы на скручивание кости).
Кроме переломов травматического происхождения нередко возникают переломы вследствие поражения кости различными патологическими процессами: остеомиелитом, доброкачественными, злокачественными опухолями, метастазами, дисплазиями и др.. Патологический процесс постепенно разрушает кость и при малейшем напряжении, движении, даже во сне, возникает перелом. Такие переломы называются патологическими.
Травматические и патологические переломы в большинстве случаев бывают монофокальными, т.е. такими, которые возникают в одном месте. При политравмах, метастазах опухолей переломы возникают в двух местах (бифокальные) или трех и более – полифокальные. Переломы наблюдают в разных местах и на разных уровнях кости.
Учитывая анатомическое строение кости, выделяют переломы:
- диафизарные;
- метафизарные;
- эпифизарные.
Наиболее уязвимой зоной длинной кости является метафиз.
Это обусловлено следующими причинами:
Во-первых, метафиз является переходной зоной между диафизом и эпифизом, костная структура его образована спонгиозной тканью, нет такого крепкого кортикальной слоя, как диафиз.
Во-вторых, хотя эпифизы имеют подобную метафизам костную структуру, но они прочнее вследствие большей массы и большего количества костных трабекул. Кроме того, дополнительным укрепляющим фактором является капсула сустава, связки и сухожилия мышц.
Что касается диафиза, то он кроме естественной своей прочности, наличии кортикального слоя, тоже имеет дополнительный защитный фактор – мышцы. Мышцы смягчают, амортизируют удар, а при сокращении становятся еще и значительной преградой травмирующей силе.
В детском возрасте метафиз – это место ростковой зоны, которая легко разрывается при травмах и возникает частичное или полное смещение эпифиза. Такие травматические повреждения называют эпифизеолизами (полными или частичными). Когда при разрыве зоны роста одновременно отламывается фрагмент кости, такие повреждения называют остеоэпифизеолизами.
Эпифизарные переломы бывают преимущественно внутрисуставными. В детском возрасте костная ткань более эластична, упруга, надкостницы значительно толще, прочнее, поэтому переломы со смещением отломков встречаются реже, а чаще наблюдаются переломы по типу зеленой ветки.
Переломы костей могут быть:
- без смещения;
- с незначительным смещением отломков;
- с полным смещением отломков.
Смещение отломков может быть:
- в одной плоскости – фронтальной, сагиттальной или вертикальной;
- в двух плоскостях – фронтальной и сагиттальной;
- в трех плоскостях – фронтальной, сагиттальной и вертикальной.
В зависимости от характера смещения выделяют смещение отломков по:
- ширине;
- по длине;
- под углом;
- по периферии.
Смещение отломков и направление смещения их в первую очередь зависит от силы и направления действия травмирующего фактора, а также от биомеханики мышц. При прямом механизме перелома, когда травмирующий фактор действует спереди назад, дистальный отломок смещается в сагиттальной плоскости назад, когда сила действует сзади наперед, дистальный отломок смещается вперед.
Если удар приходится под углом извне заранее, то дистальный отломок смещается внутрь и вперед. Если на сегмент конечности действует пара сил с элементом скручивание внутрь (непрямой механизм), то дистальный отломок смещается по длине, ширине и ротируется внутрь. Такие смещения отломков считают первичными. После прекращения действия травмирующего фактора на смещение отломков действуют мышцы, прикрепляющиеся к отломкам.
Вследствие первичного смещения отломков теряется физиологическое равновесие мышц и происходит их сокращение, эластичная ретракция и эволюционно сильнейшая группа мышц приводит к вторичному смещению отломков.
Таким образом, смещение отломков зависит от направления действия травмирующей силы и сокращения мышц. Эластичная ретракция и рефлекторный травматический гипертонус мышц становится устойчивым и возникает, так сказать, мышечная контрактура отломков.
Учитывая, что смещение отломков чаще всего бывает многоплоскостным, рентгеновское исследование необходимо всегда проводить в двух проекциях, что позволяет объективно изучить соотношение отломков. В зависимости от места перелома и прикрепления к отломкам мышц возникают типичные смещения.
Так, при переломах локтевого отростка сокращения трехглавой мышцы плеча ведет к смещению проксимального отломка кверху; проксимальный отломок надколенника при переломе смещается под действием четырехглавой мышцы проксимально.
Для перелома бедренной кости в нижней трети характерно смещение дистального отломка назад вследствие ретракции икроножной мышцы, берет начало с задней поверхности мыщелков бедренной кости, а проксимальный отломок смещается вперед, образуя деформацию с углом, открытым вперед.
При таких переломах часто повреждается подколенная артерия. Для выбора правильной тактики и метода лечения необходимо знать не только механизм перелома, вид смещения отломков, но и характер перелома, то есть особенности направления и поверхности плоскости перелома.
В соответствии с характером плоскостей перелома, диафизарные, метафизарные и эпифизарные переломы разделяют на:
- поперечные;
- поперечно-косые;
- косые;
- винтообразные;
- многооскольчатые;
- разбитые;
- двойные.
Поперечные переломы возникают при прямом внезапном действии (толчок, удар) механического фактора перпендикулярно продольной оси кости. Если травмирующая сила действует под небольшим углом, возникают поперечно-косые переломы. Когда же значительная прямая травмирующая сила действует более продолжительно, то возникают многооскольчатые или осколочные переломы.
В случаях, когда травмирующая сила действует наружу (чрезмерное сгибание, разгибание) при фиксированном одном из концов сегмента конечности или в случае действия пары сил возникают косые переломы. Если же к этому присоединяется еще элемент скручивание сегмента, то возникает винтообразный перелом.
Если травмирующая сила действует по оси сегмента конечности или позвоночника, возникают компрессионные, осколочные переломы.
Таким образом, характер перелома при прямом или косвенном механизме действия травмирующей силы может быть самым разнообразным и зависит он от силы, формы, времени действия травмирующего фактора, анатомических особенностей места перелома, биомеханики мышц и суставов травмированной конечности.
Перелом наружной лодыжки без смещения отломков
Сильная боль в области сустава, из-за этой боли функция голени и стопы невозможна, но иногда больные могут передвигаться самостоятельно, опираясь на пяточную часть стопы. Осмотр выявляет припухлость, больше выраженную со стороны наружной лодыжки, лодыжка не контурируется. Пальпация выявляет наибольшую болезненность на 3-5 см выше верхушки наружной лодыжки. Сгибание и разгибание хотя и ограничены, но возможны, отведения и приведения стопы только пассивные, вызывают резкую боль. "Симптом иррадиации" выражен отчетливо.
Перелом наружной лодыжки со смещением
Клинические признаки и симптоматология этого перелома лодыжки соответствуют предыдущему повреждению, однако отек в области наружной лодыжки, кровоизлияния и боль могут быть выражены более резко.
Перелом внутренней лодыжки без смещения
Жалобы на боль в голеностопном суставе, больше на внутренней его поверхности. Функция голени и стопы невозможна из-за боли, но иногда больные передвигаются, опираясь на пяточную область или наружный отдел стопы. Сгибание и разгибание значительно ограничены, но особенно ограничены или невозможны из-за боли приведение и отведение стопы. Область голеностопного сустава отечная. Наибольшая отечность в области внутренней лодыжки. Контуры ее сглажены, здесь же может быть обширное кровоизлияние багрово-темного цвета. При пальпации наибольшая болезненность в области внутренней лодыжки.
Перелом внутренней лодыжки со смещением отломков
Жалобы, клинические проявления и симптомы повреждения соответствуют предыдущему повреждению. Но при пальпации внутренней лодыжки при пронапионно-абдукционном механизме травмы может определяться острый край большеберцовой кости у основания лодыжки и смещенная книзу лодыжка.
Перелом обеих лодыжек без смещения
Жалобы на боль в области голеностопного сустава. Функция голени и стопы нарушена, на ногу больные наступать не могут; движения: сгибание, разгибание, отведение и приведение стопы резко ограничены из-за болей, особенно активные. Область голеностопного сустава отечная, контуры лодыжек сглажены, обширные багрово-синие кровоизлияния в области лодыжек, стопа в умеренном сгибании. Пальпация выявляет сильную болезненность, особенно в области лодыжек, определяется "симптом иррадиации".
Перелом обеих лодыжек со смещением отломков
Клиническая картина и симптомы этого перелома соответствуют симптоматологии предыдущего повреждения. При пальпации внутренней лодыжки при пронационно-абдукционном механизме травмы может определяться острый край большеберцовой кости у основания лодыжки и смещенная книзу лодыжка.
Переломы лодыжек со смещением отломков и подвывихом или вывихом стопы
- Перелом наружной лодыжки со смещением отломков (разрыв дельтовидной связки) и подвывихом или вывихом стопы кнаружи.
Жалобы на боли в области голеностопного сустава и невозможность наступить на ногу. Функция голени и стопы нарушена, активные и пассивные движения в голеностопном суставе невозможны. Значительный отек области сустава. Стопа смещена кнаружи, образуя с продольной осью голени угол, открытый кнаружи. При значительном смещении стопы кожа в области внутренней лодыжки натянута, пальпируется внутренняя лодыжка. Пальпация приводит к значительному усилению болей, особенно в области лодыжек.
- Перелом малоберцовой кости в нижней трети, разрыв межберцового синдесмоза, разрыв дельтовидной связки, центральный вывих стопы.
Жалобы больного на очень сильные боли в голеностопном суставе, невозможность движений в нем и невозможность наступить на ногу. При осмотре значительная деформация и отек области голеностопного сустава, распространяющийся на нижнюю треть голени. Поперечный диаметр голеностопного сустава (фронтальная плоскость) намного превосходит такой же диаметр здорового сустава. Стопа в положении сгибания. Нога укорочена по сравнению со здоровой. Кожа в области дистального конца внутренней лодыжки натянута и истончена. Активные и пассивные движения в суставе невозможны, "симптом иррадиации".
- Перелом обеих лодыжек со смещением отломков, подвывих или вывих стопы кнаружи.
Жалобы больных те же. При осмотре видна значительная деформация области голеностопного сустава, кровоизлияния в мягкие ткани на внутренней и наружной поверхностях голеностопного сустава. Стопа смещена и повернута кнаружи. Степень смещения стопы зависит от степени вывиха. Кожа в области внутренней лодыжки резко натянута, истончена, при пальпации определяется острый край большеберцовой кости. Здесь может быть и рана - вторично открытый перелом вследствие смещения стопы кнаружи и прокола кожи острым костным краем большеберцовой кости. Все движения в голеностопном суставе - сгибание, разгибание, а также отведение и приведение стопы вызывают резкую боль, "симптом иррадиации" положительный. Функция голени и стопы нарушена, опора на конечность невозможна.
- Перелом лодыжек со смещением, подвывих или вывих стопы кнутри.
Жалобы на сильную боль в области голеностопного сустава, невозможность наступить на ногу. При осмотре значительный отек и деформация области голеностопного сустава, стопа смещена кнутри и находится в варусном положении. В области наружной лодыжки кожа натянута. Движения в голеностопном суставе невозможны из-за болей. Значительные кровоизлияния по боковым поверхностям сустава, "симптом иррадиации", функция голени и стопы нарушена, опора на конечность невозможна.
- Перелом Дюпюитрена, перелом Мезоннева, перелом Фолъкмана. При этих переломах клиническая картина будет аналогична таковой при переломе лодыжек со смещением и подвывихом или вывихом стопы кнаружи. Стопа отклонена кнаружи, при этом стопа и голень образуют угол, открытый кнаружи. Очень значительный отек стопы. При переломах Дюпюитрена локальная болезненность может определяться в нижней трети малоберцовой кости, при переломе Мезоннева - в средней трети или верхней трети, а при переломе Фолькмана резкую боль может вызвать пальпация межберцового синдесмоза.
- Перелом Потта - перелом обеих лодыжек, заднего края большеберцовой кости, подвывих или вывих стопы кнаружи, кзади. Значительный отек и деформация области голеностопного сустава. Стопа повернута кнаружи и смещена кзади, находится в положении сгибания и кажется укороченной по сравнению со здоровой стопой. По передней поверхности голеностопного сустава под натянутой кожей определяется передне-нижний край большеберцовой кости. Кожа натянута и истончена в области внутренней лодыжки, где пальпируется острый край большеберцовой кости. "Симптом иррадиации". Функция голени и стопы (движения в голеностопном суставе и опора) полностью нарушена.
- Перелом Десто - перелом внутренней лодыжки, малоберцовой кости в нижней трети, перелом заднего края большеберцовой кости с возможным подвывихом или вывихом стопы кнаружи и кзади. Клиника и симптоматология этого повреждения аналогичны клинической картине при переломе Потта.
- Перелом лодыжек, перелом переднего края большеберцовой кости, подвывих, вывих стопы кпереди и кнутри. Значительный отек и деформация сустава. Стопа в положении разгибания, смещена кнутри и супинирована. При переднем вывихе стопы последняя кажется удлиненной по сравнению со здоровой стопой. Функция голени и стопы резко нарушена - движения в голеностопном суставе и опора на конечность невозможны.
Эпифизеолиз дистального конца голени
Жалобы на резкие боли в области голеностопного сустава. Деформация сустава зависит от наличия или отсутствия смещения эпифиза. Стопа смещена кнаружи при наружном смещении эпифиза, а кнутри - при его внутреннем смещении. Функция голени и стопы резко нарушена - движения в голеностопном суставе и опора на конечность невозможны.
Рентгенологическая диагностика переломов
Клиническая диагностика повреждений голеностопного сустава представляет известные трудности, так как большой отек, выраженные обширные подкожные гематомы могут маскировать переломы лодыжек со смещением, подвывихи и вывихи стопы. Поэтому рентгенологическое обследование является тем методом диагностики, который дает окончательное заключение о характере травмы - наличие перелома, смещение костных фрагментов, наличие диастаза в межберцовом сочленении, подвывих или вывих стопы.
Рентгенограммы должны быть выполнены в двух проекциях: передне-задней и боковой.
1. Перелом наружной лодыжки без смещения отломков.
В зависимости от механизма травмы различают два вида перелома лодыжки: косой (пронационно-абдукционный) и поперечный (супинационно-аддукционный).
Косой перелом наружной лодыжки.
- Передне-задняя проекция - линия перелома проходит косо или несколько винтообразно на уровне межберцового синдесмоза, но иногда не определяется или определяется очень нечетко.
- Боковая проекция - линия перелома обычно четко прослеживается и имеет направление снизу вверх и спереди назад. Поперечный перелом.
- Передне-задняя проекция - определяется поперечная линия перелома на уровне голеностопного сустава или несколько ниже.
- Боковая проекция - поперечная линия перелома проецируется на верхней поверхности таранной кости и может выявляться нечетко.
2. Перелом внутренней лодыжки без смешения отломков.
В зависимости от механизма травмы эти переломы лодыжки бывают двух видов - поперечные и косые (косо-вертикальные).
Поперечный перелом.
- Передне-задняя проекция - поперечная линия перелома проходит через основание лодыжки на уровне щели голеностопного сустава или несколько ниже.
- Боковая проекция - поперечная линия перелома проецируется на блок таранной кости и может не проявляться или быть очень нечеткой. Косые (косо-вертикальные) переломы.
- Передне-задняя проекция - линия прослеживается четко, идет вверх косо или вертикально от основания лодыжки через эпиметафиз большеберцовой кости.
- Боковая проекция - косая или косо-вертикальная линия перелома проецируется на эпиметафиз большеберцовой кости, прослеживается очень нечетко или
может быть не видна.
3. Перелом наружной лодыжки со смещением отломков.
Переломы лодыжки могут быть поперечные и косые.
Поперечный перелом.
- Передне-задняя проекция - поперечная линия перелома прослеживается на уровне суставной щели или несколько проксимальнее. Дистальный фрагмент смещен кнаружи и образует с осью малоберцовой кости открытый кнаружи угол.
- Боковая проекция - поперечная линия перелома проецируется на эпиметафиз большеберцовой кости, может быть нечеткой, дистальный фрагмент лодыжки смещен кзади.
4. Перелом внутренней лодыжки со смещением отломков.
Линия перелома лодыжки может быть поперечная или косая (косо-вертикальная), что зависит от механизма травмы.
Поперечный перелом лодыжки. - Передне-задняя рентгенограмма - линия перелома поперечная у основания большеберцовой кости, сломанная лодыжка смещается кнаружи под поперечный край большеберцовой кости.
- Боковая проекция - поперечный перелом лодыжки, сломанный фрагмент смещается вниз и кзади, между сломанной лодыжкой и основанием большеберцовой кости видна клиновидная щель с основанием кпереди. Косой (косо-вертикальный) перелом лодыжки. - Передне-задняя проекция - линия перелома имеет косое или косо-вертикальное направление от основания лодыжки у края суставной поверхности и проходит через эпиметафиз большеберцовой кости. Сломанный фрагмент смещен кнутри и кверху и образует с осью большеберцовой кости открытый внутрь угол.
- Боковая проекция - линия перелома внутренней лодыжки накладывается на нижний эпиметафиз большеберцовой кости вследствие смещения фрагмента кнутри и книзу. Уплотнение имеет форму треугольника с основанием у суставной щели.
5. Перелом обеих лодыжек со смещением отломков.
Рентгенологическая картина соответствует уже описанной рентгенологической картине перелома каждой лодыжки со смещением. Рентгенограмма в передне-задней проекции более информативна, так как хорошо видны линия перелома лодыжек и их смещение. Боковая рентгенограмма менее информативна, так как линии перелома и смещенные фрагменты накладываются на большеберцовую кость и блок таранной кости.
6. Центральный вывих стопы.
Наиболее информативна рентгенограмма в передне-задней проекции.
- Передне-задняя проекция - очень значительны расхождения дистальных концов большеберцовой и малоберцовой костей. Под дистальной суставной поверхностью большеберцовой кости таранной кости нет, она внедрена своей блоковидной поверхностью между разошедшимися концами берцовых костей.
Малоберцовая кость сломана в нижней трети с угловым смещением отломков, угол открыт кнаружи.
- Боковая проекция - щель голеностопного сустава не определяется, блок таранной кости накладывается на эпиметафиз большеберцовой кости. Перелом малоберцовой кости в нижней трети со смещением костных отломков по длине, ширине, под углом.
7. Перелом заднего края большеберцовой кости.
- Передне-задняя проекция - на дистальном эпиметафизе большеберцовой кости определяется линия перелома в виде треугольника, основанием которого является суставная поверхность кости. При смещении сломанного фрагмента линия перелома уплотненная.
- Боковая проекция - фрагмент заднего края имеет треугольную форму с основанием на суставной поверхности кости. Отколовшийся фрагмент может быть различных размеров: от кортикального слоя до 1/3 или 1/2 сагиттального диаметра большеберцовой кости. Смещается сломанный задний край вверх и кзади, образуя с диафизом большеберцовой кости открытый кзади угол.
Помнить! Если сломанный задний край большеберцовой кости составляет 1/3 ее диаметра, может произойти подвывих или вывих стопы кзади.
8. Перелом переднего края большеберцовой кости.
- Передне-задняя проекция - тень треугольного фрагмента накладывается на эпиметафиз большеберцовой кости, и линия перелома кажется уплотненной.
- Боковая проекция - определяет отколовшийся треугольный фрагмент переднего края большеберцовой кости, смещенный кпереди и кверху.
9. Перелом обеих лодыжек, подвывихи и вывихи стопы. Рентгенологическая картина перелома лодыжек указана выше.
Рентгенологические симптомы подвывихов и вывихов стопы кнаружи, кнутри, кзади и кпереди.
Подвывих или вывих стопы кнаружи.
- Передне-задняя проекция - таранная кость вместе с лодыжками смещена кнаружи, находится в положении пронации, щель голеностопного сустава имеет треугольную форму с основанием кнутри. Смещенная внутренняя лодыжка может находиться под суставной поверхностью большеберцовой кости. При вывихе стопы таранная кость располагается вне и выше суставной поверхности большеберцовой кости. Сломанные фрагменты лодыжек находятся вне связи с большеберцовой и малоберцовой костями.
- Боковая проекция - блок таранной кости проецируется на эпиметафиз большеберцовой кости на 2-3 см выше ее суставной поверхности.
Подвывих или вывих стопы кнутри.
- Передне-задняя проекция - таранная кость вместе с лодыжками смещена кнутри, находится в положении супинации, щель голеностопного сустава имеет треугольную форму с основанием кнаружи. При вывихе таранная кость расположена вне суставной поверхности большеберцовой кости, на ее внутренней поверхности под углом к последней 45° и больше, сломанная наружная лодыжка находится под суставной поверхностью большеберцовой кости.
- Боковая проекция - блок таранной кости проецируется на эпиметафиз большеберцовой кости на 2-3 см выше ее суставной поверхности.
Подвывих или вывих стопы кзади.
Подвывих или вывих стопы кзади редко бывает изолированным, обычно он сочетается с подвывихом или вывихом стопы кнаружи. Подвывих или вывих стопы кзади, как правило, сочетается с переломом заднего края большеберцовой кости, особенно если этот перелом составляет 1/3 и больше сагиттального диаметра суставного конца большеберцовой кости.
- Передне-задняя проекция - таранная кость смещена кнаружи вместе с лодыжками, суставная щель голеностопного сустава образует угол, открытый в медиальную сторону. При полном вывихе стопы кзади тень блоковидной поверхности таранной кости накладывается на эпиметафиз большеберцовой кости, и щель голеностопного сустава не прослеживается.
- Боковая проекция - стопа смещена кзади, нет конгруэнтности между суставными поверхностями большеберцовой кости и таранной кости, образуется угол, открытый кпереди.
При полном вывихе стопы кзади имеется полное разобщение суставных поверхностей большеберцовой и таранной костей, блоковидная поверхность таранной кости находится за большеберцовой костью и соприкасается только с концом сломанного фрагмента заднего края большеберцовой кости.
Подвывих или вывих стопы кпереди.
Подвывих или вывих стопы кпереди обычно сочетается с подвывихом или вывихом стопы кнутри, что связано с механизмом травмы - разгибание стопы, ее супинация и аддукция.
- Передне-задняя проекция - таранная кость смещена кнутри, суставная щель голеностопного сустава представляет угол, открытый внутрь. При полном вывихе стопы кпереди блок таранной кости наслаивается на эпиметафиз большеберцовой кости, что проявляется уплотнением костной структуры.
- Боковая проекция - таранная кость смещена кпереди и кверху, конгруэнтность суставных поверхностей нарушена, суставная щель может иметь треугольную форму с углом, открытым кзади. При полном вывихе стопы кпереди суставные поверхности большеберцовой кости и таранной кости разобщены, таранная кость находится кпереди от большеберцовой кости и смещена кверху вместе с фрагментом переднего края.
10. Эпифизеолиз дистального конца большеберцовой кости.
Студент и врач должны помнить, что в детском и подростковом возрасте прочность эпифиза меньше прочности связок голеностопного сустава.
- Передне-боковая проекция - эпифизарная щель сужена, форма ее изменена. При смещении эпифиза (чаще кзади и кнаружи) эпифиз смещается кнаружи. Между ним и метафизом может быть угол, открытый кнутри.
- Боковая проекция - эпифиз по отношению к метафизу, иногда с отломками заднего края последнего, смещен кзади и кверху. Смещение может составлять 1/2 сагиттального диаметра большеберцовой кости. Между метафизом и эпифизом имеется угол, открытый кпереди.
11. Разрыв дистального межберцового синдесмоза происходит при пронационно-абдукционном механизме травмы.
Разрываются передняя и задняя межберцовые связки и межкостная мембрана. Разрыв межберцового синдесмоза обычно возможен после разрыва дельтовидной связки или поперечного перелома внутренней лодыжки. Межберцовый синдесмоз всегда разорван при центральном вывихе стопы, переломах Дюпюитрена, Мезоннева, при переломе Десто. При переломе Фолькмана оторван фрагмент большеберцовой кости по ее наружной поверхности на уровне синдесмоза. Разрыв межберцового синдесмоза определяется на передне-задней рентгенограмме по расширению щели между большеберцовой и малоберцовой костями.
Воротников Александр Анатольевич, кандидат медицинских наук, доцент, заведующий кафедрой травматологии, ортопедии и ВПХ СтГМА,
Барабаш Юрий Анатольевич, доктор медицинских наук, профессор кафедры,
Апагуни Артур Эдуардович, кандидат медицинских наук,
Анисимов Игорь Николаевич, кандидат медицинских наук,
Мосиянц Вачаган Григорьевич, ассистент Еникеев Марат Рафаэлевич, ассистент.
Читайте также:





