Слабость от спондилеза может быть

















Согласно статистике ВОЗ, от различных заболеваний позвоночника страдают более 80 % населения планеты. Одной из распространенных серьезных болезней у людей старше 40 лет является спондилез. Это дегенеративная патология, характеризующаяся деформацией позвонков вследствие разрастания костной ткани. Зачастую спондилез возникает из-за отсутствия должного лечения остеохондроза. Он развивается постепенно и на первых этапах может протекать бессимптомно.
В большинстве случаев заболевание связано с возрастными изменениями позвоночника, изнашиванием костей и связок, что в конечном итоге приводит к образованию остеофитов — наростов из костной ткани. Развитию спондилеза способствуют:
- тяжелые физические нагрузки;
- генетическая предрасположенность;
- малоподвижный образ жизни;
- постоянные стрессы и нервные перенапряжения.
У 1/3 людей спондилез позвоночника развивается без каких-либо проявлений. Остальные пациенты ощущают острую боль в спине, груди или шее, в зависимости от типа патологии. Нередко неприятные ощущения могут переходить на конечности. Проанализировать симптомы и найти причины заболевания может только квалифицированный специалист после проведения обследования. Во время диагностики во внимание берутся такие проявления, как:
- ограничение подвижности;
- ощущение онемения или покалывания в спине;
- общая слабость, головокружение;
- низкий тонус мышц в руках и ногах.
Чаще всего боль при спондилезе усиливается при наклонах, ходьбе, физических нагрузках, длительном сидении или стоянии.
Для того чтобы понять, как лечить спондилез, необходимо точно выявить причину его появления. К ним относят:
- нарушения обмена веществ;
- искривления позвоночника;
- травмы и микротравмы;
- статические перегрузки.
Одной из наиболее частых причин, вследствие которой развивается спондилез позвоночника, является запущенный остеохондроз.
При появлении неприятных ощущений, которые могут сигнализировать о наличии спондилеза, следует отправиться к врачу-неврологу за помощью. Этот доктор проведет диагностику, после чего при необходимости направит на консультацию к другим специалистам. Пациенту может быть показано обследование эндокринолога, ортопеда, психотерапевта.
Неприятные ощущения, которые сопровождают заболевание, значительно снижают качество жизни. Чтобы снять сильную боль, необходимо соблюдать постельный режим, ограничить активность. Ни в коем случае нельзя поднимать тяжести и заниматься спортом. Кроме того, при лежании следует обеспечить правильную разгрузку позвоночника. Кровать должна быть достаточно жесткой, колени и шея — расправленными.
Специалисты строго не рекомендуют заниматься самолечением. При возникновении сильной боли следует как можно скорее обратиться в медицинское учреждение. Для снятия симптомов можно принять анальгетик.
Поскольку спондилез является хроническим дегенеративным заболеванием, его лечение заключается в первую очередь в снятии болевого синдрома, воспаления и предотвращении развития осложнений. Терапия, направленная на борьбу с болезнью, должна носить комплексный характер. Только в этом случае она является эффективной и может облегчить состояние больного, у которого наблюдается спондилез позвоночника. Лечение носит продолжительный характер и включает в себя:
- прием медикаментов (противовоспалительных и обезболивающих);
- физиотерапевтические процедуры (массаж, рефлексотерапию, иглоукалывание, электрофорез, ударно-волновую терапию);
- мануальную терапию;
- лечебную физкультуру.
Некоторым пациентам назначают ношение специального ортопедического корсета. Это позволяет снизить нагрузку на позвоночник и тем самым предотвратить дальнейшие дегенеративные изменения.
Важно знать, что лечение спондилеза не должно включать в себя активную гимнастику, интенсивный массаж. Следует избегать процедур, способствующих вытягиванию позвоночника. Такая терапия может только усугубить ситуацию. При наличии выраженной симптоматики, грыж, спинального стеноза или отсутствия эффекта от консервативного лечения больным назначают хирургическое вмешательство.
Обследование при подозрении на спондилез позвоночника проводится неврологом. Оно начинается с осмотра, анализа жалоб и анамнеза. Данные, полученные на этом этапе, являются чрезвычайно важными для постановки диагноза. Они позволяют определить область поражения и предварительно судить о стадии развития болезни. Диагностика также может включать в себя:
- рентгенографию;
- КТ и МРТ;
- ЭНМГ (назначают при подозрении на наличие повреждений нервов).
Нередко пациентам назначают сдачу общих анализов крови, мочи. В сложных случаях может потребоваться консультация специалистов из других областей медицины.
При отсутствии эффективного лечения у пациентов могут развиться серьезные осложнения. К ним относят:
- появление межпозвоночных грыж;
- стеноз позвоночного канала;
- недержание мочи и кала;
- атрофию мышц.
У некоторых больных наблюдается паралич конечностей. При наличии таких осложнений единственным способом борьбы с болезнью является хирургическое вмешательство.
Чтобы не допустить развитие заболевания, специалисты рекомендуют вести активный образ жизни, заниматься спортом. Профилактика спондилеза также подразумевает:
- исключение статических нагрузок;
- соблюдение правильного питания;
- своевременное обращение к врачам при малейших болях в позвоночнике.
Людям, у которых есть генетическая предрасположенность к развитию спондилеза, стоит избегать тяжелых физических нагрузок, стрессов и переохлаждений. Тем, у кого сидячая работа, следует в течение дня делать разминки, гулять пешком.
Спондилез поясничного отдела – это дегенеративная патология, которая в большей степени поражает пациентов в возрасте 35 – 40 лет. У более молодых пациентов спондилез поясничного отдела позвоночника встречается редко. Чаще всего в молодом возрасте это заболевание носит посттравматический характер.
Давайте разберемся для начала, что такое деформирующий спондилез поясничного отдела и каким образом он формируется. Итак, позвоночный столб состоит из отдельных тел позвонков. В поясничном отделе их пять. Они обладают массивными телами, дугообразными и остистыми отростками. Тело позвонка вместе с дугообразными отростками формирует овальное отверстие спинномозгового канала. Внутри находится спинной мозг, от которого отходят корешковые парные нервы. Они ветвятся, формируют пояснично-крестцовое нервное сплетение и отвечают за иннервацию тканей нижних конечностей, органов брюшной полости и малого таза.
Тела позвонков между собой разделяют хрящевые межпозвоночные диски. Их основная функция – обеспечение защиты корешковых нервов от компрессионного давления со стороны теле позвонков. Вторичная функция – распределение амортизационной нагрузки от движения тела по всему позвоночному столбу. Частично амортизационная нагрузка снижается за счет присутствия физиологических изгибов позвоночного столба.
Межпозвоночный диск состоит из плотной хрящевой оболочки (фиброзного кольца) и внутреннего студенистого тела (пульпозного ядра). Собственной кровеносной сети у межпозвоночного диска нет. Он получает питание диффузным путем при обмене жидкостями с замыкательной пластинкой, которая располагается между ним и телом позвонка. Частично диффузное питание межпозвоночных дисков обеспечивается паравертебральным мышцами.
Оказываемое повышенное давление на позвоночный столб, например при избыточной массе тела или тяжелом физическом труде, приводит к тому, что замыкательные пластинки склерозируются и утрачивают способность обеспечивать питание хрящевой ткани фиброзного кольца. Оно обезвоживается, покрывается сеточкой тонких трещин. Они заполняются отложениями солей кальция. В результате межпозвоночный диск утрачивает способность получать диффузное питание при обмене жидкостями с окружающими паравертебральным мышцами.
Начинается забор жидкости из расположенного внутри фиброзного кольца пульпозного ядра. Оно утрачивает свою массу и не может поддерживать нормальную высоту диска. Она снижается и диагностируется стадия протрузии. Уже на этой стадии может начать развиваться спондилез за счет отложения солей кальция по краям тел позвонков.
Деформирующий спондилез поясничного отдела позвоночника – это присутствие многочисленных остеофитов по краевым поверхностям тел позвонков. Они затрудняют подвижность, травмируют окружающие мягкие ткани и вызывают сильный болевой синдром. Диагностировать патологию достаточно легко. Необходимо сделать рентгенографический снимок поясничного отдела позвоночника в нескольких проекциях.
Причины спондилеза поясничного отдела позвоночника
На сегодняшний день считается, что спондилез вызывает остеохондроз поясничного отдела позвоночника. О том, как развиваются дегенеративные дистрофические изменения в межпозвоночных дисках, описали выше.
Сейчас рассмотрим, как связаны между собой остеохондроз и спондилез поясничного отдела позвоночника в разрезе факторов риска развития обоих заболеваний. Установленный факт – эти патологии не развиваются у людей, которые исключают из своей жизни следующие факторы риска:
- избыточная масса тела – каждый лишний килограмм создает колоссальное давление на замыкательные пластинки, осуществляющие диффузное питание хрящевых тканей фиброзного кольца межпозвоночного диска;
- недостаточное употребление чистой питьевой воды в сутки – провоцирует снижение кровотока и ухудшает реологические свойства крови;
- курение и употребление алкогольных напитков – приводит к резкому сужению кровеносных сосудов и прекращает полноценное диффузное питание хрящевой ткани позвоночного столба;
- тяжелые физические нагрузки без предварительно предпринятых мер безопасности;
- неправильная организация своего спального или рабочего места так, что на мышцы спины оказывается повышенная компенсаторная нагрузка;
- нарушение осанки или искривление позвоночного столба;
- дегенеративные заболевания крупных суставов нижних конечностей;
- неправильная постановка стопы, выражающаяся в плоскостопии или косолапости;
- неправильный выбор обуви, ношение высокого каблука женщинами и т.д.
Дегенеративный спондилез поясничного отдела может развиваться не только на фоне остеохондроза. Его потенциальными причинами могут стать:
- искривление позвоночника, при котором происходит частичное сближение отдельных тел позвонков, они соприкасаются, травмируются и на их поверхности формируются костные наросты (остеофиты);
- остеолиз, остеомаляция и остеопороз – состояния, при которых происходит разрежение костной ткани, могут формировать трещины и переломы тел позвонков с последующим образованием костных мозолей;
- нестабильность положения тел позвонков, их периодическое соскальзывание или смещение относительно друг друга;
- разрушение межпозвоночных суставов (унковертебральных, фасеточных, дугоотросчатых и т.д.);
- травматические воздействия (переломы, трещины, растяжения и разрывы связочной и сухожильной ткани);
- перекос костей таза;
- синдром короткой конечности;
- туберкулез, сифилис и другие инфекции, провоцирующие размягчение костной ткани.
Это далеко не полный перечень потенциальных причин развития спондилеза поясничного отдела позвоночного столба. Необходимо учитывать и некоторые индивидуальные факторы. Поэтому во время первичного приема опытный врач всегда расспросит пациента об условиях его жизни и труда, наследственности, привычках и других важных аспектах анамнеза. Не рекомендуется скрывать какие-то сведения, поскольку это может иметь чрезвычайно важное значение для разработки плана последующего лечения.
Степени спондилеза поясничного отдела позвоночника
В клинической диагностике выделяют четыре степени спондилеза поясничного отдела. Спондилез 1-ой степени поясничного отдела диагностируется крайне редко, поскольку он не дает абсолютно никаких дифференцированных от основного заболевания признаков. Пациент продолжает испытывать болезненность, характерную для остеохондроза. На рентгенографическом снимке спондилез 1 степени поясничного отдела позвоночника проявляется сближением тел позвонков и присутствием характерных сколов на них. Грубых костных наростов пока нет.
Спондилез 2-ой степени поясничного отдела проявляется скованность и нарушением подвижности в утренние часы. Но спустя 2-3 часа после пробуждения все неприятные ощущения проходят. В течение дня может беспокоить характерный хруст при резких движениях. В вечернее время происходит напряжение мышц спины и появляется ломота в пояснице. На рентгенографическом снимке при второй степени уже видны начальные проявления роста остеофитов. На этой стадии еще возможно проведение консервативного лечения без хирургической операции.
Третья и четвертая степень спондилеза характеризуется сращиванием соседних тел позвонков. Утрачивается подвижность в пораженном отделе. Страдают корешковые нервы. Зачастую этот процесс сопровождается радикулопатией.
Признаки и симптомы спондилеза поясничного отдела позвоночника
Первые признаки спондилеза поясничного отдела позвоночника проявляются на второй стадии развития заболевания. Это хруст в позвоночнике, боль и скованность движений. Эти признаки спондилеза поясничного отдела находят свое подтверждение при рентгенографическом обследовании позвоночного столба.
Очень часто симптомы спондилеза поясничного отдела сопровождаются неврологическими проявлениями:
- боль распространяется по ходу защемленного корешкового нерва и в зону, за иннервацию которой он отвечает;
- появляются участки снижения кожной чувствительности;
- постепенно развивается онемение;
- выпадают некоторые сухожильные рефлексы;
- начинается дистрофия мышечного волокна;
- появляются проблемы, связанные с недостаточной работоспособностью сосудистой стенки.
Клинические симптомы спондилеза поясничного отдела позвоночника на поздних стадиях – это неподвижность пораженного участка, невозможность совершать наклоны или повороты, постоянно присутствующая нестерпимая боль.
Перед тем, как лечить спондилез поясничного отдела позвоночника
Перед тем, как лечить спондилез поясничного отдела, необходимо провести тщательную дифференциальную диагностику. Рекомендуем обратиться на прием к вертебрологу или ортопеду. Эти специалисты смогут разобраться в причинах и последствиях данного патологического процесса и назначить эффективное консервативное лечение. Если нет возможности попасть на прием к этим врачам, то запишитесь к участковому терапевту или невропатологу.
Перед тем, как лечить спондилез поясничного отдела позвоночника, нужно установить причину его развития. Для этого назначается рентгенографическое исследование. Снимки позволяют увидеть наглядно образование остеофитов. Если этого сделать не удается, то рекомендуется проведение МРТ и КТ обследования. Также целесообразно провести анализ крови на ревмофакторы. Это позволит исключить ревматоидную природу образования анкилоза. В ряде случаев спондилез провоцируется болезнью Бехтерева и системной красной волчанкой. Для их лечения требуется применение гормональных препаратов, чтобы остановить аутоиммунный процесс воспаления.
Лечение спондилеза поясничного отдела позвоночника
Лечение спондилеза поясничного отдела на первой и второй стадии патологического процесса можно проводить консервативными методами. Официальная медицина предлагает использовать нестероидные противовоспалительные средства, миорелаксанты и хондропротекторы. Сразу отметим, что это исключительно симптоматическая терапия. Она позволяет на некоторое время избавиться от негативных проявлений патологии. Но само заболевание при этом продолжает развиваться.
Поэтому целесообразно использовать альтернативное лечение спондилеза поясничного отдела позвоночника, которое направлено на устранение причины развития заболевания и его последствий. С этой целью используется мануальная терапия, лечебная гимнастика и физкультура. Начинать лечение нужно с восстановления нормальной структуры позвоночного столба. Здесь может потребоваться вытяжение, остеопатия и массаж. Затем с помощью рефлексотерапии можно запустить процесс регенерации поврежденных тканей. Лечебная гимнастика и кинезиотерапия позволят укрепить мышечный каркас спины, снять спазм и восстановить диффузное питание хрящевой ткани межпозвоночных дисков. Также рекомендуется использовать физиопроцедуры, лазерное воздействие, электромиостимуляцию и многое другое.
Рекомендуем проводить лечение спондилеза поясничного отдела позвоночника в специализированных клиниках мануальной терапии.
Имеются противопоказания, необходима консультация специалиста.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
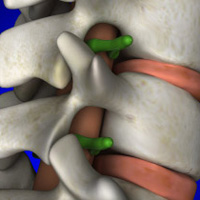
Спондилез может затрагивать все отделы позвоночника (шейный грудной поясничный),но наиболее распространенными является спондилез шейного и поясничного отделов позвоночника. Грудной спондилез часто не вызывает симптомов. При поясничный-крестцовом спондилезе происходит изменения не только в поясничном отделе позвоночнике, но также и в крестцовом отделе. Существует несколько медицинских терминов, которые по названию похожи на спондилез и поэтому их часто путают. Это такие термины как:
- спондилит: это воспаление одного или нескольких позвонков инфекционного(в том числе специфического генеза) или неинфекционного генеза (при таких воспалительных заболеваниях, как болезнь Бехтерева). Спондилит это совершенно другое заболевание, потому, что при спондилезе имеют место дегенеративные процессы, в то время как спондилит является воспалительным заболеванием
- спондилолиз: неполное развитие и формирование суставной части позвонка (pars interarticularis). Этот дефект предрасполагает к спондилолистезу из-за развития нестабильности двигательных сегментов
- спондилолистез: смещение вперед или назад тела позвонка по отношению к нижележащему позвонку. Например, передний спондилолистез L4 на L5 означает, что четвертый поясничного позвонок смещается вперед, по отношению к пятому позвонку. В результате меняется геометрия позвоночника.
- деформирующий спондилез: возникает вследствие роста остеофитов или костных мостиков вокруг деградирующего межпозвонкового диска (этот термин является практически синонимом термина спондилез).
- стеноз: сужение позвоночного канала. Это сужение позвоночного канала, которое ограничивает необходимое пространство для спинного мозга и нервов. Давление на спинной мозг и нервы из-за уменьшения спинномозгового канала может вызвать такие симптомы, как боль, онемение и покалывание.
Причины и факторы риска
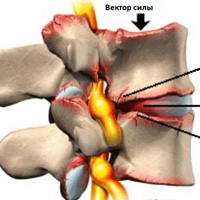
Спондилез является возрастным изменением позвоночника. С возрастом кости и связки в позвоночнике изнашиваются, что приводит к образованию костные разрастаний. Кроме того, межпозвонковые диски дегенерируют, ослабевают, что может приводить к формированию протрузий или грыж дисков. Причиной раннего спондилеза могут быть тяжелые физические нагрузки профессионального характера. Спондилез встречается достаточно часто. Первые симптомы могут появиться в возрасте от 20 до 50 лет. Более чем у 80% людей старше 40 лет имеются рентгенологические признаки спондилеза. Скорость развития спондилеза зависит как от генетических факторов, так и наличия травм или избыточных нагрузок на позвоночник.
Симптомы
У некоторых людей, спондилез является причиной болей в пояснице и шее из-за компрессии нервов. Компрессия нервов обусловлена грыжами дисков или остеофитами в фасеточных суставах, которые сужают пространство, где проходят нервы и возникает стеноз спинальный или фораминальный. Даже при небольших размерах грыж дисков, когда они не вызывают компрессию корешка, возможны местные воспалительные явления и ирритация нервных волокон. Кроме того, грыжи дисков могут оказывать давление на связки позвоночника и тем самым вызвать боль. При компрессии возникают условия для стимуляции роста сосудов и нервов, и это приводит к хроническому болевому синдрому. При болевом синдроме отдельные участки позвоночника пытаются компенсировать боль, и в результате возникают участки болезненности, мышечного спазма и появляются триггерные точки.
Симптомы спондилеза включают локализованную боль в области спондилеза, как правило, в пояснице или шее. Если грыжа межпозвоночного диска вызывает компрессию нерва, то боль может иррадиировать в конечности. Например, большие грыжи диска в поясничном отделе позвоночника могут приводить к компрессии нерва и вызывать боль, которая возникает в пояснице, а затем спускается вниз одну ногу и стопу. Такое состояние обычно называется пояснично-крестцовым радикулитом. Боль в спине из-за грыжи диска, как правило, усиливается при длительном стоянии, сидении, и наклоне вперед, и часто уменьшается при изменении положения тела и ходьбе. Боль в спине из-за артроза фасеточных суставов, как правило, усиливается при ходьбе и стоянии, и уменьшается при выпрямлении туловища. При компрессии нерва могут быть онемение и покалывание. При сильной компрессии нервов могут появиться мышечная слабость в конечности. Если грыжа диска оказывает давление на спинной мозг, это может привести к повреждению спинного мозга (миелопатии). Симптомы миелопатии включают онемение, покалывание и мышечную слабость. Например, большая грыжа межпозвоночного диска в шейном отделе позвоночника может привести к шейной миелопатии, в результате чего появляются такие симптомы, как онемение, покалывание, слабость в руках и, возможно, в ногах. Как правило, пациенты со спондилезом уже контактировали с врачами, так как рентгенография КТ или МРТ хорошо визуализируют характерные для этого заболевания изменения в позвоночнике. Поводом же для обязательного визита к врачу являются следующие причины:
- Отсутствие эффекта от назначенного лечения
- Наличие признаков острой дисфункции нерва (например, слабость в одной или нескольких конечностей)
- Нарушения функции мочевого пузыря или кишечника, на фоне острой боли в пояснице или шее, указывают на серьезные нарушения функций нервов и требуют госпитализации
- Онемение в паховой области, или в седалищной зоне может указывать на серьезные дисфункции нервных структур и также требует незамедлительной госпитализации.
Диагностика
Диагностика спондилеза производится с помощью радиологических методов, таких как обзорная рентгенография, МРТ или КТ. Рентгенография позволяет визуализировать остеофиты, утолщение суставов и уменьшение расстояния между позвонками. КТ позвоночника в состоянии визуализировать позвоночник более детально и позволяет диагностировать сужение позвоночного канала (стеноз) при его наличии. МРТ исследование является наиболее информативным и позволяет визуализировать мягкие ткани (диски, связки,нервы) и диагностировать наличие компрессии нервных структур, что нередко позволяет выяснить истинную причину болей при спондилезе.
При подозрении на повреждение нервов может быть назначена ЭНМГ, которая позволит определить степень повреждения нервного волокна и нарушения проводимости. Иногда для уточнения диагноза может назначено радиоизотопное сканирование, основанное на разной степени поглощения радиоактивного материала тканями с разным метаболизмом (например, при воспалении или опухоли в костной ткани будет избирательно аномально накапливаться больше радиоизотопа).
Лечение
В настоящее время не существует лечения, которое в состоянии повернуть вспять спондилез потому, что он является дегенеративным процессом. Лечение спондилеза заключается в лечение симптомов, таких как боль в пояснице или шее и аналогично таковому при лечении остеохондроза.
Медикаментозное лечение. Медикаментов, достоверно останавливающих дегенеративный процесс в позвоночнике, пока не существует. При болевом синдроме, как правило, широко используются препараты группы НПВС и миорелаксанты. Нестероидные противовоспалительные препараты могут быть очень эффективны в купировании болей в пояснице в и шее, связанных со спондилезом (ибупрофен, мовалис, напроксен). Миорелаксанты, такие как, циклобензаприн (Флексерил) и тизанидин (Занафлекс) помогают достоверно уменьшить мышечный спазм, связанный со спондилезом. При сильных болях могут быть использованы такие анальгетики, как траматодол или же препараты наркотической группы.
При хронических болях возможно применение антидепрессантов. Лекарства называемые трициклическими антидепрессантами, включая амитриптилин (Элавил) и доксепин (Синевкан), применяются уже в течение многих лет в небольших дозировках для лечения хронических болей в спине. С недавних пор стал применяться такой антидепрессант как, дулоксетин (Симбалта), и его эффективность при хронических болях в спине была достоверно доказана. Неплохой эффект дает применение мазей с содержанием капсаицина.
Физиотерапия позволяет уменьшить болевой синдром, улучшить микроциркуляцию в тканях позвоночника.

ЛФК. Аккуратно подобранная программу упражнений как c отягощением (на тренажерах), так и в виде гимнастик (цигун или йога) позволяет также уменьшить как болевые проявления, так и улучшить функциональность позвоночника.
Мануальная терапия Мягкие техники мануальной терапии позволяют достичь мобилизации двигательных сегментов и позволяют уменьшить болевой синдром. Однако некоторые пациенты не должны подвергаться мануальным манипуляциям, особенно когда спондилез сочетается с таким заболеванием как болезнь Бехтерева.
Иглорефлексотерапия позволяет снизить болевые проявления и улучшить проводимость по нервным волокнам.
Малоинвазивные процедуры такие, как введение стероидов в эпидуральное пространство или в суставы или же введение в триггерные точки тоже могут уменьшить болевые проявления.
Рекомендуется пациентам при наличии выраженной неврологической симптоматики и отсутствии эффекта от консервативного лечения. Обычно оперативные методы лечения применяются при наличии выраженного спинального стеноза, при синдроме конского хвоста или при наличии выраженной компрессии корешка грыжей диска (остеофитом).
Костные разрастания, характерные для спондилеза, блокируют определенный сегмент позвоночника. Мышцы, окружающие этот сегмент, спазмируются, в результате ухудшается питание позвонков. Каждый позвоночник в сегменте (да и во всем позвоночном хребте) уникальный. Он отвечает за определенные функции организма, поэтому слаженная работа органов тела нарушается. Болезнь постепенно прогрессирует, появляются новые остеофиты, которые ограничивают подвижность всё больших участков позвоночного сегмента. В начальном периоде болезнь протекает незаметно. Сначала появляется дискомфорт, затем тупая ненавязчивая локальная боль в области спины или шеи, желание поменять позу. Спондилез может быть найден случайно при диагностике сопутствующего заболевания. В дальнейшем появляются более серьезные жалобы, которые зависят от локализации и распространенности процесса, и пациент уже обращается к врачу.
Общие симптомы спондилеза:
Недуг редко вовлекает в патологический процесс все отделы позвоночного столба, обычно затрагивается один отдел – поясничный либо шейный, при этом поражается не более 1-2 сегментов.
Симптомы спондилеза шейного отдела
При поражении грудного отдела – изменяется жизнедеятельность внутренних органов. Но так как грудной отдел позвоночника хорошо защищен и стабилизирован, локализация патологии в нем достаточно редкая. Признаки грудного спондилеза смазанные и проявляются ярко уже на поздних стадиях, когда присоединяется в деформированном отделе грыжа. Опасность этой локализации в том, что проявления болезни пациент чувствует тогда, когда лечение становится проблематичным.
- боль носит односторонний характер;
- боль в области груди;
- боль имеет смазанный характер
- скованность в области спины;
- перемежающаяся хромота;
- проблемы с опорожнением мочевого пузыря и кишечника;
- усиление боли во время ходьбы
Диагностика спондилеза, как и любого другого заболевания, основывается на опросе пациента, осмотра и дополнительных методов исследования.
- Опрос пациента.
Врач, собирая анамнез жизни и болезни, уточняет следующие моменты:
- есть ли остеохондроз;
- был ли перенесен инсульт;
- есть ли болезнь Паркинсона;
- были ли травмы;
- долго ли пациент сидит в напряженной позе (работа за компьютером, например);
- когда и где появляется боль в спине, чем она провоцируется;
- есть ли плоскостопие;
- занимается ли пациентом спортом, если занимается, то каким;
- есть ли хромота и чувство онемения (парестезии)
- Осмотр пациента.
- Клинические анализы.
Лабораторные методы помогут уточнить диагноз. Обычно назначают клинический анализ крови и мочи, биохимию, определяют в биожидкости количество витамина Д, кальция, магния и т.д.
- Инструментальные методы обследования:
- рентген - позволяет определить остеофиты; они асимметричные, неправильной формы, высота межпозвонковых дисков сохранена;
- компьютерная томография - оценивает состояние межпозвонковых дисков более детально, послойно выявляя структурную патологию;
- МРТ - более точно фиксирует пораженные диски и определяет количество разрастаний;
- Дополнительные методы
Для дифференциальной диагностики пациенту могут предложить пройти денситометрию (исключить-подтвердить остеопороз), допплерографию (при подозрении на сосудистую боль), электронейромиографию (для оценки проводимости нервов).
- Консультация специалистов
Для более точной диагностики и выработки правильной стратегии лечения часто приходится прибегать к специалистам смежных дисциплин – неврологу, ревматологу, ортопеду, кардиологу, урологу, гинекологу, ревматологу, психотерапевту.
После грамотного и своевременного лечения можно наблюдать улучшение состояния больного, возвращение гибкости позвоночника, уменьшения (исчезновения) боли.
Читайте также:


