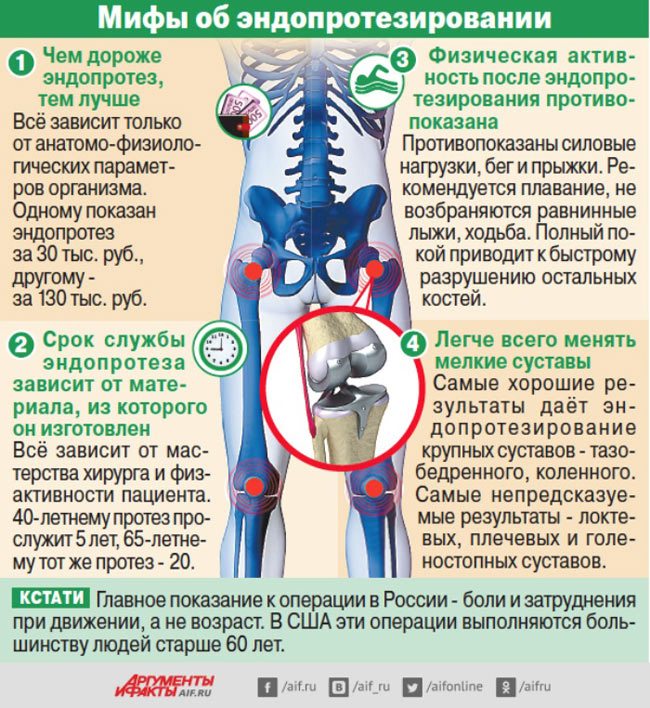
Сколько можно прожить с артрозом 2 степени
10 советов от тех, кому удалось научиться жить с артрозом
1. Сохраняйте позитивный настрой.
Если артроз коленного сустава или любого другого невозможно остановить, то его можно замедлить. Поэтому не стоит опускать рук, а вместо этого лучше поискать альтернативные способы. Поможет статистика. К примеру, если удастся остановить ухудшение на условной цифре 0,5 % в год, то за 30 лет это составит всего 15 %, что не так и много! Поэтому главное – сохранить позитивный настрой, вовремя начать лечение, не отказываться от курсов внутрисуставных инъекций жидкого эндопротеза и продолжать вести подвижный образ жизни.
Начинайте день с небольшой физической нагрузки для ног, не вставая с постели. В течение дня давайте суставам периодическую нагрузку – вставайте чаще, если ведете сидячий образ жизни, разминайтесь, двигайтесь. Нет большего вреда для суставов, чем неподвижная поза в течение длительного времени.

Нет большего вреда для суставов, чем долго сидеть без движения
3. Пейте больше воды.
Для здоровья суставов и нормального метаболизма необходимо выпивать не менее 1 л воды в день – в этот объем не входят чай, сок, кофе, суп. Пить лучше родниковую, колодезную, фильтрованную, но не бутилированную воду. Вода ускоряет обмен веществ, выводит из организма продукты распада, что способствует регенерации хрящевой ткани, особенно если вы пьете хондропротекторы или проходите другое лечение.
Сколько нужно пить воды в день, чтобы оставаться здоровым и помочь суставам? Мнение авторитетного доктора:
4. Следите за весом.
Неслучайно, ортопеды рекомендуют при артрозе худеть. Сделать это не так просто. Для начала запаситесь электронными весами и взвешивайтесь в одно и то же время, например, утром натощак. Постепенно переходите на здоровое питание. Чтобы полностью отказаться от вредных продуктов, понадобится не один месяц.
Успешно обойтись можно без продукции химической промышленности (чипсов, сладостей), без маргарина, без полуфабрикатов и продуктов с длительным сроком хранения, без фабричной курятины, колбасы и магазинных паштетов, йогуртов. Вместо них стоит добавить в рацион овощи, фасоль, шиповник, квашеную капусту, творог, компот из сухофруктов.

В мультиварке можно приготовить полезные запеканки, овощи-гриль, вкусную буженину
5. Суставы любят санаторно-курортное лечение.
Для этого вовсе не обязательно приобретать дорогую путевку. Купите 10 кг обычной морской соли и принимайте дома солевые ванны – по 1 кг на ванну в течение 10 дней. По согласованию с лечащим врачом, начните посещать другие физиотерапевтические процедуры, например ЛФК, лазер, магнитотерапию, которые вам бы предложили в санатории. На ночь привязывайте к больному суставу капустный лист или делайте компресс с бишофитом. Если есть возможность попасть на специализированный курорт, не отказывайтесь от нее.

При артрозе упражнения ЛФК можно выполнять только сидя и лежа
6. Принимайте хондропротекторы.
Сегодня ортопеды рекомендуют делать инъекции хондропротекторов, а не принимать их в таблетках. Таблетированные формы усваиваются плохо, попадают под действие желудочного сока, затем в кровоток, а значит, хрящ получает всего несколько процентов действующего вещества. Тем не менее, хотя бы раз в год необходимо питать хрящевые ткани и помогать им восстанавливаться.
7. Потребляйте кальций.
Также не реже, чем раз в год, нужно пропивать курс кальция с витамином D. Выбор препаратов огромен, поэтому важно подобрать лекарство с суточной дозой действующего вещества. Продукты питания, к сожалению, не пополняют необходимый запас кальция в организме.
8. Не перегружайте суставы во время физических нагрузок и занятий спортом.
При коксартрозе или гонартрозе суставам необходим отдых. Чрезмерные нагрузки способствуют еще более быстрому истиранию хрящевой ткани, а значит, артроз будет быстрее прогрессировать. Все должно быть в меру: и движения, и покой.


9. Занимайтесь спортом – плаванием, ходьбой на лыжах, ездой на велосипеде.
Эти виды спорта малотравматичны при артрозе, особенно плавание, к тому же во время тренировок улучшается кровообращение, накачиваются околосуставные мышцы, восстанавливается тонус. Движение – это жизнь!
10. Узнайте врага в лицо!
Очень важно не просто бездумно выполнять рекомендации, а понимать, в чем их смысл. Почитайте, что такое артроз, как он развивается, почему разрушается хрящ, какие процессы происходят в суставе. Вы будете понимать механизм действия хондропротекторов и внутрисуставных инъекций заменителя синовиальной жидкости, поймете, почему важно избавиться от лишних килограммов и регулярно выполнять упражнения.
Артроз – это распространенное заболевание опорно-двигательного аппарата, вызывающее деформацию сустава. К группе риска относятся лица пожилого и старческого возраста. Заболевание встречается у 60-70 % пациентов старше 65 лет, причем 80% составляют женщины. Поражению подвержены нагрузочные суставы – коленные и тазобедренные. Появление боли доставляет физические неудобства пациенту, ограничивает функциональную способность, минимизирует возможность передвижения и самообслуживания, ухудшает качество жизни. В 60% артроз 2 степени приводит к инвалидности, особенно если патология возникла у пожилых больных.
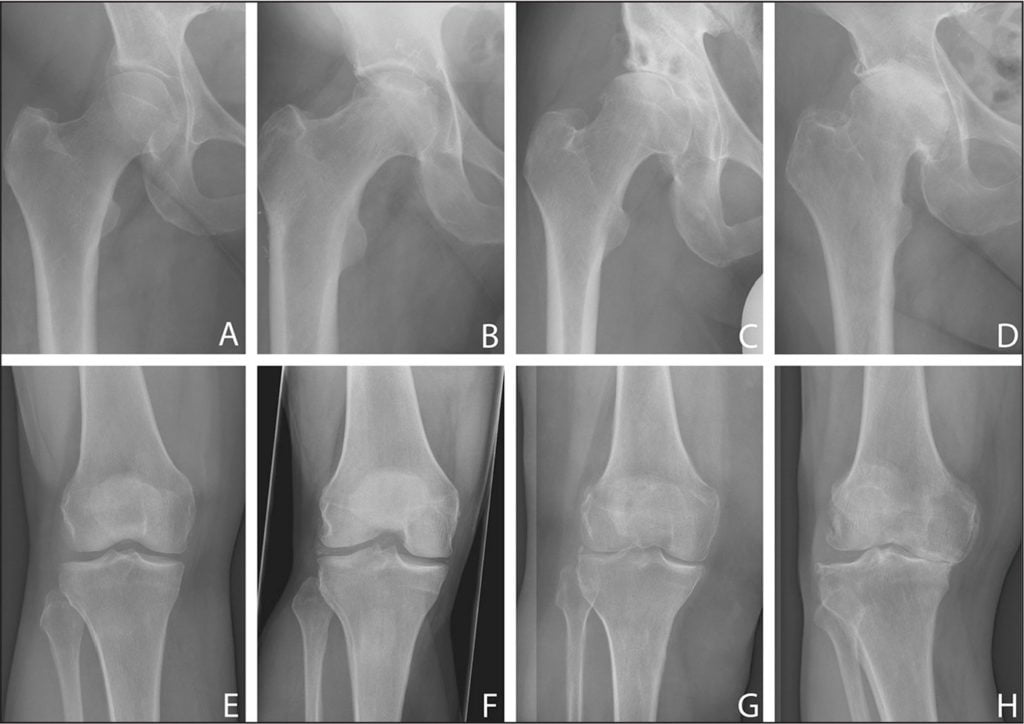
Причины развития
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Вызывают разрушение суставного хряща и поражение субхондральной кости:
- перенесенные повреждения (независимо срока их давности);
- заболевания аутоиммунного, инфекционного происхождения;
- проблемы с обменом веществ, особенно если лабораторно подтверждена недостаточность минералов в организме;
- возрастные изменения структуры и состояния опорно-двигательного аппарата.
Генетическая предрасположенность к развитию артроза — еще один фактор риска рассматриваемой патологии. Доказано, что этой формой поражения суставов страдают лица, в семейном анамнезе которых были случаи подобного заболевания.
Симптомы 2-й степени
Обнаружить артроз 1,2 степени сложно — признаки нарушения размыты. Основное проявление артроза – болевой синдром. Напряжение и мучительный дискомфорт нарастают по мере прогрессирования разрушения сочленения. Он становится малоподвижным, визуально удается определить деформацию. Что характерно, при артрозе боль в суставе возрастает после физической нагрузки, а отдых позволяет уменьшить проявление неприятного ощущения.
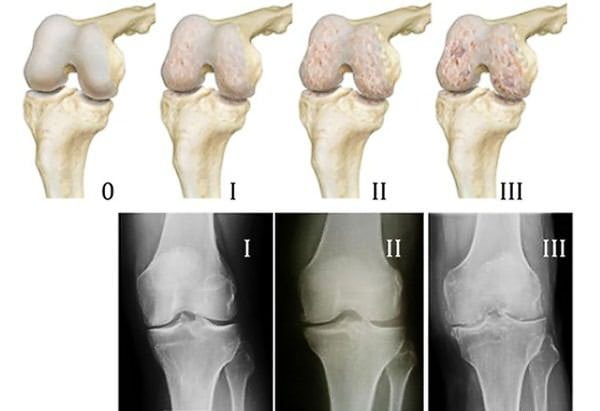
Прослушивается специфический хруст в пораженном участке опорно-двигательного аппарата. Реже – скрипы или щелчки, что в каждом случае говорит о нарушении структуры сустава, его разрушении.
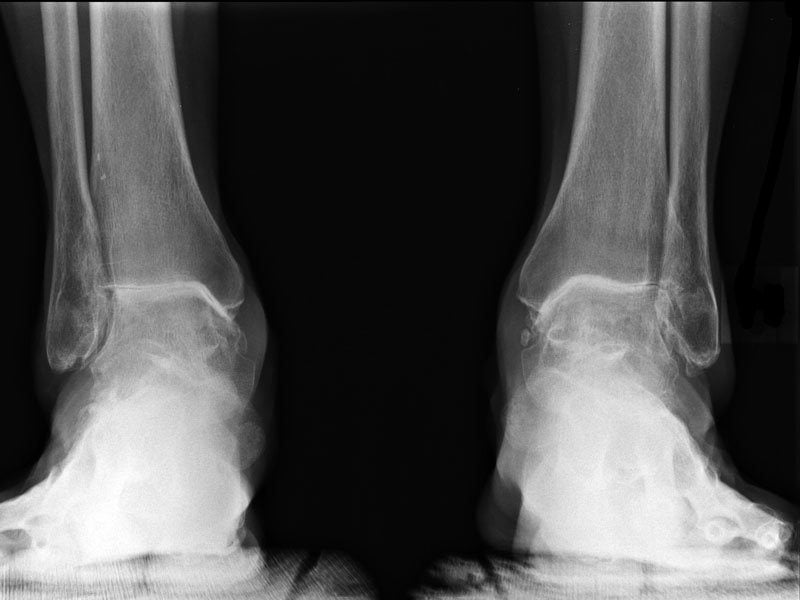
Диагностика
Только рентгенологически удается доказать, что патология достигла 2 степени – артроз определяется на снимке характерными признаками. Уменьшается величина суставной щели, видны склеротические изменения субхондральной кости – ее природные клетки заменяются соединительнотканными.
Лабораторные методы при определении артроза второстепенны, поскольку способы лучевой визуализации и без того позволяют понять клиническую картину.
Специфика лечения артроза 2 степени
Быстро устранить болевой синдром — основная цель лечения. Врач подбирает оптимальный терапевтический подход, учитывая несколько факторов: степень тяжести заболевания, площадь распространенности (обширности) поражения сустава, наличие сопутствующих патологий острой формы или хронического течения, возраст больного, семейный анамнез (болел ли кто-либо из родственников артрозом, к чему это привело).
Имея ответы на перечисленные вопросы (в том числе путем получения результатов проведенного обследования), врач назначает индивидуальную схему лечения. Устранять артроз второй степени можно несколькими путями: консервативной терапией, хирургическим вмешательством, физиотерапевтическими методами. Вариант лечения народными способами лучше не рассматривать, поскольку в 99% случаев такой подход приравнивается к потере времени и не обещает выздоровления.
Чтобы купировать артроз, назначают препараты следующих фармацевтических групп:
- НПВС. Наиболее часто для устранения болевого синдрома применяют препараты из группы нестероидных противовоспалительных средств. К ним относятся Ибупрофен, Диклофенак, Нимесулид (Найз), Мелоксикам (Мовалис). Особенно активно применяют последний – Мовалис. У препарата высокие противовоспалительные, анальгезирующие и хондропротекторные свойства. Лекарство хорошо переносят пациенты разного возраста. Мелоксикам назначают в дозировке 7,5 мг 2 раза в сутки, на протяжении 10 дней. Результат – уменьшение болевого синдрома, сокращение интенсивности отека в пораженном суставе. Но врачи часто упускают из виду, что нестероидные средства, практически не воздействуя на артериальное давление(АД) у пациентов с его первоначально нормальными показателями, вызывают повышение среднего уровня АД у пациентов, страдающих артериальной гипертензией.
- Хондропротекторы. Помогают нормализовать состояние суставов. Наиболее широко применяют глюкозамин и хондроитина сульфат.
- Введение гиалуроновой кислоты улучшает состояние синовиальной жидкости, делает суставы более гибкими, что важно для больных, страдающих артрозом и нарушением двигательной активности.
- Медикаментозные средства, улучшающие циркуляцию крови, обеспечивающие расширение кровеносных сосудов – Трентал, Берлитион.
- Витаминотерапия. Назначают препараты группы B, введение аскорбиновой кислоты. Это необходимо для общего укрепления организма, улучшения кровоснабжения тканей, нормализации метаболизма.
Также проводят гормонотерапию – выполняют внутрисуставные инъекции глюкокортикостероидных препаратов (Дексаметазон, Преднизолон, Метипред).
Хотя доказаны преимущества этого метода, существуют и противопоказания к его осуществлению. Реализация местной гормонотерапии путем инъекций запрещена в случае:
- Риска занесения бактериальной микрофлоры в сустав.
- Выраженного процесса деструкции и явной деформация сустава.
- Повышенной степени общей активности.
- Обнаружения сопутствующей патологии инфекционного происхождения.
- Слабой переносимости препарата или его отторжения организмом.
Несмотря на разносторонний характер консервативного лечения, в определенных клинических случаях оно оказывается неэффективным, тогда рассматривается вариант оперативного вмешательства и замены больного сустава имплантом.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Создание протеза, способного заменить человеку настоящий тазобедренный, коленный, голеностопный суставы, имеет сложности в биомеханике:
- необходимо учитывать функциональный статус сустава;
- большая изменчивость геометрии оси движения;
- осуществляется максимальная нагрузка на участках фиксации (особенно на отрезке, где выполняется контакт костного цемента с костью);
- приходится учитывать большую амплитуду движения;
- есть угроза скорой нестабильности эндопротеза.
Из всех видов эндопротезирования сложнее всего выполнять рассматриваемую операцию на голеностопном суставе. Причина — в уникальности анатомических, физиологических и механических характеристик. Связочный баланс при вмешательстве восстанавливается не полностью, недостаточно воспроизводится нормальная биомеханика симбиоза голеностопного и подтаранного суставов.
Лучшие эндопротезы для замены голеностопного сочленения определены путем клинической и экспериментальной практик ортопедов, хирургов, травматологов. Показатели эндопротезирования приведены в таблице.
К высококачественным моделям относят двухкомпонентные импланты марки TNK (Nara, Япония), AGILITY (DePuy, США). Разработка перечисленных видов протезов повысила число благоприятных исходов операций (с 65% до 90%). Удовлетворительные показатели эндопротезирования удается достичь благодаря углубленному изучению и пониманию конструкторами эндопротезов биомеханики суставов (особенно физиологически крупных – тазобедренного, коленного). Другое преимущество — в использовании новых, гипоаллергенных материалов.
Повлиять на негативный исход операции способны такие факторы:
- некорректный отбор пациентов для хирургического вмешательства (эндопротезирование без четких показаний к операции);
- когда не принимаются профилактические меры относительно возможной нестабильности сустава, его деформации;
- если не учитывается артроз смежных суставов.
Если брать в расчет перечисленные факторы, осложнения после эндопротезирования сводятся к минимуму – как ранние (возникающие в период от нескольких часов до нескольких дней после операции), так и отсроченные (развивающиеся после выписки больного).
Учет факторов риска зависит от врача, осуществляющего хирургическое вмешательство: это один из аргументов, почему к выбору хирурга нужно подходить тщательно, обдуманно. Особенно, если операция будет проводиться в плановом, а не ургентном порядке.
Значительную проблему при эндопротезировании голеностопного сустава составляют случаи осложнения артроза 2 степени аваскулярным некрозом таранной кости. Особенно, если пройти операцию предстоит пожилым пациентам, страдающим деформирующим артрозом дегенеративно-дистрофического происхождения. Осложнение практически всегда присутствует у лиц этой возрастной категории. Некротические изменения таранной кости — прямое противопоказание для эндопротезирования, но все же вмешательство выполняется по объективным причинам.
Чтобы минимизировать вероятность послеоперационных осложнений, для пожилых пациентов создаются специальные модели эндопротезов. Такие импланты крепятся к пяточной кости после резекции таранной кости (протез Бердыева). Негативные отзывы о них объясняются высоким риском (80% случаев) укорочения прооперированной конечности. Эндопротез такой модели более массивен, если сравнивать его с аналогами, а потому крепления его элементов не всегда стабильны.
Несмотря на сложности эндопротезирования, ортопеды возлагают большие надежды на качество современных имплантов. Появились трехкомпонентные протезы с разными осями вращения, степенью свободы. Активно применяют металлические компоненты с напылением, гарантирующим биологическую фиксацию. Современные импланты существенно уменьшают зону резекции кости, которую подготавливают ко вмешательству.
Благотворно сказываются на состоянии суставов следующие виды физиотерапевтического воздействия:
- УЗ-терапия. Ультразвуковые колебания улучшают приток крови к пораженным оболочкам суставов, уменьшают проявление воспаления. Число противопоказаний — минимально.
- Магнитотерапия. Оказывает обезболивающее, противовоспалительное действие. Улучшает обменные процессы на местном уровне.
- Фонофорез. Для проведения фонофореза лучше всего применять Лиотон® гель. Это топикальный антикоагулянт прямого действия, принадлежит к ряду средне-молекулярных гепаринов. Основной компонент – гепарин мультимодального действия (помогает нормализовать регуляцию сосудистого тонуса, обеспечивает микроциркуляцию). Второе по важности составляющее вещество геля – монооксид азота (гарантирует благотворное влияние на суставную ткань, биодоступность). Препарат проникает глубоко в ткани благодаря молекулам кетопрофена, обладающим наименьшим размером и поляризацией, и специальной гелевой основе лечебного средства. Она обеспечивает максимальную пенетрацию. Лиотон целесообразно применять для фонофореза и улучшения состояния сочленений. По данным доказательной медицины, топикальный кетопрофен из числа всех препаратов противовоспалительного свойства характеризуется сильным противовоспалительным и обезболивающим действием.
Антон Епифанов об эффективности физиотерапии:
Особенность средства и его преимущество – безопасное воздействие на суставной хрящ.
Специалисты не одобряют методы народной медицины в качестве лечения артроза, поскольку пациенты возлагают на действие отваров, настоев и прогревания неоправданные надежды. Заболевание по-прежнему прогрессирует, а больного ждет инвалидность.
Если специалист не находит в методиках народной медицины потенциального вреда для пациента, допустимо употребление следующих рецептов:
- для укрепления иммунных свойств можно заварить в термосе (объемом 1 л) по 1 ч. ложке сухой массы ромашки, зверобоя, ноготков (календулы). Залить 1 л кипятка, подождать 15-20 минут, а затем можно употреблять, как обычный чай. Напиток обеспечит повышение иммунитета, что благотворно сказывается на состоянии организма. Для нормализации состояния суставов применяют сабельник болотный, заваривая его, как чай;
- принять ванну с добавлением лекарственных растений. Не допускать чрезмерно высокой температуры воды, а из трав полезно применять тимьян, ромашку, мать-и-мачеху, бузину;
- кожу над больным сочленением растирают травяной настойкой. В бутылку насыпают одуванчик (до половины емкости). Остальной объем заливают 70% спиртом или тройным одеколоном. Затем бутылку нужно плотно закрыть, оставить в темном месте для настаивания (минимум 30 дней). Температура в комнате не должна быть высокой. По истечении 1 месяца лечебный раствор можно использовать в виде средства для наложения компрессов или растирания ватным тампоном. По отзывам пациентов, для суставов настойку из одуванчиков достаточно применять 2 месяца.
Перечисленные рецепты не относятся к методам официальной медицины, а потому реализовывать их можно только после одобрения лечащего врача.
Заключение
Артроз 2 степени можно вылечить только при своевременном обращении за медицинской помощью. Чтобы купировать боль, снять воспаление, назначают Мелоксикам. Он взаимодействует с другими медикаментозными средствами, включая цитостатические, мочегонные препараты, сердечные гликозиды, адреноблокаторы, что важно при курировании нарушений у пациентов с отягощающими патологиями.

Вопреки распространенному мнению, даже деструкция средней степени развития — это показание для хирургического вмешательства. Патология этой стадии сопровождается интенсивным болевым синдромом, полностью дестабилизирующим двигательную активность пациента. Выполнять инъекции нестероидных средств и анальгетиков – некорректно, ведь доказано, что перечисленные препараты негативно сказываются на состоянии желудка и кишечника, нарушают работу сердца. Даже после хирургического вмешательства нужно периодически (1 раз в 6 лет) посещать врача – для контрольного осмотра и выполнения снимка. Рентгенологическое исследование позволит убедиться в полноценности эндопротеза и отсутствии воспалительных процессов скрытого течения.
Артроз – хроническое заболевание, практически не поддающееся лечению. На ранней стадии есть шанс остановить и даже обратить дегенеративно-дистрофические процессы в суставах, но деформирующий остеоартроз обычно диагностируют только на 2–3 стадии. Наиболее прогрессивные методы лечения артроза, такие как терапия стволовыми клетками, пока проходят испытания и не внедрены в повсеместную практику. Так что на сегодняшний день артроз принято считать неизлечимым заболеванием, которое протекает с чередованием периодов ремиссии и обострения. Важно знать, как жить с артрозом, чтоб ремиссия длилась дольше, а обострения наступали реже, чтоб свести к минимуму неудобства, связанные с заболеванием.
Особенности течения артроза
Артроз и артрит – самые распространенные заболевания суставов, но артрит характеризуется выраженным воспалительным процессом, а при артрозе в суставах происходят дегенеративно-дистрофические процессы. В большинстве случаев остеоартроз является вялотекущим заболеванием, от появления первых симптомов до выраженных изменений проходит 10 и больше лет. Иногда заболевание прогрессирует стремительно, с частыми обострениями. Скорость прогрессирования зависит от причин, которые вызвали болезнь, возраста и общего состояния здоровья пациента. В течении артроза выделяют 2 фазы: ремиссии и обострения.
Ремиссия при артрозе – это период, когда симптомы полностью исчезают или их выраженность значительно слабеет. Пациент не ощущает болей, не жалуется на повышенную утомляемость. Амплитуда движений в суставе близка к норме, утренняя скованность кратковременная, не превышает 10–15 минут. В стадии ремиссии отсутствуют признаки воспаления. Чрезмерная нагрузка, травмирование, переохлаждение, нерациональное питание и другие неблагоприятные воздействия могут спровоцировать обострение артроза. Развивается острый остеоартроз и при отсутствии адекватного лечения.
- интенсивная боль, появляющаяся независимо от нагрузки, часто в ночное время;
- выраженное ограничение подвижности, продолжительная скованность;
- воспалительная симптоматика, указывающая на присоединение синовита – отечность тканей, припухлость сустава, покраснение кожи и локальное повышение температуры.

Схема лечения для стадии ремиссии и обострения различается. При обострении оно направлено на снятие болей, купирование воспалительного процесса. Назначаются нестероидные противовоспалительные или даже внутрисуставные инъекции глюкокортикоидов. Массаж, мануальная терапия на этой стадии противопоказаны. Из физиотерапевтических методов предпочтительней криотерапия (воздействие холодом), холодный лазер, от тепловых процедур необходимо воздержаться.
Занятия ЛФК при остром артрозе не начинают, а если пациент уже выполняет комплекс, нагрузку на сустав необходимо свести к минимуму, ограничиться упражнениями на напряжение-расслабление мышц. В период ремиссии проводится поддерживающее лечение, основная роль отводится немедикаментозной терапии, из медикаментов – хондропротекторам.
Возможные последствия
Чем опасен артроз? Хотя заболевание неизлечимо, смертельным исходом оно не грозит, а вот качество жизни пациентов ощутимо снижается. Поражение крупных опорных суставов часто приводит к нарушению двигательной функции, утрате трудоспособности. Среди заболеваний опорно-двигательного аппарата к наиболее распространенным причинам инвалидности относятся гонартроз и артроз тазобедренного сустава 3 степени. Если гонартроз, коксартроз двусторонний или в процесс вовлечены суставы разных групп (полиартроз, генерализованный артроз), инвалидность может быть присвоена уже на 2 стадии.
Запущенный деформирующий остеоартроз может перейти в анкилоз, когда вместо эластичной хрящевой прослойки между костями формируется спайка из фиброзной или костной ткани. В результате двигательная функция сустава полностью утрачивается, но если анкилоз крупных суставов ноги формируется в функционально выгодном положении, она может выполнять опорную функцию.
Типичные последствия артроза 3 степени – постоянный болевой синдром, ограничение подвижности вплоть до полного анкилозирования, деформация сустава, искривление оси конечности, укорочение конечности. Возможны и другие осложнения остеоартроза:
- вторичный реактивный синовит – воспаление синовиальной оболочки, которую раздражают продукты распада хрящевой ткани;
- спонтанный гемартроз – кровоизлияние в сустав;
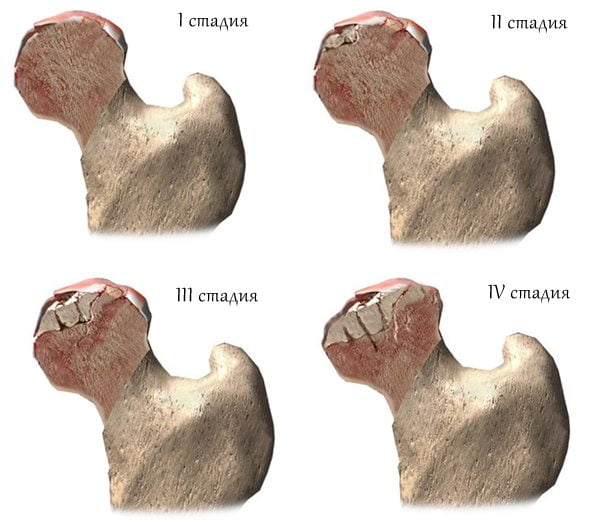
- при артрозе подхрящевая костная ткань уплотняется, в ней часто формируются полости, которые заполняет синовиальная жидкость. Такая структурная перестройка приводит к сдавливанию капилляров, нарушению кровоснабжения и отмиранию костной ткани (остеонекрозу). Чаще всего развивается остеонекроз головки бедренной кости, которым осложняется артроз тазобедренного сустава;
- артроз коленного сустава может осложняться наружным подвывихом коленной чашечки;
- спондилоартрозы (артрозы позвоночника) часто сочетаются с остеохондрозами (дегенеративно-дистрофическим поражением межпозвонковых дисков). Такая комбинация может привести к спондилолистезу (смещению одного или нескольких позвонков), нестабильности позвоночника. Острые края остеофитов могут травмировать проходящие рядом кровеносные сосуды и нервы, что чревато нарушениями функций внутренних органов, парезами, параличами.
Типичные ошибки пациентов
Самая главная ошибка заключается в том, что пациенты сами ставят себе диагноз, назначают и проводят лечение, не обладая нужными для этого знаниями и квалификацией. Даже врач может поставить точный диагноз только после проведения ряда обследований: рентгена, анализов. А далекие от медицины люди, которые опираются только на собственные ощущения, часто путают артроз и отложение солей, принимают проявления артроза за симптомы ревматоидного артрита, других воспалительных заболеваний или за последствия травмы. После такой самодиагностики начинается самолечение методами, которые при артрозе могут только навредить. Вот самые распространенные ошибки.
Что делать, если у вас обнаружили артроз
Если с суставами происходит что-то неладное: они болят, хрустят, опухают, движения затруднены, нужно обращаться к врачу. Только он может определить, в чем причина проблем: в артрозе, артрите или другой болезни. Бывает, врач диагностирует артроз и заявляет, что это заболевание не лечится, нужно ждать, пока сустав разрушится, чтоб заменить его эндопротезом, а пока можно попить противовоспалительные, помазать суставы гелем, мазью. В таком случае нужно искать другого врача. Да, полностью вылечить артроз практически нереально, но это не значит, что его не нужно лечить. И лечение не сводится к купированию симптомов с помощью НПВС, мазей.
Квалифицированный специалист порекомендует:
- пройти курс лечения хондропротекторами, пероральными или в уколах. Мази, кремы на основе хондропротекторов используют только в дополнение к препаратам для системного применения, сами по себе они малоэффективны;
- ходить на физиотерапевтические процедуры. Эффективны при артрозе ударно-волновая терапия, озонотерапия, но они доступны не во всех клиниках;
- посетить мануального терапевта или пройти аппаратное вытяжение сустава;
- заниматься ЛФК, причем систематически, изо дня в день;
- придерживаться диеты.

Лучше всего, если специалист по лечебной физкультуре в индивидуальном порядке подберет комплекс упражнений и обучит их выполнению, а диетолог разработает рекомендации относительно питания. Медикаментозное лечение артроза обходится дорого. Хондропротекторы, если это лекарственные препараты, а не БАДы, стоят недешево, и принимать их нужно от месяца до полугода. Хороший эффект дают уколы гиалуроновой кислоты, чтоб добиться длительной ремиссии, нужно 1–2 раза в год делать курсами по 3–5 уколов. Но самое дорогостоящее лечение не будет эффективным, если пациент сам не позаботится о своем здоровье. А для этого нужно, как уже упоминалось, регулярно заниматься лечебной гимнастикой, а также изменить свой образ жизни.
Образ жизни при артрозе
Врачи не всегда об этом упоминают, но для успешного лечения артроза крайне важен позитивный настрой. Впрочем, это касается любых заболеваний. Нужно находить в жизни приятные моменты, ограждать себя от негативных эмоций, стрессов, хорошо отдыхать, высыпаться, не доводить себя до истощения. У такого подхода к лечению артроза есть вполне научное обоснование: при стрессе вырабатываются гормоны, которые запускают цепочку биохимических процессов, результатом которой становится разрушение хрящевой ткани, воспалительные процессы в суставах. Кроме того, нервное напряжение часто приводит к болезненному напряжению мышц, а они при артрозе и так перенапряжены, часто спазмируются.
Вполне возможно, что сустав необходимо разгрузить или стабилизировать. Для этого понадобится носить ортезы, наколенники и другие ортопедические изделия, пользоваться при ходьбе тростью. У суставов ног есть два врага: лишний вес и неудобная обувь. Да и другие суставы страдают от этих факторов, хоть и в меньшей мере. Если ваш вес в норме, его нужно контролировать, чтоб не допустить набора. Если есть лишние килограммы, их необходимо сбросить, ведь они создают нагрузку на суставы. Только худеть без фанатизма, постепенно, не изнуряя себя голодом и физическими нагрузками до изнеможения.
Для контроля веса стоит обзавестись двумя предметами: напольными весами и дневником питания. Взвешиваться ежедневно, в одно и то же время, в дневник записывать все перекусы, напитки. Так связь между рационом и колебаниями веса станет наглядной.
Высокие каблуки – частая причина деформаций стопы, травм голеностопа с последующим развитием артроза. Страдают из-за неудобной обуви не только мелкие суставы стопы и голеностоп, но и коленные, тазобедренные суставы, а также позвоночник. Если обувь тесная, нарушается кровообращение, а это одна из причин артрозов. Для профилактики артрозов нужно постоянно носить удобную обувь, а модельную обувать только по торжественным случаям.
Если же артроз уже развился, носить нужно исключительно обувь на низком ходу, удобную, устойчивую, на нескользкой подошве с хорошими амортизирующими характеристиками и небольшим подъемом. Она не должна быть ни тесной, ни слишком свободной. При серьезных деформациях стопы необходимо подбирать ортопедическую обувь или хотя бы использовать супинаторы.

О том, что артроз необходимо лечить движением, не устают повторять многие специалисты. Но движение движению рознь, не секрет, что у спортсменов заболевания суставов развиваются чаще, чем у людей, которые не занимаются профессиональным спортом. Суставам противопоказаны:
- резкие высокоамплитудные движения, рывки;
- подъем и перенос тяжестей;
- вибрационные, ударные нагрузки;
- монотонные статические нагрузки, продолжительное пребывание в одном положении.
Так что от занятий силовыми видами спорта, всеми видами прыжков при артрозе придется отказаться. Волейбол, теннис, профессиональные занятия бегом и велоспортом тоже ставят здоровье суставов под угрозу. Командные игры, борьба, экстремальные виды спорта чреваты травмами. Но это не значит, что больные артрозом должны отказаться от занятий любыми видами спорта. Благотворно влияет на суставы плаванье, аквааэробика.
Полезно ходить на лыжах, заниматься скандинавской ходьбой или хотя бы регулярно выходить на пешие прогулки. Велотренажер предпочтительней поездок на велосипеде, поскольку проще дозировать нагрузку, исключен риск травм, вибрационных нагрузок из-за некачественного покрытия. Можно заниматься йогой, пилатесом.
Малоподвижный образ жизни и чрезмерные физические нагрузки одинаково вредны для суставов. Так что нужно оптимизировать свою активность. Тем, кто занят тяжелым физическим трудом, необходимо ограничить нагрузку на суставы, чтоб не допустить их ускоренного разрушения. Возможно, придется задуматься о смене работы. А тем, у кого работа сидячая, малоподвижная, необходимы разминки, физкультминутки. Разумеется, тем и другим показано выполнение комплекса упражнений для конкретных суставов. Выполнять упражнения нужно осторожно, постепенно наращивая нагрузку. Появление болей в суставах – сигнал к прекращению тренировки.
Суставам необходим коллаген и другие белки, кальций, сера и другие минералы, витамины. Поэтому в рацион нужно включать:
- постное мясо;
- рыбу;
- молочные, кисломолочные продукты;
- яйца;
- различные блюда, приготовленные с использованием желатина, а также холодец из мяса с хрящами, куриных лапок;
- каши, лучше из цельного, нешлифованного зерна;
- бобовые;
- овощи, фрукты, зелень, натуральные соки.

Полностью исключать из рациона жиры не стоит, но потребность в них нужно удовлетворять в основном за счет растительных масел и жирных сортов рыбы. Сливочное масло употреблять в минимальных количествах, от маргарина, майонеза, жирных сортов мяса и молочных продуктов высокой жирности отказаться. В орехах содержится много полезных веществ, но они очень калорийны, так что увлекаться не стоит. Употребление сладкого свести к минимуму. Если хочется сладенького, можно есть фрукты, сухофрукты, мед в небольших количествах, но не кондитерские изделия. Придется отказаться от сдобы, хлеб лучше выбирать из муки грубого помола.
Под запретом любые продукты с консервантами, усилителями вкуса, красителями, подсластителями. Чипсы, сухарики, копчености и колбасные изделия, маринады, фаст-фуд, газированные напитки, жареные блюда вредны, как и острые приправы, а количество соли нужно ограничивать. Когда говорят о диете, обычно подразумевают временную меру: посижу на диете, пока проблема не исчезнет, а потом опять буду есть все подряд. Пациентам с артрозом нужно постоянно придерживаться диеты, правильнее говорить о системе питания. Есть лучше часто, но понемногу, тщательно пережевывать пищу, не наедаться перед сном. Обязательно выпивать за день 1,5–2 литра воды, иначе суставы будут страдать от дефицита смазки.
Артроз и алкоголь, курение несовместимы. Конечно, эти вредные привычки не грозят пациенту с артрозом немедленной смертью, но суставы под воздействием токсинов, продуктов распада этанола будут разрушаться куда быстрее.
Артроз сейчас часто диагностируют у довольно молодых людей. Пациенты с этим заболеванием живут долго, но не совсем счастливо. На поздней стадии артроза их начинают мучать практически непрерывные боли, движения даются с трудом, поражение некоторых суставов приводит к инвалидности.
Жизнь пациента с артрозом – это постоянное лечение, причем медикаментозная терапия – только верхушка айсберга. Дозированная физическая активность, занятия ЛФК, особый режим питания, отказ от вредных привычек, контроль веса, использование ортопедических приспособлений и обуви – все это составляющие лечения артроза.
Читайте также:


