Склеродермия и фиброзирующий альвеолит
Системные заболевания соединительной ткани (СЗСТ) являются гетерогенной группой заболеваний, характеризующихся иммунным поражением различных органов и систем. Патология легких развивается с частотой от 15 до 50% в зависимости от формы заболевания и характеризуется вовлечением в процесс дыхательных путей, сосудов, альвеол, интерстиция, плевры.
Многосторонний сравнительный анализ поражения легких при системных заболеваниях показал, что эти процессы во многом схожи: при СЗСТ наиболее часто формируется фиброзирующий альвеолит - поражение легочного интерстиция. Патогенез фиброзирующего альвеолита при СЗСТ связан с иммунными нарушениями, усилением свободнорадикальных реакций, процессов фиброгенеза. Важное значение имеет повышение на территории легочного интерстиция функциональной активности клеток: альвеолярных макрофагов, фибробластов, лимфоцитов. Многочисленными исследованиями показано, что альвеолярные макрофаги имеют ведущее значение для развития межклеточных нарушений вследствие синтеза различных цитокинов (свободные радикалы, фактор некроза опухолей, факторы роста). Появляется все больше данных о роли фибробластов как регуляторов фиброгенеза посредством инсулиноподобного фактора роста. Значительно расширены представления об апоптозе и диспластических изменениях в легких при фиброзирующем альвеолите.
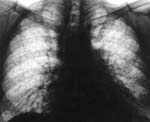
Ведущим клиническим проявлением поражения легких при СЗСТ является дыхательная недостаточность, которая характеризуется развитием вентиляционных нарушений преимущественно рестриктивного, реже - смешанного или обструктивного типа (14% случаев). При физическом обследовании у больных выявляется одышка, в ряде случаев - цианоз, изменения пальцев ("барабанные палочки") и ногтей ("часовые стекла"). При равной продолжительности заболевания легких тяжесть дыхательных нарушений больше выражена при системной склеродермии (ССД) и ревматоидном артрите (РА). Рентгенологически обнаруживаются усиление интерстициального легочного рисунка и буллезная его деформация, вследствие чего появляется картина сотового легкого: чередование очагов склероза и эмфиземы, напоминающее пчелиные соты или матовое стекло.
Наиболее информативный из неинвазивных методов диагностики поражения легких при СЗСТ - компьютерная томография (КТ). В последние годы разрешающая способность КТ значительно повысилась благодаря использованию различных программ анализа изображений. КТ используется для ранней диагностики поражения легких при СЗСТ, позволяет оценить активность воспаления и фиброза. что важно для определения эффективности терапии. Клиническое значение КТ легких при фиброзирующем альвеолите определяется высоким риском развития бронхоальвеолярного рака (по нашим данным, до 12% случаев).
По течению выделяют быстро прогрессирующий и медленно прогрессирующий варианты фиброзирующего альвеолита. При быстро прогрессирующем варианте менее чем за год формируется "сотовое легкое", что проявляется тяжелой дыхательной недостаточностью, развитием легочного сердца. При медленно прогрессирующем течении дыхательная недостаточность прогрессирует медленно, изменения в легких незначительны и представлены усилением интерстициального легочного рисунка преимущественно в базальных отделах.
В большинстве случаев поражение органов дыхания проявляется в период развернутой клинической картины СЗСТ.
Больная Ч., 40 лет. Болеет с 28 лет. Отмечалась одышка, кашель с мокротой, лихорадка. При исследовании установлено снижение функции внешнего дыхания со значительным снижением вентиляционных показателей по смешанному типу, уменьшением скоростных показателей до 60% от должных; обнаружены диффузный пневмосклероз, пневмониеподобная инфильтрация (больше - в правой нижней доле). Проводилась дифференциальная диагностика со стероидным туберкулезом, пневмонией, опухолью. На основании клинико-рентгенологического, лабораторного обследования получены данные в пользу фиброзирующего альвеолита, осложнившегося развитием бронхолегочной инфекции. На фоне терапии антибиотиками состояние несколько улучшилось, но сохранились обильное отделение мокроты, одышка. Для уточнения характера поражения легких выполнена высокоразрешающая КТ выявившая признаки межуточного воспаления (альвеолит, эмфизема, буллезная деформация). Учитывая состояние больной и высокий риск инфекции, биопсию легкого не проводили, На фоне лечения антибиотиками отмечено разрешение пневмонии. Вместе с тем прогрессировала дыхательная недостаточность, нарастали одышка, цианоз, появились изменения пальцев и ногтей в виде "барабанных палочек" и "часовых стекол".
Плевропульмональные изменения могут на много лет опережать системные проявления - артралгии, поражение кожи, синдром Рейно.
С., 35 лет. Считает себя больной с 35 лет, когда появились боли в суставах, затруднение при глотании, похудание. При обследовании в НИИ ревматологии поставлен диагноз склеродермии с низкой степенью активности. С эффектом проводилось лечение преднизолоном, метипредом. Через год почувствовала одышку при физической нагрузке, появились сухой кашель, боли в грудной клетке, При рентгенологическом исследовании выявлены изменения легочного интерстиция с участками гипервоздушности легочной ткани. Поначалу в круг дифференциальной диагностики были включены опухоль, стероидный туберкулез, пневмония. На основании обследования эти заболевания были исключены. Высказано предположение о поражении легких в рамках системного заболевания. Для определения дальнейшей тактики ведения больная направлена в нашу клинику При обследовании обращали на себя внимание незначительная дыхательная недостаточность по смешанному типу, своеобразие рентгенологической картины в виде сочетания фиброзирующего альвеолита и эмфиземы. Для определения характера поражения легких проведена открытая биопсия легкого. При морфологическом исследовании биоптатов выявлен фиброзирующий альвеолит, свойственный ССД (десквамативный вариант в сочетании с обструктивным бронхиолитом). От приема преднизолона больная отказалась; рекомендован колхицин. Важное значение для диагностики поражения легких и определения прогноза имела биопсия легкого, выполненная трансторакально.
Помимо фиброзирующего альвеолита, при СЗСТ развивается легочная гипертензия, обусловленная редукцией сосудистого русла, шунтированием легочного кровотока. Морфологические изменения сосудов малого круга кровообращения представлены васкулитом и легочными геморрагиями, выраженность которых зависит от тяжести иммунных нарушений. Показатели легочной гипертензии, как правило, снижаются на фоне иммуносупрессивной терапии. Повышение давления в системе малого круга кровообращения при СЗСТ предусматривает назначение ингибиторов ангиотензинпревращающего фермента (АПФ). Показано, что препараты данной группы ремоделируют стенку правого желудочка и, оказывая антигипертензивное действие, дают также анти-фиброгенный и иммуносупрессивный эффект.
Изучение цитологической картины бронхоальвеолярной лаважной жидкости показывает преобладание лимфоцитов или смешанного - нейтрофильно-лимфоцитарного характера лаважа (см. рисунок). Помимо этого, в лаважной жидкости определяется высокая по сравнению с контрольными данными генерация альвеолярными макрофагами активных форм кислорода, фибронектина, фактора некроза опухолей, инсулиноподобного фактора роста, В группе больных с высокими показателями функциональной активности альвеолярных макрофагов чаще отмечается быстро прогрессирующее течение болезни.
"Золотым стандартом" диагностики поражения легких при СЗСТ является открытая биопсия легкого. Чаще биопсия проводится торакоскопическим методом. При морфологическом исследовании устанавливают стадию болезни, вариант течения, особенности легочных изменений, свойственных вариантам системного заболевания. Биопсия облегчает разработку рациональных подходов к терапии, позволяет точнее определить прогноз.
Поражение легких при РА развивается чаще у больных мужского пола с высокой иммунологической активностью, тяжелыми деструктивными изменениями суставов, подкожными узелками. Поражение легких возникает в 5-40% случаев.
Легочный фиброз при РА ухудшает прогноз заболевания, увеличивая смертность. При РА преобладает медленно прогрессирующий фиброз, быстрое прогрессирование поражения легких встречается редко. Особенностью поражений легких при РА является бронхиальная обструкция, обусловленная облитерирующим бронхиолитом - поражением мелких и средних бронхов (табл.1).
Таблица 1. Плевропульмональные поражения при СЗСТ
Фиброзирующий альвеолит – это патологический процесс, в основе которого лежит обширное поражение интерстициальной ткани легких, приводящее к развитию фиброзных изменений и дыхательной недостаточности. Прогрессирование фиброзирующего альвеолита сопровождается неуклонным нарастанием слабости, похудания, одышки, малопродуктивного кашля, болей в грудной клетке, цианоза. Диагностика основывается на данных рентгенографии и компьютерной томографии легких, спирометрии, биопсии легких. Лечение фиброзирующего альвеолита включает противовоспалительную и иммуносупрессивную терапию, оксигенотерапию; по показаниям – трансплантацию легких.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы фиброзирующего альвеолита
- Осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение фиброзирующего альвеолита
- Немедикаментозная терапия
- Фармакотерапия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Альвеолит фиброзирующий идиопатический (синонимы: фиброз легочный идиопатический, синдром Хаммена-Рича) – прогрессирующее диффузное двухстороннее поражение альвеол и интерстициальной легочной ткани, сопровождающееся развитием диффузного фиброза и нарастающей дыхательной недостаточности. Фиброзирующий альвеолит имеет исключительно легочную локализацию, плохо поддается терапии, часто оканчивается летальным исходом.
Фиброзирующий альвеолит – относительно редкое заболевание неясной этиологии, однако имеет тенденцию к возрастанию. Фиброзирующий альвеолит чаще поражает мужчин старше 50 лет (20 случаев из 100 тыс.), чем женщин (13 случаев из 100 тыс.). Летальность при фиброзирующем альвеолите достигает 3,3 случая на 100 тыс. населения.

Причины
Причины возникновения фиброзирующего альвеолита неясны. Существуют предположения об аутоиммунном характере заболевания, вирусной природе (герпесвирус, вирус гепатита С, аденовирусы, цитомегаловирус), наследственной предрасположенности.
В распространённости фиброзирующего альвеолита имеют значение профессиональные, экологические, бытовые и географические факторы. Так, замечено, что развитию идиопатического фиброзирующего альвеолита в наибольшей степени подвержены фермеры, разводящие птиц, рабочие, контактирующие с древесной, асбестовой, металлической и силикатной пылью, курящие пациенты.
Патогенез
Воспалительные явления в альвеолах вызывают необратимое утолщение их стенок и снижение проницаемости для газообмена. Развитие идиопатического фиброзирующего альвеолита характеризуется тремя взаимосвязанными процессами: интерстициальным отеком, интерстициальным воспалением (альвеолитом) и интерстициальным фиброзом.
В острой стадии интерстициального отека происходит поражение альвеолярных капилляров и эпителия, их отек и формирование гиалиново-мембранных комплексов, препятствующих расширению альвеолярной ткани при дыхании. На этой стадии возможен регресс процесса либо развитие интерстициальной пневмонии. Хроническая стадия интерстициального воспаления характеризуется дальнейшим прогрессированием процесса, отложением в альвеолах коллагена и развитием распространенного фиброза с обширным повреждение легочной ткани.
В терминальной стадии интерстициального фиброза происходит полное замещение капиллярной сети и альвеолярной ткани фиброзной с формированием полостных расширений. Ткань легкого напоминает по внешнему виду пчелиные соты. Необратимые изменения в альвеолярно-капилярной системе легких при фиброзирующем альвеолите приводят к рестриктивным изменениям, расстройству газообмена, прогрессированию дыхательной недостаточности и к гибели пациента.
Классификация
В клинической пульмонологии выделяют 3 формы фиброзирующих альвеолитов:
Симптомы фиброзирующего альвеолита
Развитие заболевания постепенное с развитием необратимых изменений в альвеолах и неуклонным нарастанием одышки. Длительное время пациенты не придают этому значения и не обращаются к врачу, объясняя изменения в своем самочувствии усталостью на работе, прекращением спортивных занятий, набором веса и т. д. Обычно от начала первых симптомов фиброзирующего альвеолита до обращения в медицинское учреждение проходит от 3 месяцев до 1-3 лет.
Осложнения
В терминальной стадии фиброзирующего альвеолита усиливаются признаки дыхательной недостаточности и развития легочного сердца: серо-пепельный диффузный цианоз, набухание вен шеи, отеки, развитие кахексии. Течение фиброзирующего альвеолита вызывает прогрессирующую дыхательную недостаточность, развитие легочного сердца, может осложниться отеком легких.
Диагностика
При фиброзирующем альвеолите в легких выслушивается жесткое дыхание, крепитация (симптом "треска целлофана") и сухие хрипы; перкуторный звук укорочен. Изменения со стороны сердца характеризуются тахикардией и приглушенностью тонов. Этапы диагностики:
Проведение открытой биопсии легких при фиброзирующем альвеолите позволяет определить стадию болезни, выбор соответствующего лечения, развитие заболевания. При гистологическом исследовании выделяют пять степеней изменений:
- 1 степень – инфильтрация и утолщение альвеолярных перегородок;
- 2 степень – заполнение просветов альвеол экссудатом и клеточным составом;
- 3 степень – деструкция альвеол;
- 4 степень – полное изменение структуры легочной ткани;
- 5 степень - образование кистозно-измененных полостей.
Фиброзирующий альвеолит следует дифференцировать с пневмонией, гранулематозом, саркоидозом, диссеминированным туберкулезом, бронхиолоальвеолярным раком, пневмокониозом, диффузным амилоидозом и др.
Выработаны большие и малые критерии диагностики фиброзирующего альвеолита. С наибольшей вероятностью фиброзирующий альвеолит может быть диагностирован при определении 4-х больших и 3-х малых критериев. Большими критериями верификации идеопатического фиброзирующего альвеолита служат:
К малым критериям идеопатического фиброзирующего альвеолита относятся:
- возраст пациента старше 50 лет;
- постепенное незаметное нарастание одышки при физических нагрузках;
- продолжительность заболевания свыше 3 месяцев;
- крепитация (потрескивание) при дыхании в нижних отделах легких.
Лечение фиброзирующего альвеолита
Целью проводимого врачом-пульмонологом лечения является облегчение течения заболевания, замедление прогрессирования фиброза легочной ткани, качественное улучшение жизни пациента. К немедикаментозному лечению фиброзирующего альвеолита относятся специальные реабилитационные программы, включающие физические тренировки, психологическую поддержку пациентов. Выраженным терапевтическим эффектом обладает кислородная терапия, уменьшающая одышку и повышающая выносливость физических нагрузок у пациентов с фиброзирующим альвеолитом.
Для достижения состояния ремиссии в медикаментозную терапию фиброзирующего альвеолита включают противовоспалительные (глюкокортикостероиды) и антифиброзные (пеницилламин, колхицин) препараты, иммунодепрессанты (азатиоприн), а также их комбинацию. Одновременно назначаются верошпирон, препараты калия, пиридоксин, бронхолитики. Медикаментозная терапия дает эффект лишь в случаях отсутствия выраженного пневмофиброза. С целью предупреждения вирусных инфекций всем пациентам с фиброзирующим альвеолитом показана противогриппозная и антипневмококковая вакцинация.
Радикальное лечение фиброзирующего альвеолита предусматривает трансплантацию легких, дающую высокий процент 5-летней выживаемости – до 50-60%. Показаниями к пересадке легких служат выраженные гипоксемия, диспноэ, снижение ЖЕЛ ниже 70%, снижение диффузной способности легких.
Прогноз и профилактика
В течении идиопатического фиброзирующего альвеолита после проведения лекарственной терапии наблюдаются периоды ремиссии, однако заболевание все равно постепенно прогрессирует. Средний процент выживаемости при диагностике нелеченных фиброзирующих альвеолитов составляет 3-4 года. Более благоприятным течением отличаются аллергические и токсические альвеолиты, которые при устранении провоцирующего фактора на ранних стадиях могут регрессировать.
Меры профилактики идиопатического фиброзирующего альвеолита включают предупреждение инфекций, исключении вредных профессиональных, экологических и бытовых факторов. Пациенты с фиброзирующим альвеолитом должны находиться на диспансерном учете у пульмонолога, аллерголога и врача-профпатолога.
Существует группа системных заболеваний соединительной ткани, при которых происходит одновременное множественное поражение различных органов и систем организма человека. Эти нарушения имеют в своей основе аутоиммунный процесс, нередко прослеживается генетическая предрасположенность. Одним из таких заболеваний является системная склеродермия, называемая также системным склерозом.

Точного этиологического фактора, провоцирующего начало склеродермического процесса, не установлено. Но известно, что большое значение отводится вирусной инфекции, нейроэндокринным нарушениям, длительному или регулярному воздействию различных неблагоприятных физических и химических факторов.
Это могут быть профессиональные вредности – вибрация, перепады температур, кремниевая или другая производственная пыль, контакт с поливинилхлоридом, ароматическими углеводами и эпоксидными смолами. Также существуют формы заболевания, индуцированные приемом некоторых лекарственных препаратов. Изучается возможность возникновения системной склеродермии у людей с силиконовыми вживленными в тело имплантатами.
Большую роль в развитии этого заболевания играет наследственность, при этом отмечено значение хромосомной нестабильности и особенностей участков ДНК, отвечающих за гистосовместимость. А у людей с аллергическими реакциями или другими аутоиммунными нарушениями риск формирования склеродермии повышен.
Что такое системная склеродермия? Это состояние, когда в коже и различных органах возникают участки фиброза и нарушения микроциркуляции.

Основные причины этих изменений:
В результате всех этих нарушений появляется и прогрессирует фиброз кожи и многих внутренних органов. Это поддерживается хронической гипоксией тканей из-за развития облитерирующей микроангиопатии, когда мелкие сосуды становятся трудно проходимыми для крови, а их стенка меняет свою проницаемость. Множественный фиброз нарушает работу органов, что и отражается в клинической картине заболевания. В зоне поражения вначале появляется отек вследствие асептического воспаления, который сменяется уплотнением при развитии фиброза. Стенки полых органов деформируются, а паренхиматозные органы перестают справляться со своей функцией.
Основные разновидности
Классификация системной склеродермии учитывает тип болезни, ее течение и стадии.
Выделяют диффузную склеродермию, лимитированную форму (или CREST-синдром), перекрестную, ювенильную и висцеральную склеродермию. По течению она бывает острой, подострой и хронической. Причем это зависит от преобладающих патологических процессов.
- При остром развитии в основном отмечается диффузный массивный фиброз.
- В случае подострого течения основную роль играет сосудистая патология.
- А при хроническом течении превалируют аутоиммунные воспалительные процессы.
В диагнозе также отражают стадию заболевания. Выделяют начальную стадию, этап генерализации и терминальную стадию. При этом происходит нарастание количества симптомов, формирование недостаточности функции разных органов.
Проявления системной склеродермии

Учитывая, что заболевание имеет системный характер, клиническая картина включает в себя множество признаков.
Основные симптомы системной склеродермии:
Внешний вид пациента с системной склеродермией при достаточно выраженных признаках болезни имеет характерные особенности. Лицо малоподвижное, с плотной сухой туго натянутой кожей, широко открытыми редко моргающими глазами и резкими кисетоообразными (радиальными) морщинами вокруг суженного рта. Пальцы имеют сглаженные контуры, полусогнуты, кожа на кистях сухая, плотная. Кончики пальцев могут иметь беловатую или синеватую окраску. При часто повторяющихся приступах синдрома Рейно на них появляются незаживающие язвы, возможно даже развитие некрозов.
Эти изменения позволяют заподозрить системную склеродермию еще до опроса и осмотра пациента, когда он только зашел на прием к врачу. Но для подтверждения диагноза и уточнения всех имеющихся особенностей течения заболевания необходимо дополнительное обследование.
Диагностика

При проведении ОАК характерным признаком болезни является стойкое повышение СОЭ. При системной склеродермии лейкоциты бывают высокими нечасто, обычно лейкоцитоз умеренный и обусловлен хроническим диффузным воспалительным процессом. Но присоединение инфекции может менять картину крови. Кроме того, в ОАК нередко обнаруживается умеренная анемия. Она может иметь гипопластический характер, быть следствием дефицита фолиевой кислоты и витамина В12 (при нарушении всасывания в кишечнике) или же появляться из-за кишечных кровотечений даже небольшого объема. Бывает и гемолитическая анемия, если в пораженных сосудах начинается разрушение эритроцитов.
ОАМ не имеет характерных изменений, но при развитии почечной недостаточности будет меняться плотность мочи. Это потребует проведения дополнительных проб для уточнения характера и выраженности нарушений.
В сыворотке крови отмечается гиперпротеинемия с нарушением соотношения белковых фракций, повышение уровня церулоплазмина, серомукоида, С-реактивного белка и сиаловых кислот. Определяется наличие специфических антинуклеарных антител. Иногда дополнительно выявляются ревматоидный фактор или LE-клетки, это не является характерным для системной склеродермии.
Для оценки состояния периферических сосудов проводят пробы для выявления синдрома Рейно и капилляроскопию. Рентгенография позволяет определить изменения костной ткани и суставов, а также диффузный фиброзирующий процесс легочной ткани. ЭКГ подтверждает наличие диффузных или многоочаговых изменений миокарда, изменение внутрисердечной проводимости и нарушение ритма сердца.
При наличии нарушения работы внутренних органов по назначению врача проводят дополнительные инструментальные обследования. Выясняется проходимость полых органов и оценивается степень развивающейся недостаточности. Это могут быть ФГДС, рентгенографические контрастные методы, разные виды томографии, исследование кала и другие виды диагностики.
При установлении диагноза системной склеродермии врач ориентируется на наличие больших и малых диагностических критериев. Ориентируются на критерии Гусевой Н. Г. и критерии Американской Ревматологической ассоциации. При этом учитываются внешние изменения и признаки, висцеральные нарушения, а также данные обследований.
Лечение
При лечении необходимо воздействовать на сосудистый компонент болезни, уменьшать активность асептического воспалительного процесса, подавлять фиброобразование и корректировать уже возникшие нарушения работы внутренних органов. В настоящее время не существует терапии, способной полностью остановить развитие системной склеродермии. Все применяемые меры призваны облегчить состояние пациента и снизить скорость прогрессирования болезни.
Рекомендуется соблюдать охранительный режим, устранять все факторы, которые могут спровоцировать усиление активности процесса или усилить ангиоспазм. Необходимо ликвидировать профессиональные вредности, избегать стрессовых ситуаций, отказаться от приема кофеинсодержащих напитков, алкоголя и курения. Одежда не должна давить, недопустимо переохлаждение даже отдельных участков тела, нежелательны резкие перепады температуры. Нельзя принимать препараты с сосудосуживающим эффектом.
Для коррекции сосудистых нарушений применяют препараты из группы ИАПФ, простагландин Е, блокаторы кальциевых каналов, дезагреганты, пентоксифиллин.
Уже на ранних стадиях болезни назначают нестероидные противовоспалительные средства , специальные схемы с использованием кортикостероидных препаратов и цитостатиков. А пеницилламин призван подавлять чрезмерное фиброобразование. Нередко к лечению добавляют иммунодепрессанты.
Необходимо также улучшать питание тканей, для этого проводят витаминотерапию , лечение АТФ, питание должно быть сбалансированным и полноценным. Показаны также различные методы физиотерапии, ЛФК, массаж.
При сердечной, почечной, печеночной недостаточности применяется симптоматическая терапия. Может быть использован плазмоферез. В случае выраженных деформаций пищевода прибегают к хирургическому лечению. При некрозах пальцев необходима ампутация.
Прогноз и вопросы нетрудоспособности
Прогноз заболевания зависит от активности процесса, формы заболевания и степени поражения внутренних органов. Неблагоприятными признаками является ранее появление и быстрое прогрессирование пневмофибротических изменений с сердечной недостаточностью по малому кругу кровообращения, выраженные изменения миокарда с грубым нарушением сердечного ритма. Иногда встречается быстрое развитие фиброза почек со злокачественно протекающим гипертоническим синдромом и стремительно нарастающей почечной недостаточностью.
Продолжительность жизни при системной склеродермии в худших случаях может не превышать 2 лет. Но чаще всего эта болезнь имеет длительно хроническое течение, с постепенным прогрессированием. На определенном этапе болезни имеющиеся нарушения ограничивают трудоспособность человека и ухудшают его способность к самообслуживанию. В этом случае врач направляет пациента на МСЭК для определения группы инвалидности и разработки индивидуальной программы реабилитации инвалида.
Нельзя утверждать однозначно, что при системной склеродермии положена группа инвалидности. Заболевание может длительное время причинять дискомфорт, но не приводить к потере трудоспособности, все зависит от индивидуальных особенностей течения процесса.
Системные заболевания соединительной ткани — группа воспалительных аутоиммунных заболеваний неизвестной этиологии, характеризующаяся множественным поражением соединительной ткани различных органов и систем. В процесс могут вовлекаться, в том числе и все отделы дыхательной системы. В одних случаях патология легких связана непосредственно с системным поражением соединительной ткани в других носит вторичный характер. Нередко поражения разного характера сочетаются у одного пациента, и эта множественность повреждений лёгких является общей чертой системных заболеваний. В то же время каждое заболевание отличается своеобразием лёгочной патологии. Системные заболевания соединительной ткани имеют прогрессирующий характер и длительное, часто тяжёлое течение. Лёгочные проявления могут возникать на любой стадии или предшествовать болезни за несколько лет. Ведущими симптомами являются одышка, кашель и боли в грудной клетке. Самые частые синдромы — поражение плевры и интерстициальные болезни лёгких. Характерная этим заболеваниям дисфункция иммунной системы, а также использование в лечении глюкокортикостероидов и цитостатических препаратов повышают восприимчивость организма к инфекции, способствуют развитию тяжелых осложнений (пневмония, сепсис и туберкулёз). Наряду с обычными возбудителями пневмоний, осложнения нередко вызываются условно-патогенной флорой, микобактериями туберкулёза, вирусами и грибами.
Системная красная волчанка (СКВ)— аутоиммунное заболевание, характеризующееся системным поражением сосудов различного калибра. Для СКВ характерно наличие в сыворотке крови высоких титров антинуклеарных факторов (АНФ), антител к нативной ДНК и антигену Смитта (Sm-Ag), низкий уровень комплемента.
По сравнению с другими системными заболеваниями поражение лёгких при СКВ представлено самым широким спектром синдромов:
Клиническая картина поражения лёгких наблюдается в 1-6% случаев заболевания СКВ, по данным мультиспиральной компьютерной томографии (МСКТ) поражение легких отмечается уже в 30%, а на аутопсии — в 70% случаев СКВ сопровождается поражением легких.
Основа лечения системной красной волчанки — глюкокортикостероидные препараты и иммуносупрессивные средства. Без лечения прогноз неблагоприятный, при адекватной терапии возможно достижение ремиссии.
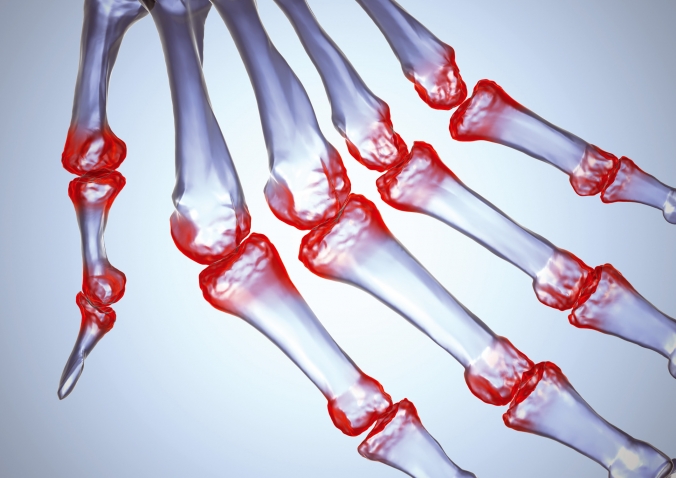
Ревматоидный артрит (РА) — симметричное хроническое воспаление в первую очередь суставов кистей и стоп, сопровождающееся постепенным разрушением (деструкцией) их структуры. Иммунологическая особенность РА — выработка аутоантител класса IgM к собственным иммуноглобулинам (ревматоидные факторы), которые обнаруживаются в сыворотке крови в умеренных или высоких титрах. Наряду с поражением суставов у 20-30% больных развиваются внесуставные проявления, к которым относят ревматоидные узелки и ревматоидный васкулит. Наиболее типичные проявления васкулита— дигитальный (пальцевой) артериит, язвы кожи, периферическая нейропатия и васкулит внутренних органов (лёгких, сердца, почек). Риск летального исхода при развитии внесуставных проявлений увеличивается в 5 раз. Для ревматоидного артрита характерны бронхоэктазы и бронхиолиты, а также поражение плевры, лёгочных сосудов (васкулит, лёгочная гипертензия), альвеолярные геморрагии, развитие интерстициальных заболеваний легкого (ИЗЛ). Плеврит — самое частое поражение лёгких при РА, протекает малосимптомно, с небольшим количеством выпота, отмечается примерно у 25% больных. У трети больных плеврит ассоциируется с ИЗЛ, течение которого при ревматоидном артрите может быть очень медленным (10 лет и более) или фульминантным (молниеносным, мгновенным). Ревматоидные узелки (РУ) в лёгких обнаруживаются редко (в 1-2%). У 10-15% больных развивается опасное осложнение — вторичный амилоидоз, в том числе с вовлечением лёгких. Доказано более частое развитие лимфом, миеломной болезни и лейкозов на фоне ревматоидного артрита.
Системная склеродермия (прогрессирующий системный склероз) — группа заболеваний, в ранней стадии которых превалируют нарушения микроциркуляции и воспаление, постепенно приводящие в дальнейшем к генерализованному фиброзу (склерозу). Типичные аутоиммунные нарушения при системной склеродермии — образование антицентромерных антител и антител к антигену топоизомеразы1 (Scl-70). Заболевание отличается разнообразием появлений, самым ярким из которых является уплотнение кожных покровов. Диффузная форма склеродермии характеризуется острым развитием и быстрым прогрессированием генерализованного фиброза кожи и внутренних органов (сердца, лёгких, почек). Относительно доброкачественная лимитированная форма дебютирует феноменом (синдромом) Рейно, кожные изменения имеют ограниченный характер, прогрессируют медленно и сопровождаются сосудистыми ишемическими расстройствами. Поражение лёгких при склеродермии встречается чаще, чем при других системных заболеваниях, у мужчин чаще, чем у женщин. Патология легких при мультиспиральной компьютерной томографии (МСКТ) у больных системной склеродермией отмечаются в 80-90% . Чаще всего это интерстициональное заболевание легких (ИЗЛ) и легочная гипертензия (ЛГ). Причиной ЛГ в 12-15% могут быть также фиброзные поражения левых отделов сердца (клапан, миокард). Легочная гипертензия чаще ассоциируется с лимитированной формой болезни и выявляется у больных с длительным анамнезом, ИЗЛ с диффузной формой. Инфекционные осложнения (пневмонии, абсцедирование) возникают реже, чем при других системных заболеваниях. Риск развития рака легкого на фоне системной склеродермии повышается в 3-5 раз.
Идиопатические воспалительные миопатии - группа заболеваний, в основе клинических проявлений которых лежит воспаление поперечнополосатой мускулатуры (полимиозит, дерматомиозит, ювенильный дерматомиозит и т.д.). Иммунологическими маркёрами являются миозит-специфические антитела, направленные к цитоплазматическим белкам и рибонуклеиновым кислотам. Чаще других встречаются антитела к аминоацилсинтетазам тРНК (Jo-1 и др.).
Поражение мышц проявляется симметричной слабостью проксимальных (расположенных ближе к туловищу) групп мышц верхних и нижних конечностей и мышц, участвующих в сгибании шеи, что проявляется затруднением при подъёме с низкого стула; при посадке в транспорт; при умывании и причёсывании. Характерно поражение мышц глотки, гортани и верхней трети пищевода (дисфония, дисфагия). Внутриорганные проявления разнообразны, наиболее часто встречается поражение дыхательной системы. Типично для миопатий поражение межрёберных мышц и диафрагмы, что приводит к затруднению дыхания, одышке. Пневмония осложняет течение полимиозита и дерматомиозита у 30-50% больных. Ведущую роль в её развитии играет аспирация пищи, связанная с поражением мышц глотки и верхней трети пищевода (аспирационный синдром). Наиболее тяжёлым поражением лёгких является интерстициональное заболевание (ИЗЛ), признаки которого в 10% случаев предшествует симптомам мышечного поражения.
Читайте также:


