Системные васкулиты в ревматологии
Системные васкулиты объединяют группу заболеваний, при которых наблюдается воспаление и разрушение сосудистых стенок, приводящее к ишемии органов и тканей. Системные васкулиты представлены артериитом Такаясу, гранулематозом Вегенера, узелковым периартериитом, синдромом Бехчета, облитерирующим тромбангиитом, гигантоклеточным артериитом и др. Системные васкулиты отягощаются поражением кожи, почек, сердца, легких, суставов, органов зрения и т. д. Диагноз подтверждают лабораторными тестами, результатами биопсии и висцеральной ангиографии. Терапия глюкокортикоидами, цитостатиками, сосудистыми препаратами позволяет уменьшить поражение жизненно важных органов, добиться клинической ремиссии.
- Классификация системных васкулитов
- Симптомы системных васкулитов
- Диагностика системных васкулитов
- Лечение системных васкулитов
- Прогноз и профилактика системных васкулитов
- Цены на лечение
Общие сведения
Заболевания, представленные первичными системными васкулитами, развиваются самостоятельно и характеризуются неспецифическим воспалением сосудистых стенок. Возникновение первичных системных васкулитов связано с нарушением иммунной реактивности, обусловленной, как правило, инфекционным агентом. Воспаление при системных васкулитах затрагивает все слои сосудистой стенки: оно может носить деструктивный характер, вызывать окклюзию сосуда, микроциркуляторные расстройства и, как следствие, ишемию органов вплоть до некрозов и инфарктов.
Вторичный васкулит является элементом другой патологии и рассматривается как ее локальное факультативное проявление или осложнение (например, васкулит при скарлатине, менингите, сыпном тифе, сепсисе, псориазе, опухолях и т. д.). Чаще системными васкулитами страдают мужчины средней возрастной группы.

Классификация системных васкулитов
Различают системные васкулиты с поражением сосудов мелкого, среднего и крупного калибра. Группа васкулярных поражений мелких сосудов представлена гранулематозом Вегенера, синдромом Чардж-Стросса, микроскопическим полиангиитом, эссенциальным криоглобулинемическим васкулитом, пурпурой Шенлейна-Геноха. Системные васкулиты с заинтересованностью сосудов среднего калибра включают болезнь Кавасаки и узелковый периартериит (полиартериит). К системным васкулитам крупных сосудов относятся болезнь Такаясу и артериит гигантоклеточный височный.
Симптомы системных васкулитов
Клиника системных васкулитов включает различные общие неспецифические симптомы: лихорадку, потерю аппетита, астенизацию, похудение. Кожный синдром при системных васкулитах характеризуется геморрагической сыпью, изъязвлениями, некрозами кожи. Мышечно-суставные поражения проявляются миалгиями, артралгиями, артритами. Изменения со стороны периферической нервной системы при системных васкулитах протекают в виде полиневропатии или множественной мононейропатии. Клиника висцеральных поражений может проявляться инсультами, инфарктом миокарда, поражением глаз, почек, легких и т. д.
При неспецифическом аортоартериите (болезни Такаясу) в гранулематозное воспаление вовлекается дуга аорты с отходящими от нее ветвями. Болезнь проявляется генерализованной болью, микроциркуляторными нарушениями в верхних конечностях, вовлечением сосудов брыжейки и легких, стенокардией, сердечной недостаточностью. Артериит гигантоклеточный височный (болезнь Хортона), входящий в группу системных васкулитов, протекает с воспалением сонных, височных, реже позвоночных артерий. Клиника поражения артерий проявляется головными болями, гиперестезией и отечностью кожи височной области, глазной симптоматикой, неврологическими нарушениями.
Болезнью Кавасаки, протекающей со слизисто-кожно-железистым синдромом, поражаются дети. Клиника включает лихорадку, конъюнктивит, диффузную пятнисто-папулезную сыпь, эритему, отеки, шелушение кожи. При данной форме системного васкулита отмечается лимфаденопатия, поражение языка, слизистых губ. При вовлечении коронарных артерий могут развиваться аневризмы, инфаркты.
Для узелкового панартериита (полиартериита, периартериита) характерны некротизирующие изменения в артериях среднего и малого калибра и признаки полисистемных поражений. На фоне общего недомогания развиваются почечный синдром (гломерулонефрит, злокачественная гипертензия, почечная недостаточность), артралгии, полиневриты, пневмонит, коронарит, микроинсульты.
Болезнь Шенлейн-Геноха относится к системным васкулитам, поражающим мелкие сосуды в результате перенесенного фарингита стрептококковой этиологии. Возникает обычно у детей; протекает с мелкопятнистыми кровоизлияниями, полиартралгиями и полиартритом, абдоминальным синдромом, иммунокомплексным гломерулонефритом.
Ангиит аллергический или синдром Черджа-Стросс связан с эозинофильной инфильтрацией стенок сосудов; протекает с клиникой бронхиальной астмы и эозинофильной пневмонии, полиневропатии. Обычно развивается у лиц с аллергическим анамнезом, а также посетивших тропические страны. При системном гранулематозном васкулите Вегенера поражаются сосуды воздухоносного тракта и почек. Болезнь проявляется развитием синусита, язвенно-некротического ринита, кашлем, затруднением дыхания, кровохарканьем, симптомами нефрита.
Синдром гиперергического системного васкулита (кожный или лейкоцитокластический васкулит) протекает с иммунокомплексным воспалением капилляров, артериол и венул. Типичны кожные проявления (пурпура, волдыри, изъязвления) и полиартрит. Для микроскопического полиангиита специфично развитие некротизирующего артериита, гломерулонефрита и капиллярита легочного русла.
Системный васкулит, протекающий в форме эссенциальной криоглобулинемии, обусловлен воспалением и окклюзией сосудов, вызванных воздействием криоглобулиновых комплексов. Ответный симптомокомплекс развивается после лечения пенициллинами, сульфаниламидами и др. лекарствами; проявляется пурпурой, крапивницей, артритами, артралгиями, лимфаденопатией, гломерулонефритом. Склонен к регрессии проявлений после исключения этиофактора.
Диагностика системных васкулитов
В ходе диагностики системного васкулита проводится всестороннее обследование пациента с консультацией ревматолога, невролога, нефролога и других специалистов. Проводят ЭКГ, эхокардиографию, УЗИ почек, рентгенографию легких и др. Рост СОЭ служит характерным, но неспецифическим признаком системных васкулитов. В венозной крови определяются Ат к цитоплазме нейтрофилов (ANCA) и ЦИК.
При ангиографическом исследовании выявляется васкулит сосудов малого и среднего диаметра. Наибольшей диагностической значимостью при системных васкулитах обладает биопсия пораженных тканей и их последующее морфологическое изучение.
Лечение системных васкулитов
Основные этапы терапии системных васкулитов складываются из подавления гипериммунного ответа с целью индукции клинико-лабораторной ремиссии; проведения иммуносупрессорного курса; поддержания стойкой ремиссии, коррекции органных нарушений и реабилитации. В основе фармакотерапии системных васкулитов лежит проведение противовоспалительного и иммуносупрессивного курса кортикостероидными гормонами (преднизолоном, дексаметазоном, триамцинолоном, бетаметазоном). Эффективно проведение пульс-терапии метилпреднизолоном.
Препараты цистостатического действия при системных васкулитах применяются в случаях генерализации и прогрессирования процесса, злокачественной почечной гипертензии, поражениях ЦНС, неэффективности кортикостероидной терапии. Применение цитостатиков (циклофосфана, метотрексата, азатиоприна) позволяет добиться подавления иммунных механизмов воспаления. Эффективно и быстро устраняют воспаление биологические препараты, инактивирующие ФНО (этанерсепт, инфликсимаб); НПВС (ибупрофен, напроксен, диклофенак).
Терапия антикоагулянтами и антиагрегантами (гепарином, дипиридамолом, пентоксифиллином) показана при признаках гиперкоагуляции и ДВС-синдрома. Нарушения периферической микроциркуляции корригируются назначением никотиновой кислоты и ее производных. В терапии системных васкулитов используются ангиопротекторы, вазодилататоры, блокаторы кальциевых каналов.
Кроме медикаментозных курсов при системных васкулитах показано проведение сеансов экстракорпоральной гемокоррекции (криоафереза и каскадной фильтрации плазмы), позволяющей удалить из крови циркулирующие антитела и иммунные комплексы. Терапия осложненных системных васкулитов требует согласованного сотрудничества ревматолога, нефролога, пульмонолога, отоларинголога, невролога, хирурга, окулиста и др.
Прогноз и профилактика системных васкулитов
Перспектива здоровья и трудоспособности при системных васкулитах определяется формой патологии, возрастом заболевшего, эффективностью лечения. Комплексное и этапное лечение системных васкулитов уменьшает число летальных и инвалидизирующих исходов.
Профилактика системных васкулитов состоит в исключении контактов с инфекционными агентами и аллергенами, отказ от необоснованных прививок и назначения лекарств.
Первичные системные васкулиты (СВ) – это гетерогенная группа заболеваний, характеризующаяся воспалением и некрозом сосудистой стенки; при этом в патологический процесс могут вовлекаться сосуды всех калибров (от аорты до капилляров).
Спектр клинических проявлений, течение и прогноз СВ определяются видом васкулита; типом, размером и локализацией вовлеченных в патологический процесс сосудов и особенностями их поражения.
Периваскулярная инфильтрация – не считается признаком васкулита, является неспецифическим морфологическим признаком, который может наблюдаться при различных патологических состояниях.
Системные васкулиты – заболевания с четкой социальной значимостью, связанной с:
- полиморфизмом клиники, отсюда поздняя нозологическая диагностика и, следовательно, позднее адекватное лечение;
- поражением лиц молодого возраста;
- ранней инвалидизацией больных;
- высокой смертностью при отсутствии лечения (некротизирующие васкулиты);
- частыми рецидивами;
- высокой стоимостью лечения васкулита и его осложнений;
- возможностю эпидемических вспышек;
- неблагоприятными отдаленными результатами. СВ присущ ряд общих характеристик, включающих:
- неизвестную этиологию;
- сложный, неоднозначный и недостаточно изученный патогенез;
- полиорганность поражения;
- быстрое прогрессирование и неблагоприятный прогноз (без проведения адекватной терапии);
- высокую частоту обострений после достижения полной ремиссии с возможным поражением ранее интактных органов и систем;
- благоприятный эффект иммуносупрессивной терапии, включающей – глюкокортикоиды и препараты цитотоксического действия.
Первичные (системные) васкулиты (СВ) не являются редкими заболеваниями, их распространенность прогрессивно повышается. В целом их частота превышает 100 новых случаев на 1 млн населения. Считается, что истинная распространенность СВ выше. Распространенность отдельных представителей СВ существенно различается в зависимости от национальной принадлежности, пола и возраста пациентов.
Этиология и патогенез СВ
Этиология СВ остается неизвестной. Активно обсуждается возможная роль вирусной или бактериальной инфекции. Однако не представлено достаточно убедительных доказательств этиологической связи СВ с каким-либо вирусным или бактериальным агентом.
Патогенез СВ представляется комплексным, включающим множество механизмов. В настоящее время в развитии СВ предполагаются следующие ведущие факторы:
- формирование патогенных иммунных комплексов (ИК) и их депозиция в сосудистую стенку и/или образование ИК in situ;
- образование аутоантител к АНЦА (антинейтрофильные цитоплазматические антитела) с активацией и адгезией нейтрофилов к эндотелиальным клеткам, индуцирующее повреждение последних;
- формирование аутоантител к антигенам стенок сосудов;
- иммунные реакции, опосредованные Т-лимфоцитами;
- прямое воздействие различных инфекционных агентов на сосудистую стенку;
- многообразные локальные и системные эффекты высвобождаемых воспалительных медиаторов и цитокинов;
- коагуляционные и вазоспастические нарушения;
- процессы взаимодействия эндотелиальных клеток и лейкоцитов с высвобождением широкого спектра переформированных и вновь синтезируемых адгезивных молекул.
Выделяют первичные и вторичные васкулиты. Первичными васкулитами считаются заболевания, являющиеся самостоятельными. Васкулиты, ассоциируемые с другими заболеваниями, воздействием лекарственных препаратов или различных токсических агентов, рассматриваются как вторичные.
Классификация системных васкулитов (EULAR 2009)
Преимущественное поражение сосудов мелкого калибра:
- Пурпура Шенлейн-Геноха
- Эссенциальный криоглобулинемический васкулит
- Микроскопический полиангиит
Преимущественное поражение сосудов мелкого и среднего калибра:
- Гранулематоз Вегенера (с 2011 года гранулематоз с полиангиитом (Вегенера)
- Васкулит Чарга-Стросса
Преимущественное поражение сосудов среднего калибра:
- Узелковый полиартериит
- Болезнь Кавасаки
Преимущественное поражение крупных сосудов:
- Височный гигантоклеточный артериит
- Артериит Такаясу
Сочетанные состояния:
- Болезнь Бехчета
- Облитерирующий тромбангиит

Вторичные васкулиты или васкулопатии:
- При инфекциях
- бактериальная (инфекционный эндокардит, сепсис)
- вирусная (хронический активный гепатит)
- риккетсионная
- При паразитарных заболеваниях
- При лекарственной (сывороточной) болезни
- При злокачественных опухолях (волосатоклеточном лейкозе, лимфомах, солидных опухолях)
- При ДБСТ (диффузные болезни соединительной ткани) и РА
- При профессиональных заболеваниях (бериллиоз, силикоз, интоксикация мышьяком)
- Другие причины

- Клиники
- Лабораторных методов (иммунология)
- Результатов биопсии
- Инструментальных методов
- Критериев диагноза
- Лихорадка неясной этиологии или неподдающиеся другому объяснению общие (конституциональные) симптомы (слабость, похудание, снижение работоспособности)
- Симптомы необъяснимой ишемии со стороны различных органов, особенно у пациентов молодого возраста или при отсутствии факторов риска атеросклероза
- Внезапно или последовательно появляющиеся висцеральные симптомы васкулита, ассоциированные с поражением многих органов, клинические проявления которых будут определяться калибром пораженного сосуда:
- Множественные мононевриты
- Поражение центральной нервной системы – инсульт, развитие слепоты
- Поражение кожи (пурпура, сетчатое ливедо, некрозы, узелки, инфаркты кончиков пальцев)
- Недеструктивный олигоартрит
- Поражение почек
- Поражение ЖКТ
- Изменения в легких
- Изменения сердечно-сосудистой системы
Клинические проявления при поражении различного калибра сосудов:
Локализация
Клинические проявления
Поражение сосудов крупного и среднего калибра
Общие сонные артерии
Головокружение, головная боль, синкопальные состояния
Боль в челюстях при движении
Парестезии или гиперстезии рук, нарушение их функции, отсутствие пульса или пульс различного наполнения и высоты на a. radialis, различные уровни АД на руках
АГ, почечная недостаточность
Ишемические поражения кишечника (боль, перфорации, кровотечения)
Стенокардия, инфаркты миокарда
Кашель,кровянистая мокрота, отдышка, легочные инфаркты
Локализация
Клинические проявления
Поражение сосудов среднего и малого калибров
Livedoreticularis, подкожные узелки, кожная сыпь, язвы, некроз кончиков пальцев рук и ног
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 670-3090, тел. отд.платных услуг: 670-30-80
- Врачам
- Порядок направления
- Мероприятия
- Вакансии
- Пациентам
- Отзывы
- Вопрос-ответ
- Персонал
- Услуги
- Стоимость услуг
- Консультация ревматолога
- Консультация других специалистов
- Госпитализация
- Палаты повышенной комфортности
- Отделение лучевой диагностики
- Функциональная диагностика
- Ультразвуковая диагностика
- УЗИ суставов
- Клинико-диагностическая лаборатория
- Физиотерапевтическое лечение
- Плазмаферез (эфферентная терапия)
- Кинезиотейпирование
- Подбор и изготовление индивидуальных ортопедических стелек
- Онлайн запись
- Главная
Системные васкулиты
которых лежит воспаление сосудистой стенки. При этом в зависимости от типа пораженного сосуда и характера воспаления, имеет место особенная клиническая симптоматика с поражением разных органов и тканей.
В первую очередь, васкулиты делят на первичные и вторичные.
К вторичным относят то поражение сосудов, которое возникает как
осложнение на фоне активно текущих инфекционных или онкологических заболеваний.
При этом лечение данных форм васкулитов рекомендовано проводить у инфекциониста или онколога до снятия обострения основного процесса. К примеру, часто возникает вторичный васкулит на фоне обострения вирусного гепатита, который
может регрессировать на фоне противовирусной терапии, проводимой инфекционистом. Если успешное лечение основного заболевания не подействовало на проявления васкулита, то тогда необходимо обратиться к ревматологу для дообследования.
Первичным же называют то поражение сосудов, которое происходит как самостоятельный процесс. При этом в случаях, когда имеется вариант изолированного поражения кожного покрова (геморрагическая сыпь, пятна, язвы и т.д.) при отсутствии каких-либо других признаков воспаления, необходимо изначально обратиться к дерматологу, который даст все необходимые рекомендации и, при необходимости, направит Вас на обследование к другим специалистам.
Во всех других случаях проявления системных васкулитов необходимо наблюдение у ревматолога.
Этиология системных васкулитов в настоящее время не ясна, однако предполагаемыми факторами риска являются, в первую очередь, инфекции (вирусные, бактериальные и др.), профессиональные вредности. У большинства васкулитов выявлена генетическая предрасположенность.
В зависимости от калибра пораженного сосуда васкулиты подразделяются на три группы:
1. Васкулиты с преимущественным поражением мелкого калибра (капилляры, артериолы, венулы): гранулематозный полиангиит
(гранулематоз Вегенера), эозинофильный гранулематозный полиангиит (синдром Черджа-Стросс), микроскопический полиангиит, васкулит гиперчувствительности, пурпура Шенлейна — Геноха, болезнь Бехчета, криоглобулинемический васкулит, васкулит при ревматических заболеваниях (СКВ, РA, ССД, болезнь Шегрена), кожный лейкоцитокластический васкулит.
2. Васкулиты с преимущественным поражением среднего калибра: болезнь Кавасаки, узелковый полиартериит.
3. Васкулиты с преимущественным поражением сосудов крупного калибра: гигантоклеточный артериит (болезнь Хортона), артериит Такаясу (неспецифический аортоартериит, синдром дуги аорты).
Соответственно, в зависимости от калибра пораженных сосудов, их локализации и типа поражения возникает определенная клиническая картина.
При этом поражение органов и систем может сопровождаться разнообразными симптомами:
- легкие (кашель, одышка, кровохарканье, эпизоды удушья),
- почки (отеки, повышение артериального давления),
- кожа (высыпания, язвы, побеление и посинение пальцев, язвы в области гениталий, гангрена),
- слизистые (язвочки во рту, высыпания)
- опорно-двигательный аппарат (боли и припухания суставов, мышечные боли),
- глаза (покраснения, боли и рези в глазах, потеря зрения),
- ЛОР-органы (выделения из носа и ушей, снижение слуха и обоняния, носовые кровотечения, осиплость голоса, деформация спинки носа),
- нервная система (судороги, головные боли и головокружение, эпилептические припадки, инсульты, изменения чувствительности, нарушение двигательной функции),
- желудочно-кишечный тракт (боли в животе, диарея, кровь в стуле),
- сердечно-сосудистой системы (боли за грудиной, перебои в работе сердца, повышение АД, отсутствие пульса на руках или ногах) и т.д.
Также часто встречается повышение температуры тела, похудание, общая слабость. Иногда диагностика системных васкулитов занимает длительное время, так как клинические проявления могут медленно развиваться и быть стертыми.
При лабораторном исследовании часто выявляется ускорение СОЭ, повышение С-реактивного белка, фибриногена, возможен лейкоцитоз. По анализам крови и мочи можно выявить поражение почек (чаще повышение белка, эритроцитов и цилиндров в моче; повышение креатинина и мочевины в сыворотке крови, снижение клубочовой фильтрации).
При иммунологическом исследовании крови при некоторых васкулитах (гранулематозный полиангиит,эозинофильный гранулематозный полиангиит, микроскопический полиангиит) выявляются антинейтрофильные цитоплазматические антитела (АНЦА), что значимо помогает в уточнении диагноза.
Также важное значение имеют инструментальные методы обследования (рентгенография, ультразвуковое исследование, эхокардиография и др.).
Для подтверждения диагноза в большинстве случаев (если это выполнимо) проводят биопсию пораженного органа или ткани с последующим гистологическим и иммуногистохимическим исследованиями.
Для постановки диагноза системный васкулит консультация ревматолога является обязательной. При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
Ревматоидный артрит (РА) — одно из наиболее частых системных ревматических заболеваний неизвестной этиологии.
Его характерной чертой является хронический деструктивный полиартрит.
Частота заболевания в популяции колеблется от 1 до 3%. Как и другие аутоиммунные болезни, РА более часто встречается у женщин, что свидетельствует о возможной роли половых гормонов в его развитии.
Современные представления о патогенезе ревматоидного артрита основываются на нескольких взаимодополняющих концепциях.
Во-первых, большая роль отводится С04+Т-лимфоцитам [G.Panayi et al, 1992].
Во-вторых, не менее важно участие моноцитов и макрофагов, синтезирующих цитокины, которые обладают провоспалительной активностью [F.Brennan et al., 1992; W.Arend & J.-M.Dayer, 1994].
В-третьих, автономных неиммунных механизмов, определяющих опухолеподобный рост синовиальной ткани, приводящий к деструкции хряща [W.Koopmam & S.Gay, 1993; N.Zvaifler & G.Firestein, 1994].
Впервые в 1951 году Sokoloff при исследовании биоптата кожно-мышечного лоскута у больных ревматоидным артритом обнаружил воспалительные изменения в стенке мелких артерий. В настоящее время установлено, что в патологический процесс могут одновременно вовлекаться сосуды различного калибра и локализации.
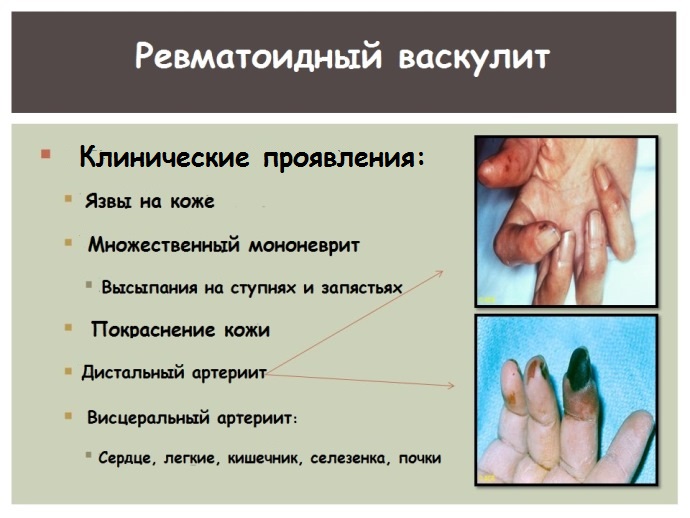
Ревматоидный васкулит условно подразделяется на три основных клинико-гистологических типа:
1. Дигитальный артериит с пролиферацией интимы сосудов и тромбозом. У больных с этим типом васкулита наблюдается поражение ногтевых фаланг.
2. Воспаление венул, мелких артерий, артериол и капилляров кожи с фибриноидным некрозом и инфильтрацией их стенки мононуклеарными клетками, лейкоцитоклазией и экстравазацией эритроцитов. Для него характерны кожные проявления — язвы и пальпируемая пурпура.
3. Некротизирующий артериит с вовлечением артерий мелкого или среднего калибра, приводящий к поражению висцеральных органов и периферических нервов, часто неотличимый от классического узелкового полиартериита (УП).
Патогенетические механизмы
Клинические проявления
Клинические признаки системного ревматоидного васкулита относятся к числу редких внесуставных проявлений РА. Они встречаются менее чем у 1% больных [R.Panush et al., 1983]. Однако на аутопсии системное поражение сосудов обнаруживается в 14—25% случаев.
Основные клиническое синдромы ревматоидного васкулита суммированы в таблице 19.1. Его классическими признаками считаются — периферическая гангрена, множественный мононеврит [F.Hart et al., 1957; C.Pallis & J.Scott, 1965], а также склерит, перикардит и поражение легких.
Таблица 19.1. Клинические проявления ревматоидного васкулита (K.Chakravarty & G.Scott, 1992)
Васкулопатия — термин, предложенный для определения патологии сосудов, при которой отсутствуют четкие морфологические признаки воспалительно-клеточной инфильтрации сосудистой стенки и периваскулярного пространства. Полагают, что гистологические изменения при этих заболеваниях ограничиваются микротро.
Клинические признаки, наблюдаемые при системных васкулитах, встречаются при системных заболеваниях соединительной ткани (включая антифосфолипидный синдром), инфекциях (инфекционный эндокардит, сифилис, другие системные инфекции) и опухолях(предсердная миксома, лимфопролиферативны.
Лабораторное обследование больных системными васкулитами включает определение аутоантител, компонентов системы комплемента, клеточных иммунологических реакций, показателей активации эндотелия и острофазового ответа организма. Для идентификации инфекционных агентов, ассоциирующихся с развитием васкул.
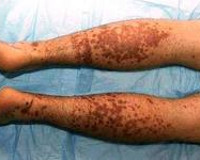
Поражение кожи — один из диагностических критериев геморрагического васкулита, наблюдается у всех больных в различные периоды болезни. Однако в дебюте поражение кожи встречается только в половине случаев. К проявлениям кожного синдрома относят петехиальную сыпь и/или пурпуру (т.н. пальпируемую н.
Среди дермальных (поверхностных) ангиитов основное значение имеет полиморфный дермальный ангиит, являющийся классической формой аллергических васкулитов кожи и встречающийся наиболее часто (в 37,3% случаев, по нашим наблюдениям).
Выделяют несколько основных патогенетических механизмов, которые определяют клинические особенности той или иной формы системных васкулитов.
С-реактивный белок — классический острофазовый белок, синтезирующийся в ответ на воспаление и тканевое повреждение. По структуре он относится к семейству пентраксинов и состоит из 5 идентичных негликозилированных полипептидных субъединиц с молекулярной массой 23 кд, которые за счет нековалентных свя.
Этой патологии присвоен собственный код в Международной классификации болезней — М05.2. Раньше она считалась очень тяжелой, но с развитием новых методов лечения отношение к ней несколько изменилось. Итак, ревматоидный васкулит — что это за болезнь, насколько она опасна, чем ее лечить?
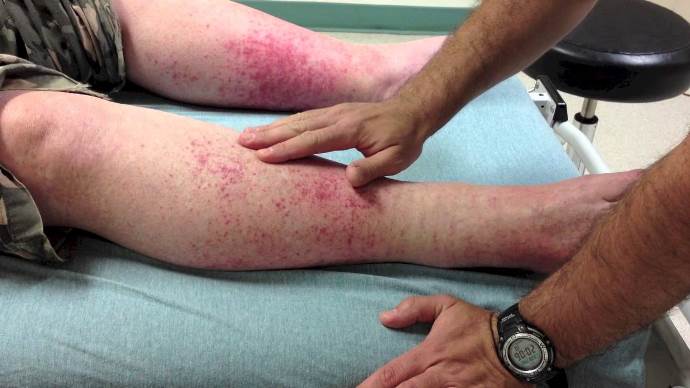
Особенности васкулита при ревматоидном артрите
Воспаление сосудов бывает практически при всех аутоиммунных заболеваниях. Его патогенез всегда одинаков: сосудистая стенка отекает, в ней и прилежащих тканях скапливаются лейкоциты, иммунные комплексы. Если этот процесс вовремя не остановить, то возможны два варианта дальнейшего развития событий:
- Тромбообразование → нарушение кровоснабжения ткани, которую питает сосуд.
- Некроз (полное разрушение) сосудистой стенки → кровоизлияние в окружающие ткани.
Все васкулиты делят на первичные (самостоятельная болезнь) и вторичные (причиной является какое-либо заболевание). Ревматоидный васкулит относится ко второй группе. Он возникает как следствие ревматоидного артрита. Чаще всего при этом страдают мелкие сосуды ( артериолы , венулы ), редко — средние (артерии, вены), крайне редко — крупные (аорта, ее ветви).
О васкулите, как о системном проявлении ревматоидного артрита, речь идет только тогда, когда гистологические изменения сосудов сопровождаются определенными клиническими признаками.
В зависимости от типа изменения сосудов выделяют 3 клинико-гистологических варианта болезни:
- Дигитальный артериит — поражает пальцы кистей, стоп (чаще ногтевые фаланги) по типу тромбоза.
- Лейкопластический венулит — воспаление венул кожи с явлениями фибриноидного некроза, образованием инфильтратов . Кожные изменения локализуются в нижней трети голени.
- Некротический артериит — самый тяжелый вариант. Некроз мелких сосудов приводит к кровоизлияниям в кожу, внутренние органы, нарушает работу нервных окончаний.
Клинические проявления
Васкулит чаще всего возникает у мужчин на фоне давно текущего серопозитивного ревматоидного артрита с тяжелыми деструктивными изменениями суставов, высоким титром РФ. Однако описаны случаи, когда он появлялся за несколько лет до суставного синдрома, а также у больных с серонегативным артритом.
Одним из факторов риска возникновения ревматоидного васкулита считается курение. Никотин вызывает спазм периферических сосудов, а химические элементы табачного дыма снижают эластичность их стенок. Это способствует развитию аутоиммунного воспаления.
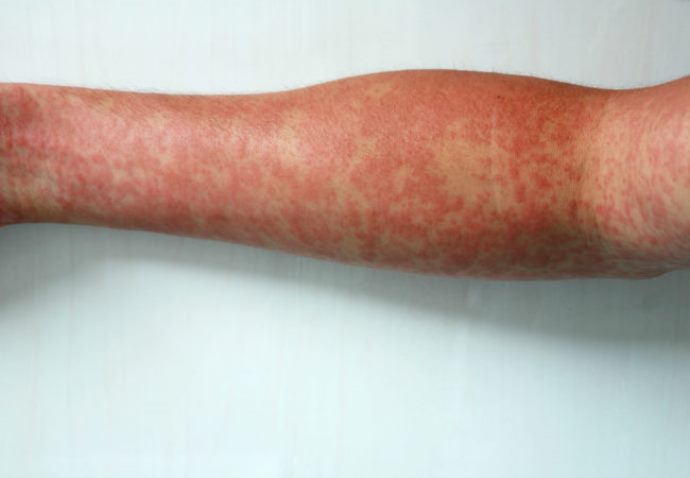
Для заболевания наиболее типичны кожные и неврологические проявления. Со стороны кожи могут наблюдаться следующие симптомы:
Неврологическая симптоматика обусловлена нарушением кровоснабжения нервов и проявляется различными нейропатиями:
Вегетативной — уменьшение потоотделения в области поражения.
Двигательной — множественные мононевриты , вызывающие парез стопы или кисти.
Эти виды нейропатий могут сочетаться между собой. Двигательные нарушения расценивают как признак злокачественного течения болезни.
Симптомы со стороны других органов встречаются редко, но они могут угрожать жизни больного. Воспаление сосудов головного мозга проявляется ступором или комой, пищеварительного тракта — мезентериальным тромбозом, перфорацией кишечника, коронарных — инфарктом миокарда, глаз — ишемией зрительного нерва, слепотой.
Больным ревматоидным артритом с любыми, даже незначительными проявлениями васкулита (мелкие пятна на коже, вегетативная нейропатия) нужно опасаться возможности подобных осложнений, и при появлении новых жалоб незамедлительно обращаться к врачу.
Симптомы интоксикации (адинамия, высокая лихорадка, похудание) наблюдаются только при остром некротическом артериите, когда продукты распада тканей всасываются в кровь. Адекватная терапия базисными средствами позволяет предотвратить это тяжелое состояние.
Диагностика
Для ревматоидного васкулита характерно повышение в крови:
- острофазовых показателей (СОЭ, СРБ);
- альфа- и гаммаглобулинов;
- ревматоидного фактора;
- антител к цитруллинированному пептиду;
- антител к цитоплазме нейтрофилов;
- антиядерных антител.
Эти лабораторные показатели не являются специфичными для данного заболевания, но позволяют подтвердить его связь с ревматоидным артритом.
С той же целью, а также для выяснения распространенности болезни, ее дифференциальной диагностики с другой патологией применяются инструментальные методы исследования:
- рентгенография суставов, позвоночника, легких;
- МРТ головного мозга;
- УЗИ сердца, органов брюшной полости, почек;
- электромиография;
- ангиография;
- биопсия тканей.
Последний метод является самым надежным, но иногда он дает ошибочные результаты.
Лечение
Терапия васкулита зависит от его выраженности и распространенности. Если у больного имеются только кожные проявления (артериит пальцев, небольшие язвы голеней), то тех препаратов, которые назначены для лечения ревматоидного артрита (базисные средства, НПВС ), обычно бывает достаточно. Иногда к ним добавляют небольшие дозы кортикостероидов. При умеренно выраженной неврологической симптоматике (сенсорной нейропатии) рекомендуется такая же тактика.
При тяжелом течении болезни с двигательной нейропатией, поражением внутренних органов, признаками общей интоксикации назначается пульс-терапия гормонами и иммунодепрессантами ( циклофосфамидом ). Они вводятся внутривенно в высоких дозах с определенной периодичностью (через 2-4 недели) на протяжении 6-12 месяцев. Хороший эффект также дает плазмаферез .
При трофических язвах голени применяют местное лечение. Сначала язву очищают от гнойных некротизированных тканей с помощью мазей, содержащих коллагеназу (фермент, избирательно расщепляющий омертвевшую ткань). К ним относятся ируксол , стрептолавен . Затем на рану наносят мази, ускоряющие регенерацию тканей ( бепантен , актовегин ).
Методов лечения, способных навсегда избавить человека от ревматоидного васкулита, пока не существует. Но современные лекарственные препараты позволяют успешно контролировать его течение, предотвращая развитие тяжелых форм и рецидивов.
Читайте также:


