Системная склеродермия у детей диагностика
Что такое Склеродермия у детей -
Склеродермия у детей – второе заболевание по частоте встречаемости среди диффузных заболеваний соединительной ткани у детей, в основе его лежит поражение соединительной ткани с преобладанием фиброза и сосудистая патология по типу своеобразного облитерирующего эндартериита.
Это заболевание в детском возрасте чаще регистрируют у девочек, чем у мальчиков.
Виды склеродермии
- системная
- очаговая
Что провоцирует / Причины Склеродермии у детей:
Причина заболевания до сегодняшнего дня остаются загадкой для исследователей. В развитии заболевания могут быть два механизма: иммунный и сосудистый. При иммунном антитела к коллагену образуются вследствие цикличного аутоиммунного процесса, который бывает также при других диффузных болезнях соединительной ткани у детей и взрослых. Если говорить о сосудистом механизме, тут роль играют измененные эндотелиальные клетки. Исследователи говорят также о том, что могут развиваться сразу два механизма.
Патогенез (что происходит?) во время Склеродермии у детей:
При системном виде склеродермии у детей избыточно образуются и откладываются коллаген и другие белки межклеточного вещества в коже и других органах.
Фиброз при системном виде заболевания развивается после поражения мелких артерий, капилляров кожи, почек, желудочно-кишечного тракта, легких и сердца ребенка. Кровоток нарушается, возникает синдром Рейно, который считается вв большинстве случаев первым признаком болезни. После повреждения эндотелия и базальной мембраны утолщается интима, сужается и зарастает просвет сосудов.
Выше описанные симптомы прогрессируют, потому количество мелких сосудов становится всё меньшим. Вследствие этого возникает хроническая ишемия кожи и внутренних органов. При капилляроскопии ногтевых валиков фиксируют уменьшение числа капилляров, а также расширение и извитость оставшихся капилляров. Непораженные капилляры разрастаются, появляются телеангиэктазии.
При системной склеродермии поражение эндотелия может быть спровоцировано разными факторами. В сыворотке в некоторых случаях есть гранзим А–фермент, который приводит к повреждению базальной мембраны сосудов. В других случаях сыворотка повреждает эндотелий.
Вслед за ним восстановление кровотока может запускать механизмы, приводящие к фиброзу и окклюзии сосудов. В развитии сосудистого спазма играют немалую роль вазоактивные вещества.
Этот фактор также ведет к спазму сосудов, поскольку вызывает нехватку сосудорасширяющих нейропептидов. Во многих случаях поражение эндотелия сопровождается повышением уровня фактора свертывания VIII и фактора фон Виллебранда в сыворотке.
В развитии фиброза при системной склеродермии у детей играет роль нарушение клеточного иммунитета. Основная роль принадлежит Т-хелперам. Иммунорегуляторный индекс в крови больного ребенка, который определяется соотношением лимфоцитов CD4 и CD8, выше нормы.
В патогенезе играют роль молекулы адгезии, которые опосредуют взаимодействие Т-лимфоцитов с эндотелием. В сыворотке крови повышен уровень ИР-1 и ФНОа, что может говорить про активацию моноцитов. Наряду с множеством других функций эти цитокины обладают способностью активировать фибробласты. Фиброз кожи может возникать также с участием тучных клеток. В дерме обнаруживают повышенное их содержание, причем даже вне очага поражения. Одной из причин дегрануляции тучных клеток может быть их взаимодействие с активированными Т-лимфоцитами.
При системной склеродермии у детей есть нарушения не только клеточного, но также гуморального иммунитета. У подавляющего большинства больных в сыворотке крови обнаруживают антинуклеарные антитела.
В культуре фибробластов, выделенных из пораженных участков кожи больных при системной склеродермией, продолжается избыточный синтез коллагена. У больных системной склеродермией коллаген VII типа располагается по всей толще дермы, что нормой не является. Предполагают, что это является причиной уплотнения кожи и спаянности ее с тканями, которые лежат на более глубоких уровнях.
Фибробласты, которые находятся в пораженных и непораженных участках кожи ребенка, несут рецепторы тромбоцитарного фактора роста, что также нормой не является. Более чем у 90% больных системной склеродермией возникают хромосомные аномалии:
- кольцевые хромосомы
- ацентрические фрагменты
- разрывы хроматид
Кожа
В начале заболевания в коже повышено содержание моноцитов, Т-лимфоцитов, тучных и плазматических клеток. Далее эпидермис становится всё тоньше, параллельно ему в дерме находятся утолщенные гомогенные пучки коллагена. Они врастают в подкожную клетчатку, что становится причиной спаянности с подлежащими тканями. Придатки кожи атрофируются, исчезают межсосочковые клинья эпидермиса.
ЖКТ
В желудочно-кишечном тракте фиброз выражен не так ярко, как в коже. Становится очень тонкой слизистая средней и нижней третей пищевода, в слизистом слое количество коллагена выше нормы. Поражается мышечная оболочка пищевода и прочих отделов желудочно-кишечного тракта. Вследствие истончения слизистой возникают язвы. На поздних стадиях склеродермии происходит дилатация пораженных участков ЖКТ.
Легкие
Появляется диффузный интерстициальный и перибронхиальный фиброз, усиливается пролиферация эпителия бронхов, утолщаются стенки альвиол. Разрыв стенок альвеол может приводить к появлению мелких кист и буллезной эмфиземе легких.
Опорно-двигательиый аппарат
Обнаруживается отек синовиальной оболочки, если есть артрит, также она инфильтруется лимфоцитами и плазматическими клетками. Фибрин откладывается в толще синовиальной оболочки, на ее поверхности, на сухожильных влагалищах. На более поздних стадиях болезни может быть фиброз синовиальной оболочки.
Миопатия
При системном виде склеродермии проявляется интерстициальная и периваскулярная лимфоцитарная инфильтрация, дегенерация мышечных волокон и интерстициальный фиброз. Может быть и утолщение стенок артериол, уменьшение количества капилляров.
Сердце
В миокарде фиксируют дегенерацию кардиомиоцитов и интерстициальный фиброз, который выражен больше всего вокруг сосудов. Фиброз проводящей системы сердца вызывает АВ-блокаду и аритмии.
Почки
При системной склеродермии почти поражены более чем у 50% больных детей. Гистология показывает гиперплазию интимы междольковых артерий, фибриноидный некроз клубочков и приносящих артериол и утолщение базальной мембраны клубочков. Может быть также гломерулосклероз и мелкие инфаркты в корковом веществе почек. Если при склеродермии у ребенка есть синдром Рейно, то снижен почечный кровоток.
Другие органы
При рассматриваемом заболевании печень поражена в редких случаях. Но может развиваться первичный билиарный цирроз печени. Фиброз щитовидной железы может возникать как на фоне хронического лимфоцитарного тиреоидита, так и в его отсутствие.
Симптомы Склеродермии у детей:
Для бляшечной формы в начале болезни появляются желтовато-розовые эритематозные бляшки, которые потом становятся очаговыми поражениями – твердыми, восковидными или приобретают оттенок слоновой кости, могут иметь ободок фиолетового цвета. Чаще всего такие очаги располагаются на руках, ногах, торсе.
Помимо поражений кожи, также могут быть артриты с утренней скованностью, ограничением движений, но при них воспалительные изменения не выражены. При очаговой форме склеродермии может быть синдром Рейно.
Эта форма заболевания в детском возрасте встречается в крайне редких случаях. Сначала всегда проявляется синдром Рейно с продолжительностью от 2 месяцев до 3-4 лет. Среди других проявлений выделяют:
Со временем развивается диффузное поражение всех кожных покровов, при котором могут появляться телеангиоэктазии и подкожные кальцификаты. Раньше всего в большинстве случаев происходит поражение кожи лица и рук, а потом оно охватывает шею, живот, грудь и ноги. Почти всегда поражаются и внутренние органы. В пищеводе развивается эзофагит. Изменения в сердце проявляются перикардитом или миокардитом.
Диагностика Склеродермии у детей:
Если у ребенка типичные для склеродермии изменения кожи, диагностика труда не составляет. Следует отличать заболевание от таких синдромов: синдром Бушке, Чайна, а также от эозинофильного фасциита. В диагностики помогает одномоментное развитие индуративного отека шеи, лица, плечей с обратным развитием без атрофии кожи.
Лечение Склеродермии у детей:
Основная терапия заключается в местном применении средств для улучшения микроциркуляции. Врачи могут приписать ребенку димексид, гепариновую мазь или демиксид + гепарин. При наличии синдрома Рейно врачи могут назначить больному антиагреганты — аспирин в дозах 10-15 мг/кг массы тела в сутки, курантил, препараты с содержанием никотиновой кислоты, нифедипин.
Если изменения кожи при склеродермии у детей прогрессируют, врачи назначают глюкокортикоиды в умеренной дозировке – из расчета 0,5 мг на 1 кг массы тела в сутки. Могут быть назначен D-пеницилламин, в аналогичной дозировке, как при ЮХА. Лечение системной склеродермии не обходится без использования ГКС из расчета 0,5-1 мг /кг массы тела в сутки, D-пеницилламина. В последние годы всё с большим успехом начинают применять метотрексат.
Профилактика Склеродермии у детей:
Профилактика склеродермии у детей заключается в оберегании кожи от отморожений, избежании травмирования кожи и слизистых, от ожогов. Ребенок должен как можно меньше нервничать. При диагностировании склеродермии у ребенка он должен постоянно находиться под диспансерным наблюдением.
К каким докторам следует обращаться если у Вас Склеродермия у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Склеродермии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Ключевые слова: Склеродермия – этиология – патогенез – аутоиммунные нарушения – классификация – клинические формы – склероатрофический лишай – пенициллин – лидаза – биостимуляторы – пирогенные препараты – вазопротекторы.
В статье описана ограниченная склеродермия у детей: этиология, патогенез, классификация заболевания, клинические формы и проявления. Даны практические рекомендации по диагностическим и медикаментозным подходам.
Key words: Scleroderma - etiology - pathogenesis - autoimmune disorders - classification - clinical forms - lichen sclerosus et atrophicus - penicillin - lidase - biostimulants - pyrogenic agents - vasoprotectors.
The paper outlines localized scleroderma in children, its etiology, pathogenesis, classification, clinical forms, and manifestations. Practical guidelines for diagnostic and medical approaches are given.
В. Н. Гребенюк, проф., доктор мед. наук, зав.отделом детской дерматологии ЦНИКВИ Минздрава РФ
Prof. V.N.Grebenyuk, MD, Head, Department of Pediatric Dermatology, Central Research Dermatovenereologic Institute, Ministry of Health of the Russian Federation
Ограниченная склеродермия (ОС) у детей – серьезная современная медицинская и социальная проблема. В отличие от системной склеродермии (ССД), при которой в патологический процесс вовлекаются различные органы, ОС "ограничивается" поражением только кожи. В то же время нередко заболевание приобретает системный характер, т.е. становится ССД. Однако мнение, что эти два заболевания по сути представляют единый патологический процесс, разделяют не все исследователи. Некоторые авторы полагают, что ОС и ССД не тождественны, и разграничивают их по патогенезу, клинике и течению. И в таком случае ССД относят к диффузным заболеваниям соединительной ткани (ДЗСТ), а ОС таковым не является.
Как известно, ДЗСТ включают ССД, системную красную волчанку (СКВ), дерматомиозит, узелковый периартериит и ревматоидный артрит – грозные болезни, требующие определенной стратегии и тактики ведения больных, проведения интенсивного лечебно-профилактического комплекса. ССД – второе по частоте встречаемости после СКВ заболевание из группы ДЗСТ (от 32 до 45 случаев на 100 тыс. населения) [1]. Следует еще раз подчеркнуть, что нельзя игнорировать возможность перехода ОС в ССД.
В детском возрасте доминирует ОС. Она встречается у детей более чем в 10 раз чаще СКВ. Девочки болеют чаще мальчиков более чем в 3 раза.
Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь обычно исподволь, без каких-либо субъективных ощущений и нарушения общего состояния. В связи с тенденцией растущего организма к распространенной патологии, к выраженным экссудативным и сосудистым реакциям у детей это заболевание часто обнаруживает склонность к прогрессирующему течению, обширному поражению, хотя в ранние сроки может проявляться единичными очагами. В последнее десятилетие встречаемость этой патологии у детей возросла. ОС характеризуется преимущественно локализованными очагами хронического воспаления и фиброзно-атрофического поражения кожи и слизистых оболочек.
Первое описание похожего на склеродермию заболевания, известного еще древнегреческим и древнеримским врачам, принадлежит Zacucutus Zusitanus (1634). Alibert (1817) значительно дополнил характеристику этой болезни, для обозначения которой Е. Gintrac [2] предложил термин "склеродермия".
Этиология и патогенез
Атрофодермия Пазини – Пьерини сочетается с полосовидной формой (в области поясницы).
Данные клинико-лабораторных исследований иммунных нарушений (с изменениями как в гуморальном, так и в клеточном звене иммунитета) указывают на их важность в патогенезе склеродермии [7, 8].
Более чем у 70% больных склеродермией обнаруживают циркулирующие в крови аутоантитела [9]. В крови и тканях выявляют повышенное содержание СД4 + -лимфоцитов и высокие уровни интерлейкина-2 (IL - 2) и IL-2-рецепторов. Установлена корреляция между активностью Т-хелперов и активностью склеродермического процесса [10].
Р.В. Петров [11] рассматривает склеродермию как аутоиммуное заболевание, при котором в основе нарушений лежит взаимодействие аутоантигенов с лимфоидными клетками. При этом Т-хелперы, активированные экзо- или эндогенными факторами, вырабатывают лимфокины, стимулирующие фибробласты. В.А. Владимирцев и соавт. [12] считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса.
При склеродермии наблюдаются разнообразные другие аутоиммунные нарушения: различные аутоантитела, снижение уровня Т-лимфоцитов при неизмененном или повышенном содержании В-лимфоцитов, снижение функции Т-супрессоров при неизмененной или повышенной функции Т-хелперов, снижение функциональной активности естественных киллеров [13 – 15].
В 20 – 40% случаев при бляшечной склеродермии обнаруживают антинуклеарные антитела [16], у 30 – 74% больных склеродермией выявляют циркулирующие иммунные комплексы [18 – 19].
Классификация
Многообразие клинических форм и вариантов ОС, а также наличие стертых (абортивных) проявлений болезни, разная степень вовлечения в патологический процесс кожи и подлежащих тканей затрудняют ее диагностику.
Практически приемлема классификация ОС, основанная на клиническом принципе [17, 19, 20].
I. Бляшечная форма с ее вариантами (разновидностями):
1) индуративно-атрофическая (Вильсона);
2) поверхностная "сиреневая" (Гужеро);
3) келоидоподобная;
4) узловатая, глубокая;
5) буллезная;
6) генерализованная.
II. Линейная форма (полосовидная):
1) саблевидная;
2) лентовидная;
3) зостериформная.
III. Склероатрофический лихен (болезнь белых пятен).
IV. Идиопатическая атрофодермия Пазини – Пьерини.
Многоочаговая бляшечная склеродермия (на фоне застойной гиперемии и пигментации очаги дерматосклероза).
Несколько очагов бляшечной склеродермии с выраженным дерматосклерозом; по краю некоторых из них кайма розово-коричневатой окраски.
При поверхностной сиреневой бляшечной ОС (Гужеро) наблюдают едва заметное поверхностное уплотнение, кожа в очаге розовато-сиреневая с более интенсивной окраской на границе очага.
При полосовидной форме ОС очаги линейные, в виде полос, чаще локализующиеся вдоль одной конечности, нередко – по ходу нервно-сосудистого пучка. Они могут располагаться также циркулярно на туловище или конечностях. На лице, волосистой части головы отмечают нередкую при этой форме локализацию поражений, часто рубцевидно-саблевидных (напоминающих рубец после удара саблей). Плотный тяж склерозированной кожи может иметь различную длину и ширину, буроватую окраску, блестящую поверхность.
В месте его локализации на коже головы отсутствует рост волос. Вертикально очаг может проходить от волосистой части головы, пересекая лоб, спинку носа, губы, подбородок. Нередко в процесс вовлекается слизистая оболочка ротовой полости.
При разрешении процесса поверхность очага сглаживается, образуется западение, обусловленное атрофией кожи, мышц и костной ткани.
Склероатрофический лихен (САЛ) Цумбуша (синонимы: болезнь белых пятен, каплевидная склеродермия) рассматривают как заболевание, близкое по клинике к ограниченной поверхностной склеродермии, но не полностью ей тождественное.
Клинические проявления: беловатые, почти молочного цвета папулы диаметром 1 – 3 мм, обычно округлых очертаний, расположенные на неизмененной коже. В начале своего появления они имеют красноватую окраску, иногда окружены едва заметной лиловатой каемкой. В центре элементов может быть западение. При слиянии сгруппированных папул образуются очаги с фестончатыми очертаниями. Локализуются эти поражения чаще на шее, туловище, половых органах, а также на других участках кожного покрова и слизистых оболочках. Высыпания имеют склонность к спонтанному разрешению, оставляя атрофические гипопигментные или амеланотические пятна. Поверхность их блестящая, морщинистая. Обычно сыпь не сопровождается субъективными ощущениями.
Клинической разновидностью САЛ является бляшечная форма с очагами, достигающими по размеру несколько сантиметров, с округлыми или неправильными очертаниями. Кожа в таких очагах истончена, легко собирается в складки по типу смятой папиросной бумаги. При пемфигодной форме образуются пузыри величиной с горошину, через их тонкую покрышку просвечивает прозрачное содержимое. При разрыве пузырей образуются эрозии.
Диагностика ОС представляет определенные трудности в ранние сроки заболевания. Об этом свидетельствуют нередкие случаи диагностических ошибок. Запоздалое на месяцы, а иногда и на годы распознавание заболевания таит в себе риск развития тяжелых форм, которые могут приводить к инвалидности. Следствием длительного прогрессирующего течения также может быть функциональная недостаточность кожи и опорно-двигательного аппарата.
Под влиянием лечения, редко спонтанно, очаги поражения разрешаются (исчезают уплотнение, краснота, блеск) с исходом в атрофию кожи, нередко оставляя витилигинозные или пигментные пятна.
Внешне при этом кожа напоминает пергамент. Пушковые волосы в резидуальных очагах отсутствуют. Отмечается истончение не только кожи, но и подлежащих тканей. После разрешения склеродермического процесса в поверхностных бляшечных очагах изменения кожи значительно менее выражены.
Обследование
Все дети, болеющие ОС, независимо от клинической формы заболевания и интенсивности поражения подлежат инструментальному обследованию в целях ранней диагностики висцеральной патологии, выявления признаков системности заболевания. А учитывая возможность латентного течения ССД, особенно в ранние сроки ее возникновения, оценку состояния внутренних органов с помощью инструментальных методов у детей с ОС следует проводить не реже 1 раза в 3 года.
Зная о нередком субклиническом течении ССД у детей или даже об отсутствии ее клинических признаков, которые обычно имеют неспецифический характер, врач должен проявлять настороженность в отношении возможного развития системного процесса не только при многоочаговых и распространенных проявлениях, но и при единичных ограниченных бляшках.
За многолетнее наблюдение Н.Н. Уваровой [21] 173 детей с ССД, клинико-инструментально обследованных, в 63% случаев заболевание начиналось с поражения кожи (кожный синдром). При этом кожные изменения в разгаре системного процесса были отмечены у всех больных. Т.М. Власова [22] при клинико-инструментальном обследовании у 51 (25,1%) из 203 детей, больных ОС, выявила висцеральные изменения, т.е. признаки системного процесса. Среди них – поражения сердца (склеродермическое сердце – нарушение атриовентрикулярной и внутрижелудочковой проводимости, синусовая тахикардия, аритмия, смещение интервала S – T), легких (усиление бронхолегочного рисунка, диффузный или очаговый пневмосклероз, кисты в легких – "ячеистое" легкое, утолщение междолевой плевры), желудочно-кишечного тракта (гастрит, колит, атония пищевода и желудка, нарушения ритма, эвакуации), почек (снижение эффективного почечного плазмотока, протеинурия).
М.Н. Никитиной [23] при обследовании 259 детей, больных ОС, были обнаружены сходные висцеральные нарушения. Клинически провести грань между ОС и кожным синдромом при ССД невозможно.
Дети, болеющие ОС, в процессе многокурсового лечения и наблюдения должны находиться под постоянным контролем педиатра, дерматолога и консультироваться по показаниям другими специалистами.
Лечение больных ОС детей остается трудной задачей. Оно должно быть комплексным и этапно-курсовым. При этом важен дифференцированный подход, при котором учитываются анамнез и результаты клинико-лабораторного обследования, что позволяет назначить адекватные лечебные мероприятия. Они, в частности, включают санацию организма, коррекцию функциональных нарушений нервной, эндокринной, иммунной систем, а также препараты патогенетической направленности.
В прогрессирующей стадии предпочтительно стационарное лечение с использованием пенициллина, лидазы при дерматосклерозе, димексида (ДМСО), витаминов. При стабилизации патологического процесса с тенденцией к разрешению индурации и склероза показаны ферментные препараты, иммуномодуляторы, спазмолитики, биостимуляторы, пирогенные препараты. Закрепляют и усиливают лечебный эффект, а также оказывают реабилитационное воздействие физиотерапия и санаторно-курортное лечение.
Пенициллин рекомендуется вводить в прогрессирующей стадии заболевания по 1 млн ЕД/сут в 2 – 3 инъекциях, на курс до 15 млн ЕД 2 – 3 курсами с интервалом между ними 1,5 – 2 мес. Реже применяют полусинтетические пенициллины (ампициллин, оксациллин).
Предполагается, что лечебный эффект пенициллина обусловлен его структурным компонентом – пеницилламином, который ингибирует образование нерастворимого коллагена. Допускается также санирующий эффект пенициллина при наличии фокальной инфекции.
Из ферментных препаратов широко применяют лидазу и ронидазу, содержащие гиалуронидазу. Лечебный эффект связан со свойствами препаратов улучшать микроциркуляцию в тканях и способствовать разрешению склероза в очагах. На курс 15 – 20 инъекций. Лидазу вводят внутримышечно по 1 мл с 32 – 64 УЕ в 1 мл 0,5% раствора новокаина. Лечебный эффект повышается при сочетании парентерального введения препарата с электрофоретическим. Курсы повторяют через 1,5 – 2 мес при наличии дерматосклероза.
Ронидазу применяют наружно, нанося ее порошок (0,5 – 1,0 г) на смоченную физиологическим раствором салфетку. Накладывают салфетку на очаг поражения, фиксируя бинтом в течение полусуток. Курс аппликаций продолжают 2 – 3 нед.
Благоприятное влияние на разрешение склеродермических очагов оказывает электрофорез с 0,5% раствором сульфата цинка. Процедуры проводят через день по 7 – 20 мин, на курс 10 – 12 сеансов.
Биостимуляторы (спленин, стекловидное тело, алоэ), активируя процессы метаболизма в соединительной ткани, способствуют регенерации тканей и повышению реактивности организма. Спленин вводят по 1 – 2 мл внутримышечно, стекловидное тело – по 1 – 2 мл подкожно, алоэ – по 1 – 2 мл подкожно, на курс 15 – 20 инъекций.
Пирогенные препараты повышают резистентность организма, стимулируют Т-клеточное звено иммунитета. Из этих препаратов чаще используют пирогенал. Применяют его обычно через 2 дня на третий внутримышечно, начиная с 10 – 15 МПД. Дозу в зависимости от температурной реакции повышают на 5 – 10 МПД. Курс состоит из 10 – 15 инъекций.
Иммунокорригирующий эффект оказывают иммуномодуляторы, в частности тактивин и тимоптин. Под их влиянием наступает нормализация ряда иммунных показателей и коллагенообразования. Тактивин вводят ежедневно под кожу по 1 мл 0,01% раствора в течение 1 – 2 нед, 2 – 3 раза в год. Тимоптин назначается подкожно каждый 4-й день в течение 3 нед (из расчета 2 мкг на 1 кг массы тела).
Ангиопротекторы, улучшая периферическое кровообращение и трофические процессы в очагах поражения, способствуют разрешению склеротических изменений кожи. Из этой группы используют: пентоксифиллин (по 0,05 – 0,1 г 2 – 3 раза в день), ксантинола никотинат (по 1/2 – 1 таблетке 2 раза в день), никошпан (по 1/2 – 1 таблетке 2 – 3 раза в день), апрессин (по 0,005 – 0,015 г 2 – 3 раза в день). Один из этих препаратов принимают курсом продолжительностью 3 – 4 нед.
ДМСО назначают наружно в виде 33 – 50% раствора 1 – 2 раза в день повторными месячными курсами с интервалами между ними 1 – 1,5 мес. Компрессные повязки или аппликации применяют на дерматосклеротические бляшки до их заметного разрешения. Препарат, проникая глубоко в ткани, оказывает выраженное противовоспалительное действие, сдерживает гиперпродукцию коллагена.
Солкосерил (экстракт крови крупного рогатого скота, освобожденный от белка), введенный внутримышечно по 2 мл в день (20 – 25 инъекций на курс), улучшает микроциркуляцию и активирует трофические процессы в очаге.
Наружно, кроме ДМСО и ронидазы, применяют препараты, улучшающие обменные процессы в коже и стимулирующие регенерацию: солкосерил (желе и мазь), 2% гель троксевазина, мазь вулнузан, актовегин (5% мазь, желе), 5% пармидиновую мазь. Применяют одно из этих средств 2 раза в день, втирая в очаги поражения. Можно через каждую неделю чередовать эти препараты, продолжительность локальных аппликаций составляет 1 – 1,5 мес. Эффективен при лечении детей, больных склеродермией, также мадекассол. Этот препарат растительного происхождения регулирует количественное и качественное образование соединительной ткани, тормозит чрезмерное образование коллагена.
Адекватное наружное лечение в комбинации с сосудорасширяющими препаратами имеет большое значение при лечении САЛ вульвы и позволяет отказаться от многокурсового лечения пенициллином и лидазой.
У большинства девочек заболевание имеет благоприятный исход. Процесс разрешается или снижается до субклинических признаков обычно к периоду наступления менархе. Течение других форм ОС менее предсказуемо. Снижение активности заболевания, стабилизация склеродермического процесса и его регрессирование обычно отмечают при условии ранней диагностики склеродермии и своевременного проведения необходимого комплексного курсового лечения.
Системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и внутренних органов - это системная склеродермия. По частоте это заболевание занимает второе время после системной красной волчанки. В этой статье мы подробно рассмотрим основные симптомы, методы диагностики и лечение болезни.
Патогенез системной склеродермии
В патогенезе обсуждают 2 механизма – иммунный и сосудистый. Этиология заболевания неизвестна.
По каким симптомам определить системную склеродермию?
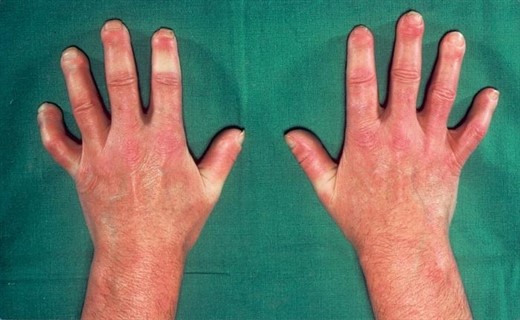
Клинически – повышенная зябкость и цианоз кистей (реже стоп). Субъективные ощущения: похолодания, парестезии, нарушение чувствительности (чаще в первой ишемической стадии и боли в фазе восстановления).
Процесс двусторонний, симметричный. При системной склеродермии синдром Рейно носит распространенный генерализованный характер, включая висцеральную локализацию (поражение почек, сердца, легких). В его основе лежит облитерация сосудов.
В типичных случаях раньше всего поражается кожа лица и рук.
Суставно-костно-мышечный синдром. Полиартралгии. Полиартриты. В отличие от РА склеродермический полиартрит характеризуется преобладанием фиброзных изменений, а не деструкцией суставов. Поражаются фаланги пальцев, может быть остеолиз, резорбция костей, узуры. Возможны трофические нарушения вплоть до образования сухих некрозов и гангрены на кончиках пальцев и аутоампутация фаланг.
Поражение внутренних органов. Самым серьезным симптомом является поражение почек (склеродермические почки). Имеет место преимущественное поражение сосудов почек. Утолщение базальной мембраны клубочка почек. Развивается гломерулосклероз. Происходит уменьшение почечного кровотока.
При ангиографическом исследовании почек у больных системной склеродермией выявляют констрикцию внутридольковых артерий, то есть такое же явление, которое стимулирует ангиоспазм пальцевых артерий, наблюдаемых при феномене Рейно.
Появляется стойкая гипертензия и развитие почечной недостаточности, которая является ведущей причиной смерти. Одним из признаков прогрессирующей почечной недостаточности служит микроангиопатическая анемия, которая может появиться за несколько недель до развития выраженной почечной недостаточности.
Поражение пищевода. Этот симптом отмечается в 50% случаев. Проявляется частыми срыгиваниями, дисфагией по отношению к плотной пище в связи с гипокинезией пищевода, вследствие нейромускулярной дисфункции. Жалобы на ощущение тяжести и на боли в области эпигастрия или в ретростернальной области. Для более поздних стадий болезни характерны дилатация и атония нижней части пищевода и желудочно-пищеводный рефлюкс.
Поражение сердца. На рентгенограмме и при УЗИ исследовании наблюдается колбообразное расширение пищевода с сужением в нижней трети (барий здесь задерживается).
Во всех случаях системной склеродермией отмечается та или иная степень гипертрофии сердца, расширение его полостей, утолщение пристеночного эндокарда, краевой склероз клапанов, преимущественно митрального.
Поражения сердца следует предполагать при наличии кардиалгий и умеренно выраженных изменениях на ЭКГ (нарушение реполяризации, блокада ножек пучка Гиса, предсердная экстрасистолия, низкий вольтаж зубцов на ЭКГ, инфарктоподобные изменения).
ЭхоКГ- нарушение сократимости, утолщение стенок, расширение полостей, перикардиальный выпот, пролапс митрального клапана, косвенные признаки легочной гипертензии.
При радионуклидной вентрикулографии с технецием-99 у всех обследованных больных системной склеродермией были выявлены нарушения диастолической функции (увеличение времени до наступления максимальной скорости наполнения, уменьшение вклада первой трети диастолы в наполнение левого желудочка, увеличение гемодинамической значимости систолы левого предсердия).
При сцинтиграфии миокарда с таллием-201 дефекты перфузии обнаружены у 91% больных.
Таким образом, для поражения сердца характерно нарушение преимущественно диастолической функции, поэтому для лечения сердечной недостаточности противопоказаны препараты, обладающие инотропным действием на миокард. Препаратами выбора для предупреждения микроциркуляторных нарушений в миокарде и купирования явлений сердечной недостаточности являются ингибиторы ангиотензинпревращаюшего фермента.
Поражение легких характеризуется диффузным интерстициальным фиброзом, утолщением альвеолярной мембраны, перибронхиальным фиброзом. Наблюдается разрыв межальвеолярных перегородок, приводящий к образованию небольших воздушных кист и очагов буллезной эмфиземы.
Появляется такой симптом легочная гипертензия – усиленный II тон на легочной артерии, стойкое расщепление II тона и систолический шум, связанный с расширением легочной артерии.
Больные системной склеродермией с поражением легких подвержены бактериальной или вирусной пневмонии.
В пре- и пубертатном возрастном периоде у 5% детей наблюдается нарастание симптоматики поражения внутренних органов и нарушений функции опорно-двигательного аппарата из-за развития фиксированных контрактур.
Как диагностируется системная склеродермия?
Лабораторная диагностика:
- антитела специфичны к растворимому ядерному протеину (AHA),
- антитела к топоизомеразе I,
- антитела к центромерам (АЦА),
- антиэндотелиальные антитела.
- Синдром Рейно.
- Склеродермическое поражение кожи.
- Суставно-мышечный синдром с развитием стойких контрактур.
- Кальциноз – синдром Тибьержа-Вейссенбаха.
- Остеолиз.
- Базальный пневмоклероз.
- Крупноочаговый кардиосклероз.
- Поражение пищеварительного тракта.
- Истинная склеродермическая почка.
- Капилляроскопические признаки.
- Гиперпигментация кожи.
- Телеангиэктазии.
- Потеря массы тела.
- Повышение СОЭ.
- Гипергаммаглобулинемия.
Как лечится системная склеродермия?
Терапия включает комплексное применение средств, улучшающих микроциркуляцию: вазодилататоров (эуфиллин, папаверин, компламин, ангинин и др.), витаминов А, В, Е, антиагрегантов (курантил и др.) и гипербарической оксигенации, а также средств противовоспалительного им-муносупрессивного действия (салицилаты, индометацин, аминохинолиновые препараты). Лекарства первых 4 групп назначаются курсами и особенно показаны в осенне-весенние периоды года.
При подостром и остром течении ССД с выраженными иммунологическими сдвигами, при высокой активности патологического процесса для лечения назначается преднизолон из расчета 0,5-1,5 мг/кг в сут сроком на 1 - 3 мес с последующим снижением дозы до поддерживающей (5 - 10 мг/сут), которая иногда сохраняется в течение нескольких лет. Наличие противопоказаний к применению кортикостероидов или малая их эффективность требуют введения в общетерапевтический комплекс цитостатиков в качестве иммуносупрессантов (азатиоприна по 1 - 3 мг/кг или лейкерана по 0,1 - 0,2 мг/кг в сутки) на 2-3 мес.
Препараты лечения системной склеродермии
К иммуносупрессантам относится также D-пеницилламин, который наряду с унитиолом считается веществом, улучшающим обмен коллагена. Использование его длительно в дозах до 1,2 - 2 г/сут увеличивает содержание растворимого коллагена и тем самым уменьшает индуративные изменения кожи и сосудистые нарушения. Применяется диметилсульфоксид, обладающий противовоспалительным, противоотечным, спазмолитическим и антикоагулянтным действием.
Особое место в лечении занимают лечебная гимнастика, массаж и физиотерапия (электрофорез с гиалуронидазой, ультразвук с гидрокортизоном, аппликации парафина, диметилсульфоксида), направленные на улучшение кровоснабжения тканей и расширение объема движений у больных с контрактурами.
У больных с хроническим течением и низкой активностью ССД, особенно при акросклеротическом ее варианте, а также при ограниченной форме склеродермии широко применяется лидаза в виде электрофореза или 10-15 инъекций по 32 - 64 ЕД через день (2-4 курса в год), ангиотрофин по 1 мл (1-2 курса в год), 15 - 20 инъекций, наряду с этим компламин, АТФ, унитиол, витамины, алоэ и др.
Помимо указанного, всем больным в период лечения необходимы полноценная диета, меры общеукрепляющего воздействия, при поражении внутренних органов - симптоматические средства. Развитие истинной склеродермической почки требует интенсивной терапии, направленной на нормализацию артериальной гипертензии и острой почечной недостаточности.
Этапное лечение системной склеродермии у детей
Оно включает пребывание больного не только в стационаре, но и в санатории на курортах с теплым, мягким климатом. Курортные факторы оказывают благоприятное влияние на течение заболевания, подвижность больных, уменьшая суставно-мышечные контрактуры, уплотнение кожи, вазоспастические явления. На курорт направляются дети с хроническим и подострым течением ССД в период низкой активности патологического процесса при отсутствии тяжелых поражений висцеральных органов. В последующие периоды жизни больные подлежат диспансерному наблюдению кардиоревматолога, который продолжает лечение, проводит профилактику рецидивов и реабилитацию больных.
Как лечить системную склеродермию?
Антифиброзные средства лечения:
- бианодин, артамин,
- мадекассол,
- диуцифон,
- лидаза.
Сосудистые препараты (вазодилататоры, дезагреганты, ангиопротекторы, гипотензивные):
- антагонисты кальция, ингибиторы ангиотензин превращающего фермента (каптоприл, анаприл),
- трентал, курантил, дипиридамол,
- никотиновая кислота и ее производные,
- мидокалм, дилминтал,
- вазопростан (ПГЕ).
Противовоспалительные средства и иммунодепрессанты для лечения системной склеродермии:
- кортикостероиды,
- циклофосфан, метотрексат,
- циклоспорин А,
- нестероидные противовоспалительные препараты,
- аминохинолоновые препараты.
- плазмаферез,
- гемосорбция.
Карнитона хлорид, тигазон, дипромонит.
Локальная терапия – димексид (аппликации 50% раствора), гиалуронидаза, лидаза (фонофорез), медекассол (мазь), коллализин.
Бальнеотерапия, ЛФК, массаж.
Применение ГКС оправдано в ранние фазы заболевания до развития фиброзно-склеротических изменений [Лыскина Г. А. и др., 2001].
- Системная склеродермия с миопатическим синдромом (единственный вариант, когда необходимы высокие дозы).
- Гемисклеродермия.
- Распространенная глубокая форма (более 20% площади поверхности тела), а также поверхностная при быстром (2-3 мес) прогрессировании.
При быстром распространении местного процесса и поражении внутренних органов используют цитостатики (азатиоприн, метотрексат, циклоспорин А).
Теперь вы знаете основные симптомы и лечение системной склеродермии у детей. Здоровья вашему ребенку!
Читайте также:


