Синяки после операции по удалению грыжи
- 22 Июня, 2018
- Хирургия
- Юлия Лобач
Вмешательство в ходе проведения операции очень часто сопряжено с осложнениями, среди которых можно выделить кровоизлияния в ткани и гематомы. Даже не имея медицинского образования, несложно понять, что при названном процессе могут повредиться кровеносные сосуды мелкого размера и капилляры. Даже давление инструментов на края раны при ее раздвигании может способствовать этому.
Наряду с существованием различных причин появления гематом после операции, есть и множество методик борьбы с ними.
Причины возникновения
Согласно исследованиям, при проведении хирургических вмешательств у восьми пациентов из ста появляются гематомы как послеоперационные осложнения. Такие синяки могут появляться от подкожного кровоизлияния сразу же после операции, а иногда они проявляются лишь по прошествии несколько суток.
Гематома после операции может быть спровоцирована следующими факторами:
- высоким уровнем артериального давления в период после операции;
- недостаточно быстрой свертываемостью крови, вызванной какими-либо заболеваниями или некоторыми медикаментами;
- проявлением атеросклероза;
- нарушением целостности сосудов;
- сосудистыми заболеваниями или травмой;
- невоспалительной (геморрагической) сыпью;
- наличием постоянной инфекции;
- очень тяжелыми заболеваниями сосудов и внутренних органов, такими как новообразования, цирроз печени и васкулит (воспаление сосудов);
- проблемами с питанием, нехваткой витаминов К, B, C и фолиевой кислоты.
Виды гематом и их характеристика
Лечение гематомы после операции мы рассмотрим позднее, а пока определим их виды. Под гематомой понимают кровоизлияние в мягкие ткани, которое возникает при повреждениях кровеносных сосудов.
В процессе разрезания тканей врач-хирург может повредить многочисленную и разветвленную сосудистую сеть, что приведет в конечном итоге к кровоизлиянию. Основными его показателями могут являться: болезненные ощущения, быстрое изменение оттенка кожи, появление припухлости, а при наличии внутренних гематом чувствуется сдавливание, однако все эти признаки появляются далеко не всегда и не сразу.
Согласно расположению, принято подразделять гематомы после операции на четыре вида:
- гематомы, находящиеся под кожей;
- между мышцами;
- гематомы грудной и брюшной полости (полостные);
- расположенные внутри черепной коробки.
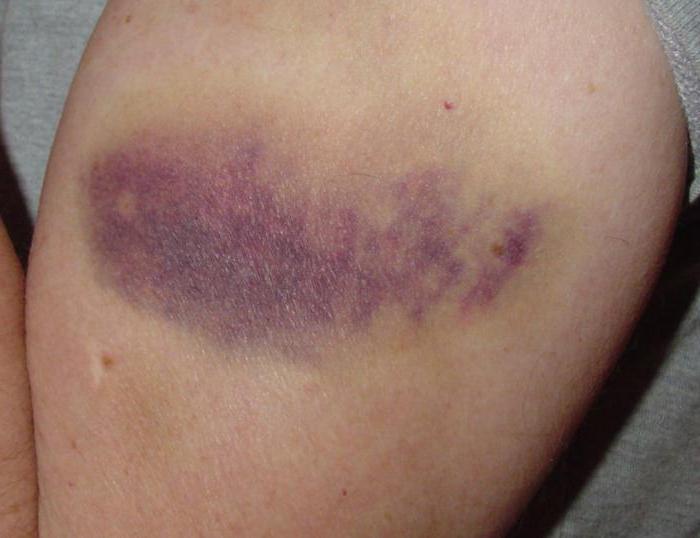
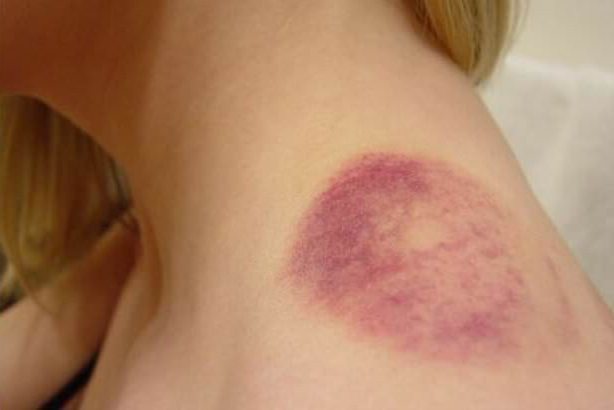
Подкожная гематома
Под подкожной послеоперационной гематомой понимается незначительное кровоизлияние в мягкие ткани, находящиеся под кожей. Кровь может не проникать в ткань, а собираться в одном месте, в результате чего образуется полость. В данном случае можно говорить об образовании в виде сумки.
Под кожей кровоподтек представляет собой синяк продолговатой или круглой формы. Бывают случаи, когда при наличии многочисленных гематом кровоизлияния образуют скопление пятен.
Одним из показателей является изменение цвета. Сначала на смену красному приходит фиолетовый, а затем он становится желто-зеленого оттенка. Перед тем как исчезнуть, кровоподтек имеет вид коричневого пятна, и остается таким достаточно продолжительное время, а после себя не оставляет следа. Если образовалась гематома после операции такого рода, необходимо только ждать.
Внутренняя гематома
Этот вид гематом является кровоизлияниями крайне опасной формы, так как помимо повреждения органов, кровь в большом количестве заполняет полости или может скапливаться между тканями.
У человека данные симптомы начинают проявляться с резкого падения артериального давления, кожа приобретает бледный оттенок, появляются болезненные ощущения в месте операции. Кровь вытекает по дренажам в огромном количестве. Состояние настолько опасное, что если в нужное время не положить человека на операционный стол и не зашить сосуд, который кровоточит, то все может закончиться печально. Например, гематома после операции грыжи может быть данного вида.
Гематома головного мозга
Кровоизлияние внутрь черепной коробки может возникнуть после травмы или операции. Данное явление смертельно опасно, так как существует возможность необратимого поражения тканей мозга человека. Поэтому в обязательном порядке необходимо немедленно диагностировать и лечить данные гематомы черепа. Выделяют следующие их разновидности:
- субдуральная, ассоциированная с черепно-мозговой травмой;
- эпидуральная;
- гематома внутри мозга.
Первая твердая оболочка находится между мозгом и костями черепа. По окончанию проведения операции между этой оболочкой и черепом обнаруживается скопившаяся кровь. В медицине это называется субдуральной гематомой. Такие состояния приводят к увеличению давления на мозг и к изменению его работы в худшую сторону. Бывают случаи, когда данный вид приводит к смерти.

Главные симптомы гематомы внутри черепа
Наличие внтуричерепной гематомы можно определить по некоторым признакам. К ним относятся:
- Появление резкой боли в голове.
- Рвота и тошнота.
- Сильная сонливость.
- Появление обмороков.
- Расширение зрачка со стороны гематомы.
- Приступы эпилепсии, паралич и парез.
Лечение гематомы после операции
Для терапии перечисленных патологий требуется определенный подход, не исключено и осуществление повторной операции. Лечить самостоятельно данные виды гематом крайне опасно. В таких условиях кровь может быстро подхватить инфекцию, которая проникает из операционной раны. А большое кровоизлияние может привести к обширной кровопотере. Продукты распада в состоянии вызвать интоксикацию организма.
Общая опасность заключается в том, что:
- существует риск занесения инфекции;
- в месте гематомы появляется уплотнение и не исчезает со временем;
- изменяется форма тканей, а рубцы, которые появляются в местах скопления, воздействуют на их подвижность негативным образом.
При использовании современных методик лазерной хирургии, а также применении особых инструментов, которые могут прижигать сосуды в ране во время операции, снижается риск заражения. А о том, в каких случаях применяются противовоспалительные мази и другие средства терапии, мы расскажем далее.
После операции кровоподтеки незначительного размера рассосутся самостоятельно.
Прикладывание холода способствует остановке кровотечения, так как сосуды сужаются. Наложение давящей повязки способствует локализации подтека на руке или ноге. С помощью пункции и шприца удаляется все содержимое гемтомы.
Эти методы являются эффективными для поверхностного скопления крови. А небольшой разрез, так называемый дренаж, позволяет удалить сгустки крови, в случае если гематома свернулась или приняла форму сумки.
Гепаринсодержащие гели и противовоспалительные мази отлично подходят для лечения кожи при малой гематоме после операции. Они наносятся на кровоподтек несколько раз в день до достижения эффекта полного исчезновения. Физиотерапевтические процедуры дополняют лечение и способствуют устранению уплотнений и отеков.
Для повторной профилактики гематом используется компрессионный трикотаж. Сгусток крови должен сформироваться. А чтобы добиться этого эффекта, необходимо иммобилизировать конечность. При сильной кровоточивости врач назначает препараты, увеличивающие свертываемость крови.
Меры для снижения рисков образования гематом после хирургических вмешательств
Итак, чтобы не возникла гематома после операции, что делать? Для этого проводится:
- Исследование пациента на наличие заболеваний, связанных с кровью, в частности, относящихся к ее свертываемости.
- Исключение препаратов, которые вызывают снижение свертываемости крови.
- Операции обязаны проходить с обязательным восстановлением потери крови.
- Поврежденные сосуды необходимо тщательным образом подвергать коагуляции.
- После завершения вмешательства, перед тем как зашивать раны, нужно обязательно проверить полость коагулированных сосудов.
- На этапе восстановления необходимо четко следовать требованиям врача, а также это нужно делать на послеоперационном этапе.
Не стоит забывать, что гематома не так уж безобидна и способна свести на нет результат проведения операционных действий. Необходимо слушать врачей во избежание появления осложнений, которые могут затянуть период восстановления.

Стоит отметить, что гематома после операции – это одно из осложнений, встречаемых достаточно нечасто. Из-за чего она появляется, чем может быть опасна и как ее лечить, обо всем этом рассказывается в статье.
Типы гематом
Сама по себе гематома является скоплением крови, как в тканях, так и под кожей. Возникает при механическом повреждении сосудов. Нередко это происходит из-за:
- ушиба;
- перелома;
- развития некоторых патологий.
Хирургическое вмешательство обычно считается наиболее радикальным и травматичным вариантом лечения – именно по этой причине медики прибегают к нему в самых крайних случаях. Здесь при выполнении разреза кровь, содержащаяся в сосудах, попадает в мягкие ткани, и так образуются синяки, проступающие после операций.
Существует несколько разновидностей гематомы. Бывает она, в частности:
- внутримышечная;
- подкожная;
- субсерозная (появляется на груди или животе);
- субдуральная (так называется скопление крови в тканях головного мозга).
Признаки
Подкожная гематома – это наиболее простой вид кровоподтека, образующийся в результате поверхностных травм. Появляется где угодно. Как правило, имеет округлую форму. На первых порах она красного цвета, далее становится лиловой, зеленовато-желтой и, наконец, 
коричневой. Сопровождается:
- локальными, иногда пульсирующими болями;
- нарушением подвижности мышц;
- местным воспалением.
Послеоперационные гематомы появляются:
- в брюшной области через некоторое время после удаления грыжи или аппендикса;
- на груди у женщин, когда им проводили процедуру на молочной железе;
- в паховой зоне у мужчин, если тем лечили варикоцеле – расширение вен семенного канатика.
Обычно они сопровождаются таким проявлениями:
- распираниями;
- болезненностью;
- деформацией;
- уплотнениями.
В шве при этом скапливается кровь – она выводится дренажем в слишком большом количестве. Все это свидетельствует о том, что гемостаз провели не особо качественно.
Внутричерепная гематома сопровождается практически во всех случаях:
- сильными и резкими головными болями;
- тошнотой;
- рвотой;
- расширением одного из зрачков;
- утратой ясности сознания;
- обмороками;
- припадками эпилепсии;
- парезом (быстро прогрессирующим);
- параличом.
В этом случае промедление может привести к гибели пациента.
Как образовывается гематома

В большинстве случаев она появляется на протяжении суток после хирургического вмешательства. Причин может быть несколько:
- высокое артериальное давление;
- сосудистые патологии, приводящие к ослаблению их стенок;
- проблемы со сворачиваемостью крови;
- травмы, перенесенные в прошлом;
- применение препаратов, содержащих аспирин;
- дефицит витаминов С, К, В;
- нехватка фолиевой кислоты;
- онкология.
Наконец, у больного могут найти гематому в более поздний период, в процессе восстановления, если тот позволит себе резкие нагрузки физического плана или получит травму.
Какую опасность кровоподтеки представляют
Основные риски следующие:
- прежде всего, на фоне синяков могут развиваться инфекционные поражения тканей;
- нередко образовавшиеся уплотнения не рассасываются на протяжении многих месяцев, а иногда и лет;
- наблюдается деформация рубцов, что приводит к ограничению подвижности.
Внутренняя гематома, появившаяся в мозгу, чревата его повреждением, часто необратимым, а это, в свою очередь, повышает опасность гибели пациента.
Как убрать гематому
По большей мере небольшие синяки, образовавшиеся после операции, проходят самостоятельно. Для ускорения процесса к больному месту прикладывают лед.
Когда гематома появляется на ноге, то используется давящая повязка. Здесь синяки нередко возникают, если проводилась флебэктомия или удаление вен, поврежденных варикозом.
Небольшие подкожные кровоподтеки лечатся простыми народными способами. Используются, в частности, компрессы:
- из водки чистой или с добавлением уксуса;
- солевого раствора;
- горчицы, смешанной с соком редьки.
Медикаментозная терапия предполагает использование лекарств:
- останавливающих кровотечение;
- антибактериальных (с профилактической целью).
Подойдет также и любая мазь, содержащая нестероидные компоненты. Наружное лечение позволяет:
- снять отек;
- понизить реактивность тканей;
- смягчить болевой синдром.
Также целесообразно назначать таким пациентам физиотерапию. Должны они обязательно носить компрессионное белье.
Иногда убрать гематому помогает пункция. В этом случае в место локализации вводят иглу и таким образом удаляют накопившуюся жидкость.
В тяжелых ситуациях, когда консервативные методы не приносят плодов, проводится операция, в ходе которой удаляется сама гематома, а также прижигается так и не закрывшийся сосуд. По завершении ее в обязательном порядке устанавливают дренаж не менее чем на 3 дня.
Профилактика
Как свидетельствует статистика, гематомы в послеоперационный период образуются не так уж и часто – в 8 процентах случаев (если хирург пользуется скальпелем). Полностью избежать данного осложнения позволяет применение лазера. Здесь все разрезаемые сосуды в тот же миг прижигаются. Однако такой способ не всегда применим.
В целом профилактические мероприятия сводятся к следующему:
- строгое соблюдение постельного режима;
- отказ от чрезмерной физической активности;
- использование специального декомпрессионного белья.
Люди, которым проводили операции на венах, должны:
- начинать сгибать и вертеть ногой уже после процедуры, более как через 2-4 часа;
- сутки спустя им необходимо встать и начинать передвигается (конечность обматывают эластичным бинтом);
- ходить на массаж и другие функциональные процедуры.
За больными, которым проводили операцию на мозге, важно наблюдать очень внимательно. Регулярный контроль при помощи МРТ или КТ позволяет вовремя выявить проблему и приступить к немедленному лечению.
Как показывает практический опыт, 1/5 часть из общего количества пациентов при таком диагнозе нуждается в хирургическом лечении. Практически 50% из числа всех существующих вмешательств на позвоночнике выполняются именно по поводу удаления межпозвонковых грыж. Например, в США ежегодно оперируют 200-300 тыс. человек.

Даже при успешно проведенных манипуляциях, у части пациентов (примерно у 25%) остается или через какое-то время рецидивирует корешковый синдром, сохраняются или возникают неврологические и двигательные расстройства. Клиническое обследование больных, которые попали в группу людей с неудовлетворительными результатами, установило, что причинами синдрома неудачно прооперированного позвоночника по большей мере являются:
- рецидивы грыжеообразования на том же уровне (8%);
- сужение позвоночного канала из-за экзостозов и артроза межпозвоночных суставов (4,5%);
- появление грыжи на смежном с прооперированным сегментом диске (3,5%);
- образование патологических рубцов и спаек в позвоночном канале (3%);
- рубцово-спаечных образований в нервных корешках (3%)
- постоперационные псевдоменингоцеле и спинально-эпидуральные гематомы (1%).
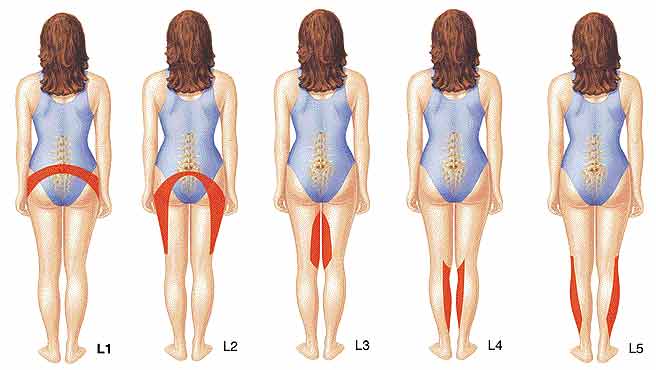
Зоны, куда может отдавать болевой синдром.
Как можно проследить, особенную тревогу вызывают рецидивы заболевания в том же месте, где производилась резекция грыжевой ткани. И довольно часто – это следствие допущенных ошибок и неточностей в ходе реабилитационного периода, игнорирование в отдаленные сроки требований и ограничений, касающихся повседневного образа жизни. Кто после качественной реабилитации продолжил восстановление в санатории, меньше остальных рискуют столкнуться с последствиями. Поэтому этот факт нужно принять к сведению всем пациентам, поскольку закрепление достигнутых функциональных результатов сразу по окончании основной реабилитационной программы играет далеко не второстепенную роль.
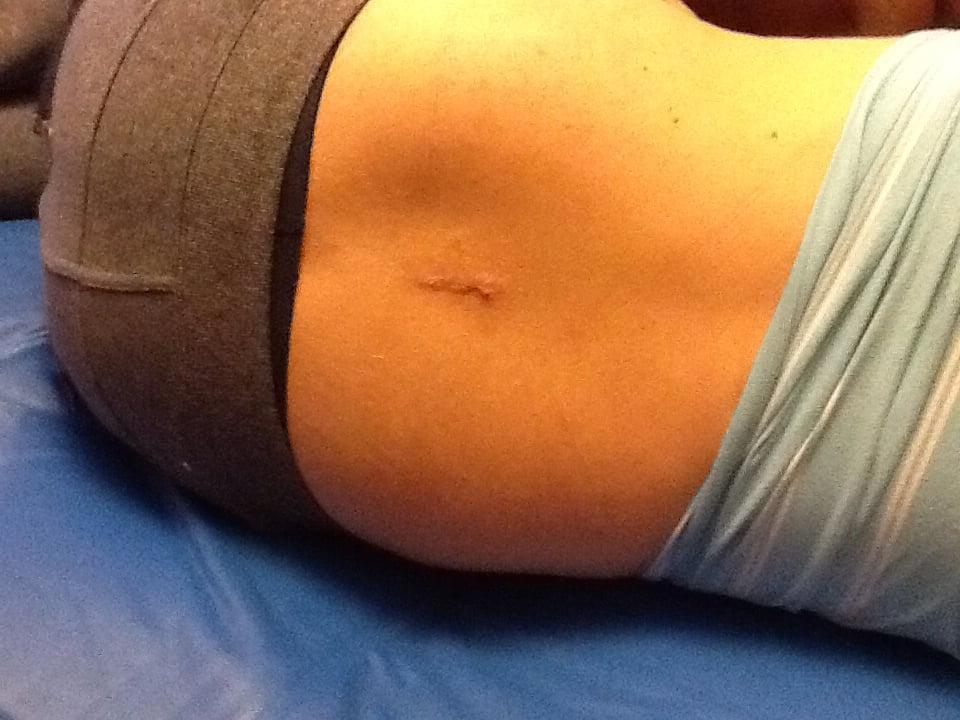
Заживший операционный шрам.
По поводу осложнений на форум часто приходят письма, где пациенты винят в их появлении нейрохирургов, которые плохо сделали операцию. Непосредственно хирургия в разы реже становится виновницей осложнений. Современные нейрохирургические технологии великолепно продуманы от создания безопасного доступа до точной визуализации, они отлично изучены, освоены и отточены до мелочей.
Зарубежное и российское лечение: какой прогноз
Отечественные клиники иногда не имеют отлаженной системы реабилитации.
Памятка после удаления грыжи: два важных дополнения
Мы не будем перечислять все пункты инструкции, она вам известна, поскольку всегда выдается на руки при выписке из стационара. Но вот о некоторых неосвещенных в выданной инструкции требованиях, о чем чаще всего на форумах спрашивают пациенты, считаем нужным осведомить. Итак, два самых распространенных вопроса: разрешена ли баня после операции и когда можно заниматься сексом?
Важно! Чтобы добиться полноценного восстановления качества жизни и избежать последствий, соблюдайте в строгости все противопоказания и показания, которые изложены в памятке, выданной вам при выписке из хирургического стационара. И непременно продолжите восстановление в реабилитационном центре. Стандартный срок обязательной реабилитации при условии положительной динамики составляет 3 месяца.
Боли после удаления грыжи позвоночника
В первую очередь любое оперативное вмешательство, выполняемое при грыже позвоночника, преследует декомпрессию нервных структур, чтобы избавить пациента от неврологического дефицита и мучительной боли в спине и конечностях. Если чувствительность не возобновилась, а боли не устранены, можно говорить либо об остаточных симптомах, либо о последствиях. Болевой синдром в районе раны в ранний период наблюдается практически у всех, как нормальная реакция организма на операционную травму. Когда шов хорошо заживет, что обычно происходит в течение 3-7 дней, локальные болезненные признаки ликвидируются.
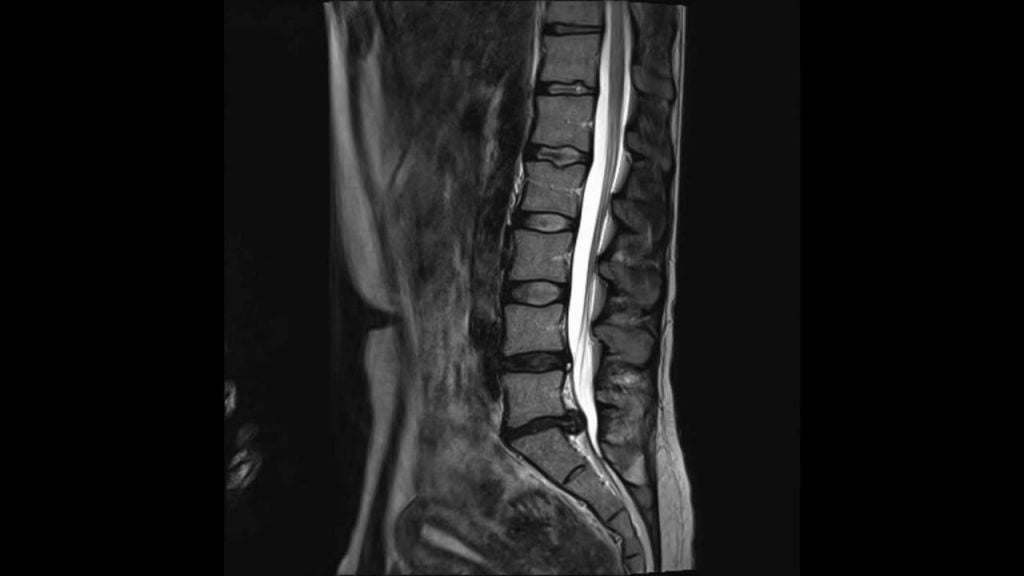
Грыжа поясничного отдела.
Постоперационным осложнением считается рецидив грыжи, встречаемость – 11,5% случаев из 100%. Произойти он может как в прооперированном сегменте (8%), так и на совершенно других сегментарных уровнях (3,5%). Полных гарантий, что грыжевое выпячивание не возникнет в ближнем или отдаленном будущем, вам не даст ни один оперирующий хирург, даже самый успешный. Однако можно максимально обезопасить себя от очередного формирования злополучного процесса в дисках позвоночника.
Вы должны понимать, что полноценная медреабилитация после процедуры удаления существенно сокращает вероятность повторного возвращения патологии, в связи с чем не должны отступать ни на шаг от предложенной реабилитологом и хирургом индивидуальной программы послеоперационного лечения. По максимуму предупредить данное последствие помогают интенсивные физические методы – ЛФК, физиотерапия, строго дозированный режим физической активности и пр.
Когда можно садиться
Кто-то восстанавливается согласно плану – через 3 месяца, а кому-то может понадобиться и увеличить длительность восстановительного периода еще на несколько месяцев. Сроки напрямую зависят от индивидуальных особенностей организма к функциональному восстановлению, дооперационного состояния больного, объема и сложности проведенной операции. Но и после выздоровления делайте регулярно зарядку и соблюдайте все меры предосторожности. Не подвергайте себя недопустимым нагрузкам, так как даже поднятие тяжеловесного предмета способно вернуть заболевание.
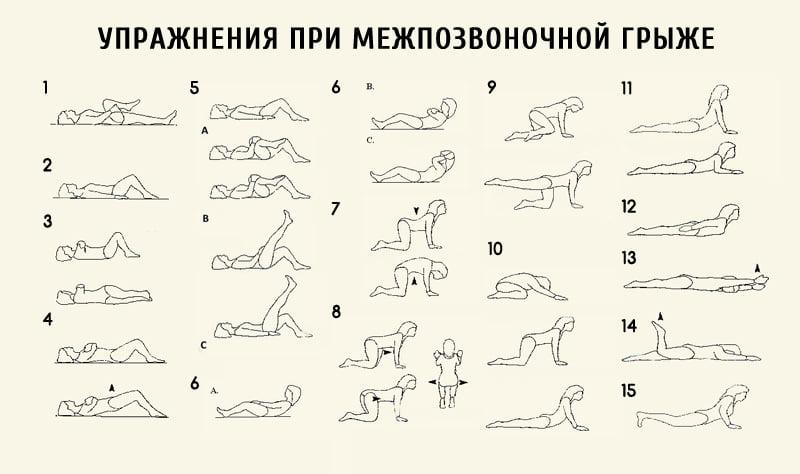
Этот комплекс выполняется как до, так и после операции.
Остаточные боли могут еще какой-то период сохраняться, особенно у людей, поступивших в лечебное учреждение изначально с серьезными вертеброгенными нарушениями, которые прогрессировали слишком продолжительное время. По мере восстановления нервной ткани и мышечных структур неприятные симптомы, не устранившиеся сразу после вмешательства, постепенно будут утихать. Но примите к сведению, что сами по себе, без надлежащего послеоперационного лечения, они не только не пройдут, но и могут приобрести стойкую хроническую форму, иногда с необратимым характером.
Будьте бдительны! Если вас беспокоит боль после удаления грыжи, нужна консультация нейрохирурга! Не пытайтесь связываться с онлайн-докторами через интернет, они вам ничем не помогут, так как не имеют ни малейшего представления об особенностях вашего клинического случая, нюансах хирургического вмешательства, специфике вашего восстановления.
Осложнения после удаления грыжи позвоночника
Все хотят получить ответ на наиболее волнующий вопрос: опасна ли операция по поводу грыжи позвоночника? Абсолютно у каждого оперативного метода лечения есть риски возможного развития осложнений. В нашем случае опасность операции тоже не исключается, и в доминирующем количестве она состоит в появлении рецидива, который решается повторным вмешательством. Безусловно, особенное значение еще играет качество интраоперационного сеанса, но, как правило, в преуспевающих клиниках операция проходит благополучно.
Какими могут быть интраоперационные последствия? Преимущественно они связаны с ранением нерва или твердой мозговой оболочки спинного мозга.
- Первое осложнение будет проявляться болями и нарушением чувствительности в ногах или руках, в зависимости от места нахождения травмированного нерва. Если нервная структура повреждена сильно, прогноз на ее восстановление, к сожалению, неутешительный.
- При повреждении твердой спинномозговой оболочки, если хирург своевременно обнаружил причиненный дефект, он его ушьет. В противном случае будет вытекать спинномозговая жидкость. Нарушенная циркуляция ликвора вызовет проблемы с внутричерепным давлением и, как следствие, пациент будет испытывать сильные головные боли. Твердая оболочка может зажить самостоятельно, примерно за 2 недели.
Негативные реакции бывают и послеоперационными, ранние и поздние:
- К ранним осложнениям относят гнойно-септические процессы, в числе которых эпидурит, остеомиелит, нагноение шва, пневмония. Кроме того, в группу ранних постоперационных последствий входят тромбоз глубоких вен нижних конечностей и тромбоэмболия легких.
- Поздние негативные реакции – это повторные рецидивы, вторичные дегенеративно-дистрофические патологии. Сюда же входят грубые рубцово-спаечные разрастания, которые в свою очередь сдавливают нервные образования, что, как и при межпозвоночных грыжах, проявляется болевым синдромом и/или парестезиями, распространяющимися по ходу защемленного нерва.
Если операция проведена качественно, соблюдены все профилактические меры и безупречно выполняются врачебные рекомендации, вероятность возникновения любых последствий сводится к самому предельному минимуму.
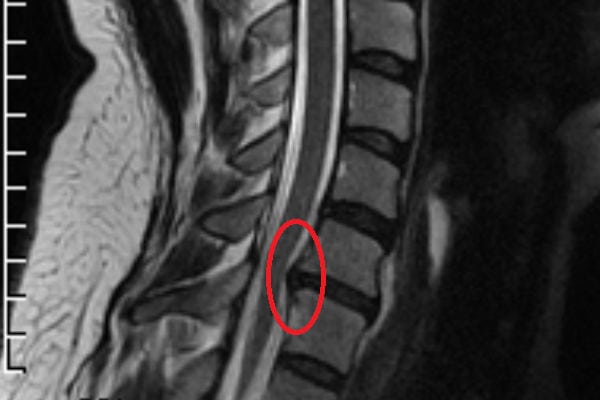
При неэффективности консервативного лечения в течение 1,5 месяцев проводится хирургическая операция для удаления межпозвоночной грыжи. При выборе методики хирургического вмешательства учитывают форму патологии, ее локализацию, стадию течения. Может быть устранено не только само выпячивание, но и поврежденный межпозвонковый диск. Даже при удалении межпозвоночной грыжи квалифицированным врачом есть вероятность послеоперационных нежелательных последствий.
Общие сведения
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Показания к удалению межпозвоночной грыжи любой локализации — корешковый синдром, дискогенная миелопатия, синдром позвоночной артерии с транзиторными ишемическими атаками, быстрое прогрессирование патологии. Такие тяжелые осложнения диагностируются примерно у 10-15% пациентов. Во всех остальных случаях смещение межпозвонковых дисков удается ликвидировать консервативными способами. Неврологи, вертебрологи рекомендуют больным хирургическое вмешательство только при полной неэффективности таблеток, физиотерапевтических процедур, ЛФК. Основная причина — вероятность послеоперационных осложнений:
- инфицирования спинного мозга;
- серозного воспаления паутинной оболочки спинного мозга;
- травмирования спинномозгового корешка.
Осложнения возникают не только из-за погрешностей хирургического вмешательства. Нередко их развитие провоцируют сами больные. Они считают себя выздоровевшими, поэтому не соблюдают рекомендации врачей по реабилитационному периоду. К нежелательным последствиям приводят подъем тяжестей, отказ от приема лекарственных средств, ношения ортопедических приспособлений, совершение резких движений (скручиваний, наклонов, поворотов), травмирующих еще не восстановившиеся позвоночные структуры.
Возможные последствия
Осложнения после удаления позвоночной грыжи могут возникать сразу после проведения операции или спустя некоторое время. Формирующиеся в отдаленный период чаще связаны с нежеланием пациента корректировать свой образ жизни, который в большинстве случаев становится причиной выбухания дисков в спинномозговой канал. Операционные осложнения обычно возникают из-за врачебных ошибок или неправильного выбора лекарственного средства для наркоза.
Многие последствия удается быстро устранить при их своевременном обнаружении. Иногда развиваются необратимые осложнения, приводящие к инвалидности.
| Последствия удаления межпозвоночной грыжи | |
| Ранние | Поздние |
| Местные и общие гнойно-септические процессы — эпидурит, остеомиелит, сепсис, пневмония | Рецидив межпозвоночной грыжи у 5-30% прооперированных пациентов |
| Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза вен ног | Рубцово-спаечный процесс в позвоночном канале, сопровождающийся острыми болями при сдавливании фиброзной тканью нервных окончаний |
Примерно 50% прооперированных пациентов обращаются к неврологу в реабилитационный период с жалобами на сильные боли в области спины, шеи, грудного отдела позвоночника. В этом случае врач не ограничивается назначением анальгетиков. Проводится ряд инструментальных исследований для установления причины болезненного рецидива. Спровоцировать его могут следующие патологические состояния:
- разрастание рубцовой ткани в области удаленного грыжевого выпячивания и (или) межпозвонкового диска;
- выпадение грыжи на ниже- или вышележащих от места хирургического вмешательства уровнях;
- прогрессирование остеохондроза, провоцирующее сужение (стеноз) спинномозгового канала.
Возобновление болей нередко происходит по вине самого больного. Спустя несколько недель после проведения операции под руководством врача ЛФК начинаются занятия лечебной гимнастикой. Их цель — укрепление мышечного корсета спины для стабилизации дисков и тел позвонков.
Если пациент не посещает тренировки, то любая незначительная физическая нагрузка приводит к микротравмированию мягких тканей, появлению болей.
Спондилолистез — смещение вышележащего позвонка по отношению к нижележащему. Такое осложнение возникает после удаления грыжи из-за иссечения в процессе операции как мягких тканей, так и костных структур, например, дужек позвонков. Они удаляются для обеспечения доступа к операционному полю. Так как дужки позвонков являются местом крепления мышц и связок, то производится и их иссечение. Развивается спондилолистез, или нестабильность позвоночника, с характерными множественными клиническими проявлениями:
- боли в спине, усиливающиеся при движении, возникающие в дневные и ночные часы;
- неврологические нарушения, обусловленные ущемлением спинномозговых корешков или (и) сужением позвоночного канала.
Нарушение целостности позвонка приводит к снижению жесткости позвоночного столба, расстройству механики. При спондилолистезе изменяется осанка, походка человека. Нередко нестабильность позвоночника становится причиной формирования нового грыжевого выпячивания.
После хирургического вмешательства два соседних позвонка утрачивают способность смещаться относительно друг друга. Нарушается трофика — прекращается поступление питательных веществ в костные структуры, запускается процесс их сращения с развитием артроза. Ситуация осложняется формированием спаек и рубцов, поэтому примерно через 3 месяца большая часть пациентов обращается к невропатологу с жалобами на дискомфорт в прооперированной зоне позвоночника.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Так как пораженный двигательный сегмент не может выполнять прежние функции, то нагрузка ложится на рядом расположенные диски и позвонки. Они изнашиваются, уплотняются, истончаются, утрачивают стабильность. Итогом становится протрузия, а после смещения фиброзного кольца формируется новая грыжа.
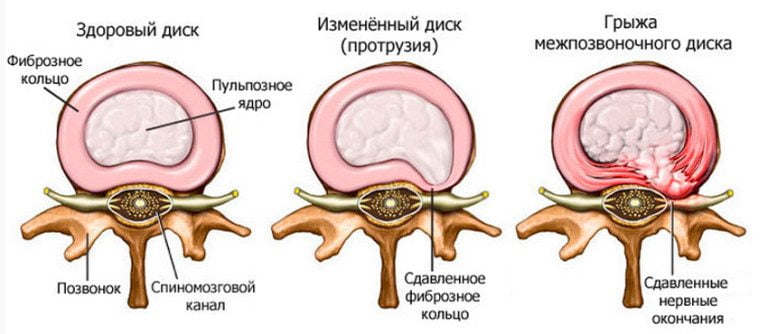
- сужению позвоночного канала;
- ущемлению спинномозговых оболочек.
Результатом рубцового и спаечного процесса становится расстройство циркуляции ликвора и развитие многочисленных неврологических нарушений. Сужается пространство, в котором располагается спинномозговой корешок, изменяя или полностью прекращая передачу нервных импульсов. А это уже провоцирует нарушение функционирования не только позвоночных структур, но и внутренних органов.
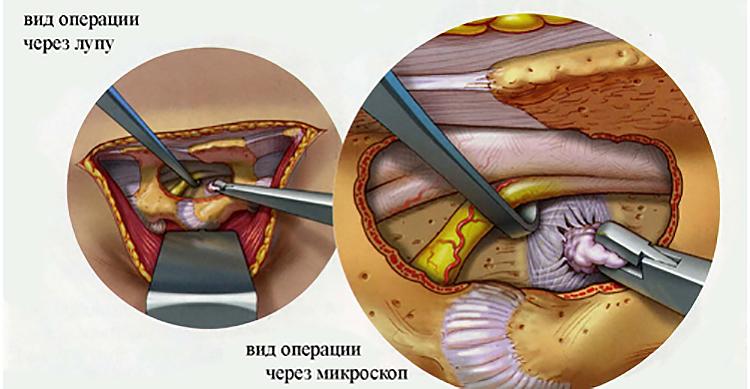
Самые серьезные осложнения, возникающие после удаления грыжи, развиваются при повреждении нервных тканей. Обычно это происходит в результате врачебной ошибки, когда скопление большого количества крови и воспалительный отек ухудшают видимость в области операционного поля. При травмировании спинномозгового корешка, расположенного в зоне смещения дисков, возможны следующие осложнения:
- парезы — неврологические синдромы, для которых характерно ослабление мышц и подвижности конечностей;
- параличи — полное, нередко необратимое обездвиживание.
Повреждение спинного мозга расстраивает работу внутренних органов, особенно малого таза. А при травмировании крупных кровеносных сосудов нарушается трофика нижней части спинного мозга, что становится причиной необратимого острого паралича нижних конечностей.
Поражение спинного мозга провоцирует развитие воспалительного процесса в его оболочке. Возникает арахноидит, быстро принимающий хроническую форму течения. Он плохо поддается терапии, поэтому пациент будет часто страдать от головных болей, головокружений, ухудшения памяти, а иногда и от парезов.
Постоперационный артроз очень часто возникает после удаления грыжи на фоне нестабильности позвоночных сегментов и сращения костных тканей. Он сопровождается асептическим воспалением, отечностью мягких тканей, нарушением иннервации. На участке, где было проведено хирургическое вмешательство, происходит смещение позвонков, их подвывихи и вывихи.
В особо тяжелых случаях развивается остеомиелит – воспаление костного мозга. Патология поражает все элементы кости: надкостницу, губчатое и компактное вещество. Костные ткани утрачивают прочность и способность быстро восстанавливаться, поэтому у пациента возникают переломы даже после незначительного механического воздействия, например, при падении с небольшой высоты или после ушиба позвоночника.
Жизнь без последствий
При соблюдении всех рекомендаций врача все функции поясничного отдела восстанавливаются примерно через год. В первые недели пациентам показан щадящий режим, прием анальгетиков, препаратов для улучшения кровообращения. Затем назначаются физиопроцедуры, массаж, санаторно-курортное лечение. Для профилактики повреждения здоровых межпозвонковых дисков и формирования грыжевого выпячивания используются хондропротекторы (Артра, Терафлекс, Структум).
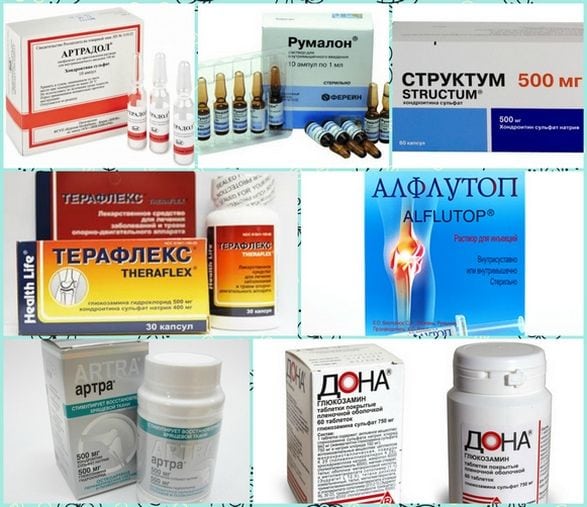
Но самый эффективный способ быстрого восстановления после операции — ежедневные занятия лечебной физкультурой, гимнастикой. Врач ЛФК составит индивидуальный график тренировок, подберет упражнения, проконтролирует их выполнение. Основная цель лечебной физкультуры — укрепление мышечного корсета спины, стабилизирующего диски и позвонки при движении.
Читайте также:



