Синдром ограничения подвижности суставов

Что такое хайропатия
Хайропатия это еще одно из осложнений сахарного диабета. Оно характеризуется нарушением подвижности суставов рук, выражается в искривлении суставов.
Хайропатия еще известна как синдром диабетической руки, синдром ограничения подвижности суставов, диабетическая хайроартропатия.
Хайропатия выявляется у четверти людей с сахарным диабетом первого типа со стажем болезни более пяти лет. А у больных сахарным диабетом второго типа почти половина больных страдает от хайропатии в той или иной степени.
Чаще всего хайропатия наблюдается у людей, имеющих ретинопатию и нейропатию. То есть у тех людей, у которых имеются проблемы с компенсацией и уже проявляются другие осложнения сахарного диабета.
Изменения нарушения подвижности суставов сильно ухудшает качество жизни, нарушается мелкая моторика, суставы болят. Все это вызывает сильный дискомфорт.
Как определить наличие хайропатии?
Хайропатия имеет яркие внешние признаки, по которым легко установить наличие осложнения.
Для того, чтобы понять есть или нет нарушения подвижности суставов надо провести один тест. Для него необходимо сложить руки – ладонь к ладони (как при молитве), предплечья должны располагаться параллельно полу.
Если пальцы рук хорошо соприкасаются друг с другом, то хайропатии нет. В случае, когда суставы пальцев искривлены, а ладони не полностью соприкасаются друг с другом, говорят о нарушении подвижности суставов, то есть о проявлении хайропатии .
Искривления суставов будут варьироваться в зависимости от степени проявления нарушения. Чем сильнее степень выраженности хайропатии, тем меньше площадь соприкосновения ладоней друг с другом.
Помимо визуального осмотра врач может назначить рентген, чтобы оценить степень искривления суставов.
Может быть проведено рентгенологическое исследование всех суставов.
Также могут провести снятие отпечатков пальцев при согнутых и разогнутых пальцах. Это тоже дает возможность определить, насколько сильно поражены суставы.
Степени прогрессирования хайропатии
Хайропатия, как и любое осложнение, развивается не в одну секунду, а постепенно. Все зависит от стажа диабета и степени компенсации. Чем хуже компенсирован человек, чем выше у него сахар крови, тем более агрессивно развиваются все осложнения, в том числе и хайропатия.
Степень выраженности хайропатии определяют по шкале Бринка-Штаркмана.
Стадия 0 – Нарушений нет.
Стадия 1 – Подвижность суставов не ограничена. Наблюдается утолщения кожи кистей.
Стадия 2 – Наблюдаются нарушения разгибания мизинцев.
Стадия 3 – Начинают проявляться нарушения разгибания на остальных пальцах. Нарушения наблюдаются на обеих руках.
Стадия 4 – Поражения распространяются на суставы обеих кистей.
Стадия 5 – Поражения проявляются в суставах пальцев, кистей и других суставов рук.
Человеку с сахарным диабетом, особенно с большим стажем диабета, стоит обращать особое внимание на состояние рук.
Конечно, в первую очередь необходимо откорректировать компенсацию. Если уровень сахара держать в нормальных пределах, то осложнения не будут развиваться.
Но во избежание развития крайних стадий хайропатии, руки стоит периодически осматривать. При первых признаках нарушений подвижности суставов пальцев и кистей, необходимо обратиться к врачу.
Методы лечения хайропатии
На сегодняшний день самым важным пунктом в лечении и профилактике хайропатии является поддержание нормогликемии. Повышенный уровень сахара является основной причиной развития хайропатии.
Если контролировать уровень сахара, держать его в нормальных пределах, то осложнения не будут беспокоить, а развитие уже имеющихся нарушений можно приостановить.
Для достижения лучших результатов по устранению последствий хайропатии необходим комплексный подход, включающий в себя целый ряд процедур:
- ЛФК;
- Физиотерапия – магнитотерапия, электрофорез;
- Лазер;
- Грязевые и парафиновые аппликации.
Чтобы не ухудшать свое состояние, надо во время обращаться к врачу и выполнять все рекомендации врача-ортопеда.
С.П. Введенский, Н.Б. Точилина
Н. Новгород, 2006 год
Рассматриваются виды ограничения подвижности суставов — анкилозы, регидность, контрактуры.
Представлен опыт лечения больных с контрактурами крупных суставов нижней конечности (тазобедренного, коленного, голеностопного) с помощью разработанных на основе аппарата Илизарова дистракционных устройств (защищенных авторскими свидетельствами).
Эффективное лечение больных со сгибательными контрактурами крупных суставов нижней конечности стало возможным с развитием в нашей стране компрессионно-дистракционного остеосинтеза.
Целью предлагаемого пособия является знакомство студентов с видами ограничения подвижности суставов и современным методом чрескостного компрессионно-дистракционного остеосинтеза, применяющимся для лечения больных с контрактурами и фиброзными анкилозами в порочном положении.
В предлагаемом издании представлен опыт Нижегородского НИИ травматологии и ортопедии по лечению больных с контрактурами крупных суставов нижних конечностей с помощью чрескостного компрессионно-дистракционного остеосинтеза. С этой целью разработан ряд оригинальных способов и устройств, защищенных авторскими свидетельствами. Особенностью и новизной предлагаемых способов устранения сгибательных контрактур суставов нижних конечностей является то, что они основаны на биомеханических принципах с учетом топографо-анатомических особенностей строения суставов, что существенно повышает их эффективность.
Авторы выражают искреннюю благодарность доценту Нижегородского технического университета А.А. Ульянову за проведение биомеханических расчетов и оказание консультативной помощи по вопросам механики.
Ограничение движений в суставе вызывается различными патологическими процессами врожденного, травматического, воспалительного и дегенеративно-дистрофического характера. Эти же причины могут приводить и к увеличению объема движений. В некоторых случаях имеет место сочетание ограничения движений с патологической подвижностью сустава.
На практике обычно приходится наблюдать различные степени ограничения подвижности — от полной неподвижности в суставе до легких функциональных расстройств сустава.
В.О. Маркс (1978) по степени и характеру нарушений нормальной функции сустава выделяет анкилоз, или полную неподвижность сустава, ригидность, при которой определяются весьма незначительные, так называемые качательные движения в суставе, граничащие с анкилозом, и контрактуру (лат. contraho — сведение, стяжение) — ограничение нормальной амплитуды движений, обнаруживаемое обычными методами исследования.
При обнаружении у больного функциональных расстройств в суставе (анкилоз, ригидность, контрактура) необходимо выяснить: 1) характер патологических изменений, ограничивающих движения в суставе; 2) положение, в котором находится сустав, фиксированный анкилозом, ригидностью или контрактурой; 3) функциональную пригодность пораженной конечности.
Анкилозы
Анкилозы с клинической точки зрения разделяются на костные, или истинные, при которых полная неподвижность сустава объясняется костным сращением суставных концов, и фиброзные, или ложные, когда суставные концы спаяны между собой фиброзными, рубцовыми образованиями.
В клинике выделяют несколько дифференциальных признаков, позволяющих определить характер анкилоза. Во-первых, при костном анкилозе обездвиженный сустав безболезнен даже при функциональной нагрузке; при фиброзном анкилозе усиленная функциональная нагрузка вызывает боль в пораженном суставе.
Во-вторых, воспалительный процесс, послуживший причиной костного анкилоза, обычно не дает обострения в обездвиженном суставе; в то время как фиброзный анкилоз, явившийся следствием тех же воспалительных артритов, не гарантирует больного от обострений воспалительного процесса.
Наконец, корригирующие операции, выполняющиеся при костных анкилозах для исправления порочного положения конечности, дают стойкие результаты — в противоположность фиброзному анкилозу, при котором те же корригирующие операции заканчиваются обычно рецидивом деформации.
Окончательно выяснить характер анкилоза позволяет рентгенологическое исследование.
Различают анкилозы в положении сгибания, разгибания, приведения, отведения, наружной или внутренней ротации, супинации, пронации. Чаще наблюдаются комбинированные формы анкилозов.
По функциональной значимости конечность может быть фиксирована анкилозом в функционально выгодном или невыгодном положении. Под функционально удобной установкой понимают такое положение конечности, которое при отсутствии подвижности в суставе обеспечивает ей максимальную работоспособность. Функционально удобным положением для плечевого сустава является отведение до угла 70°, локтевого — сгибание под углом 90°, лучезапястного — тыльное сгибание под углом 15°, тазобедренного — сгибание 25—35° и отведение 8—10°, коленного — сгибание 5—10°, голеностопного сустава — подошвенное сгибание 5°.
Для некоторых профессий могут оказаться невыгодными общепринятые для анкилозов функционально удобные положения суставов, с чем необходимо считаться при определении трудоспособности больного.
Ригидность
Ригидность в суставе как и анкилозы, рассматривается, с учетом характера патологических изменений, положения, в котором фиксирован сустав, и функциональной значимости пораженной конечности. Ригидность как правило вызывается рубцовым сращением измененных суставных поверхностей и по этому признаку приближается к фиброзному анкилозу. Отличие заключается в том, что при фиброзном анкилозе не удается определить никаких признаков движения в суставе, а при ригидности, пользуясь специальным приемом, можно обнаружить качательные движения.
По положению конечности и функциональной пригодности ригидность определяется так же, как и анкилоз.
Контрактуры
Контрактуры бывают врожденного и приобретенного характера. Врожденные контрактуры являются обязательным компонентом многих врожденных пороков развития — косолапости, мышечной кривошеи, вывиха, артрогрипоза и др.
К причинам приобретенных контрактур относятся: а) процессы рубцевания, вызванные травматическим, инфекционным и токсическим повреждением сустава или окружающих тканей; б) рефлекторное мышечное напряжение при длительной щадящей установке конечности; в) нарушение мышечного равновесия при вялых и спастических парезах и параличах, при повреждениях сухожилий и ампутациях; г) длительное обездвиживание конечности, особенно при фиксации суставов в порочном положении.
Контрактуры принято делить в соответствии с локализацией первичных изменений.
Дерматогенные контрактуры возникают вследствие тяги сморщивающегося кожного рубца, замещающего дефект в области травматического или инфекционного повреждения кожи (ожоги, раны, хронические инфекции и т.д.). Десмогенные контрактуры наступают при сморщивании фасций и связок после глубоких повреждений или хронических воспалительных процессов. К десмогенным контрактурам относится также фиброз ладонного апоневроза, известный в клинике под названием контрактуры Dupuytren.
Тендогенные контрактуры развиваются после повреждений и воспалительных изменений сухожилий и сухожильных влагалищ (флегмоны сухожильных влагалищ). Тендогенные контрактуры придают суставам стойкое вынужденное положение вследствие развития рубцов и спаек, фиксирующих сухожилие.
Миогенные контрактуры обусловлены структурными изменениями в мышцах, сморщивающихся и теряющих нормальную эластичность. Можно выделить две основные причины их возникновения: 1) адаптацию мышцы к стойкому сокращенному (укороченному) положению и 2) острый или хронический воспалительный процесс (миозит).
В патогенезе адаптационных контрактур превалируют дегенеративные изменения — атрофия мышечной ткани, в патогенезе воспалительных контрактур — явления интерстициального миозита на почве травматического, инфекционного или токсического процесса. Контрактуры адаптационного происхождения развиваются медленно, годами, воспалительные — довольно быстро, в течение недель или месяцев.
Непосредственными условиями возникновения миогенных контрактур могут быть:
а) нарушение мышечного равновесия, появляющееся в результате перенесенного полиомиелита или повреждения периферических нервов;
б) спастическое мышечное сокращение, наблюдающееся при спастических параличах и парезах, а также как рефлекторный феномен в ответ на болевой раздражитель, исходящий из сустава, кости или мягких тканей. Вынужденное положение сустава обусловлено в таких случаях ненормальным иннервационным импульсом, удерживающим определенные мышцы в состоянии повышенного тонуса и спастического сокращения;
Суставной синдром —, это не самостоятельное заболевание, а характерный симптом, указывающий на развитие воспалительного ответа, дегенеративно-дистрофических изменений в суставах и близ расположенных анатомических единицах.
Суставной синдром реализуется в клиническом разнообразии признаков и может имитировать другие болезни. Поэтому грамотно сформулировать диагноз, выстроить терапевтическую тактику с учетом выявленных у пациента суставных и внесуставных изменений может исключительно специалист —, ревматолог, ортопед-травматолог, артролог.
Что такое суставной синдром
Суставным синдромом (СС) называют симптомокомплекс полиэтиологического типа, обусловленный поражением структур костно-мышечной системы. Клиника СС складывается из боли, припухлости, локального повышения температуры, гиперемии, изменений функций и формы суставов.
Суставной синдром – ведущий признак в клинической картине разнородных заболеваний костно-мышечной системы и соединительной ткани:
- артрита,
- остеоартроза,
- анкилозирующего спондилита,
- псориаза,
- подагры,
- болезни Рейтера,
- псориатического артрита,
- периартикулярных поражений (тендинита, эпикондилита, бурсита, туннельного синдрома).
Суставной синдром чаще возникает в крупных суставах – плечевых, локтевых, тазобедренных, коленных, реже место локализации определяется в средних и мелких суставах – межфаланговых, лучезапястных, голеностопных.
На практике преимущественно наблюдается суставной синдром при ревматоидном артрите и остеоартрозе. Также болезненные проявления и скованность движений может быть признаком внесуставных патологий ЖКТ, кожных покровов, сердца и сосудов, органов дыхания, зрительной системы.
Справка! При поражении элементов одного сустава диагностируют моноартрит, двух или трех суставов —, олигоартрит, свыше четырех – полиартрит.
Причины развития
В патогенезе суставного синдрома ведущее значение принадлежит воспалению и дегенеративно-дистрофическим процессам, протекающим в тканях, суставах, мышцах, сухожилиях. Данный патологический дефект свойственный артрозам, ревматоидному и псориатическому артриту, анкилозирующему спондилиту, васкулитам, системной красной волчанке.
К облигаторным факторам появления острого суставного синдрома относят:
Статистические перегрузки: занятия спортом, тяжелый физический труд, лишний вес.
Среди причин суставного синдрома у детей целесообразно рассматривать рахит, интоксикационный синдром на фоне гельминтоза, паразитарных заболеваний, сопутствующие хронические инфекции (кариес, хронический тонзиллит, аденоидит), врожденную дисплазию суставов.
Симптомы
Клинику суставного синдрома формируют субъективные и объективные признаки. Стабильным симптомом при ревматических патологиях является боль. Болевой синдром отличается местом локализации, продолжительностью, характером, длительностью и временем продолжения.
В зависимости от этиологии заболевания болезненные ощущения преимущественно возникают в утренние часы и становятся интенсивнее ближе к вечеру. Болезненность может усиливаться после физических нагрузок, подъема по лестнице, при длительном фиксированном вертикальном положении тела.
Справка! Выраженность боли оценивают в баллах: 1 балл означает, что боль незначительная, пациент не нуждается в лечении. Максимальная величина показателя в таблице – 5 баллов, расценивается, как нестерпимая боль.
Второй клинический критерий суставного синдрома —, ограничение двигательной активности. Степень выраженности прямо пропорциональна стадии прогрессирования заболевания, тяжести функциональных изменений в структурах костно-мышечной системы.
Объективными признаками патологического процесса служат:
- изменения формы сустава: дефигурация и деформация,
- патологические шумы: треск, хруст, крепитация,
- локальная температура кожи в области суставов,
- припухлость, покраснение кожных покровов над зоной поражения,
- ограничение активных и пассивных движений в суставах.

Клинические формы суставного синдрома нестабильны и разнообразны и зависят от этиологии, активности патологического процесса, стадии прогрессирования.
В каждом конкретном случае врач должен уметь оценить характер дефекта. Так, гипермобильный суставной синдром проявляется избыточной гибкостью суставов и позвоночного столба, при этом пациенты с врожденной патологией считают такую гибкость нормой.
Суставной синдром затрагивает органы зрительной, сердечно-сосудистой, дыхательной и мочевыделительной системы, ЖКТ, и проявляется комплексом фенотипичных признаков. Внесуставными диагностическими критериями будет дисфагия, печеночно-селезеночный синдром, резкая боль в животе, тошнота и рвота, простатит, гломерулонефрит, пневмония, васкулиты, миокардит, конъюнктивит, ирит.
Диагностика
Этапность и установление диагноза у пациентов с суставным синдромом:
- Внешнее обследование больного с изучением жалоб и анамнеза. Задача доктора —, уточнить особенности течения патологии, определить ритм и характер болевого синдрома, провоцирующие факторы, обстоятельства, ослабляющие или усиливающие боль.
- Объективный осмотр. Предназначен для идентификации количества пораженных структур опорно-двигательного аппарата, симметричности/ассиметричности суставного синдрома.
Справка! В случае каждого пациента необходимо провести обследование кожных покровов, сердца и сосудов, мочевыделительной системы, ЖКТ с целью определения внесуставных признаков. При необходимости в диагностический поиск вовлекаются специалисты узкого профиля (окулист, гастроэнтеролог, уролог, гинеколог, сосудистый хирург).
На основании субъективных ощущений пациента, собранного анамнеза и данных объективного исследования врач выставляет предварительный диагноз.
Дифференциальная диагностика суставного синдрома предполагает лабораторно-инструментальные исследования. К числу минимально необходимых относят общий и биохимический анализ крови, цитологический анализ синовиальной жидкости.
Для визуализации состояния периартикулярных тканей и костных структур сустава применяют рентгеновскую компьютерную томографию и МРТ.
Иногда, чтобы прийти к заключению, чем болен пациент, может понадобится длительное наблюдение и повторное обследование.
Лечение
Методика лечения зависит от конкретной клинической ситуации. Вариабельность клинических проявлений предполагает дифференцированный подход к каждому отдельному пациенту. Важным моментом является объяснение больному причин его проблем на доступном языке.
Традиционно считается, что в первую очередь терапевтический подход должен иметь патогенетическую направленность и воздействовать на причинные факторы (воспаление, деструкцию). При лечении суставного синдрома используются хондропротекторы.
Наиболее значимые активные компоненты – хондроитин и глюкозамин, гидрохлорид или сульфат, участвуют в построении костной и хрящевой ткани, нормализуют выработку внутрисуставной жидкости, замедляют разрушение и препятствуют прогрессированию дегенеративных процессов в костно-мышечных структурах. Лечебный эффект заключается в прекращении боли, увеличении подвижности суставов, уменьшении скованности.
Для воздействия на патогенетические механизмы используют миорелаксанты. Они обеспечивают быстрый регресс боли, расслабление мышечной мускулатуры, восстановление функциональных способностей.
В терапии острой боли имеется необходимость быстро избавить пациента от мучительных проявлений. Проблема решается путем применения медикаментов для симптоматического лечения боли.
Базовыми препаратами будут нестероидные противовоспалительные средства (НПВС). Наиболее действенны на ранних стадиях суставного синдрома и должны назначаться лечащим врачом в минимально эффективных дозах с быстрой полной отменой.
Прием обезболивающих препаратов иногда может приводить к серьезным осложнениям, прежде всего, связанным с патологическими изменениями во всех отделах ЖКТ, кардиоваскуляторными катастрофами.
Поэтому, чтобы уменьшить частоту развития побочных эффектов предпочтение остается за селективными формами НПВС:
Дополнительно курс лечения суставного синдрома может включать антибиотики, витамины группы В, глюкокортикостероиды. В период стойкой ремиссии желательно дополнить терапевтическую схему ЛФК, физиотерапевтическими процедурами, массажем, санаторным и курортным лечением.
Полезными будут советы оптимизировать образ жизни. Это предполагает коррекцию рациона и режима питания, приведение в соответствие нагрузок с возможностями костно-мышечной системы, исключение алкоголя и курения.
Совет! Рекомендовано ограничить динамические и статистические нагрузки, вызывающие боль и дискомфорт. Необходимо свести к минимуму возможности травм.
Заключение
В зависимости от этиологии и выраженности суставного синдрома, факторов со стороны пациента в лечении ревматических болезней, протекающих с суставным синдромом, могут быть задействованы разные техники – фармакологическое и физическое воздействие.
Комплексный подход позволяет решить не только проблему боли, но и продлить период ремиссии, минимизировать риск хронизации патологии и развития функциональных нарушений опорно-двигательной системы. Данное условие выполнимо при раннем обращении за врачебной помощью, выполнении рекомендаций лечащего врача.
Здоровые суставы — это роскошь, значение которой трудно оценить тому, кто никогда не испытывал боли при ходьбе и не ощущал затруднения при попытке поднять руку или ногу, развернуться или присесть. Между тем миллионы людей по всему свету ежегодно обращаются за помощью к врачам-ортопедам с подобными жалобами.
Эпидемиология заболеваний суставов
Болезни суставов классифицируются по характеру патологического процесса.
Воспалительные и инфекционные болезни суставов
В данном случае причиной недуга служит воспалительная реакция в ответ на инфекционный, аутоиммунный или аллергический процесс. Болезнь дает о себе знать болью и припухлостью в суставе. Симптомы за несколько часов способны достичь максимальной выраженности и в дальнейшем отступить на неопределенный срок. Но за периодом мнимого благополучия скрывается скрытое развитие патологического процесса.
Некоторые артриты проявляются в первую очередь не болью, а утренней скованностью, лихорадкой, сыпью на коже над суставом или проявлениями первичного заболевания, осложненного поражением опорно-двигательного аппарата (например, расстройствами мочеполовой системы — при болезни Рейтера и гонорейном артрите).
Этапы воспалительной патологии сустава можно разграничить благодаря рентгенологическому обследованию. Так, в начале болезни значимых отклонений на снимках не обнаруживается, при второй степени артрита появляются признаки разрушения костной и хрящевой ткани. При третьей степени врач увидит деформацию сустава — к этому моменту больной ощущает выраженные ограничения подвижности. Наконец, четвертая степень артрита сопровождается тотальными изменениями в суставе: помочь больному смогут только хирурги.
К этой группе патологий, наряду с ревматоидным артритом (при котором иммунная система организма разрушает суставы), относится инфекционно-аллергический артрит, болезнь Бехтерева, болезнь Гоффа, подагра, псориатический артрит и т. д.
Обратите внимание
Основная профилактика артритов — предотвращение инфекций путем вакцинации и других мер защиты от болезней, способных осложниться бактериальным заражением сустава (гонореи, скарлатины, ангины и т.д.)
Дегенеративные поражения
Эти болезни, как правило, проявляются у пожилых людей: они связаны с изнашиванием сустава, что приводит к разрушению хрящей, отвечающих за амортизацию при работе. Еще один фактор развития дегенеративных заболеваний — остеопороз, при котором снижается плотность костной ткани.
Дегенеративные заболевания проявляются постепенно: первым признаком будет непродолжительная боль после утомительного дня, проведенного на ногах. С течением времени болезненность в суставе перестанет стихать после отдыха, а движения в суставе станут ограниченными. Иногда в пораженной области возникает отек, а сустав ноет при смене погоды и по ночам.
Тяжесть артрозов определяется при осмотре и рентгенографии. В начале процесса на снимках заметно лишь небольшое сокращение высоты щели между костями вследствие истончения хрящевой ткани. При второй степени врач зафиксирует уменьшение полости сустава на треть от нормы и появление костных выростов или участков отмершего хряща. Наконец, 3 стадия артроза характеризуется глубокими, необратимыми деформациями сочленения, вплоть до анкилоза — сращения костей.
Самым частой причиной инвалидности среди всех болезней суставов является деформирующий остеоартроз, затрагивающий преимущественно тазобедренный и коленный суставы. Также источником проблемы может оказаться межпозвоночный остеохондроз — типичное заболевание офисных работников.
Обратите внимание
Эксперты отмечают, что отличной профилактикой возрастных изменений суставов может стать йога — комплекс упражнений, укрепляющих связки и мышцы посредством статических нагрузок. Недавно ученые выяснили, что ежедневные 12-минутные занятия йогой на протяжении 10-ти лет способствуют увеличению плотности костей бедра и позвоночника, что исключает остеопороз и артроз, предотвращая переломы в пожилом возрасте.
Врожденные патологии суставов
Врожденные болезни суставов обращают на себя внимание с самых первых дней жизни малыша: от лечебных мер зависят возможные последствия порока развития для здоровья ребенка. Так, у младенцев нередко выявляется врожденный вывих бедра, который часто сочетается с дисплазией тазобедренного сустава. Будучи оставленным без внимания, этот недуг приведет к проблемам с походкой и формированием осанки. Однако своевременное вмешательство ортопеда позволит скорректировать врожденный вывих бедра консервативно, без операции.
Еще одна часто встречающаяся врожденная патология суставов — синдром Марфана, включающий в себя комплекс нарушения развития внутренних органов. Пациенты с синдромом Марфана имеют крайне подвижные суставы, нарушение осанки и килевидную грудную клетку. Это — высокие, худые, болезненные люди, которые, как правило, попадают в травмпункты с вывихами и переломами. При соблюдении рекомендаций врача они могут жить долго, не испытывая тяжелых проблем со здоровьем.
Болезни околосуставных тканей
Лечение заболеваний суставов в китайской медицине направлено на рассеивание ветра, холода, жары, а также преобразование сырости и восстановление течения Ци и крови. В этом помогает иглоукалывание, моксотерапия (прогревание полынными сигарами) и точечный массаж.
Не забывайте, что важно с вниманием относиться к любым симптомам — боли, скованности, отеку, появлению сыпи или хрусту, слышимому при движениях. Подавляющее число заболеваний суставов успешно поддается излечению на начальных стадиях, однако в запущенном состоянии болезни способны нарушать жизненные и профессиональные планы, требуя дорогостоящего оперативного вмешательства и сложных реабилитационных мероприятий.
Лицензия на осуществление медицинской деятельности от 30 декабря 2008 года № ЛО-77-01-000911 выдана Департаментом здравоохранения города Москвы.
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
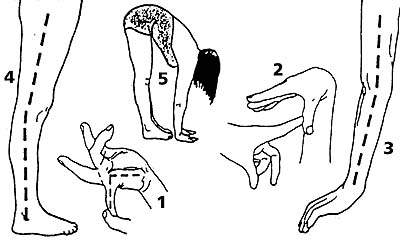 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Читайте также:


