Синдром грушевидной мышцы жить здорово
Синдром грушевидной мышцы является одной из распространенных причин стойкой боли. Симптомы нарушения присутствуют у более 50 % людей с пояснично-крестцовыми дорсопатиями.
Чтобы устранить синдром, нужно своевременно поставить правильный диагноз и подобрать адекватное лечение.
Немного анатомии

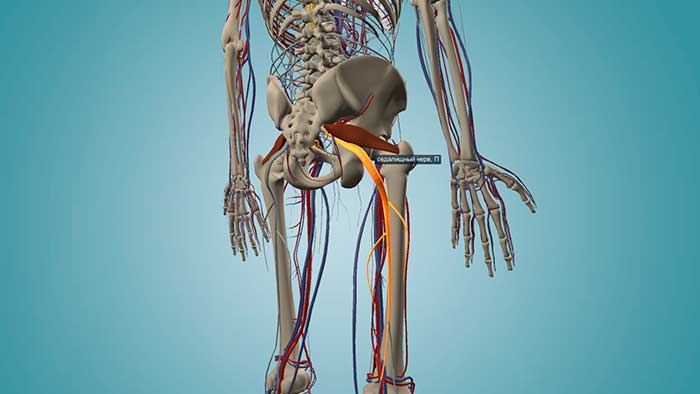
Грушевидная мышца по внешнему виду напоминает равнобедренный треугольник. Она начинается в нижней зоне позвоночника и примыкает к верхней кости бедра.
Функция этой мышцы заключается в отведении бедер и их ротации наружу. С ее помощью разворачиваются ноги и стопы. Этот механизм применяется на начальной стадии ходьбы и бега – в момент, когда человек только планирует сделать шаг.
Синдром грушевидной мышцы
Под этим термином понимают комплекс симптомов, которые появляются при сдавливании седалищного нерва в области подгрушевидного отверстия. В такой ситуации у человека появляется боль в ягодично-крестцовой области. Также дискомфорт чувствуется по ходу пораженного нерва. Человек страдает нарушениями чувствительности и парезом стопы.
Чтобы справиться с заболеванием, нужно подобрать комплексную терапию. Она включает лекарственные средства, физиотерапию, мануальные методы. Если эти способы не помогают, проводится операция.
На фото анатомия грушевидной мышцы

Причины
К распространенным причинам появления синдрома относят следующее:
- повреждение позвоночника;
- переохлаждение;
- неправильное выполнение инъекции;
- растяжение;
- опухолевое поражение позвоночника;
- патологии внутренних органов;
- появление радикулопатии;
- поясничный стеноз;
- гинекологические патологии;
- чрезмерные физические нагрузки;
- длительное пребывание в некомфортном положении.
Симптомы
При развитии патологии происходит напряжение пораженной грушевидной мышцы. Она становится толще и короче и снижает двигательную активность бедра.
Нередко наблюдается снижение чувствительности и другие неврологические симптомы. При возникновении таких проявлений можно заподозрить появление синдрома:
- боли при ходьбе;
- компрессия нижней ягодичной артерии – при этом появляется спазм и побледнение кожи;
- поражение седалищного нерва и сдавливание сосудов – сопровождается тупой болью по всей ноге и жжением, увеличивается чувствительность дермы.
При этом наклоны вперед сопровождаются дискомфортными ощущениями. Боль отдает в поясничную зону, пах и даже колени.
Диагностика

Несмотря на широкую распространенность, патологию довольно сложно диагностировать. Чтобы выявить нарушение, нужно провести ряд тестов. Чаще всего врачи проводят такие виды обследования:
- пальпация – при этом нужно уделить внимание большой бедренной кости, крестцу, подвздошному сочленению;
- магнитно-резонансная томография;
- контроль состояния мышцы в состоянии движения;
- инъекция новокаина в пораженную мышцу и проведение мануальных тестов;
- рентгенография поясницы;
- простукивание молоточком ноги и оценка реакций.
Лечение
Чтобы справиться с синдромом, нужно подобрать комплексную терапию. Для устранения патологии нужно делать массаж, выполнять специальные упражнения, применять метод постизометрической релаксации.
При таком диагнозе обычно не требуется применять лекарственные средства. Однако для устранения болевых ощущений и спазма врач может выписать следующие препараты:
- анальгетики – к ним относят спазмалгон, анальгин;
- миорелаксанты – в эту категорию входят баклофен, прендерол;
- нестероидные противовоспалительные средства – могут быть назначены кетанов, ибупрофен;
- спазмолитические средства – эффективным препаратом считается но-шпа.

Эта методика заключается в выполнении специальных упражнений, которые позволяют справиться со спазмом пораженного мускула, освободить зажатый нерв и устранить боль. Для этого нужно выполнить следующее:
- Сесть на край стула, поднять пораженную конечность и лодыжку поместить на противоположное колено. Сделать наклон вперед. При этом должно появиться ощущение выраженного растяжения в ягодице и поясничной области. Прижать локти к поднятой голени, сделать выдох и опустить тело ниже. С каждым выдохом постепенно наклоняться все дальше. Движение выполняют до сильного растяжения мышцы ягодиц.
- Лечь на спину. Подтянуть колено пораженной конечности к себе и обхватить его ладонями. Делать короткие движения, стараясь приблизить бедро к области живота. Выполнять упражнение полминуты. Оставить колено в поднятом положении, взяться за голень и мягко потянуть ее вверх. Выполнять упражнение полминуты. В завершение аккуратно выпрямить ногу и вытянуться на полу. Отдохнуть полминуты.
- Лечь на спину, согнуть колени, стопы плотно поставить на пол. Поднять больную конечность и прижать лодыжку к противоположному бедру. Из такого положения выполнять плавное скручивание нижней части туловища в направлении здоровой конечности. После чего опустить поднятую стопу. Голову повернуть в другую сторону и зафиксироваться в такой позе на 1 минуту.
- Сделать глубокий выпад, чтобы пораженная конечность находилась впереди. Хорошо отвести вторую ногу назад. Затем осторожно опускать выставленное бедро на пол и ложиться на него животом. В таком положении нужно зафиксироваться на 1 минуту.
- Встать на четвереньки, согнуть пораженную конечность в колене и поднять ее. Отвести поднятое бедро и распрямить ногу назад. Проделать то же самое в противоположном направлении. Выполнять упражнение 1 минуту.
Во время занятий запрещено делать резкие движения. Заниматься постизометрической релаксацией нужно не меньше 5 раз в неделю. Вначале будет достаточно двух подходов. Однако постепенно их число нужно увеличивать.

Некоторые методы физиотерапии способствуют расслаблению мышечных тканей. Они помогают устранить спазм и купировать воспаление.
Отличных результатов помогает добиться диадинамометрия, которая подразумевает воздействие диадинамических токов. Также активно применяют магнитолазерное воздействие.
Помимо этого, врач может назначить такие процедуры:
- лазеротерапия;
- УВЧ;
- вакуумный массаж;
- фонофорез;
- ультразвуковое воздействие;
- амплипульс;
- аппликации парафина.
Эта процедура заключается в применении особых фиксирующих лент – тейпов. Их накладывают на пораженную область. Процедура помогает снять напряжение с мышечных тканей, нормализовать кровоток и уменьшить боль.
Нередко для борьбы с патологией применяют особую процедуру – кинезиотейпирование. Ключевым преимуществом этой методики считается сохранение двигательной активности человека.

Лечебная гимнастика помогает улучшить растяжку мышц и кровообращение. Все упражнения нужно выполнять очень осторожно. Важно следить, чтобы во время тренировки не появлялся выраженный болевой синдром.
К наиболее действенным упражнениям стоит отнести следующее:
- С эспандером. Встать боком к стене. Один конец эспандера прикрепить к пораженной ноге, второй – к неподвижному предмету. Его нужно закрепить в районе лодыжки. Отвести ногу в сторону, после чего вернуться в исходное положение. Сделать 2 подхода по 10-15 раз.
- Лечь на коврик, согнуть одну ногу, затем – вторую. При этом пятка должна стоять у противоположного колена. Важно следить, чтобы в колене не было дискомфорта. Ладони расположить за спиной и двигаться грудью к второй ноге.
- Боковая планка. Лечь на бок. Важно, чтобы плечи, голень и бедра были расположены в одной линии. Поднять бедра от пола, опершись на локоть. Зафиксироваться в таком положении на 10-15 минут. Плавно опуститься на пол. Сделать упражнение для второй стороны.
- Расслабление. Лечь на спину, вытянуть ноги и руки вдоль тела и расслабиться. При этом важно контролировать дыхание.
Упражнения для расслабления грушевидной мышцы

В дополнение к стандартной терапии можно применять в домашних условиях действенные народные средства:
- Взять по 200 мл сока черной редьки и хрена. Также потребуется 200 мл спирта, 1 большая ложка спирта и 100 г меда. Все компоненты тщательно перемешать и оставить на 3 суток настаиваться. Полученной массой растирать пораженные участки. Это нужно делать 7 дней.
- Взять 100 г хрена и 300 г картофеля. Ингредиенты тщательно измельчить и смешать с 1 большой ложкой меда. Из полученной массы сформировать лепешку, обернуть ею пораженные участки и укрыться одеялом.
Прогнозы
При условии комплексного лечения патология имеет благоприятный прогноз. В запущенных случаях возникает необходимость в проведении операции.
Эффективность радикальной методики составляет 85 %. Однако иногда возникают рецидивы. При отсутствии корректной терапии в течение года может развиться устойчивый парез стопы.
Синдром грушевидной мышцы – серьезная патология, которая сопровождается ощутимым дискомфортом. Чтобы справиться с нарушением, необходимо своевременно обратиться к врачу и четко следовать его рекомендациям.
Отзывы и рекомендации по лечению и профилактики синдрома грушевидной мышцы, смотрите в нашем видео:

Упорные боли, отдающие в ногу и поясницу, ограничение амплитуды подвижности в области тазобедренного сустава, неврологические признаки – все это последствия поражения грушевидной мышцы. Синдром грушевидной мышцы относится к патологическим состояниям, при которых возникает туннельное сдавливание расположенных в их толще крупных нервных волокон. Через грушевидную мышцу проходит один из самых крупных нервов – седалищный.
Невропатия на фоне длительной ишемии может привести к частичной атрофии сенсорных и моторных аксонов. Это повлечет за собой изменение алгоритма иннервации мягких тканей нижней конечности на стороне поражения.
Сдавливание ствола седалищного нерва происходит в подгрушевидном отверстии. Здесь же проходят крупные кровеносные сосуды. Соответственно, при синдроме грушевидной мышцы страдает не только иннервация нижней конечности, но и процесс кровоснабжения. Это может проявляться изменением окраски и температуры кожных покровов, онемением, ощущением ползающих мурашек, снижением мышечной силы и т.д.
В отдаленной перспективе не вылеченный полностью синдром грушевидной мышцы может привести к развитию ряда опасных сосудистых патологий. Облитерирующий эндартериит, варикозное расширение вен нижних конечностей и атеросклероз — это лишь некоторые из них.
Узнать больше информации про симптомы и лечение синдрома грушевидной мышцы можно в этом материале. Здесь описаны эффективные способы лечения, которые приносят быстрое облегчение боли и устраняют спазм грушевидной мышцы, которая за счет этого прекращает оказывать давление на проходящие в её толще нервы и кровеносные сосуды.
Для понимания механизма развития патологии стоит немного погрузиться в знания анатомии. Подгрушевидное отверстие является парным и располагается симметрично в левой и правой ягодичной области. Здесь топографически расположен выход большого седалищного отверстия тазовой кости. Это щель, ограниченная связкой, проходящей от крестца до бугристости бедренной кости, и нижней поверхностью грушевидной мышцы. С другой стороны туннель формируется за счет прилегания близнецовой верхней мышцы.
Через тазовое отверстие проходят сразу несколько нервов: половой, седалищный, нижний ягодичный и задний кожный. Помимо этого здесь располагается крупный сосудистый пучок. Все эти ответвления облачены в фасции из плотной соединительной ткани. Но она не защищает от компрессии при чрезмерном напряжении грушевидной мышцы. Спазмированные мышечные волокна практически полностью пережимают узкий щелевидный туннель. Начинается процесс вторичного воспаления. Пациент испытывает сильнейшую боль и неврологические признаки неблагополучия иннервации и кровоснабжения тканей нижней конечности.
Если процесс спазма мышцы продолжается длительное время (2-3 недели), то начинается патологическое изменение её структуры. Нижняя поверхность начинает утолщаться с целью переноса избыточного напряжения с поверхностных миоцитов. Подгрушевидное отверстие начинает сужаться, все нервные волокна и сосуды смещаются по направлению к крестцово-остистой связке и сдавливаются костной тканью.
Седалищный нерв, как самый крупный из проходящих в этом туннеле, страдает в меньшей степени от ишемии, но дает самую выраженную клиническую картину. Он позволяет за счет острой боли своевременно разглядеть патологические изменения и обратиться за медицинской помощью. Компрессия других нервов и сосудов обычно не дает сильной боли, но приводит к крайне негативным отдаленным последствия в виде невропатии или пареза мышц нижней конечности. У человека в прямом смысле этого слова начинает сохнуть нога – уменьшается объём мышц, шелушится и трескается кожа, образуются многочисленные трофические язвы голени, которые трудно поддаются лечению. И причиной всех этих неприятностей со здоровьем может быть синдром грушевидной мышцы, на который пациент вовремя не обратил пристального внимания.
Причины синдрома грушевидной мышцы
Основные причины синдрома грушевидной мышцы одинаковы у женщин и мужчин. У представительниц прекрасного пола могут быть выше риски заболеть этим недугом в период климактерической менопаузы. При недостаточном количестве женских половых гормонов и на фоне развития остеопороза возможно изменение анатомии костей таза, при котором будет смещаться грушевидная мышца и прикрываемые её нервы.
Синдром грушевидной мышцы у женщин также может быть спровоцирован осложненной многоплодием или многоводием беременностью или трудными родами, при которых наблюдалось смещение тазовых костей. В любом случае, первые признаки патологии проявятся достаточно быстро – спустя 2 – 3 недели может возникнуть напряжение в ягодичной области, затем сложно станет отводить ногу в сторону. При воздействии стрессовых физических нагрузок появится острый болевой синдром.
Рассмотрим другие потенциальные причины синдрома грушевидной мышцы:
- статическое положение тела в неестественной позе с напряжением мышц таза и ягодичной области;
- нарушение правил эргономики организации спального и рабочего места;
- неправильная иммобилизация костей после переломов;
- вертеброгенный корешковый синдром, который провоцирует чрезмерное натяжение грушевидной мышцы и наклон туловища в одну сторону;
- травматическое повреждение нижних отделов спины, костей таза, мышц ягодичной области, связок и сухожилий;
- образование обширной внутренней гематомы в области мышцы после падения или ушиба;
- остеохондроз пояснично-крестцового отдела позвоночника и его осложнения в виде протрузии, экструзии или грыжи;
- паравертебральные опухоли и новообразования тканей позвоночного столба;
- стеноз позвоночного канала, в том числе спровоцированный смещением тел позвонков при спондилолистезе;
- инфекционные и асептические воспалительные процессы в области поясницы;
- нарушение осанки;
- неправильная постановка стопы;
- деформирующий остеоартроз тазобедренного сустава;
- дисплазия тазобедренного сустава, перешедшая в форму тотальной деструкции хрящевой ткани;
- синдром короткой ноги;
- повышенные физические нагрузки на нижние конечности;
- тяжелый физический труд;
- скрученные или косокрученный таз на фоне выраженного сколиоза позвоночника;
- сакроилеит, симфизит и другие патологии сочленения костей таза и крестца;
- многоводная или многоплодная беременность;
- несоблюдение беременной женщиной рекомендаций врача;
- гинекологическая и андрологическая патология инфекционного воспалительного генеза;
- нарушение правил постановки внутримышечного укола;
- абсцесс ягодичной мышцы и т.д.
Это далеко не полный перечень тех факторов риска, которые существуют у современного человека. Важно правильно определять причину, спровоцировавшую каждый индивидуальный случай заболевания. Это поможет исключить дальнейшее действие патогенного фактора и восстановить здоровье опорно-двигательного аппарата.
Клинические симптомы синдрома грушевидной мышцы
Далеко не всегда синдром грушевидной мышцы дает симптомы, указывающие на развитие невралгии. Первые признаки неблагополучия могут выражаться в периодически возникающем чувствие онемения нижней конечности. Особенно ярко это проявляется после длительного сидения на жесткой поверхности. После того как встаете, возникает ощущение, что отсидели ногу. Но состояние быстро проходит.
Основные симптомы синдрома грушевидной мышцы развиваются в течение нескольких недель:
- появляется устойчивая к приему обезболивающих препаратов боль в области ягодичной мышцы;
- боль распространяется на поясничную область и поверхность бедра;
- распространение боли по ходу седалищного нерва нарастает в течение 10 – 14 дней;
- появляется ощущение стойкого онемения ноги;
- начинаются проблемы с кровеносными сосудами, проявляющиеся в виде бледности и низкой температуры кожных покровов;
- пациент начинает испытывать периодические покалывания в разных участках ноги.
При отсутствии своевременного лечения в течение 2-3 месяцев развиваются обширные трофические язвы, которые сложно поддаются лечению, нагнаиваются и могут привести к развитию гангрены с последующей ампутацией нижней конечности.
Синдром воспаления грушевидной мышцы с ишиасом и корешковым синдромом
Синдром грушевидной мышцы и корешковый синдром зачастую являются сопутствующими патологиями. Корешковый синдром может спровоцировать вторичный синдром воспаления грушевидной мышцы, что в свою очередь вызовет натяжение мышечного каркаса спины. Получается замкнутый круг. И здесь важно установить, что возникло первоначально: ишиас с синдромом грушевидной мышцы или поражение корешковых нервов пояснично-крестцового отдела позвоночника. Если виной этому состоянию является остеохондроз и его последствия, то лечение необходимо начинать с купирования его патологических проявлений.
Если напротив, синдром защемления грушевидной мышцы спровоцировал нарушение диффузного питания межпозвоночных дисков в пояснично-крестцовом отделе позвоночника, то нужно направлять усилия в первую очередь на устранение спазма мышц в ягодичной области.
Диагностика синдрома грушевидной мышцы
Начинается диагностика синдрома грушевидной мышцы с посещения врача невролога. Это специалист проводит осмотр и ряд функциональных диагностических тестов. Затем назначается рентгенографический снимок пояснично-крестцового отдела позвоночника и тазобедренного сустава.
Для получения более информативного результата необходимо сделать МРТ обследование или КТ снимок. Для исключения патологий внутренних органов брюшной полости и малого таза рекомендуется провести УЗИ, ректороманоскопию, посетить врача гинеколога, андролога, проктолога.
ЛФК и массаж при синдроме грушевидной мышцы
ЛФК при синдроме грушевидной мышцы начинает применяться практически сразу же. Именно гимнастика при синдроме грушевидной мышцы позволяет снять избыточное напряжение и купировать спазм миоцитов. Индивидуально разработанный комплекс лечебной физкультуры при синдроме грушевидной мышцы повышает тонус окружающих тканей, ускоряет процессы регенерации, предупреждает риск рецидива заболевания в будущем.
Массаж при синдроме грушевидной мышцы можно сочетать как с лечебной физкультурой, так и с кинезиотерапией. Не рекомендуется проводить эти процедуры самостоятельно, в домашних условиях. Только под контролем опытного врача можно добиться положительных результатов. К сожалению, универсальных комплексов лечебной гимнастики не существует. В каждом индивидуальном случае заболевания требуется проработка тех или иных мышц.
Как снять и вылечить синдром грушевидной мышцы?
Перед тем, как лечить синдром грушевидной мышцы, нужно пройти серьезное обследование и убедиться в том, что диагноз поставлен точно. Существует множество методик того, как снять синдром грушевидной мышцы, в том числе и самостоятельно. Рекомендуется прием теплой ванны, массаж, остеопатическое воздействие, использование некоторых фармакологических препаратов. Что из этого действительно помогает и как вылечить синдром грушевидной мышцы без рецидивов патологии – об этом поговорим далее в статье.
Лечение синдрома грушевидной мышцы
Комплексное и эффективное лечение синдрома грушевидной мышцы возможно с помощью методов мануальной терапии. Лечебная гимнастика и кинезиотерапия в сочетании с сеансами массажа и остеопатии позволяют восстановить микроциркуляцию крови и лимфатической жидкости, снять спазм и восстановить физиологический тонус мышц.
Рефлексотерапия запускает процесс естественной регенерации тканей. Лазерное воздействие позволяет увеличить подгрушевидное пространство и обеспечить проходимость для всех расположенных тут кровеносных сосудов и нервов. Физиотерапия позволяет ускорить процесс выздоровления.
Современные фармакологические препараты не позволяют эффективно и безопасно проводить лечение синдрома грушевидной мышцы. Поэтому официальная медицина используется в терапии выжидательную тактику: пациенту назначается исключительно симптоматическое лечение. В тот момент, когда оно перестает оказывать положительный эффект, дается направление на хирургическую операцию.
Имеются противопоказания, необходима консультация специалиста.
В прошлой публикации была детально разобрана анатомия, функция, триггерные точки и зоны отражённой боли грушевидной мышцы. В этом посте мы подробно рассмотрим синдром грушевидной мышцы и ущемление седалищного нерва.
Синдром грушевидной мышцы может сопровождаться болью и парестезией, т.е. растройством чувствительности, например, ощущением жжения, ползанья мурашек, покалыванием в пояснице, паху, промежности, ягодице, тазобедренном суставе, по задней поверхности бедра, голени и стопы, а также в прямой кишке во время дефекации. Симптомы усиливаются в положении сидя, а также в результате избыточной активности. Кроме того могут возникать отёк поражённой конечности, половые расстройства, болезненность в области наружных половых органов, импотенция у мужчин.
Принято считать, что в возникновении синдрома грушевидной мышцы могут вносить вклад:
— миофасциальный боли, исходящие из триггерных точек в грушевидной мышце;
— ущемление нервов или сосудов в большом седалищном отверстии;
— смещение и нарушении функции крестцово-подвздошного сустава, когда стойкое напряжение мышцы, вызванное триггерными точками, может способствовать смещению крестцово-подвздошнго сустава, а нарушение функции сустава провоцирует длительное существование триггеров в грушевидной мышцы. В этой ситуации необходимо проводить коррекцию обоих состояний.
В положении сидя человек с синдромом грушевидной мышцы обычно ерзает и часто меняет позу. У него могут возникнуть трудности при попытке закинуть поражённую ногу на непоражённую.
В положении лёжа на спине, расслабившись, можно выявить стойкую наружную ротацию бедра поражённой ноги.

При попытке поднять выпрямленную ногу отмечается ограничение этой способности на поражённой стороне.
Существует 4 варианта выхода частей седалищного нерва из полости таза.
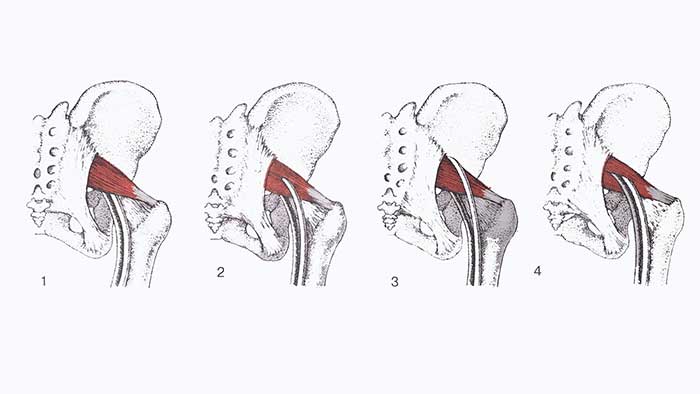
1. Наиболее распространённый путь прохождения седалищного нерва спереди от грушевидной мышцы и краем большого седалищного отверстия. Встречается в 85% случаев.
2. Малоберцовая часть седалищного нерва проходит сквозь грушевидную мышцу, а большеберцовая часть выходит спереди от мышцы. Встречается в 10% случаев.
3. Малоберцовая часть седалищного нерва делает петлю сверху и затем позади мышцы, а большеберцовая часть проходит впереди неё. Встречается в 2-3% случаев.
4. И малоберцовая, и большеберцовая часть седалищного нерва проходят через грушевидную мышцу. Встречается менее чем в 1% случаев.
Следует отметить, что наименее встречающиеся варианты расположения седалищного нерва, при которых одна или обе ветви проходят сквозь грушевидную мышцу являются более благоприятными в вопросе сдавления, чем наиболее распространённый путь, т.к. костные и связочные края большого седалищного отверстия оказывают более интенсивное механическое воздействие на нерв, чем более эластичные мышечные пучки.
Существует простое упражнение, которое является и диагностическим для определения триггерных точек в грушевидной мышце и лечебным. В положении сидя возьмите массажный мяч и, закинув одну ногу на другую, подложите его под область грушевидной мышцы на стороне ноги, расположенной сверху.

Сделайте несколько движений тазом вправо-влево по линии расположения грушевидной мышцы от крестца до тазобедренного сустава. При наличии триггеров в грушевидной мышце вы почувствуете выраженную болезненность в этой области. Осуществляйте регулярную прокатку этой области на массажном мяче по всем направлениям, а затем выполните одно из доступных упражнений для ещё большего вытяжения грушевидной мышцы.
Самым простым и доступным каждому упражнением является положение лёжа на спине с перекинутой поражённой ногой, согнутой под 90 градусов в тазобедренном суставе. Поставив стопу поражённой ноги на колено выпрямленной ноги, необходимо положить противоположную руку на колено согнутой ноги и тянуть ногу вниз, углубляя положение с каждым очередным медленным выдохом.

Эта позиция помимо вытяжения грушевидной мышцы может быть использована для мобилизации крестцово-подвздошного сустава с характерным щелчком. После вытяжения мышцы необходимо выполнить несколько активных движений, включающих в работу грушевидную мышцу.
Ещё одним упражнением является положение лёжа на спине с заведённой голенью поражённой ноги на бедро здоровой.

И варианты этого же упражнения: сидя, который был продемонстрирован выше и стоя.
Также для вытяжения грушевидной мышцы могут быть использованы такие упражнения из хатха-йоги, как маричиасана

и ардха матсиендрасана, в которых вытяжение происходит на стороне согнутой ноги.

Одним из самых эффективных упражнений для вытяжения грушевидной мышцы, является агни стамбхасана — асана хатха-йоги. В ней происходит одновременное мощное двустороннее вытяжение грушевидных мышц.

Для устранения длительно существующих вредных факторов, вызывающих образования триггерных точек в грушевидной мышцы и развития синдрома грушевидной мышцы следует отнести:
— коррекцию функционального сколиоза, вызванного неравенством длины нижних конечностей или уменьшением размеров одной половины таза;
— коррекцию перегрузок, вызванных различными позами, например, во время сна на боку необходимо располагать подушку между ног, чтобы избежать длительного натяжения грушевидной мышцы;
— механические перегрузки в результате длительного сидения в кресле машины или возле рабочего стола а также избыточной спортивной активности во время занятий большим теннисом, длительным бегом, футболом, волейболом и другими.
Читайте также:


