Симптом томсена при эпикондилите
Клинически значимая анатомия
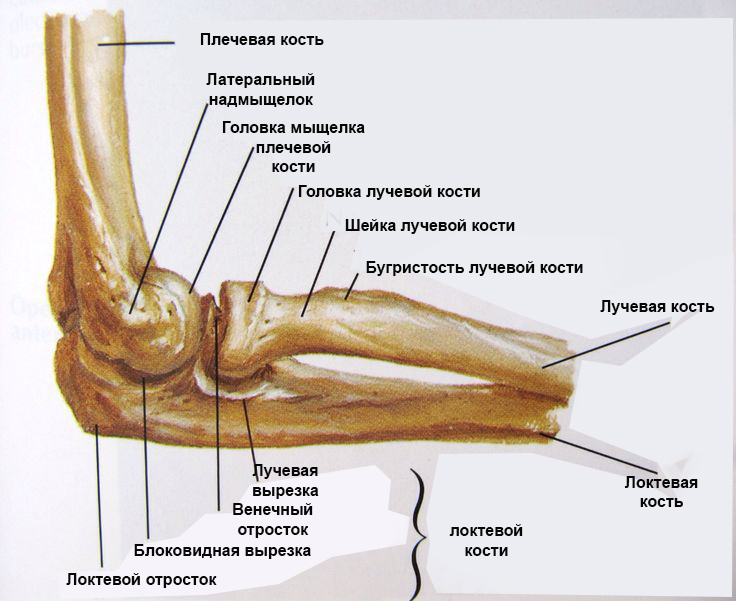
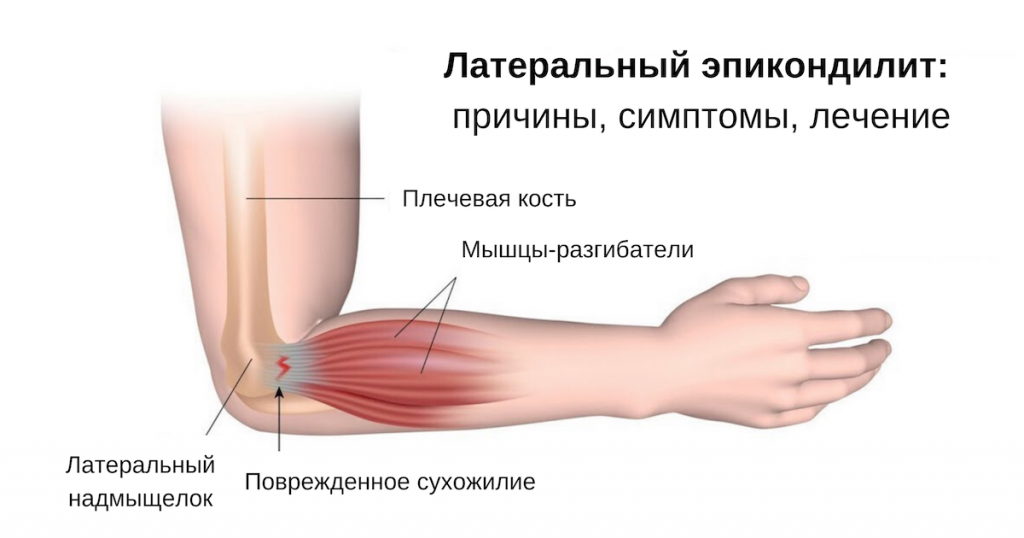
Локтевой сустав формируют три кости: плечевая кость, а также две кости предплечья – лучевая и локтевая. В дистальной части плечевой кости расположены два надмыщелка: один – латеральный, который находится снаружи, а второй – медиальный, он расположен внутри.
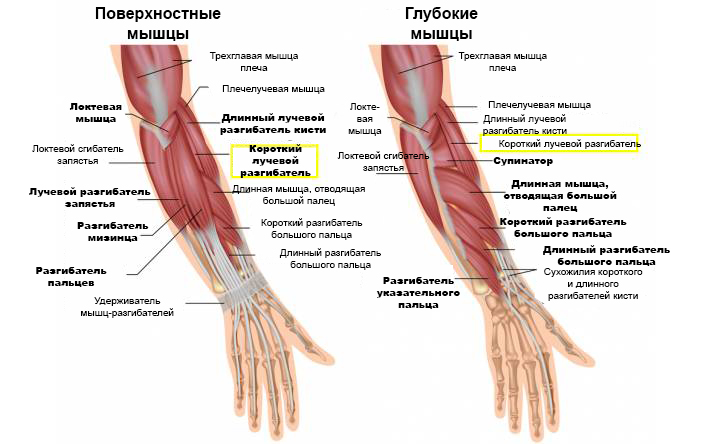
Область максимальной болезненности — это, как правило, область у латерального надмыщелка, где начинаются мышцы-разгибатели предплечья. Чаще всего страдает короткий лучевой разгибатель запястья, однако в процесс также могут быть вовлечены разгибатель пальцев, длинный лучевой разгибатель запястья и локтевой разгибатель запястья.
В непосредственной близости от этой области также проходит лучевой нерв, который здесь разделяется на поверхностный лучевой нерв и задний межкостный нерв предплечья.
Эпидемиология/Этиология
Латеральный эпикондилит относят к травмам чрезмерного использования. Данное состояние может привести к гиалиновой дегенерации начала сухожилия разгибателя предплечья. Чрезмерное использование мышц и сухожилий предплечья и плеча, часто повторяющиеся сокращения и физическая работа руками – все перечисленное вместе может создать слишком большую нагрузку на сухожилия локтя. В результате в структуре тканей возникают повреждения, что в свою очередь ведет к появлению боли над латеральным надмыщелком. Чаще всего боль локализуется спереди и дистальнее от латерального надмыщелка.
Латеральный эпикондилит встречается в пять раз чаще медиального (соотношение варьируется с 4:1 до 7:1). Он поражает 1-3% населения, в основном людей в возрасте 35-50 лет. У пациентов моложе 35 лет необходимо дифференцировать диагноз с повреждением ростковой зоны и отраженной болью при заболеваниях шейного отдела позвоночника. Если пациент старше 50 лет, то при постановке диагноза следует исключить остеоартрит и отраженную боль из шейного отдела позвоночника. По данным исследования Nirschl, проведенного в 1973, среди 200 игроков в теннис, которые были старше 30, у 50% был обнаружен латеральный эпикондилит на той или иной стадии.
Систематический обзор выявил три фактора риска для латерального эпикондилита:
- использование в работе инструментов тяжелее 1 кг;
- подъем тяжестей более 20 кг как минимум 10 раз в день;
- повторяющиеся, монотонные движения в течение более 2 часов в день.
К остальным факторам риска относятся: чрезмерное использование, повторяющиеся движения, ошибки при тренировках, перекосы тела, проблемы с гибкостью, старение, плохое кровообращение, дефицит силы, мышечный дисбаланс, психологические факторы.
Существуют несколько мнений относительно этиологии латерального эпикондилита:
Несмотря на то, что само название заболевания указывает на наличие воспалительного процесса, воспаление присутствует только на начальном этапе.
Nirschl и Pettrone связывали причину заболевания с микроскопическими разрывами в месте, где начинается короткий лучевой разгибатель запястья. По мнению авторов, на месте разрывов позже образуется репаративная ткань (ангиофибробластическая гиперплазия). Данный процесс, в свою очередь, может привести к макроразрывам и структурным повреждениям места начала указанной мышцы.
Regan и соавт. изучали патогистологические особенности 11 пациентов с латеральным эпикондилитом. Они пришли к выводу, что причиной данного состояния скорее является дегенеративный процесс в тканях, а не воспалительный процесс. При латеральном эпикондилите отмечается увеличение фибробластов, протеогликанов и гликозаминогликанов, имеются сосудистая гиперплазия, а также неорганизованные и незрелые коллагеновые структуры. Предполагается, что повторяющиеся эксцентрические и концентрические сверхнагрузки на мышцы-разгибатели запястья могут быть причиной ангиофибробластического тендиноза короткого лучевого разгибателя запястья. Эпикондилит – это дегенеративное состояние, при котором увеличивается активность фибробластов и внутри сухожилия происходит образование грануляционной ткани.
Сухожилия разгибателей кисти имеют области с недостаточным кровоснабжением, в связи с чем сухожильный аппарат не в состоянии адекватно отреагировать на повторяющиеся нагрузки, переносимые мышцами. В результате это приводит к снижению функциональной толерантности.
Клиническая картина
Про сдавление локтевого нерва читайте здесь.
Основываясь на выраженности симптомов, Warren описал 4 стадии развития заболевания:
- Слабая боль спустя пару часов после провоцирующей активности.
- Боль сразу после завершения провоцирующего действия.
- Боль во время провоцирующей активности, которая возрастает после завершения активности.
- Постоянная боль, которая делает любую активность невозможной.
Кроме того, пациенты отмечают, что у них снижается сила захвата, также они испытывает трудности при ношении вещей в руке, особенно когда локоть находится в разогнутом состоянии. Это объясняется слабостью мышц-разгибателей пальцев и супинаторов предплечья. У некоторых пациентов возникает ощущение паралича, но это встречается редко.
Симптомы в среднем длятся от 2 недель до двух лет. 89% пациентов восстанавливаются в течение одного года без всякого лечения (единственное, что они делают, возможно, — избегают движения, вызывающие болезненность и не допускают спортивных травм).
Обследование
Составление правильного плана лечения, способствующего скорейшему восстановлению, возможно лишь после проведения полноценной оценки и обследования пациента. При обследовании также важно провести дифференциальный диагноз, чтобы исключить иные патологии.
- Начало боли после провоцирующей активности, включая экстензию запястья (спустя 24-72 часа).
- Боль может отдавать ниже локтевого сустава, спускаясь по предплечью к запястью и кисти.
- Сложности с тем, чтобы поднять или схватить предмет (боль и/или слабость).
- Измнения в биомеханических факторах – новая теннисная ракетка, мокрый мяч, перетренировка, плохая техника, травмы плеча.
- Боль и болевые точки над латеральным надмыщелком и /или 1-2 см дистальнее.
- Боль и слабость при экстензии запястья, выполняемым с сопротивлением.
- Слабость при проведении теста на силу сжатия (с динамометром).
- Боль или снижение объема движения при пассивной экстензии локтевого сустава, флексии запястья и ульнарной пронации или девиации.
- Слабые мышцы-экстензоры и мышцы-флексоры локтевого сустава.
- Радиальный туннельный синдром
- боль сзади и сбоку предплечья;
- боль распространяется на дорсальную поверхность запястья;
- парастезия;
- слабость (травмы чрезмерного использования).
- Синдром заднего межкостного нерва предплечья
- боль.
- слабость при экстензии запястья и пальцев кисти;
- двигательные дефекты.
- Остеоартрит локтевого сустава
- боль;
- сниженный объем движений.
- Переломы
- перелом дистального отдела лучевой кости;
- перелом головки лучевой кости;
- перелом локтевого отростка.
- Шейная радикулопатия
- боль, отдающая в руку, в соответствии с дерматомами;
- боль в шее;
- парестезии;
- мышечная слабость в миотомах;
- нарушение или потеря рефлексов;
- головная боль;
- боль в области лопатки;
- двигательные расстройства и нарушение; чувствительности в верхней конечности и области шеи.
- Заболевание межпозвонковых дисков шейного отдела позвоночника.
- Цервикальная миофасциальная боль.
- Шейный спондилез.
- Фибромиалгия.
- Медиальный эпикондилит.
Диагностика
Постановка диагноза начинается с определения уровня активности, наличия профессиональных вредностей, участия в спортивных мероприятиях, приема лекарственных препаратов и других медицинских проблем. Во время физикального осмотра врач должен чувствовать структуры, формирующие локтевой сустав и другие суставы. Также необходимо обследовать мышцы, кости, кожу и нервы. Очень важно понимать – какие виды активностей вызывают те или иные симптомы и как они проявляются.
При явной боли в боковой области локтя исследования проводятся достаточно редко. Однако в случаях продолжительного заболевания обычная рентгенограмма (в передне-задней и боковой проекциях) может помочь обнаружить рассекающий остеохандрит, дегенеративные изменения в суставе или указать на гетеротипическую кальцификацию.
Еще одним полезным инструментом в процессе диагностики является УЗИ, которое может показать степень повреждения сухожилия, а также состояние бурсы локтевого отростка.
Про повреждение связок локтевого сустава читайте тут.
Лечение
Консервативное лечение латерального эпикондилита базируется на следующих принципах: снижение боли и контроль воспаления. Первый принцип достигается с помощью покоя и избегания активностей, провоцирующих боль. Предотвратить воспаление в острой стадии помогут НПВС. Также показано прикладывание льда 3 раза в день по 15 минут, так как холод снижает уровень химической активности, а также сужает сосуды, что позволяет снизить отек. Приподнятое положение также показано при отеке лучезапястного сустава или пальцев кисти.
Использование специального бандажа может оказаться полезным, так как в этом случае он будет играть роль дополнительного места крепления для мышц и за счет этого снимать напряжение в области их начала на латеральном надмыщелке. Бандаж закрепляют вокруг предплечья (ниже головки лучевой кости) и затягивают так, чтобы пациент не смог полностью сократить мышцы-экстензоры кисти.
Инъекции следует вводить субпериостально в область начала короткого разгибателя кисти. Такие инъекции дают быстрый и положительный эффект. В первые 24-28 часов боль у пациента может нарастать. Инъекции стероидными препаратами следует вводить спустя 1-2 недели после отдыха, повторять их следует не чаще двух раз. По видимому, эффект от этих инъекций длится около трех месяцев, при условии что пациент параллельно выполняет упражнения.
В случае, если консервативное лечение не дало результатов и симптомы латерального эпикондилита сохраняются, то пациенту может быть назначена операция. Обычно на нее решаются после 6 месяцев консервативного лечения.
Открытая операция. Наиболее частый вид хирургического вмешательства при латеральном эпикондилите – открытая операция, при которой производится надрез над локтем. Обычно эта операция проходит в амбулаторных условиях и ночевать в стационаре не требуется.
Существуют разные виды лечения латерального эпикондилита, но все они преследуют одну цель: снизить боль и улучшить функцию. Общее физиотерапевтическое лечение включает:
- Обучение и консультации по контролю за болью, а также модификация активностей пациента.
- Мануальная терапия: Mulligan – мобилизация с движением
- Упражнения – стречинг и силовые.
- Другие способы воздействия: ультразвук, чрезкожная электронейростимуляция (ЧЭНС).
- Бандажи/шины/пластырь – четкие доказательства эффективности отсутствуют.
- Медикаменты – НПВС дают кратковременный эффект (снижение боли на 3-4 недели).
- Кортикостероидные инъекции – кратковременный эффект (менее 6 недель).
- Реабилитация с учетом вида спорта и профессии.
Исследование Nagrale и соавт. показывает, что при латеральном эпикондилите физиотерапия Цириакса работает лучше, чем фонофорез и упражнения. При контроле в динамике результаты группы, где применялась терапия Цириакса, были значительно выше по всем параметрам (p 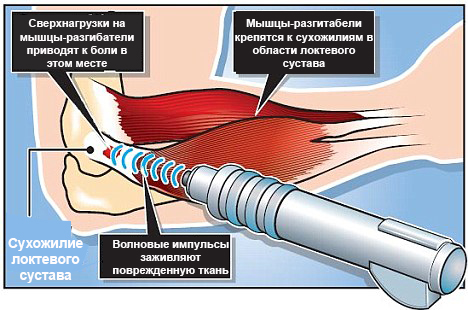
Ударно-волновая терапия-это метод лечения множественных тендопатий, который может быть использован для лечения латерального эпикондилита. При ESTW пациенты подвергаются воздействию сильных механических волновых импульсов. Статистический анализ визуальной аналоговой шкалы, опросника DASH и теста на сжатие показывают значимую разницу между результатами контрольной и исследуемой группами как после лечения, так и спустя 6 месяцев (P
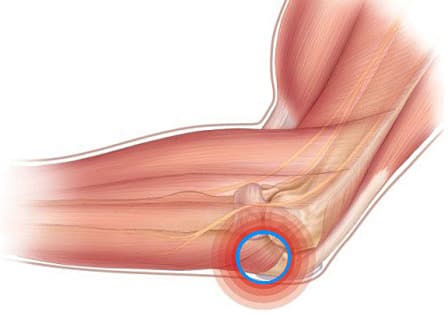
По локализации различают наружный (латеральный) и внутренний (медиальный) эпикондилит.
Латеральный развивается вследствие поражения мышечных сухожилий, прикрепленных к наружному надмыщелку плечевой кости. В группе риска находятся теннисисты, массажисты, плотники и другие люди, которые выполняют часто повторяющиеся, стереотипные движения. Иногда к латеральному эпикондилиту может привести травма локтя.
Медиальный вызывает воспалительно-дегенеративное поражение сухожилий, прикрепляющихся в области внутреннего надмыщелка плечевой кости. В группу риска по развитию внутреннего эпикондилита попадают люди, занимающиеся легким физическим трудом, например, швеи, машинистки. Наружный встречается значительно чаще внутреннего.
Установление причины и лечение эпикондилита — удел врача-невролога или травматолога. В большинстве случаев удается избавиться от болезни консервативно в амбулаторных условиях. Методы подбираются индивидуально с учетом наличия функциональных нарушений и изменений со стороны сухожилий и мышц, выраженности воспалительного процесса, болевого синдрома и длительности заболевания. Главные задачи лечения:
- устранить воспаление, боль;
- восстановить кровообращение в пораженной области;
- восстановить полный объем движений;
- восстановить силу мышц и предупредить их атрофию.
Как развивается
В основе патогенеза эпикондилита, согласно мнению ряда авторов, лежат дистрофические изменения начальной части сухожилий мышц и периостит (воспаление надкостницы), вызванные сильным натяжением сухожилий и частичное отслаивание и отрыв фибрилл от точки их крепления к кости.
Другие ученые указывают на тот факт, что в основе патогенеза стоит нарушение кровообращения и дистрофические изменения в сухожилиях, которые появляются вследствие ущемления сухожилий на костном выступе надмыщелка при сокращении мышц.
Третья теория говорит о том, что определенные варианты строения мягких тканей при хроническом перенапряжении мышц приводят к началу дистрофических процессов в локте. Некоторые авторы указывают на наличие связи между эпикондилитом и остеохондрозом шейного отдела позвоночника.
Данная патогенная связь подтверждается снижением болевого синдрома в области надмыщелка во время выполнения тракционной пробы (кратковременном вытяжении шейного отдела позвоночника).
Симптомы эпикондилита
Клиническая картина характеризуется острой локальной болью в области наружного надмыщелка, которая может распространяться вниз примерно до середины предплечья и вверх по наружному краю руки. В покое болевой синдром обычно отсутствует и появляется при определенных движениях — супинации и разгибании предплечья, а особенно при сочетании данных движений (в этом случае диагностируется так называемый симптом Велша) или при пальпации латерального надмыщелка.
Небезынтересно, что при пальпации можно определить точку наибольшей болезненности. Как правило, она располагается или в самих сухожилиях, или непосредственно в мышцах. Также при сдавлении пораженной мышцей глубокой ветви лучевого нерва может наблюдаться парез разгибателей кисти и пальцев.
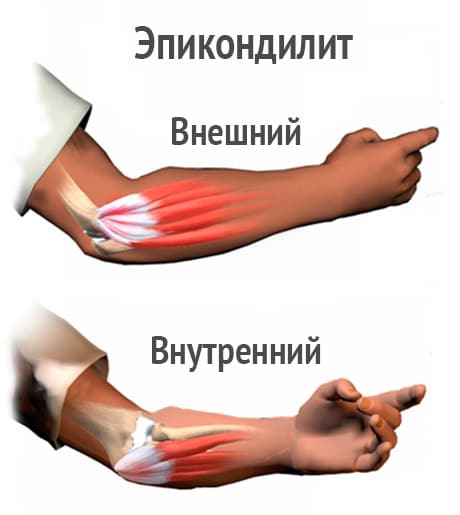
Внешне при эпикондилите локтевой сустав остается неизмененным, пассивные движения не ограничены. Пассивные движения приводят к боли в локте только при оказании сопротивления этим движениям.
Болевой синдром усиливается при одновременном сжатии кисти в кулак и сгибании лучезапястного сустава (симптом Томсена). Как правило, болезненные ощущения носят прогрессирующий характер и появляются даже при незначительном напряжении мышц, например, при попытке удержать какую-либо вещь в руке.
Внутренний эпикондилит вызывает боль при надавливании на внутренний надмыщелок, а также при пронации и сгибании предплечья. Болевой синдром распространяется вдоль внутреннего края предплечья.
Диагностика
Диагноз ставится после детального изучения анамнеза, осмотра и выявления характерных симптомов (симптом Велша, Томсена). Большое значение в диагностике заболевания имеет динамометрия, с помощью которой удается определить силу сжатия кистей обеих рук. Разница в показаниях динамометров для больной и здоровой рук до 10-30 кг.
В последние несколько лет для диагностики стали использовать термографию, поскольку одним из признаков эпикондилита является повышение температуры кожи вокруг воспаленной области. Рентгенологические исследования проводят в случае длительного течения заболевания. На поздних стадиях болезни рентгенография позволяет выявить очаги уплотнения различных размеров и формы у надмыщелка.
Также важно дифференцировать это заболевание от ряда других, обладающих схожей симптоматикой, а именно от артрозо-артрита локтевого сустава, бурсита локтевого сустава, бурсита надмыщелковой сумки, перелома. При диагностически сложном случае, а также при неэффективности длительно проводимой терапии прибегают к компьютерной или магнитно-резонансной томографии.
Лечение и профилактика
При остром течении эпикондилита показана иммобилизация сустава. Назначаются нестероидные противовоспалительные препараты, мази и гели. Интенсивный болевой синдром требует применения медикаментозных блокад.
Для лечения данного заболевания используются: ударно-волновая терапия, фонофорез с гидрокортизоном, парафинотерапия, криотерапия, магнитолазеротерапия. После стихания болевого синдрома рекомендуется массаж.
К хирургическому вмешательству прибегают крайне редко в случае низкой эффективности консервативного лечения, при рецидиве заболевания, а также при мышечной атрофии и сдавлении нервных стволов, находящихся поблизости.
Для профилактики заболевания рекомендуется соблюдать режим труда и отдыха, избегать длительного повторения стереотипных движений с нагрузкой на локтевой сустав. Спортсменам необходимо соблюдать правильную технику выполнения упражнений.
Эпикондилит плеча — воспалительное поражение тканей, сопровождающееся их дегенеративными изменениями. Патологические очаги формируются на участках крепления сухожилий предплечья к надмыщелкам плечевых костей. Заболевание обычно выявляется у людей среднего возраста, причем внутренний эпикондилит диагностируется значительно реже наружного. Основной причиной его развития становятся часто повторяющиеся движения рукой, приводящие к перегрузкам мышц предплечья и их микротравмированию.

Несмотря на то что патология возникает в области плеча, боль ощущается в локтевом суставе. Она усиливается при его разгибании или попытке захватить пальцами кисти любой предмет. При диагностировании проводятся инструментальные, а при необходимости — и биохимические исследования. Методы лечения в большинстве случаев консервативные, прогноз на полное выздоровление благоприятный.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Частая причина эпикондилита плечевого сустава — постоянное присутствие травмирующего фактора. В группу риска входят массажисты, строители, штукатуры, маляры. По роду службы они в течение дня производят монотонные движения рукой с различной амплитудой. При перегрузке мышц предплечья целостность волокон сухожилия нарушается. Полученная микротравма незначительна, не способна понизить функциональную активность сустава. Но создается предпосылка для повреждения расположенных поблизости тканей. Постепенно травмируется все большее количество волокон, что приводит к развитию воспаления плечевого сустава.
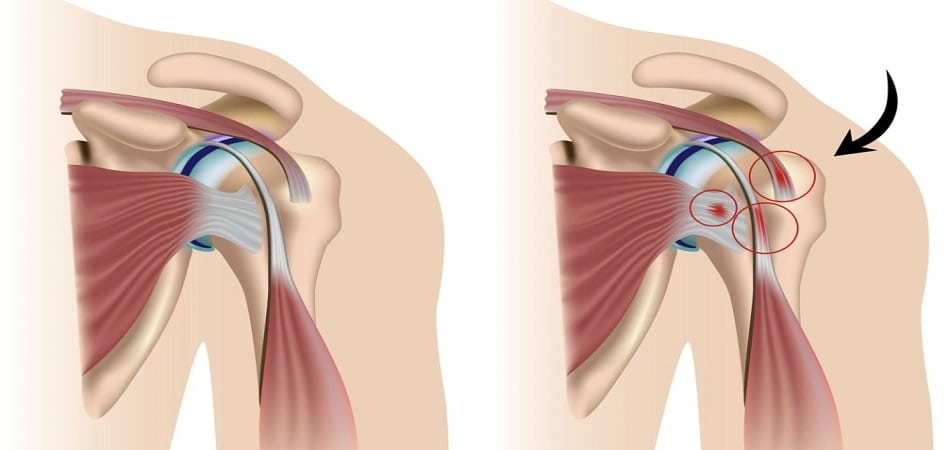
Среди спортсменов патология диагностируется у теннисистов и гольфистов, повреждающих мышечные и сухожильные ткани в результате интенсивных тренировок. Эпикондилит может развиться и из-за травмирования суставных структур при подъеме или (и) переносе тяжелых предметов. Он выявляется у грузчиков, штангистов, метателей молота, ядра. Заболевание чаще поражает мужчин, чем женщин, обнаруживается обычно после 35-40 лет. Исключение — профессиональные спортсмены, у которых эпикондилит диагностируется независимо от возраста или половой принадлежности.
Наиболее часто встречается травматический эпикондилит, локализующийся в местах крепления мышц и сухожилий к костным основаниям. Он может развиться даже при отсутствии значительного повреждения тканей в результате воздействия следующих провоцирующих факторов:
- деформирующего артроза локтевого или плечевого сустава;
- патологических состояний нервов, иннервирующих локоть или плечо;
- остеохондроза шейного отдела позвоночника.
Предрасполагающим фактором также является постепенное старение организма человека. Если постоянно выполняется однотипная работа с одинаковыми нагрузками, вероятность травматизации все равно повышается. С возрастом скорость регенерационных процессов снижается, поэтому поврежденные волокна мышц и сухожилий восстанавливаются медленнее.
Такая форма эпикондилита обнаруживается у пациентов редко. Причиной развития патологии становится предшествующая травма: внутрисуставной перелом, вывих, ушиб, надрыв связок, мышц, сухожилий или их полный отрыв от костного основания. Повреждения сочленений любой степени тяжести редко не провоцируют осложнений даже при проведении полноценного адекватного лечения. Некоторые суставные структуры (например, хрящи) могут полностью не восстанавливаться. В итоге снижается функциональная активность плеча или локтя, что не может не отразиться на работе связочно-сухожильного аппарата. Риск возникновения воспалительно-дегенеративной патологии повышается в следующих случаях:
- врожденная слабость связок и сухожилий, сопутствующая гипермобильности суставов, выработке особого, сверхрастяжимого коллагена;
- несоблюдение врачебных рекомендаций в реабилитационный период.
Нередко после снятия ортеза или гипсовой лангетки человек начинает сразу интенсивно разрабатывать сустав, ткани которого еще окончательно не восстановились. В результате на связки и сухожилия воздействуют нагрузки, существенно превышающие предел прочности их волокон. Развивается посттравматический эпикондилит — тяжелое осложнение вывиха или перелома.
Клиническая картина
Выраженность клинических проявлений зависит от стадии течения заболевания и степени поражения тканей сухожилия. Симптомы эпикондилита плечевого сустава несколько отличаются у латеральной и медиальной форм патологии. Локализация болевого синдрома значительно облегчает диагностику.
| Форма эпикондилита плечевого сустава | Область воспалительно-дегенеративного повреждения тканей | Характерные клинические проявления |
| Латеральный (наружный) | Участок прикрепления сухожилия к наружному надмыщелку кости плеча | Боль локализуется на наружной поверхности локтя. Она возникает и усиливается при попытке согнуть сустав или повернуть кисть кнаружи. При обследовании пациента выявляется ослабление мышц при повороте руки кнаружи с одновременным сопротивлением захвату. При пальпации надмыщелка ощущается слабая болезненность |
| Медиальный (внутренний) | Место крепления сухожилия к внутреннему надмыщелку плечевой кости | Боли возникают на внутренней поверхности локтевого сочленения. Диагностируется ослаблением мышц с поврежденной стороны при попытке пациента взять и удержать какой-либо предмет. Выраженность болевого синдрома нарастает при поворотном движении руки под прямым углом, сгибании предплечья, особенно при оказании сопротивления |
Для острого эпикондилита характерна выраженная симптоматика. Боли в области локтя сильные, пронизывающие, жгучие, немного стихающие после продолжительного отдыха. При остром воспалении движения ограничены, возможна небольшая отечность поврежденных тканей. Если человек не обращается за медицинской помощью, то патология принимает хроническую форму. На стадии ремиссии присутствует небольшая скованность движений, в том числе и из-за постоянных ноющих, тупых болезненных ощущений. Они становятся интенсивнее при переохлаждении, физических нагрузках, обострении других хронических патологий, в том числе суставных.
Диагностика
Врач выставляет первичный диагноз на основании осмотра пациента, его жалоб, изучения анамнеза. Инструментальные или лабораторные исследования обычно проводятся только с целью дифференциации эпикондилита от других патологий со схожей симптоматикой. Подтвердить предполагаемый диагноз позволяет тестирование, определяющее снижение мышечной силы поврежденного локтевого и плечевого суставов:
- тест доения, выявляющий медиальный эпикондилит. Пациента просят сымитировать доение. Если при движении рукой возникает болезненность, а выполнение задания вызывает затруднение, это указывает на воспаление сухожилия, крепящегося к внутреннему надмыщелку;
- тест кофейной чашки. При жалобах пациента на острые или тупые боли на наружной поверхности локтя, врач предлагает ему поднять со стола кружку, наполненную жидкостью. Больной с латеральным эпикондилитом справиться с этой задачей не в силах из-за ослабления мышц.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Клиническая картина эпикондилита любой локализации имеет много общего с симптоматикой асептического некроза суставов, артритом, туннельным синдромом. Для исключения ущемления локтевого или серединного нерва, воспалительных и дегенеративно-дистрофических патологий часто не требуется дифференциальной диагностики. Например, при артритах боль локализована в локте, а не надмыщелке, часто сочетается с контрактурой. А при защемлении нервов боли более острые, иррадиирущие в предплечья, кисти. На невралгию также указывает отсутствие нарушения чувствительности иннервируемых областей.
Если причиной заболевания стала травма, то проводится рентгенологическое исследование, чтобы исключить перелом надмыщелка. МРТ или КТ назначается при трудностях с дифференциацией эпикондилита и синдрома кубитального канала или синдрома круглого пронатора. Биохимические анализы показаны при подозрении на инфекционный, ревматоидный, реактивный артрит, подагру.
Основные методы лечения
Лечением эпикондилита занимается ортопед или травматолог в условиях амбулатории. Тактику терапии определяет выраженность функциональных нарушений, длительность патологии, степень дегенеративных изменений мышечных и сухожильных тканей. Основными целями лечения становятся восстановление полного объема движений и улучшение самочувствия пациента. В терапии используются препараты и физиотерапевтические мероприятия для улучшения кровообращения в области локтевого и плечевого суставов, нормализации тонуса скелетной мускулатуры, предупреждения атрофии мышц.
Если пациент обращается к врачу только с жалобами на слабые дискомфортные ощущения в локтевом суставе, то ему рекомендован охранительный режим. Это означает, что он должен избегать движений, которые усиливают симптоматику эпикондилита. В таких случаях не требуется использования препаратов или фиксации суставов. В состоянии покоя воспаление постепенно ослабевает, а затем полностью исчезает. Больничный лист выдается пациентам, профессионально занимающимся спортом или выполняющим тяжелую физическую работу. Им рекомендуется возвращаться к прежним нагрузкам постепенно и только после устранения болезненных ощущений. Также они должны:
- пересмотреть режим тренировок;
- изменить тактику выполнения движений, травмирующих плечевой сустав;
- использовать более удобные приспособления и инструменты.
При выраженной болезненности, обычно наблюдающейся на острой стадии, локтевой сустав иммобилизуется примерно на неделю. Для этого применяются жесткие, полужесткие ортезы или накладывается гипсовая лангетка. Сустав иммобилизуется под углом 80°, а рука подвешивается на повязке-косынке. Больным хроническим эпикондилитом назначается ношение эластичного бандажа, немного ограничивающего движения, в течение дня.
Если причиной патологии стали травмы (кроме перелома), то в первые дни лечения показаны холодовые компрессы. К локтю прикладывается пакет со льдом, обернутый тканью, каждый час на 10 минут. Купировать воспаление и устранить боли помогают физиотерапевтические процедуры — УВЧ-терапия, аппликации с озокеритом и парафином, токи Бернара, электрофорез.
Препаратами первого выбора в лечении эпикондилита становятся нестероидные противовоспалительные средства (НПВС). Они практически не применяются в форме таблеток или инъекционных растворов из-за выраженных побочных проявлений. Воспаление четко локализовано, поэтому с ним успешно справляются препараты для наружного применения:
- с кетопрофеном — Артрозилен, Кетонал, Фастум;
- с нимесулидом — Найз, Нимулид;
- с диклофенаком — Вольтарен, Диклак, Диклоген.

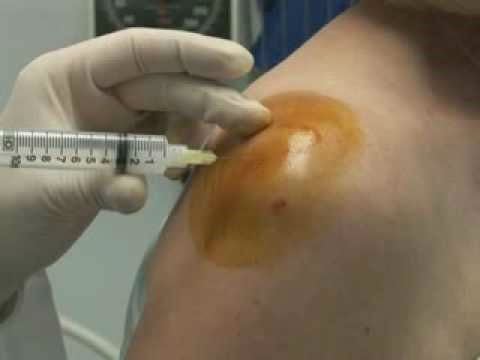
Если боли острые, пронизывающие, не устраняемые НПВС, то проводятся медикаментозные блокады. Для них используются глюкокортикостероиды (Гидрокортизон, Триамцинолон, Дипроспан) в сочетании с анестетиками (Лидокаин, Новокаин). После смешивания растворов они вводятся непосредственно в пораженное воспалением сухожилие. Лечебные блокады применяются при эпикондилите плечевого сустава обычно однократно, так как гормональные средства токсичны для внутренних органов и костных тканей.
На завершающем этапе терапии для закрепления результата пациентам назначается 5-10 сеансов электрофореза с растворами калия йодида и новокаина. В период реабилитации рекомендован классический или точечный массаж, ЛФК, бальнеолечение.
Полное выздоровление наступает примерно через месяц при условии соблюдения всех врачебных рекомендаций. Хронический, вялотекущий эпикондилит более трудно поддается излечению, а в некоторых случаях консервативная терапия не дает результата. Избежать хирургического вмешательства позволит только своевременное обращение за медицинской помощью.
Читайте также:


