Симптом осевой нагрузки верхней конечности это

При внешнем осмотре отмечается асимметрия правой и левой половин лица за счёт отёчности мягких тканей в области угла нижней челюсти слева.
Цвет кожных покровов не изменён.
Углы рта располагаются асимметрично.
Рот открывается в полном объёме, при открытии рта отмечается умеренная болезненность.
Нагрузка при смыкании челости сопровождается значительным болевым синдромом.
Боковые движения нижней челюсти невозможны. Мягкие ткани в области
суставов не изменены.
При пальпации отмечено усиление болезненности в области нижней челюсти. Отмечено увеличение шейных л/узлов - безболезненные, эластичные, подвижные.
Положительный симптом осевой нагрузки в области угла нижней челюсти слева. Перкуссия болезненна.
Отмечено нарушение прикуса.
Зубы и краевой парадонт без особенностей.
Верхняя челюсть не изменена.

При осмотре область плечевого сустава уплощена, акромиальный отросток резко выступает, под ним прощупывается западение - опустевшая суставная впадина.
Головка пальпируется под клювовидным отростком.
Движения конечности передаются на головку.
Плечо находится в положении отведения, продольная ось проходит медиальнее сустава, пересекая ключицу.
При попытке привести плечо к туловищу вся конечность пружинит.
Активные движения в плечевом суставе отсутствуют, пассивные движения вызывают выраженную локальную болезненность.
Движения в лучезапястном суставе безболезненные, в локтевом суставе с умеренной болезненностью.
Положительный симптом "поколачивания" (локоть, кисть).

При осмотре конечность согнута в коленном суставе.
Определяется относительное укорочение ноги на 2-3 см при отсутствии абсолютного укорочения.
Визуализируется умеренная припухлость в области тазобедренного сустава, распространяющаяся по наружной поверхности верхней трети бедра.
Отмечается нарушение оси нижней конечности (наружная ротация надколенника и стопы), и невозможность активной внутренней ротации ноги.
Наружный край стопы прилегает к постели, больной не может самостоятельно вывести ногу из этого положения. Определяется характерное пассивное положение конечности (положительный симптом "прилипшей пятки").
Нагрузка по оси бедра и на большой вертел резко болезненна в зоне перелома.
Поколачивание по пяточной области вызывает боль в тазобедренном суставе. Поколачивание по области большого вертела вызывает усиление боли в тазобедренном суставе (положительный симптом "поколачивания").
Больной отмечает иррадиирующую, отражённую боль в коленном суставе.
В покое боль в области тазобедренного сустава носит нерезкий характер и усиливается при попытке произвести активные и пассивные движения.

Конфигурация лица изменена за счёт западения мягких тканей в правой подглазничной области, при пальпации определяется характерная ступенька.
Пальпация правой подглазничной области резко болезненна.
Отмечается наличие гематомы диаметром примерно 3 см, неглубоких ссадин.
Кожные покровы нормального цвета.
Открывание рта болезненное, не в полном объёме.
Боковые движения нижней челюсти резко болезненны.
Перкуссия правой скуловой области болезненна.
Слизистая оболочки полости рта бледно-розового цвета, первичных и вторичных морфологических элементов нет.
Прикус: ортогнатический.
Зубы и краевой парадонт без особенностей.

При осмотре визуализируется припухлость в области грудной клетки слева.
На уровне 4, 5, 6 рёбер визуально определяется гематома по заднеаксиллярной линии.
Пальпация места перелома на уровне 4, 5, 6, 7, 8 рёбер слева по заднеаксиллярной линии болезненна.
Отмечается локальная болезненность слева по паравертебральной линии на уровне L 2-4.
Припухлости на уровне L 2-4 не выявлено.
Положительный симптом осевой нагрузки.
Экскурсия грудной клетки слева при дыхании ограничена.
Отмечается некоторое отставание поражённой половины грудной клетки в дыхании.
Явной деформации мест переломов не выявляется.
Усиление болевого синдрома при повороте туловища, кашле, глубоком дыхании

При осмотре отмечается деформация в виде штыкообразного искривления оси в области пястно-фалангового сочленения 1 пальца левой верхней конечности.
Палец смещен в радиальную сторону, концевая фаланга согнута.
Пальпаторно с ладонной стороны определяется выступающая головка пястной кости, с тыльной - суставной конец I фаланги.
Активные, пассивные движения в пястно-фаланговом сочленении в направлении сгибания невозможны.

В области локтевого отростка определяется боль, гематома, отечность.
При пальпации между подтянутым кверху отломком и проксимальным концом локтевой кости отмечается западение.
Активное сгибание в локтевом суставе возможно, болезненно, больной щадит конечность.
Симптом "поколачивания" положительный.
Перкуссия области локтевого сустава болезненна.
Мне нравится
1
23 июн 2015 в 12:42|Это спам

При осмотре: ладонный гипергидроз, красный дермографизм кожных покровов.
При выполнении активной ортостатической нагрузки данных за ортостатические расстройства кровообращения нет.
Двигательная и чувствительная активность в конечностях сохранены в полном объеме, D=S.
Пробу Барре (верхнюю и нижнюю) выполняет в полном объёме, уверенн

При осмотре кожные покровы воротниковой зоны, передней поверхности шеи, передней поверхности грудной клетки, верхние конечности, передние поверхности бедер - гиперемированы, на коже плоско приподнятые розовые волдыри, сходные по виду с волдырями от ожога крапивой; высыпания эритематозно-папуллезные, полиморфные, элементы сливаются, отмечается симметричность высыпаний.
При надавливании бледнеют.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменены.

На правой голени, по всей её поверхности, высотой около 20 см., отмечается умеренно отечная эритема с неровными контурами, четкими границами.
Границы имеют неправильную форму по типу "языков пламени".
Голень увеличена в объеме за счёт отёка.
На фоне эритемы мелкоточечные геморрагии, представленные петехиями.
При пальпации эритемы определяется умеренная болезненность по периферии очага, кожа в области очага горячая по сравнению с симметричным участком здоровой конечности.
Гиперемия яркая, ограниченная, с четкими краями, возвышающаяся над поверхностью кожи.
При пальпации определяются 4-5 паховых лимфоузлов с левой стороны, размером 0,5 см, мягкоэластичной консистенции, подвижные, умеренно болезненные, не спаянные между собой и окружающими тканями.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменен

При осмотре визуализируется припухлость тыла стопы, гематома.
При пальпации и перкуссии локализованная болезненность в проекции 3 плюсневой кости. Положительный симптом Якобсона: при надавливании на головку плюсневой кости со стороны подошвы выявляется локализованная болезненность в месте перелома.
Полноценное функционирование стопы нарушено. Болевой синдром ярче выражен при нагрузке и после неё.

Определяется резко выраженная локальная болезненность, особенно по волярной поверхности сустава, пальпируется выступающий край смещенной к тылу пястной кости.
Активные и пассивные движения I пальца ограничены и болезненны. Нагрузка по оси I пальца болезненна.
Функциональные возможности кисти ограничены.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне L3, L4, L5 - S с обеих сторон; миофасциальные триггерные точки на уровне позвонков L3, L4, L5 - S слева.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Боль усиливается при наклоне, повороте туловища.
Напряжение прямой мышцы спины слева.
Болезненность по ходу седалищного нерва в левой нижней конечности.
Положительные симптомы Ласега, Леррея, Бонне.

При осмотре визуализируется увеличение окружности сустава, отечность тканей, западение в области надколенника.
Движения в суставе ограничены, нога находиться в полусогнутом положении.
Попытки активного и пассивного разгибания конечности в коленном суставе резко болезненны, безуспешны.
Попытка активного поднятия прямой ноги невозможна из-за усиления болевого синдрома. Пассивное поднятие ноги ограничено болью в месте перелома.
Отмечается усиление болевого синдрома при осевой нагрузке на конечность.
Положительный симптом "поколачивания".

Визуализируется отечность и гематома области голеностопного сустава с вовлечением рядом расположенных областей.
Надлодыжечная область представляется расширенной.
Стопа отклонена от оси нижней конечности кнаружи.
Пальпаторно в области перелома определяется локализованная болезненность.
Движения в голеностопном и подтаранном суставах ограничены и болезненны.
Кожные покровы области голеностопного сустава натянуты, напряжены.
Контуры лодыжки плохо просматриваемые.
Функция сгибания-разгибания голеностопного сустава нарушена, малой амплитуды.
Отведение голени в сторону вызывает резкую боль.
Осевая нагрузка резко болезненная.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне Th3, Th4, Th5 с обеих сторон; миофасциальные триггерные точки на уровне позвонков Th3, Th4, Th5 слева, локализующиеся в трапециевидной, широчайшей мышцах спины.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Болезненность при пальпации по ходу нерва в 4-5 межреберье слева по задне,- средино,- передне-подмышечной линии.
Положительный "симптом треножника": при попытке больного самостоятельно подняться с кровати из положения на спине, больной опирается руками о постель, максимально разгружая мышцы позвоночника.
Положительный симптом Дежерина.

Поражение кожи острого воспалительного характера.
Локализуется на тыльной и ладонной поверхности левой и правой кистей. На туловище, лице, предплечьях и плечах верхней конечности, на нижних конечностях сыпи нет.
Сыпь представлена первичными элементами: эритема, пузырьки;
вторичными элементами: эрозии, чешуйки, корочки, трещины.
Пузыри располагаются на отечном эритематозном фоне, имеются мелкие точечные эрозии, мелкие корочки от ссохшихся везикул, на поверхности некоторых очагов определяется отрубевидное шелушение.
В складках пальцев имеются трещины, дно которых покрыто подсохшими геморрагическими корками.
Сыпь симметричная, полиморфная.
Очаги имеют различную величину, нечеткие контуры.
Слизистые оболочки без изменений. Волосы без изменений. Ногтевые пластинки рук и ног без изменений.



Рассмотрим специфические признаки наиболее частых травматических повреждений костей и суставов пояса верхних конечностей и верхних конечностей.
Полный вывих акромиального конца ключицы
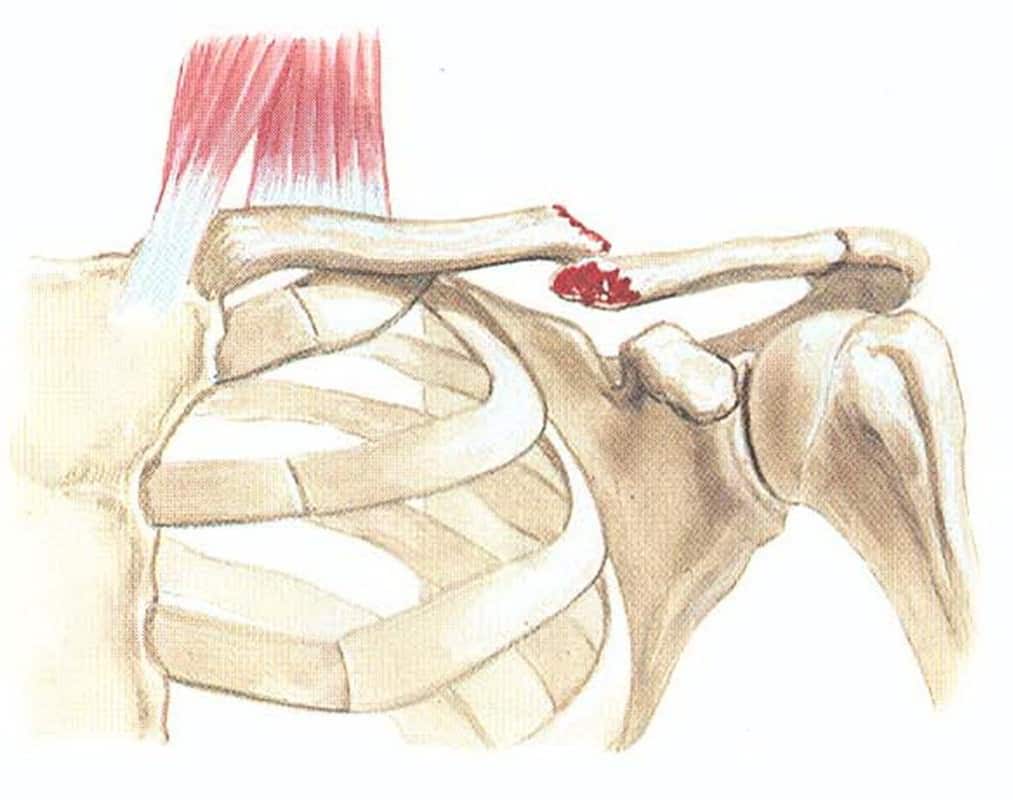
Перелом ключицы
Возникает вследствие прямого удара, при падении на вытянутую руку, локоть, наружную поверхность плеча. При значительных смещениях фрагментов имеется опасность повреждения сосудисто-нервного пучка, купола плевры. Неправильно сросшийся перелом впоследствии приводит к ограничению функции плечевого сустава, вовлечению в костную мозоль сосудисто-нервных образований или их сдавливанию. Распознают перелом по укорочению и опусканию надплечья, по опусканию периферического отломка под действием веса конечности вниз и отхождению центрального отломка кверху и кзади под влиянием грудино-ключично-сосцевидной мышцы.
Переломы клювовидного отростка лопатки
Для них характерно усиление болей при сгибании предплечья, поскольку напрягается короткая головка бицепса, местом прикрепления сухожилия которой является вышеуказанный отросток.
Перелом суставного отростка лопатки
Такой вид сопровождается гемартрозом плечевого сустава.
Переломы шейки лопатки
В данном случае под влиянием веса конечности смещаются книзу и кпереди. При этом пассивные движения в суставе возможны, в отличие от вывиха.
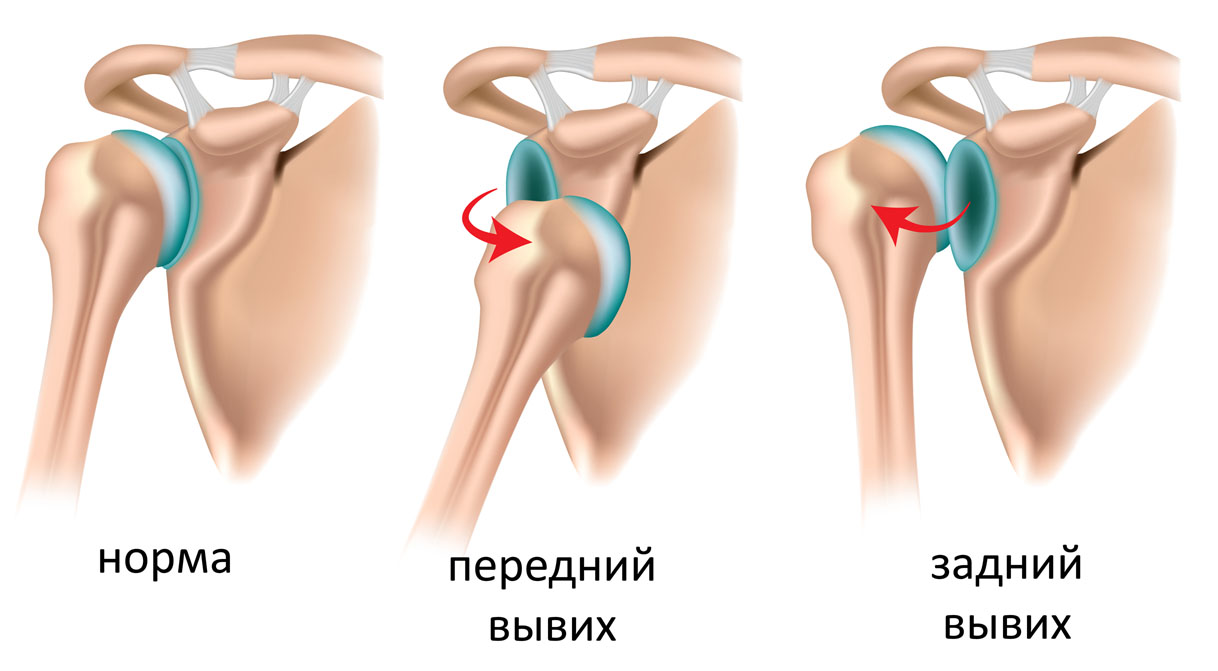
Вывих плеча
Он составляет до 60% всех травматических вывихов в травматологии. В функциональном отношении плечевой сустав самый совершенный, однако, ввиду малой площади соприкосновения суставных поверхностей и меньшего радиуса кривизны головки в сравнении с радиусом кривизны суставного отростка лопатки, часто подвергается травме. Капсула сустава тонка и слабо натянута. В большинстве случаев вывих происходит в результате непрямого приложения силы на руку при падении на вытянутую, поднятую и отведенную руку. Типичное положение плеча: при подкрыльцовом вывихе рука отведена (пострадавший удерживает ее здоровой рукой, наклонившись в больную сторону); при подклювовидном и подключичном отведение плеча незначительное; при заднем – плечо согнуто, отведено и ротировано кнаружи. Отчетливо выявляется асимметрия плечевых суставов. При пальпации головка не обнаруживается на обычном месте, здесь выявляется западение, особенно отчетливое при поднятии плеча. Часто головка располагается ниже уровня клювовидного отростка или в подмышечной впадине, в переднем отделе. Движения в суставе невозможны из-за болей и характерного пружинящего сопротивления, обусловленного рефлекторно сократившимися мышцами. Смещенная головка может повредить или сдавить нервный ствол, сплетение, сосуды. Пульс на лучевой артерии может быть ослаблен. Может страдать чувствительность участков кожи над дельтовидной мышцей ввиду частого повреждения подмышечного нерва.
Диафизарный перелом плеча
Наиболее часто встречаемый вариант перелома плеча. Смещение фрагментов на уровне средней трети плеча приводит к повреждению лучевого нерва. При этом кисть свисает, активное разгибание кисти и проксимальных фаланг невозможно, снижается чувствительность в этих зонах. Следует проверить пульс на лучевой артерии для исключения повреждения магистрального сосуда.
Перелом диафизов обеих костей предплечья
Наиболее частый перелом костей предплечья. Он возникает от непрямого насилия – падения на кисть. При этом лучевая кость повреждается на уровне нижней трети, а лучевая – на уровне средней трети. Распознают перелом по болезненной осевой нагрузке, укорочению предплечья, локальной болезненности и патологической подвижности.
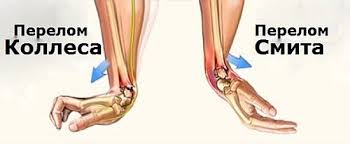
Переломы лучевой кости в типичном месте
Составляют до 25% всех переломов костей. Такой перелом имеет выраженную сезонность, возникает от действия непрямой силы при падении на руку с опорой на ладонь (разгибательный тип перелома Коллеса), реже – при падении на тыльную поверхность кисти (сгибательный тип перелома Смита), который может сочетаться с переломом ладьевидной кости. При разгибательном переломе лучевой отросток смещается в лучевую и тыльную сторону, при сгибательном – в лучевую и ладонную. Нередко переломы сколочены и вколочены, в большинстве случаев внесуставные. У детей перелом луча в типичном месте может сопровождаться переломом нижнего метафиза локтевой кости, а у взрослых – переломом шиловидного отростка локтевой кости. При вколоченных переломах симптоматика скудная. Переломы со смещением костных фрагментов и повреждением квадратной мышцы, сухожилия сгибателей кисти, ущемлением срединного нерва и его межкостных веточек, межкостных веточек лучевого нерва приводят к грубым нарушениям чувствительности, трофики.
Рассмотрим переломовывихи предплечья.
Перелом локтевой кости (на границе средней и верхней трети – перелом Монтеджа, в области проксимального метафиза – Брехта, в области эпифиза - Мальгеня) с вывихом головки лучевой кости возникают вследствие прямой травмы (приложение силы с локтевой стороны), реже – непрямой (падение на вытянутую руку), смещенная головка лучевой кости из-за разрыва кольцевидной связки прощупывается на необычном месте. Движения в локтевом суставе ограничены. Имеют место боль, припухлость и кровоизлияние в области перелома локтевой кости.
Перелом лучевой кости (на границе средней и дистальной третей) и вывих головки локтевой кости (перелом Галеацци) распознается по лучевому отведению кисти, выстоянию головки локтевой кости, боли, припухлости и деформации в нижней трети предплечья.
До 60% переломов костей запястья составляет перелом ладьевидной кости, который возникает при падении на максимально разогнутую кисть. Отломки из-за смещения, а также из-за отсутствия надкостницы и недостаточности кровоснабжения, оказываются в неблагоприятных условиях для срастания. При этом нарушается функция лучезапястного сустава, осевая нагрузка на 1-ый и 2-ой пальцы усиливает болевой симптом.
Из пястных костей кисти, составляющих до 18% всех переломов кисти, наиболее подвержены травме 1-ая и 5-ая. Преобладает прямой механизм травмы – падение на согнутую кисть. Характерны боль, локальная припухлость, кровоизлияние на тыле кисти, болезненность при пальпации и осевой нагрузке, расстройство функции.
Когда следует незамедлительно обращаться в хирургию?
Если вы получили травмы или ушибы, появилась внезапная острая боль, которая не проходит или усиливается, покраснения или припухлости, - не откладывайте визит к хирургу! Только врач может поставить диагноз и назначить правильное лечение.
Задавайте ваши вопросы и записывайтесь на прием по телефону 8 (499) 116-57-34. Будьте здоровы!
Ушибы, переломы – эти травмы случаются довольно часто. Их можно получить в быту, побывав в дорожно-транспортном происшествии или переусердствовав на спортивной тренировке. Важно дифференцировать эти состояния, поскольку каждому из них присущи разные терапевтические схемы. Одинаково сложно различить как ушибы или переломы мелких костей (пальца руки, например), так и ушибы или переломы ноги и других крупных костей. Диагностические ошибки нередко приводят к тому, что серьёзные повреждения расцениваются как незначительные шишки или растяжения. В итоге отломки смещаются, кости сращиваются неправильно, функционирование конечностей нарушается. Травмы рук и ног требуют современной диагностики, чтобы врач мог назначить адекватное лечение. Поэтому очень важно знать, в чём состоит отличие перелома от ушиба.
Как отличить перелом от ушиба
Если человек сильно ударился или упал, чувствует сильную боль в месте повреждения, которое отекает, теряет возможность свободно двигаться, и при этом нет однозначного решения, что случилось – сломаны ли кости, или имел место только сильный ушиб – важна дифференциальная диагностика.
Немного о терминологии. Ушиб – это закрытое повреждение тканей, органов, при котором не нарушается их структура. Чаще всего страдают кожа, подкожная клетчатка, мышцы, надкостница. Перелом – это полное или частичное нарушение целостности кости при травмирующем воздействии, а также из-за патологических процессов в организме.

Отличить разрушение кости от повреждения мягкой ткани не всегда бывает просто, однако различить их очень важно, потому что от характера травмы напрямую зависит стратегия лечения. Особенно сложно понять, если повреждены мелкие кости, например, мизинец на ноге – сломан он или ушиблен. Нередко страдают мягкие ткани, связки, структуры кости.
Распознать тяжесть травмы непросто, однако есть ряд признаков, на которые можно ориентироваться.
Открытый перелом диагностировать проще всего. Он выглядит как открытая рана, часто с торчащими костными отломками. У закрытого перелома много общих с ушибом признаков:
- локальная припухлость;
- отёк в зоне полученной травмы;
- ссадины, гематомы;
- кровоизлияния под кожей;
- гиперемия или синюшность кожных покровов.
Главным признаком любой травмы является боль. Здесь же существует ошибочное представление, что сломанная кость доставляет больше боли, чем ушибленные мягкие ткани. Болевые рецепторы работают одинаково в мышцах, коже, связках, так же, как и в надкостнице. Поэтому интенсивность проявления боли не может считаться решающим фактором в диагностике. Бывают такие случаи, когда при разрушении целостности кости пострадавший вообще не чувствует дискомфорт и сначала даже не представляет, что с ним случилось. Это часто встречается у людей пожилого возраста, когда они ломают шейку бедра.
Отёк мягких тканей, синяк или гематома возникают вследствие массивного повреждения. При этом выраженная припухлость и кровоподтёк увеличиваются в течение нескольких часов после травмы, а иногда и на следующий день. Однако и здесь не обходится без исключений. К примеру, при ушибах тех частей, где тонкий жировой слой, но много кровеносных сосудов (грудная клетка, передняя часть голени, лицо, голова), симптомы нарастают стремительно.

Отёк появляется, если повреждены ступни. Если сломана фаланга пальца стопы, гематома будет на ногте.
Место полученной травмы может надуться очень быстро, а затем появившаяся гематома опускается под воздействием силы тяжести, и кожа при этом окрашивается багровым и сине-зелёным цветом. Всё это выглядит страшно, хотя кости не сломаны, и нет никакой угрозы здоровью.
А вот если ломаются кости, скрытые толстым мышечным слоем, отёк может быть почти незаметным, и кровоподтёк появляется не всегда.
Сломанная кость утрачивает прочность, не выполняет функцию опоры, движения становятся невозможными. Однако этого явления не бывает при трещине, поднадкостничном и вколоченном переломах.

Ещё один признак сломанной кости – напротив, неестественная подвижность. Так, при травмировании длинных костей возникает сгиб там, где его быть не должно.
Дифференциальная диагностика последствий травмы включает в себя такую манипуляцию, как осевая нагрузка. Опытный медик незначительно надавливает вдоль кости. При переломе боль будет сильной и станет отдавать в смежные области. Для ушиба, даже сильного, такая пронизывающая боль нехарактерна.
Осмотр можно провести самостоятельно, но только при отсутствии выраженных симптомов перелома. Нужно слегка постучать фалангой или подушечками пальца вдоль места повреждения, но чуть сверху или ниже. Если сильной боли не чувствуется, значит, у человека ушиб.
Что случилось – ушиб пальца руки или его перелом – различают таким образом: нужно сильно сжать кисть. Если этого не получается сделать, то палец сломан.
Чтобы различить травму кости и мягких тканей, необходимо приложить к месту повреждения холод. Такой компресс поможет при ушибе – уменьшится воспаление, утихнет боль. Холод особенно полезен, если возникло растяжение второй или третьей степеней, поскольку воспаление в этом случае усиливается.
Компресс делают на 10-15 минут каждый час или два на протяжении дня. Если у пострадавшего перелом, то боль утихнет ненадолго, но воспаление не пройдёт. Не исчезнут внешние симптомы. К тому же через некоторое время болевые ощущения вновь начнут усиливаться, а синюшность – проявляться всё сильнее.
Правила оказания доврачебной помощи
Важно понимать, что постановкой диагноза должен заниматься врач-травматолог. Первую помощь оказывают, чтобы облегчить состояние пострадавшего до прибытия скорой помощи. При любых повреждениях следует отправиться в травмпункт. Квалифицированный специалист может определить тип травмы, увидев повреждение и задав несколько вопросов. Однако чаще всего дело доходит до рентгена, а иногда и таких процедур, как МРТ или КТ.
При невозможности определить тип травмы самостоятельно не нужно оказывать первую помощь, лучше дожидаться медиков.
Достаточно сложно определять, имели ли место перелом или растяжение связок, потому что в связках много нервных окончаний, и боль похожа на ощущения при переломе – человек не может пошевелить повреждённой частью тела. Растяжения бывают в определенных суставах:
- колено;
- голеностоп;
- локоть;
- запястье.
Подозревая ушиб, следует обеспечить покой человеку. Если повреждена конечность, её нужно аккуратно зафиксировать. Движения должны быть ограничены, поскольку есть вероятность перелома.
Следующий шаг – приложить к повреждённому месту лёд. Это притупит боль, будет препятствовать образованию отёка и гематомы. Если это сделают сразу, то припухлость может не появиться совсем.
Если у человека подозревают перелом, необходимо действовать следующим образом.
- Приподнять травмированную часть при помощи валика.
- К месту травмы приложить холод.
- Дать пострадавшему обезболивающее.
- Наложить шину.

После того, как помощь будет оказана, нужно доставить человека в травмпункт или позвонить в скорую.
Ни в коем случае нельзя массировать поврежденную область или прогревать её. Всё это может стать причиной смещения отломков кости, разрыва ткани и кожи, появления обширной гематомы и начала процесса воспаления.
К какому врачу обратиться с травмой
Что бы ни показала самодиагностика, обращение в травмункт является обязательным. Можно также обратиться в приёмный покой больницы с отделением хирургии или травматологии.
Лечение ушибов, переломов, растяжений – дело ортопеда-травматолога, но оказать помощь может и хирург. Если нет возможности посетить указанных специалистов, следует обратиться к терапевту или к педиатру (когда травмирован ребёнок). После того, как медики определились с диагнозом, можно записываться на приём к диетологу, который подскажет, как следует питаться в условиях ограничения подвижности (чтобы не допустить расстройств со стороны желудочно-кишечного тракта). Полезными могут оказаться и такие врачи, как массажист, физиотерапевт или мануальный терапевт.
Если причиной травмы стала повышенная хрупкость костей, нелишним будет обследоваться у ревматолога.
Если повреждения сопровождались потерей сознания, или пациент почувствовал себя дурно, обязателен визит к невропатологу и кардиологу, поскольку возможны патологии сердца и сосудов или центральной нервной системы.
Чтобы точно поставить диагноз, врачу необходимо осмотреть пациента, прощупать место травмы. Важны будут данные рентгенографии. Однако если повреждены мягкие ткани, или был получен ушиб головного мозга, рентген не даст результатов. В данной ситуации следует назначить пациенту МРТ или КТ, чтобы узнать характер травмы.
От травм не застрахован никто. Не стоит пытаться ставить диагноз самостоятельно, диагностика переломов и ушибов – дело непростое, обязательно стоит показаться специалисту, тогда повреждение не принесёт неприятных последствий.
Читайте также:


