Шов ахиллова сухожилия чрескожный




Владельцы патента RU 2398543:
Изобретение относится к медицине, а именно к травматологии и ортопедии. Проводят две сложенные пополам нити внутриствольно через центр проксимального и дистального концов сухожилия с образованием петель и свободных концов нитей на противоположных боковых сторонах разных концов сухожилия. Проводят свободные концы нитей над сухожилием подкожно. Пропускают один свободный конец нити через петлю с образованием подкожной сухожильной петли на обоих концах сухожилия и завязывают узлы на одной боковой стороне разных концов сухожилия. Способ обеспечивает снижение травматичности, восстановление анатомической целостности ахиллова сухожилия и улучшение функционального результата лечения. 3 ил.
Предлагаемое изобретение относится к медицине, а именно к травматологии и ортопедии.
Однако этот способ имеет существенные недостатки. Полученный шов имеет низкую механическую прочность, которая обусловлена прохождением шовного материала среди сухожильных пучков в продольной плоскости, в результате чего при нагрузке сухожильная ткань подвержена значительному прорезыванию и продавливанию, что увеличивает риск возникновения несостоятельности сухожильного шва. Кроме того, технически невозможно выполнить чрескожное наложение данного вида шва, т.к. при наложении шва используются сложные приемы проведения нити через концы сухожилия (образование петель на боковых поверхностях сухожилия, внутриствольное проведение нитей), которые не могут быть воспроизведены при чрескожном наложении шва.
Наиболее близким к предлагаемому изобретению является способ наложения чрескожного погружного шва ахиллова сухожилия, заключающийся в прошивании сухожилия чрескожно в поперечном направлении с последующим вколом и выколом иглы с каждой стороны в одно отверстие в коже, трехкратном чрескожном прошивании сухожилия в косом направлении относительно хода сухожильных волокон с перекрещиванием нити в толще сухожилия, выходе концов нити через торец сухожилия, проведении аналогичным образом нити в другом конце сухожилия, завязывании концов нитей и погружении узлов под кожу (см. Гришин С.Г., Цыпин И.С. Чрескожный погружной шов ахиллова сухожилия при свежих разрывах. // Ортопедия, травматология и протезирование. 1981, №10, с.59-62).
Однако известный способ имеет существенные недостатки. Он отличается сложностью выполнения, связанной с необходимостью многократного подкожного проведения нитей внутри сухожилия с их перекрещиванием. Прошивание проксимального и дистального концов сухожилия на значительном протяжении усугубляет имеющиеся сосудистые нарушения в сухожилии, увеличивает травматичность операции, усиливает пролиферативные процессы в окружающих тканях. Возникающие дегенеративные изменения в концах сухожилия делают их непригодными для пластических целей. При незначительной нагрузке сухожильная ткань подвержена значительному прорезыванию и продавливанию, т.к. наносятся дополнительные элементы деструкции на концы сухожилия, что увеличивает риск возникновения несостоятельности сухожильного шва и исключает возможность его применения в условиях значительного диастаза между концами сухожилия.
Задачей предлагаемого изобретения является снижение травматичности восстановления анатомической целостности ахиллова сухожилия и улучшение функционального результата лечения.
Поставленная задача решается за счет того, что в способе, включающем выполнение вкола и выкола иглы в одно отверстие в коже, проведение нити с обеих сторон в косом направлении относительно хода сухожильных волокон, завязывание нитей между концами ахиллова сухожилия и погружение узлов под кожу, проводят две сложенные пополам нити внутриствольно через центр проксимального и дистального концов сухожилия с образованием петель и свободных концов нитей на противоположных боковых сторонах разных концов сухожилия, проводят свободные концы нитей над сухожилием подкожно, пропускают один свободный конец нити через петлю с образованием подкожной сухожильной петли на обоих концах сухожилия и завязывают узлы на одной боковой стороне разных концов сухожилия.
Сущность предлагаемого технического решения поясняется чертежами, где на фиг.1 показано формирование петель и свободных концов нитей на противоположных боковых сторонах разных концов сухожилия; на фиг.2 - образование подкожной сухожильной петли на проксимальном конце сухожилия; на фиг.3 - окончательный вид сшитого сухожилия.
Способ наложения чрескожного погружного шва ахиллова сухожилия осуществляют следующим образом. Заряжают иглу в средней части нити. Выполняют чрескожный вкол на боковой поверхности проксимального конца 1 ахиллова сухожилия, проводят сложенную пополам нить 2 внутриствольно в косом направлении через центр обоих концов сухожилия, выводят нить 2 через боковую поверхность дистального конца 3 ахиллова сухожилия накожно с образованием петли 4 и свободных концов 5 и 6 нити 2 на противоположных боковых сторонах разных концов сухожилия. Производят чрескожный вкол на противоположной боковой поверхности дистального конца 3 ахиллова сухожилия, проводят сложенную пополам нить 7 внутриствольно в косом направлении через центр обоих концов сухожилия, перекрещиваясь с нитью 2 между концами сухожилия, выводят нить 7 через боковую поверхность проксимального конца 1 ахиллова сухожилия накожно с образованием петли 8 и свободных концов 9 и 10 нити 7 на противоположных боковых сторонах разных концов сухожилия. Заряжают свободные концы 5 и 6 нити 2 в ушко иглы, осуществляют вкол иглой в предыдущее место вкола, проводят свободные концы нити над сухожилием подкожно с выходом через предыдущее место выкола нити 7, выводят свободные концы нити накожно. Пропускают свободный конец 5 нити 2 через петлю 8 нити 7 с образованием подкожной сухожильной петли 11 по задней поверхности ахиллова сухожилия. Таким же образом проводят концы 9 и 10 нити 7 в дистальном конце 3 ахиллова сухожилия. Затем подтягивают за концы нитей 2 и 7, устраняют диастаз между концами ахиллова сухожилия, восстанавливают тонус трехглавой мышцы голени. Последовательно завязывают узлы 12 и 13 и на одной боковой стороне проксимального и дистального концов 1 и 3 сухожилия, погружают узлы подкожно. Накладывают один узловой шов на рану. Осуществляют иммобилизацию гипсовой циркулярной повязкой конечности от верхней трети бедра со стопой в положении максимальной тыльной флексии стопы и сгибания в коленном суставе сроком на 3 недели.
Данный вид сухожильного шва обладает достаточной механической прочностью, предотвращает разволокнение концов сухожилия и обеспечивает хорошую адаптацию между проксимальным и дистальным фрагментами сухожилия. Прочность сухожильного шва достигается не за счет количества проведенного шовного материала в тканях сухожилия, а за счет сохранения ее прочностных характеристик. При наложении шва выполняется однократное проведение нитей в косом направлении относительно хода сухожильных волокон с перекрещиванием нитей между концами сухожилия, что значительно уменьшает травматизацию тканей, не усугубляет имеющиеся сосудистые нарушения и не приводит к разволокнению концов сухожилия. Внутриствольный прямолинейный ход нитей, отсутствие поперечных внутриствольных стежков предупреждает развитие дегенеративных изменений, сохраняет прочностные характеристики сухожильной ткани, что исключает прорезывание и соскальзывание нитей с концов сухожилия. Натяжение нити передается как на наложенную сухожильную петлю, так и на внутриствольный стежок нити, обеспечивая равномерное распределение усилий с шовного материала на сухожильные волокна, что позволяет использовать данный вид шва в условиях диастаза между фрагментами сухожилия. Это дает возможность чрезвычайно экономно, без лишней травматизации окружающих тканей, без дополнительного риска развития микроциркуляторных нарушений подтянуть проксимальный конец к дистальному концу сухожилия, восстановить непрерывность сухожилия и изначальный тонус трехглавой мышцы голени. Воссозданное физиологическое напряжение трехглавой мышцы голени предупреждает развитие ее дистрофического перерождения, что позволяет значительно улучшить функциональный результат лечения. Способ прост по технике исполнения, безопасен, легок в освоении и обладает высокой эффективностью.
Способ наложения чрескожного погружного шва ахиллова сухожилия, включающий выполнение вкола и выкола иглы в одно отверстие в коже, проведение нити с обеих сторон в косом направлении относительно хода сухожильных волокон, завязывание нитей между концами ахиллова сухожилия и погружение узлов под кожу, отличающийся тем, что проводят две сложенные пополам нити внутриствольно через центр проксимального и дистального концов сухожилия с образованием петель и свободных концов нитей на противоположных боковых сторонах разных концов сухожилия, проводят свободные концы нитей над сухожилием подкожно, пропускают один свободный конец нити через петлю с образованием подкожной сухожильной петли на обоих концах сухожилия и завязывают узлы на одной боковой стороне разных концов сухожилия.
Разрыв ахиллова сухожилия не является широко распространенным повреждением. Возникает он по разным причинам. Нарушение целостности сухожилия приводит к невозможности полноценно ходить. Если вовремя не обратиться к врачу, можно остаться инвалидом.
Ахиллово сухожилие самое прочное из всех существующих в человеческом теле, оно выдерживает гигантские нагрузки. Его прочность проверяется ежедневно – с его помощью мы сгибаем ногу в голеностопном суставе, нормально ходим, прыгаем, встаем на цыпочки.

Классификация
Ахилл расположен на задней поверхности голеностопа и нижней трети голени. Он начинается в месте соединения латеральной и медиальной головок двух мышц – икроножной и камбаловидной. Внизу крепится к пяточному бугру. Рядом расположена синовиальная сумка.

Травма классифицируется в зависимости от характера повреждения:
- открытое повреждение – происходит при воздействии режущих или колющих предметов и приводит к нарушению кожного покрова;
- закрытый разрыв – случается при сильном сокращении трехглавой мышцы, кожный покров цел;
- прямой разрыв – происходит при ударе тупым предметом по ноге;
- непрямой разрыв – возникает под воздействием собственной массы тела;
- полный разрыв ахиллова сухожилия – рвутся все волокна;
- частичный разрыв ахиллова сухожилия – повреждение части волокон.

Повреждение подразделяют по виду травмы:
- механическое повреждение;
- воспалительный процесс, который повреждает сухожилие, в результате чего при неловком движении оно может разорваться;
- дегенеративный разрыв.
На заметку. Точную причину повреждения ахиллова сухожилия врачи до сих пор не выявили. Перечисленное выше – одна из официальных версий, которая подтверждена многочисленными наблюдениями.
Возникает по следующим причинам:
- удар ногой или тупым предметом (подкожный разрыв – полный или частичный);
- повреждение острым предметом – ножом (открытый разрыв);
- занятия спортом без разогрева;
- неудачное приземление при прыжке с большой высоты;
- нагрузка во время занятий бегом (при толчке).
Мы нередко подворачиваем голеностоп, но к врачу при этом не обращаемся. Ограничиваемся прикладыванием холода сразу после травмы и тугим бинтованием эластичным бинтом.
Неоднократное растяжение связок голеностопа и самого ахилла приводит к хроническому воспалительному процессу. Сухожилие теряет эластичность и в какой-то момент разрывается. Причиной может стать любое механическое повреждение.
Воспалительные процессы, которые становятся причиной разрыва:
- тендинит – воспаление сухожилия;
- тендовагинит – воспаление затрагивает сухожильное влагалище.
Состояние называется тендиноз. Возникает по разным причинам:
- суставные патологии – артрит, артроз, бурсит, тендинит;
- длительный прием гормональных препаратов (кортикостероидов) или фторхинолонов;
- постоянные нагрузки на голеностоп у спортсменов.
Эластичность ахилла под действием перечисленных факторов снижается, оно стареет, а потому может порваться в любой момент даже при незначительной нагрузке. Например, человек присел на пятки, а затем резко встал или просто решил добежать до остановки.
Другими словами дегенеративный разрыв может внезапно произойти у любого, потому что:
- патологии голеностопного сустава встречаются часто;
- длительные физические нагрузки могут быть не только у профессиональных спортсменов, но и у любителей;
- назначая гормональные препараты, врачи никогда не информируют пациентов о том, что побочное действие выражается в дегенеративных процессах в сухожилиях.
Симптомы
Основные специфические симптомы разрыва ахиллова сухожилия:
- ощутимый щелчок;
- резкая боль в нижней части голени сзади, как будто по голеностопу чем-то ударили;
- наступить на стопу невозможно, так же как и вытянуть носочки или встать на цыпочки (ослабевает напряжение мышц, к которым крепится сухожилие).
При открытом разрыве острым предметом на голеностопе зияет рана, у человека сильное кровотечение. При этом наблюдаются и симптомы, описанные выше.

Также присутствует отек голеностопа и щиколотки, гематома из-за разрыва вместе с сухожилием находящихся рядом с ним кровеносных сосудов. Это неспецифичная симптоматика, которая свойственна и обычному растяжению связок.
Первая помощь
Действия во всех случаях, за исключением открытого ранения, одинаковые:
- снять с больной ноги обувь;
- на пораженную область как можно скорее положить лед – это немного замедлит появление отека;
- больного укладывают горизонтально, поврежденную конечность поднимают выше уровня сердца;
- при сильных болях дают обезболивающее;
- можно провести иммобилизацию подручными средствами – важно не допустить, чтобы человек двигал голеностопом поврежденной ноги.
После этих действий нужно срочно вызвать скорую помощь или отвезти пострадавшего в травмпункт – самостоятельно он туда вряд ли доберется.

Если имеет место ножевое ранение, нужно:
- наложить тугую повязку, чтобы минимизировать кровопотерю;
- обработать рану антисептиком, чтобы в дальнейшем избежать заражения, и наложить на нее стерильную повязку.
Дальнейшие действия точно такие же, как и при подкожном разрыве.
Диагностические мероприятия
При свежих подкожном и открытом разрывах осмотра врача бывает достаточно – на месте травмы отчетливо заметно западение тканей либо есть открытая глубокая рана.
Дополнительно выполняют несколько тестов:

Если после травмы прошло несколько дней, такой диагностики может быть недостаточно. Место разрыва заполняется гематомой, возникает сильный отек голеностопа, пропальпировать ткани уже не получится.
Тесты Томпсона и Мэтлеса покажут ложноотрицательные результаты, поэтому нередко назначают дополнительную диагностику:
- Ультрасонография. Датчик, испускающий УЗ-волны ставят перпендикулярно сухожилию. На мониторе зона разрыва определяется как вакуум с неровными утолщенными границами.
- МРТ. Идеальный метод диагностики, но дорогостоящий. Здоровое сухожилие определяется на снимках как область с низкой интенсивностью сигнала. Если замечено отклонение в сторону повышения интенсивности, это рассматривают как патологический процесс. Разрыв определяется как область полного отсутствия сигнала по ходу сухожилия (сканирование в режиме Т1).
Важно. Обязательно проводится дифференциация с разрывами икроножной или камбаловидной мышц, травмами пяточной кости, артропатией, фасциальными разрывами, перитендинитами и некоторыми другими патологиями и травмами.
Методы лечения
Лечение разрыва ахиллова сухожилия можно проводить консервативным или оперативным способом. Выбор способа зависит от решения врача. Однозначно прибегают к хирургической операции при открытом разрыве. При надрыве зачастую предпочтение отдают консервативному методу.
Предполагается иммобилизация конечности с вытянутым носком на полтора-два месяца.

На больную ногу:
- Накладывают гипсовую лонгету. Традиционный способ, не лишенный недостатков. Находясь в гипсе нельзя мыться. Слишком тонкая лента постепенно крошится. Крошка может попадать внутрь гипса, что сопровождается микротравмами кожного покрова. Если иммобилизацию проводят толстой лангетой, то с ней невозможно нормально передвигаться из-за большого веса.
- Надевают ортез. Удобное устройство, позволяющее менять угол отклонения стопы. К тому же оно небольшое в сравнении с гипсом.
- Накладывают специальный пластиковый гипс. Конструкция напоминает традиционную иммобилизацию. Пластик не крошится и не боится воды, поэтому больной может регулярно принимать душ.
Также может выполняться функциональная иммобилизация. Она позволяет пациенту более-менее комфортно передвигаться, не сильно хромая. Сустав в этом случае обездвиживается неполностью, а функциональная лонгета может снабжаться каблуком, который позволяет опираться на ногу.
На заметку. Для облегчения боли человеку прописывают нестероидные противовоспалительные препараты.
Недостатки консервативного метода:
Важно. Риск повторного разрыва при консервативном лечении втрое больше, чем после операции.
Операция позволяет получить надежный и быстрый результат. Выполнять ее нужно как можно раньше после травмы. Через 3 недели сопоставить концы сухожилия очень сложно, потому что икроножная и камбаловидная мышцы станут короче.

Виды хирургических вмешательств:
- открытое;
- чрескожный шов;
- современные методы;
- пластика.
- Операция на ахилловом сухожилии выполняется под местной анестезией. Если пациент излишне взволнован или у него в анамнезе присутствуют неврологические заболевания, делают внутривенный наркоз или спинальную анестезию.
- Хирург выполняет разрез по задней поверхности голени, обеспечивая себе доступ к разорванному сухожилию.
- Концы сухожилия сшиваются прочной нитью одним из видов швов (всего существует более сотни разновидностей сухожильных швов).
- Проводится послойное ушивание раны.
- Накладывается гипс сроком на 2-3 месяца.
Такая операция имеет серьезный недостаток – большой рубец. Кроме того, рана будет плохо заживать у пациентов с сахарным диабетом.
Малоинвазивный метод. Сухожилие сшивают через проколы в коже. Рассечение кожных покровов не производится. Минус методики – врач не видит концы сухожилия и не может их точно сопоставить. К тому же в процессе такой операции велика вероятность задеть икроножный нерв.
Чаще всего используются:
- Малоинвазивное сшивание системой Achillon. Концы разорванного сухожилия совмещаются идеально, при этом выполняется разрез длиной всего 3-4 см.
- Tenolig. Сшивание вообще без разреза. Используется гарпунный принцип.
При застарелом разрыве (с момента травмы прошло больше 20 дней) больному потребуется пластика сухожилия. Такая операция выполняется только открытым способом.
В качестве недостающей части сухожилия:
- используют синтетический материал;
- берут верхнюю часть собственных тканей;
- пересаживают другое сухожилие, например, подошвенной мышцы или короткой малоберцовой мышцы.
На заметку. При повторном разрыве, например, после консервативного лечения, проводят открытую операцию по сшиванию ахилла.
Их можно использовать только в качестве дополнения к терапии, назначенной врачом. Если выбрано консервативное лечение, после снятия гипса (ортеза) делают ванночки и примочки из отваров лекарственных трав, бишофита. Для уменьшения боли прикладывают капустный лист.
Возможные последствия
Возобновление физической активности в полном объеме, которая была до травмы, невозможно. Однако все время оберегать ногу и почти не двигаться тоже нельзя. Важно соблюдать все рекомендации лечащего врача, посещать кабинет ЛФК и заниматься самостоятельно – делать массаж и специальные упражнения.
Другие возможные последствия:
- Повторный разрыв, что обычно и происходит после сращивания сухожилия.
- Тромбообразование из-за длительного нахождения в гипсе. После его снятия обязателен ежедневный массаж. Также могут назначаться рассасывающие тромбы препараты.
- Отсутствие подошвенного толчка, как следствие, нарушение походки.
- Болевой синдром.
- Уменьшение объема голени больной конечности в сравнении со здоровой.
Если человек не обращается вовремя к врачу, острый разрыв перерастает в хронический. В некоторых случаях двигательная активность восстанавливается на 60-80%. Однако у таких больных высок риск сильного повреждения голеностопного сустава.
Реабилитация и восстановление
Все действия проводятся под чутким контролем лечащего врача. Запрещается самостоятельно подбирать себе упражнения, избыточно нагружать голеностопный сустав, форсировать события. Это может привести к новой травме.
Прогноз и профилактика
При своевременном обращении за медицинской помощью ахилл срастется правильно. При этом придется быть внимательным, ходить аккуратно и чрезмерно не нагружать пораженную конечность.
В качестве профилактики рекомендуется укреплять ахиллово сухожилие:
- Ежедневно приседать на пятках.
- Растягивать сухожилие – встать на возвышение, опустить пятки ниже его уровня, задержаться в таком положении, затем подняться на носочки.
- Делать растяжку икроножных мышц – встав на расстоянии 0,7 м от стены, поднять ногу и поставить ее стопой на стену, плотно прижав пятку. Остаться в таком положении 1 минуту. Затем повторить с другой ногой.
Ахиллово сухожилие, несмотря на высокий запас прочности, может порваться. Чтобы этого не произошло, регулярно его укрепляйте, ведите здоровый образ жизни, занимайтесь посильными физическими нагрузками.
а) Показания для операции при разрыве ахиллова сухожилия:
- Плановые: при установлении диагноза.
- Альтернативные мероприятия: исключительно функциональное лечение.
в) Специфические риски, информированное согласие пациента:
- Повторный разрыв (2-5% случаев)
- Раневая инфекция (менее 5% случаев)
- Повреждение икроножного нерва (1% случаев)
- Тромбоз глубоких вен (1% случаев)
- Снижение объема движений
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Пассивное, турникет, валик под голеностопным суставом для положения подошвенного сгибания.
е) Доступ. Дорсальный, вдоль медиального края ахиллова сухожилия.
ж) Этапы операции:
- Расположение пациента и разрез кожи
- Рассечение подкожной фасции
- Идентификация разрыва
- Прямое сшивание
- Модифицированный шов крест-накрест по Баннеллу
- Фибриновый клей
- Переплетение подошвенного сухожилия
з) Анатомические особенности, серьезные риски, оперативные приемы:
- До операции подготовьте заднюю гипсовую лонгетудля наложения в положении подошвенного сгибания (110°).
- Тщательно восстановите сухожильное влагалище.
- Всегда выполняйте биопсию сухожилия.
и) Меры при специфических осложнениях. Оказалось полезным, особенно при значительном повреждении сухожилия, закрыть место разрыва отворачиваемым лоскутом из ахиллова сухожилия.
к) Послеоперационный уход после операции при разрыве ахиллова сухожилия:
- Медицинский уход: удалите активный дренаж через 2 дня. Наложите гипсовую шину ниже колена при пассивном подошвенном сгибании стопы на 2 недели, затем - несущую нагрузку гипсовую гильзу ниже колена, в положении 90° на 2 недели, затем возможно использование пяточных супинаторов, 1-2 см толщиной, в течение 4 недель.
- Активизация: сразу же, поврежденная нога не должна подвергаться нагрузке в течение 4 недель. Пациент должен воздержаться от занятий спортом в течение 4 месяцев.
- Физиотерапия: необходима.
- Период нетрудоспособности: 4-8 недель, в зависимости от профессии.
л) Этапы и техника операции при разрыве ахиллова сухожилия:
1. Расположение пациента и разрез кожи
2. Рассечение подкожной фасции
3. Идентификация разрыва
4. Прямое сшивание
5. Модифицированный шов крест-накрест по Баннеллу
6. Фибриновый клей
7. Переплетение подошвенного сухожилия

1. Расположение пациента и разрез кожи. После наложения жгута пациент лежит на животе, незаинтересованная нога опущена, поврежденная стопа лежит на краю стола со скатанным полотенцем под дистальным отделом голени. Разрез кожи начинается от пятки и проводится по медиальной стороне легко пальпируемого сухожилия в проксимальном направлении, вдоль средней линии мышц голени.
Короткая подкожная вена и икроножный нерв латеральнее ахиллова сухожилия должны быть тщательно защищены.
2. Рассечение подкожной фасции. Разрез кожи углубляется через подкожные ткани и поверхностную пластинку фасции голени. Теперь в глубине раны видно разорванное сухожилие с сухожильным влагалищем. Введение острых крючков позволяет достичь хорошей экспозиции.
3. Идентификация разрыва. Рассечение сухожильного влагалища и эвакуация гематомы, которая всегда присутствует, позволят обнаружить краниальный и каудальный конец сухожилия. Обнаруживаются обе культи сухожилия, и оценивается их способность адекватно удерживать швы. Разволокненная некротизированная сухожильная ткань резецируется с концов сухожилия и посылается на гистологическое исследование.
Подошвенное сгибание стопы позволяет сблизить культи сухожилия. Подошвенное сухожилие обычно определяется медиальнее ахиллова сухожилия. Оно почти всегда интактно. Выбор метода лечения основывается на результатах исследования культей сухожилия и оценке степени разрыва. Прямое сопоставление культей сухожилия короткими швами не всегда возможно вследствие его разволокнения.
Восстановление стабильности, как правило, достигается только с помощью дополнительного модифицированного шва крест-накрест по Баннеллу или переплетения сухожилия.
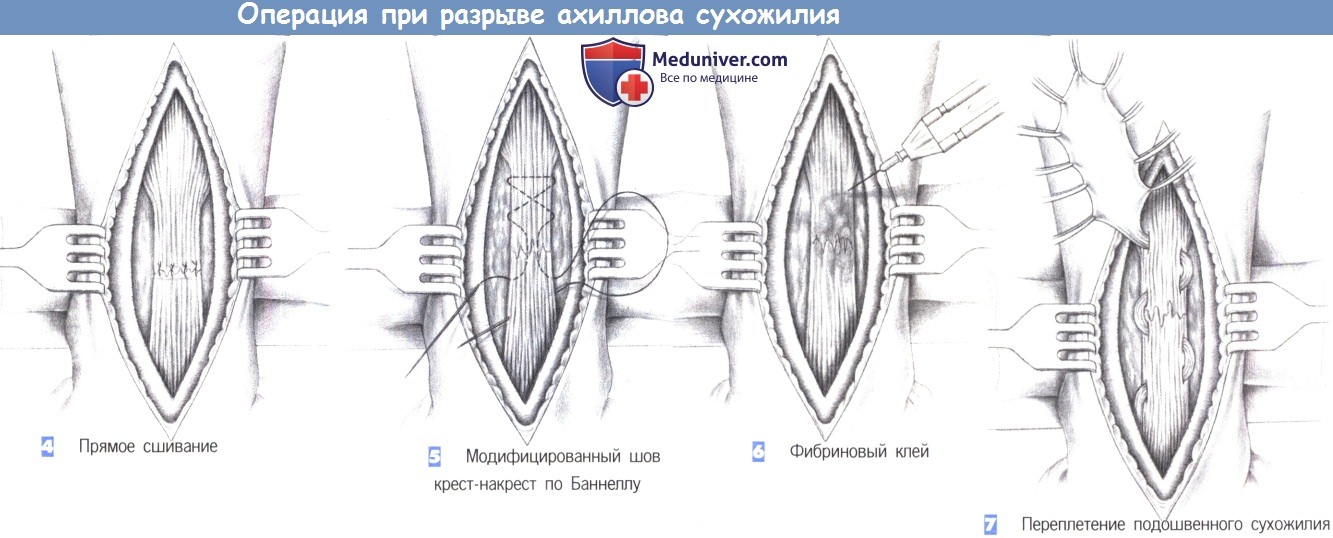
4. Прямое сшивание. После резекции некротизированных и разволокненных концов сухожилия разорванные культи непосредственно сопоставляются отдельными швами (3-0 PGA). Эти швы не гарантируют достаточной стабильности. Они служат только для обеспечения адекватного сопоставления.
5. Модифицированный шов крест-накрест по Баннеллу. Для восстановления достаточной стабильности- показан модифицированный шов крест-накрест по Баннеллу. Шов подразумевает переплетение нити (PGA или полипропилен, размер 0) на двух прямых иглах в волокнах сухожилия в каудальном направлении и заканчивается узлом в дистальной культе сухожилия.
Этот шов нужно затянуть достаточно туго, чтобы можно было наложить отдельные сопоставляющие швы без натяжения. Операция заканчивается активным дренированием, ушиванием сухожильного влагалища и подкожного слоя, и кожными скрепками. Послеоперационная иммобилизация производится в шине ниже колена в положении небольшого подошвенного сгибания (10-20°) в течение 2 недель.
7. Переплетение подошвенного сухожилия. Восстановление ахиллова сухожилия путем смещения подошвенного сухожилия дает возможность обойтись без шва и использовать аутогенный материал. Подошвенное сухожилие лежит медиальнее ахиллова сухожилия и легко обнаруживается. При помощи сухожильного стриппера оно выделяется в краниальном направлении как можно дальше.
Иногда для его локализации необходим второй медиальный разрез, обеспечивающий выделение сухожилия под контролем зрения. Однако при использовании сухожильного стриппера, как правило, можно обойтись без второго разреза. Подошвенное сухожилие дистально прикрепляется к пяточному бугру.
- Вернуться в оглавление раздела "Хирургия"
Читайте также:


