Шишка на пястно фаланговом суставе
Из этой статьи вы узнаете о наростах на суставах пальцев рук: по каким причинам могут появляться такие шишки, как они могут называться, какими дополнительными симптомами сопровождается их появление. Лечение: как от них можно избавиться.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Шишки на суставах пальцев рук (или наросты) – это не самостоятельное заболевание, а симптом патологии суставов.
Шишки могут образовываться на любом пальце: большом, указательном или мизинце.

Наросты на кистях рук. Нажмите на фото для увеличения
Они бывают разных типов, в зависимости от недуга, например:
- ревматоидные узелки – при ревматоидном артрите;
- подагрические тофусы – при подагре;
- гигрома (киста) – на фоне бурсита и тендовагинита.
Наросты на пальцах рук и ног встречаются преимущественно в пожилом возрасте (60–75 лет), так как именно в это время растет число заболеваний суставов.
Они значительно ухудшают качество жизни пациента:
- причиняют боль;
- деформируют пальцы рук;
- мешают полноценному функционированию кистей;
- ограничивают подвижность суставов.
От шишек трудно избавиться, поскольку заболевания, провоцирующие их образование, являются хроническими и полностью не излечиваются. Тактика терапии зависит от болезни – причины патологии. При своевременном лечении можно добиться стойкой ремиссии.
Лечением наростов на пальцах рук занимается профильный специалист – ревматолог, артролог, ортопед.
Четыре вида наростов, их причины
Наросты могут быть разных типов:
- Подагрические тофусы – возникают при подагре. Это нарушение обмена веществ, при котором в суставах и близко к ним откладываются кристаллы мочевой кислоты. В мягких тканях они откладываются в виде своеобразных гранул – тофусов.
- Ревматоидные узелки – на фоне воспалительного процесса при ревматоидном артрите около суставов формируются новообразования из фиброзной ткани.
- Узелки Гебердена при остеоартрозе – из-за дегенеративных процессов в межфаланговых суставах образуются наросты из костной ткани.
- Гигрома – синовиальная киста, которая может развиться на фоне бурсита и тендовагинита. Это скопление жидкости в синовиальной оболочке сухожилия.
Особенности шишек при различных заболеваниях
Как выглядят наросты различной природы:
Плотные гладкие твердые шишки в области суставов пальцев
Чаще всего – у мужчин после 40 лет
Небольшие подкожные шишечки диаметром от нескольких мм до 2 см
У 20 % больных ревматоидным артритом
Уплотнения и шишки в районе межфаланговых суставов пальцев
Могут располагаться как на дистальных фалангах (близко к ногтю), так и ближе к кисти
Риск возникновения повышается у людей обоих полов старше 60 лет
У женщин после климакса
Небольшое красноватое округлое упругое шероховатое образование: однокамерное или многокамерное
Часто – у женщин в возрасте 20–30 лет
Сопутствующие симптомы
Кроме наростов, человека беспокоят симптомы основного заболевания, из-за которого они возникли:
Боль в суставах (но сами узелки – безболезненные)
Скованность в пальцах
Возможно повышение температуры тела
Иногда – снижение массы тела
Новые тофусы начинают расти во время обострений вместе с выраженной симптоматикой заболевания
Признаки: невыносимые боли в пальцах резкого характера, повышение местной температуры тела (на пораженных пальцах), общее плохое самочувствие, слабость
Остеоартроз (на его фоне развиваются узелки Гебердена)
Деформация межфаланговых суставов
Боль при надавливании
Постепенное увеличение опухоли
Диагностика
Узлы на пальцах рук диагностируются визуально. Врач оценивает внешний вид образования, учитывает жалобы больного и на основании этого ставит диагноз. Дополнительно могут быть назначены такие исследования:
- рентгенологическое исследование кисти (для выявления остеоартроза, степени разрушения сустава при ревматоидном артрите, подагре);
- ревматоидный фактор и другие антитела (для подтверждения ревматоидного артрита);
- анализ мочи на выявление уратов – солей мочевой кислоты (для подтверждения подагры).

Узелки Гебердена на рентгенограмме
Методы лечения
Тактика терапии шишек (наростов) зависит от конкретного заболевания, из-за которого возникла шишка на суставе пальца руки. Лечение всегда комплексное и достаточно трудное, так как заболевания, вызывающие шишки, хронические и полностью не излечиваются.
Наросты на суставах пальцев рук тяжело поддаются лечению. Гарантированно можно избавиться лишь от гигромы. После удаления образование не возвращается. Ревматоидные узлы, тофусы при подагре и узелки при остеоартрозе обычно остаются на долгие годы или на всю жизнь. Основное заболевание часто неизлечимо. Но при правильной тактике терапии можно добиться стойкой ремиссии и избежать повторных обострений.
Народные средства в лечении шишек малоэффективны. Растительные средства не могут привести к рассасыванию наростов, поэтому их применение неоправданно. Народные рецепты также неэффективны в лечении основного заболевания (ревматоидного артрита, остеоартроза, подагры).
Местное лечение – мази и кремы с содержанием кортикостероидов. Это препараты на основе гормонов коры надпочечников – Гидрокортизона, Преднизолона. Также для снятия болей и воспаления используют нестероидные противовоспалительные препараты, сокращенно НПВС, для приема внутрь (Диклофенак, Вольтарен, Ортофен).
Основное лечение – базисные противоревматоидные препараты, которые воздействуют на иммунитет: Метотрексат, Лефлуномид, Сульфасалазин.

Нажмите на фото для увеличения
В качестве противовоспалительного лечения используют нестероидные противовоспалительные препараты и колхицин.

Врач назначит специальную диету с ограничением пуринов (содержатся в большинстве своем в мясе) и запретом алкоголя.
Основное лечение – лечебная гимнастика для пальцев рук. Также применяют хондропротекторы – препараты, защищающие хрящ от разрушения (Дона, Структум, Терафлекс).

Нажмите на фото для увеличения
Эффективны и физиотерапевтические процедуры:
- лазеротерапия (воздействие лазерным лучом на сустав и нарост для снятия воспаления и улучшения кровотока в тканях);
- многоканальная электростимуляция (стимуляция мышц короткими электрическими импульсами – снимает напряжение, улучшает кровоснабжение).
Чтобы избавиться от этого доброкачественного образования, применяют физиотерапевтические методы:
- Ультразвуковую терапию (воздействие ультразвуком на ткани образования для уменьшения его объема).
- Ударно-волновую терапию (воздействие на ткани акустическими импульсами – снимает боль, отек, улучшает кровоток).
- Лазеротерапию.
Если они неэффективны, то проводят полное иссечение (удаление) опухшей капсулы.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Симптомы подагры на ногах у мужчин![]()
Болезни суставов пальцев рук![]()
Симптомы подагры у женщин
Капсулярная контрактура Дюпюитрена — патология невоспалительного характера, по мере прогрессирования которой ладонные сухожилия перерождаются в рубцовую ткань. В результате процесса пролиферации соединительной ткани наблюдаются симптомы укорочения сухожилий, ограничения разгибания пальцев, то есть формируется развитие контрактуры сгибательного характера и частично утрачивается функционирование кисти. После этого на месте поражения сухожилий возникает плотный тяж, обладающий узловатой структурой.
В случае легкого течения заболевания выявляются симптомы слабого ограничения процесса разгибания, по мере развития капсулярная контрактура Дюпюитрена может дать тугоподвижность или полную неподвижность — анкилоз пальцев кисти. Ранние стадии патологии хорошо поддаются консервативным приемам лечения, важно вовремя начать терапию, чтобы не потребовалось проведение операции. Необходимы своевременная диагностика и терапия заболевания у ребенка. Не стоит путать патологию с морфологическими признаками изменений голеностопного сустава ног — этиология в данном случае совершенно другая.
Оперативное вмешательство часто осуществляется в частных клиниках пластической хирургии, где наряду с подобными операциями проводится установка грудных имплантов и исправление патологий голеностопного сустава ног.
Существует несколько теорий, которые могут объяснить возникновение контрактуры Дюпюитрена. Выяснилось, что нарушения обмена — минерального, углеводного, белкового — не могут повлиять на развитие заболевания. Однако, есть предположение, что капсулярная контрактура Дюпюитрена имеет эндокринные причины и развивается после возникновения сахарного диабета. Помимо этого, есть неврогенная, травматическая и конституционная теории развития контрактуры Дюпюитрена. Неврогенная связывает причины болезни с поражением периферических нервов, травматическая предполагает болезнь в результате травмы, а конституционная говорит о наличии наследственных особенностей структуры ладонного апоневроза. Все эти теории, кроме последней, могут объяснить и некоторые заболевания суставов ног.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Клинические признаки и симптомы, которые включает капсулярная контрактура Дюпюитрена, весьма характерны, что позволяет проводить эффективную дифференциальную диагностику. На поверхности кисти пациента можно обнаружить плотное образование, в состав которого могут входить узлы и подкожные тяжи. При этом ограничивается разгибание пальцев. Обычно симптомы уплотнения проявляются на месте проекции пястно-фаланговых суставов 4 и 5 пальцев. Узел постепенно растет, после формируются тяжи, которые отходят к основной и средней фалангам пораженного пальца.
Укорочение сухожилия провоцирует формирование контрактуры сначала в пястно-фаланговом, а после в проксимальном суставе между фалангами пальцев. Постепенно кожные покровы вокруг узлового образования уплотняются, происходит их спаивание с тканями, расположенными ниже. На месте локализации узла проявляются симптомы втяжения и выпуклостей. Если пациент пытается разогнуть палец, тяжи становятся четкими и их хорошо видно.
В большинстве ситуаций капсулярная контрактура Дюпюитрена не провоцирует выраженные болевые симптомы. В редких случаях болевые ощущения прогрессируют и распространяются на область предплечья и плеча.
Болезнь имеет прогрессирующий характер течения, поэтому необходимо как можно раньше назначить терапию, чтобы при помощи лечения устранить симптомы и избежать операции, в ходе которой иногда требуется установка имплантов сустава.
Болезнь может проявиться в любом возрасте — и у ребенка, и у взрослого человека.
Существует несколько степеней контрактуры Дюпюитрена:
Первая. Плотный узел (диаметр 0, 5-1 см), тяж, болезненная пальпация.
Вторая. Тяж грубеет, происходит его распространение на основную фалангу. После этого кожные покровы спаиваются с апоневрозом ладони. Формируются углубления в виде воронок, а также складки, втянутые внутрь. Пальцы сгибаются в суставе с углом сто градусов и разгибание становится невозможным.
Третья. Происходит распространение тяжа на среднюю и ногтевую фаланги. Наблюдается контрактура сгибательного характера, углом в 90 и меньше градусов. Ограничивается разгибательный процесс в суставе между фалангами. При этом степень, с которой ограничено разгибание, варьирует. При тяжелом течении фаланги пальцев располагаются с острым углом, велика вероятность подвывиха и анкилоза. Зачастую требуется проведение операции.
Прогрессирование контрактуры Дюпюитрена происходит с разной скоростью — от нескольких месяцев до нескольких лет, иногда болезнь длится десятилетиями. Многие пользуются различными методами лечения, в том числе и народными средствами в домашних условиях, но стоит это делать только после рекомендации врача. Иногда некоторые препараты эффективны для лечения суставов ног, но на патологию ладонного анкилоза повлиять никак не могут.
Врач ставит диагноз, основываясь на жалобах пациента и клинической симптоматике при осмотре. Специалист должен пропальпировать ладонь, выявить узловые образования и тяжи, а также оценить амплитуды движения пораженного сустава. Подтверждение диагноза не нуждается в инструментальных и лабораторных исследованиях. Диагностика на ранних стадиях предупреждает необходимость в операции и позволяет убрать симптоматику и лечить заболевание консервативными способами. Следует избегать лечения народными средствами в домашних условиях. Часто средства, эффективные, например, при заболеваниях голеностопного сустава ног, не принесут положительного эффекта.
Корректное лечение контрактуры Дюпюитрена назначается ортопедами и травматологами. Предпочтительнее выявить болезнь на ранних стадиях и провести эффективные консервативные методы, чтобы избежать операции.
Назначаются физиотерапевтические процедуры, а также упражнения лечебной гимнастики, которые проводятся с целью растяжения апоневроза ладони. Такая тактика применима и при патологиях суставного аппарата ног. Помимо этого, применяются лонгеты, которые фиксируют пальцы в разогнутом состоянии. Их необходимо надевать на ночь и после сна утром снимать. Это позволяет убрать клинические проявления патологии.
Многие пациенты рекомендуют для лечения народные средства, однако применять их стоит только после консультации со специалистом. Они могут быть эффективны и для терапии других патологий, например, болезней голеностопного сустава ног.
Если выражен болевой синдром, то назначаются блокады, в состав которых входят гормональные средства, например, Кеналог, Диспропан, Гидрокортизон. При этом введение проводится совместно с местными анестетиками непосредственно в узел. Эффективность блокады сохраняется на протяжении двух месяцев после проведения, то есть избавиться от симптоматики и предотвратить рецидивы можно надолго.
Лечение народными средствами эффективно, только если его рекомендовал лечащий врач. Часто применяют рецепты, эффективные для терапии заболеваний голеностопного сустава ног.
Консервативные методы лечения на ранних стадиях позволяют убрать клиническую симптоматику, однако, при тяжелом характере течения заболевания недостаточно только их применения и зачастую требуется оперативное вмешательство, чтобы лечить патологию. При этом процедура доступна так же, как услуга пластических хирургов, которые имеют квалификацию в проведении маммопластики с установкой грудных имплантов, а также в исправлении патологий голеностопного сустава ног.
Необходимость в проведении операции определяется врачом и зависит от характера течения и скорости прогрессирования патологии. Во время операции иссекается рубцовая ткань, что после помогает восстановить объем движения в суставе. Особо тяжелые случаи требуют артродеза (формирование неподвижного сустава при операции с помощью имплантов) или ампутации пораженного пальца. Зачастую оперативное вмешательство проводится в клиниках пластической хирургии, где, помимо этого, доступны процедуры маммопластики с установкой грудных имплантов и коррекция изменений голеностопного сустава ног.
Капсульная контрактура устраняется наиболее эффективно, если лечение назначено как можно раньше.
2016-02-24
Бурсит – это острое заболевание, при котором воспаляется синовиальная сумка сустава. Бурсит руки включает в себя несколько вариантов заболевания в зависимости от локализации. В международной классификации болезней (МКБ-10), бурситы получили код: М-70.

Причины и симптомы бурсита руки
Предназначение данных образований – устранение трения между сухожилием и костью. Воспалительный процесс приводит к нарушению функционирования конечности.
- Варикоз и остеохондроз: связь между недугами
- Симптомы остеохондроза сердца
Главные причины заболевания:
- различного характера травмы,
- гнойные воспалительные заболевания на руке (фурункул, карбункул, абсцесс),
- постоянная нагрузка на суставы руки. Это касается спортсменов (штангистов, теннисистов), людей физического труда,
- осложнение артрита,
- подагра,
- иммунодефицит. Организм теряет способность противостоять инфекции. Малейшая травма может привести к развитию гнойного воспалительного процесса.
Основные симптомы:
- боль во время движения,
- болезненная припухлость в области сустава,
- гиперемия кожи в области припухлости,
- ограниченность движений.
Виды заболевания по локализации
Виды синовиальных сумок:
- подкожные , располагаются в местах, где выступающая кость испытывает постоянное давление,
- подфасциальные , под фасцией и устраняют излишнее трение мышц,
- подсухожильные , под сухожилием мышц, устраняя трение сухожилия о костное образование. Обычно такие сумки сообщаются с полостью сустава,
- подмышечные , обеспечивают защиту мышц от трения о кость. Располагаются между мышечным брюшком и костным выступом (между большой ягодичной мышцей и вертелом бедренной кости).
Подобные образования являются важными вспомогательными аппаратами сустава. Их воспаление приводит к утрате полноценной функции конечности.
Виды бурсита по локализации:
- плечевой,
- локтевой,
- лучезапястный,
- воспаление синовиальной сумки пальца,
- колена,
- стопы,
- локтя.
В зависимости от динамики процесса:
- острый , симптоматика проявляется выражено и в течение небольшого промежутка времени после получения травмы,
- подострый , симптомы выражены в меньшей степени,
- хронический , в эту форму переходит в случае неправильного лечения, либо прерывания лечения,
- рецидивирующий , возникший повторно.

Лучезапястный сустав обеспечивает прочное соединение костей предплечья с кистью. Он образован:
- суставной поверхностью дистального конца лучевой кости,
- суставным диском,
- ближайшим рядом костей запястья, куда входит ладьевидная, полулунная, трехгранная кости.
Он является сложным суставом по своему строению. Форма сочленения эллипсоидная с двумя осями движения. Укреплен четырьмя связками: лучевой и локтевой коллатеральными связками, тыльной и ладонной лучезапястными связками.
Бурсит в области запястья имеет характерную особенность. Недуг при данной локализации протекает без тяжелых осложнений и стремительного прогрессирования. Чаще он встречается у женщин. К основным причинам относятся:
- травмы, полученные в результате занятия спортом или на производстве,
- травматизация в результате несчастного случая,
- чрезмерные постоянные нагрузки на сустав,
- осложнение артрита, подагры,
- туберкулез (реже),
- аутоиммунные заболевания,
- послеоперационное воспаление синовиальной сумки.
Бурсит лучезапястного сустава имеет следующие признаки:
- медленно нарастающая боль при прогрессировании,
- местное покраснение и повышение температуры в зоне гиперемии,
- отек (болезненный) в запястной области, который может захватить пальцы кисти, ладонь,
- ограниченность движений.
Наиболее безопасная форма – серозная.
В этом случае развивается асептическое воспаление. Купировать его намного проще. Если затягивать с лечением, вероятен переход в хроническую форму, особенностью которой является метеозависимость. При перемене погоды будет обостряться болевой синдром.
В случае присоединения инфекции, наблюдается общая интоксикация организма с лихорадкой, головокружением, тошнотой. В месте скопления гноя отек будет мягким. Процесс может перейти на кисть и пальцы, либо прорвать наружу, образовав свищ.
К суставам кисти, кроме лучезапястного, относятся:
- среднезапястный , образованный суставными поверхностями первого и второго ряда запястья. Он блоковидный по форме и функционально связан с лучезапястным сочленением,
- межзапястный.
Эти синовиальные соединения укреплены: лучистой связкой запястья, ладонной и тыльной межзапястными связками и межкостными межзапястными связками.
- запястно-пястные,
- запястно-пястный сустав большого пальца. По своей форме седловидный и обладает большой подвижностью,
- межпястные,
- пястно-фаланговые,
- межфаланговые.
Бурсит кисти руки или воспаление суставной сумки кисти, сопровождается симптоматикой, характерной для иных локализаций этого недуга:
- опухоль (шишка) в области сустава,
- постоянно нарастающая пульсирующая боль во время движений кисти. Может отдавать в область вдоль руки до плеча,
- невозможность крепко что-либо сжать и длительно удерживать,
- утрачивается функциональность кисти,
- отмечается сильная гиперемия и местное повышение температуры. Кисть горячая на ощупь.
Чаще всего причиной являются травмы, такие как царапины, удары, заусеницы, ушибы, уколы. В случае уменьшения резистентности (сопротивляемости организма) незначительные повреждения приводят к проникновению инфекции и активному размножению бактерий.

Пястно-фаланговое сочленение расположено между основанием проксимальной фаланги пальцев и суставной поверхностью головок пястных костей.
Отличительной чертой при воспалении околосуставной синовиальной сумки является затрудненное движение пальцами. Соединение фалангов с пястными костями отекает, болезненное. Любое движение вызывает распирающую или острую боль. Человек не в состоянии выполнять работу, требующую точные, мелкие движения.
Развивается из-за травм при падении. Часто поражается безымянный палец и мизинец.
Главная причина болезни – микротравмы и повреждения пальцев кисти. В случае появления воспаления можно наблюдать следующие проявления:
- кожа пальца становится гиперемированной, опухшей,
- палец отекает и имеет четкие границы опухоли,
- ощущение распирания,
- невозможность сжать или разжать пальцы. Человек не может выполнять элементарные действия: взять предмет, причесаться, почистить зубы,
- нарушается качества сна, ночью боль усиливается.
Недуг часто возникает вследствие тендинита сухожилия бицепса. Чтобы понять, что есть проблемы с сухожилием двуглавой мышцы плеча, необходимо обратить внимание на наличие таких симптомов:
- боль, распространяющаяся по ходу двуглавой мышцы плеча и, особенно, в области межбугорковой борозды, где проходит сухожилие этой мышцы,
- боль усиливается во время физической нагрузки. Особенно это заметно, если приходится поднимать груз выше уровня головы,
- во время работы или выполнения упражнений слышен щелчок, который свидетельствует о нестабильности сухожилия бицепса.
Подобное состояние является предрасполагающим фактором.
Причинами воспаления синовиальной сумки в области плеча являются травмы, полученные во время выполнения спортивных упражнений с нарушением техники (во время жима штанги и тд.) или на производстве. К иным причинам можно отнести растяжения, аллергические реакции, аутоиммунные заболевания, артрит.
Симптомы, характерные для болезни:
- плечо отекает,
- появляется гиперемия,
- повышается температура (локально),
- появляется слабость конечности и быстрое утомление,
- невозможность долго удерживать руку в поднятом состоянии.

Методы лечения бурсита руки
Лечение болезни предполагает комплексный подход, включающий применение таких методов:
- антибактериальная терапия, если присутствует присоединение инфекционного агента или для профилактики перехода в гнойную форму,
- противовоспалительные лекарственные средства,
- обезболивающие препараты,
- пункция (с диагностической и лечебной целью),
- хирургическое лечение,
- физиотерапия.
Антибактериальная терапия
В начале назначаются препараты, обладающие широким спектром действия. Врач точно не может знать, каким микроорганизмом было вызвано гнойное воспаление. Это актуально и при профилактике.
Пункцию в этом случае проводят для установления характера экссудата, вероятного определения возбудителя, целенаправленного введения медикаментов (антибиотиков и противовоспалительных средств) в очаг воспаления. После получения пунктата определяют чувствительность возбудителя к антибиотикам. После чего корректируют терапию, чтобы лечить недуг эффективно.
Противовоспалительные средства
Анальгезирующие препараты позволяют снять болевой синдром и обеспечить покой больному.
- Апитерапия остеохондроза
- Остеохондроз нервных окончаний
- Какой образ жизни оптимальный для остеохондроза
Хирургическое лечение
Хирургически лечиться необходимо при нагноении. Проводят частичное иссечение сумки с последующей обработкой антисептиками либо удаляют сумку полностью (бурсэктомия). Если произошли деструктивные процессы с необратимым нарушением функций сустава, сочленение резецируют и проводят операцию по созданию жесткого соединения костей (артродез).
Физиотерапия
Основными методами является:
- УВЧ,
- электрофорез,
- СВЧ-терапия,
- аппликации парафина.
Чаще к физиотерапии прибегают в периоде восстановления.
Самолечение в домашних условиях может навредить здоровью! Прежде чем использовать методы народной медицины, проконсультируйтесь с лечащим врачом.
Народная медицина пестрит различными рецептами, один из них
Йод оказывает раздражение, будьте внимательны во время применения данной смеси.
Методы восстановления после бурсита бицепса
Для скорейшего восстановления необходимо обеспечить полный покой конечности. Ее фиксируют косынкой (повязкой) или лонгетой.
Важны физиотерапевтические процедуры, которые путем воздействия на конечность физическими факторами, позволяют нормализовать обменные процессы, активировать регенерацию тканей за счет улучшения микроциркуляции крови и лимфы.
Часто применяют электрофорез. Он позволяет доставлять лекарство глубоко в ткани, чем обеспечивает скорейшее разрешение процесса и реабилитацию.
УВЧ-терапия заключается в действии колебаний электромагнитного поля на ткани. Образуется тепло, которое рассеивается в тканях и обеспечивает следующие эффекты:
- активизирует процессы заживления,
- увеличивает микроциркуляцию,
- усиливает проникновение клеток иммунной системы в очаг воспаления.
Восстанавливаться после подобной болезни поможет диета:
- исключить быстрые углеводы, консервацию, алкоголь, копченые продукты, сладкие напитки,
- употреблять любые овощи, фрукты, орехи, масла, а также продукты, содержащие желатин: холодец (студень), заливную рыбу, желе.
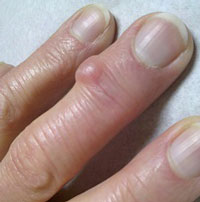
Шишки на мизинцах и других пальцах рук являются дефектом, который невозможно не заметить. И если сам процесс их образования очень легко упустить, то констатировать факт их наличия может и сам пациент. И это отнюдь не нормальное явление.
Иногда наросты на пальцах рук имеют крайне серьезные патологические причины, в иных же ситуациях виноваты хотя и болезни, но они успешно поддаются лечению. Факторами, предрасполагающими к образованию таких уплотнений, являются и травмы.
Причины и лечение шишек на пальцах рук – понятия, которые тесно взаимосвязаны между собой. Если не понять, почему произошло появление подозрительных уплотнений, не стоит даже задумываться о начале терапии. В противном случае ничего хорошего от нее ждать не придется.
Причины появления шишек на пальцах рук
Подкожные шишки на руках могут болеть, либо причинять дискомфорт, однако они также могут и не вызывать совершенно никаких неприятных ощущений. Но в большинстве случаев они указывают на наличие той или иной суставной патологии. Все такие болезни одинаково опасны, поскольку они сопровождаются деструктивно-дегенеративными процессами. При несвоевременном начале лечения они могут закончиться весьма плачевно.
Итак, почему образуются наросты на костях пальцев рук? Мы рассмотрим самые вероятные и распространенные причины такого отклонения.
Артрит – патологический процесс, сопровождающийся воспалением суставов. Косточки на пальцах рук также характерны для полиартрита – болезни, при которой поражается не один, а сразу несколько суставов.
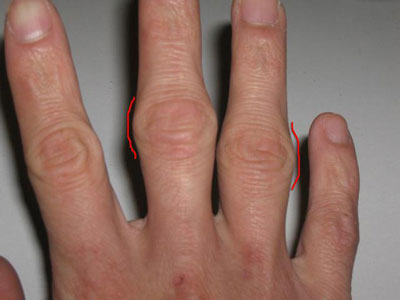
Основные симптомы такой болезни проявляются:
- болью в пораженном суставе, которая усиливается в ночное время суток,
- отечностью больного пальца,
- нарушением сгибательной функции по причине мышечной атрофии,
- чувством скованности в пораженном суставе.
Важно! Артриты могут иметь различную этиологию, и протекать в разных формах. Ни в коем случае нельзя заниматься самолечением, поскольку терапия предполагает внутрисуставное введение медикаментозных препаратов. Пероральные средства же принимаются только в качестве симптоматической, вспомогательной, методики.
Артроз – еще одна причина, почему на пальцах рук появляются шишки. Это заболевание также сопровождается дегенеративно-деструктивными процессами, но оно вызвано в большинстве своем травмами, а не инфекцией.
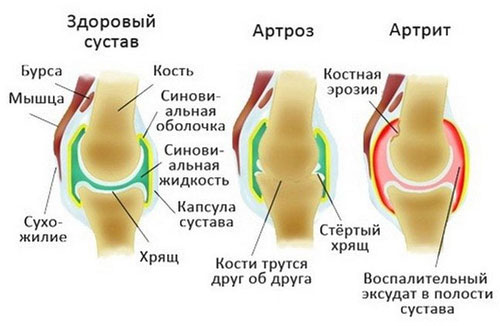
Патология может стать следствием даже незначительных повреждений, которые нарушают кровоснабжение сустава. По причине этого его ткани перестают регенерироваться, а создаваемая на него нагрузка продолжат деструктивное воздействие на хрящи. Вследствие такой цепочки процессов образуется шишка на суставе большого или любого другого пальца руки.
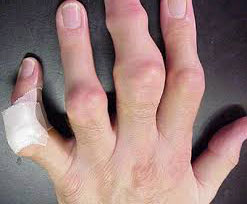
Подагра на сегодняшний день является довольно редкой болезнью, но встречается даже среди молодого населения, в том числе и детской его половины. Подагрическая шишка может локализоваться на большом пальце руки, на мизинце, а иногда и на всех пальцах, причем обеих рук сразу. Причиной подагры может послужить мочекаменная болезнь, переизбыток кальция, мочевой кислоты, протеина в организме. Злоупотребление мясом, любые нарушения в деятельности почек, алкоголизм – эти факторы тоже предрасполагают к развитию рассматриваемой патологии.
Как бы там ни было, а нарост на суставе пальца руки может быть симптомом данной болезни. Она крайне тяжело поддается лечению, а иногда избавиться от нее и вовсе невозможно.
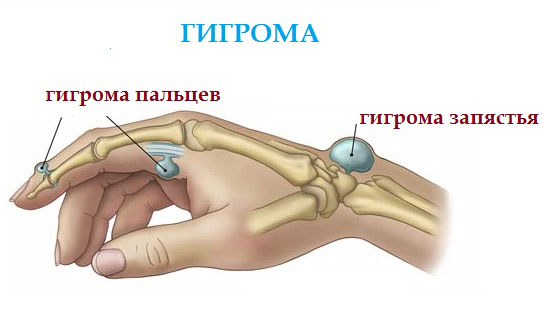
Гигрома – это синовиальная киста, для которой характерным является появление шишки на пальце руки под кожей. Болезнь сопровождается образованием полости в области сустава, наполненной густой, вязкой жидкостью. Киста – доброкачественное новообразование, но она причиняет сильный дискомфорт и боль. К тому же она способна увеличиваться в размерах, что только будет усугублять состояние пациента.
Примечание. Уплотнение на пальце руки под кожей можно заметить и без рентгенографии. Эпидермис в пораженной области имеет розовый или ярко-красный оттенок, разительно отличающийся от здоровых кожных покровов.
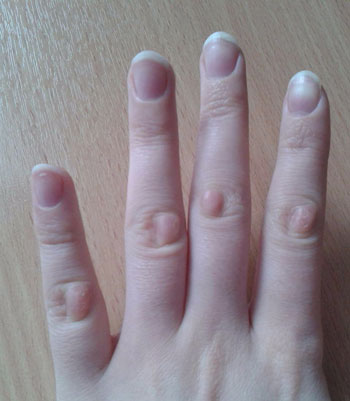
Если на пальце руки появился бугорок, это может быть признаком кератоза – болезни, при которой в области пальцевых сгибов, как с внешней, так и с внутренней стороны, образуются отложения огрубевшей кожи. В отличие от обычной мозоли, которая может возникнуть при интенсивном труде или чрезмерном давлении на палец шариковой ручки, рассматриваемая ситуация является патологической.
Она возникает из-за нарушения кровообращения, ожогов, постоянного механического воздействия на кожные покровы. Также причиной кератоза, при котором наблюдается образование шишки на пальце руки на сгибе, может послужить авитаминоз, гиповитаминоз, неправильное питание.
Шарик под кожей на пальце руки можно обнаружить после перенесенных травм – вывихов, подвывихов, переломов. Если имело место смещение, либо пациент не обращался за врачебной помощью, а дожидался момента, когда повреждение самостоятельно устранится, то в итоге кость или сустав может срастись неправильно. В этом случае и появится некрасивый нарост на кости пальца руки, который будет четко просматриваться сквозь кожу.
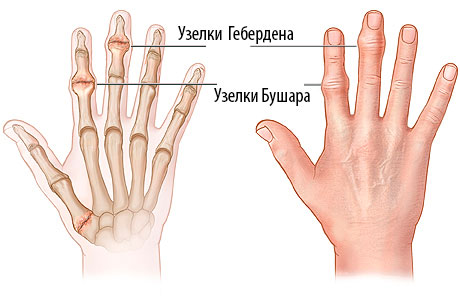
Дегенеративные процессы в суставе влекут за собой развитие такого заболевания, как полиостеоартроз. Такая шишка на фаланге пальца еще называется узлом Гебердена. Если же нарост локализуется в области проксимальных отделов, то их называют узлами Бушара.
Папилломатоз – еще одно заболевание, которое может сопровождаться появлением белого шарика под кожей на пальце. Это бывает как обычная бородавка, так и папиллома. Они выглядят по-разному, но причина у них одна: заражение вирусом папилломы человека.
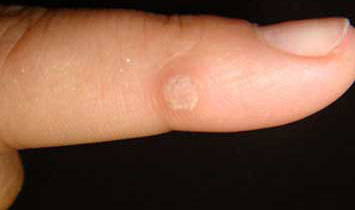
Обычно такие новообразования не причиняют никакого дискомфорта, кроме эстетического. Однако иногда кожный нарост на пальце руки может воспаляться, кровоточить, чесаться, жечь и мокнуть, а это здорово портит жизнь его обладателю. Поэтому от таких новообразований рекомендуется избавляться.
Краткий итог. Мы вкратце рассмотрели причины образования шишки на мизинце руки на сгибе, а также на любом другом пальце. Самостоятельно разобраться в них невозможно, поскольку симптомы многих патологий схожи между собой. Поэтому важно знать, кто находится в группе риска возникновения таких болезней, и когда нужно незамедлительно обратиться за помощью к специалисту.
Группы риска, симптомы, требующие внимания
Шишка на среднем пальце руки может появиться у каждого человека без исключения. Но существуют определенные группы риска, и люди, входящие в них, более остальных подвержены подобной проблеме. Так, чаще всего подобные дефекты наблюдаются у больных с:
- сахарным диабетом,
- мочекаменной болезнью,
- гормональными нарушениями,
- ожирением,
- хроническим алкоголизмом,
- артериальной гипертензией,
- почечной недостаточностью,
- психологическими или психическими расстройствами.
Все эти патологии так или иначе связаны с нарушением метаболических процессов в организме, но степень их выраженности разная. Поэтому люди, подверженные влиянию таких факторов, не должны удивляться, что у них на суставах пальцев рук растут шишки. Эмоции в этом случае не помогут – реальную помощь может оказать исключительно компетентный специалист.
Если на пальце руки появился бугорок, твердый внутри, необходимо обратить внимание на наличие сопутствующих симптомов:
- боли в области пораженного сустава,
- нарушения подвижности пальца,
- отечности кожи в поврежденной зоне,
- покраснения эпидермиса,
- приподнятости кожного покрова.
Параллельно с этим могут наблюдаться и симптомы общей интоксикации организма. Гипертермия, цефалгия, озноб, недомогание – все это указывает на присутствие воспалительного процесса. Что делать, если растут косточки на пальцах, и это сопровождается подобными симптомами, решит врач после точного выяснения причины возникновения данной проблемы.
Особенности и принципы терапии
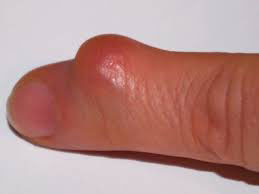
Как убрать шишку на пальце? Методы терапии должны подбираться строго с учетом причины ее появления. Многие медикаменты применяются лишь для симптоматической терапии, но не устраняют само заболевание. Однако приуменьшать их эффективность нельзя, поскольку они помогают значительно уменьшить выраженность симптомов, а также переводят болезнь в фазу ремиссии.
Итак, как устранить неприятную симптоматику при помощи медикаментов? С этой целью применяются:
- Хондропротекторы. Эта группа лекарственных средств направлена на восстановление хрящей и суставов, а также на их защиту от дальнейшего разрушения. Для этого используются препараты Румалон, Артепарон, Артра, Артрафик и пр.
- Нестероидные противовоспалительные препараты. Они направлены на купирование воспалительного процесса, снятие боли и понижение температуры тела, если она повышена. Хорошо зарекомендовали себя в борьбе с суставными болезнями средства на основе кетопрофена, ибупрофена, нимесулида и диклофенака. Рекомендуется их пероральный прием, и только если воспаление слишком интенсивное, допускается их инъекционное введение в течение 1 – 3 дней, не больше.
В отдельных случаях единственным методом, как избавиться от шишек на пальцах рук, становится хирургическое вмешательство. Операция необходима при стремительном прогрессировании патологического процесса, а также при неэффективности медикаментозного лечения имеющейся у пациента патологии.
Но, увы, при некоторых болезнях даже радикальная терапия не является эффективной. Касается это, прежде всего, подагры. Поэтому единственное, что остается больному, – это проводить поддерживающее и обезболивающее лечение, а также соблюдать диету и полностью отказаться от вредных привычек.
Читайте также:





