Шишка на остистом отростке
Шишка на позвоночнике может быть болезненной или совсем не доставлять никаких неприятных ощущений. Однако, практически всегда шишка на спине на позвоночнике – это повод для серьезного беспокойства и как можно более быстрого обращения к врачу.
В этом материале рассказано о том, почему возникает шишка на спине возле позвоночника, какие заболевания могут проявляться таким образом. Вы узнаете о том, что это такое и каким образом можно проводить эффективное лечение.
Первое, что всегда исключают врачи при проведении дифференциальной диагностики – это развитие так называемых интерстициальных опухолей. Они развиваются из разного рода жировой, соединительной и железистой ткани. Наиболее часто у пациентов встречаются липомы (жировики), атеромы (из соединительной ткани), фибромиомы, фибромы, ретенционные кисты (образуются за счет закупорки устьев кожных сальных кист). Не редко встречаются гигромы, которые растут с довольно большой скоростью, что вызывает не шуточную панику у пациента.
Гораздо серьезнее ситуация, когда внутри паравертебральных мышц развиваются узлы. Это могут быть как рубцовые деформации на фоне систематического перенапряжения мышц, так и спазмированные участки на фоне нарушения процесса иннервации. Чаше всего мышечные узлы являются следствием длительно протекающего пояснично-крестцового остеохондроза с корешковым синдромом.
Это дегенеративное дистрофическое заболевание постепенно приводит к тому, что разрушается хрящевая ткань межпозвоночных дисков. Они утрачивают свою форму, высоту и способность распределять равномерно амортизационную нагрузку. При проседании межпозвоночного диска два соседних позвонка сталкиваются между собой при движениях. Это может быть причиной компрессии и повреждения корешковых нервов, отходящих от структур спинного мозга.
Последующее воспаление корешков (радикулит) провоцирует чрезмерное перенапряжение паравертебральных мышц поясницы. В результате этого в толще тканей нарушается процесс кровоснабжения и иннервации. Это становится причиной развития мышечных узлов, определяющихся как шишка на позвоночнике.
Шишка на позвоночнике – к какому врачу обращаться
К какому врачу обращаться, если появилась шишка на позвоночнике – зависит от того, какая причина послужила её возникновению. Существует несколько факторов негативного влияния, под действием которых увеличивает риск появления новообразований. К таким аспектам можно отнести:
- воспалительные процессы, в том числе и ревматического характера (спондилит, полиартрит межпозвоночных суставов, болезнь Бехтерева, системная красная волчанка, склеродермия);
- травмы спины (растяжения и разрывы связочной и сухожильной ткани, трещины и переломы тел позвонков, их отростков);
- дегенеративные дистрофические процессы (остеохондроз и его осложнения в виде протрузии и межпозвоночной грыжи);
- инфекции, такие как полиомиелит, туберкулез, сифилис, клещевой энцефалит.
Если появление шишки было спровоцировано травматическим воздействием накануне, то целесообразно обратиться на прием к травматологу. Он с помощью рентгенографического снимка исключит вероятность трещины или перелома. Если новообразование развивается постепенно, то обратитесь к вертебрологу. Этот врач обладает достаточной профессиональной компетенцией для того, чтобы оценить состояние позвончого столба и окружающих его тканей. По мере необходимости он даст рекомендацию посетить консультацию другого специалиста.
Болит шишка на спине возле позвоночника
Если болит спина и есть шишка на позвоночнике, нужно как можно быстрее обратиться на прием к врачу. Это может быть сигналом о том, что произошло смещение тела позвонка на фоне тотальной протрузии межпозвоночных дисков. При ретролистезе наблюдается выпирание тела позвонка и его остистого отростка. Это воспринимается как твердое новообразование. Боль в спине свидетельствует о компрессии корешковых нервов. Это состояние опасно тем, что происходит уменьшение просвета спинномозгового канала. Это чревато развитием парезов и параличей нижней части тела.
Отличительной чертой некоторых новообразований является их полная безболезненность. Например, липома, фиброма, атерома не привязаны к окружающим тканям и при пальпации свободно смещаются на 1 – 2 см. при этом они не вызывают абсолютно никаких болезненных ощущений. Киста дает болевой синдром только в том случае, если внутри неё развивается воспалительная реакция. По своей сути киста – это мешок, состоящий из стенок потожировой железы. У неё есть проток, через который жидкость оттекает наружу. Так происходит выделение пота и кожного сала. Если этот проток закупоривается, то жидкость скапливается внутри железы. Она увеличивает её объем. При проникновении патогенной микрофлоры внутри развивается нагноение. Именно эта стадия кисты может сопровождаться сильным болевым синдромом.
Если шишка на спине возле позвоночника болит, опытный врач в первую очередь будет исключать вероятность разрушения фиброзного кольца межпозвоночного диска и грыжевого выпячивания пульпозного ядра. Именно это состояние чаще всего даёт самый выраженный болевой синдром.
Для первичной диагностики достаточно мануального обследования и проведения ряда функциональных диагностических тестов. Затем назначается рентгенографический снимок. Он показывает уменьшение расстояния между соседними телами позвонков. Для уточнения локализации грыжевого выпячивания рекомендуется провести МРТ обследование. Оно позволяет визуализировать состояние всех мягких тканей позвончого столба.
Шишка на пояснице возле позвоночника
Шишка на пояснице на позвоночнике может быть следствием рубцовой деформации, разрастания остеофитов и т.д. Очень часто шишка на пояснице возле позвоночника появляется при следующих заболеваниях:
- дегенеративное дистрофическое разрушение хрящевых тканей межпозвоночных дисков, осложненное грыжей или секвестрированием;
- нестабильное положение тел позвонков на фоне несостоятельности связочного и сухожильного аппарата;
- смещение тел позвонков кпереди или кзади;
- образование гематом под кожей в результате травматического воздействия (удары, ранения, ушибы);
- деформирующий остеоартроз межпозвоночных суставов;
- остеофиты (отложения солей кальция) на телах позвонков, остистых, поперечных и дугообразных отростках;
- образование узлов в мышцах при развитии миофасциального болевого синдрома.
Если появилась шишка на спине около позвоночника и вы хотите узнать, что это, обратитесь к врачу. Помните о том, что шишка на позвоночнике в поясничном отделе может признаком развития онкологического процесса или его метастазирования из внутренних органов брюшной полости. Достаточно серьезные опасения вызывают гемангиомы, грыжи Шморля, невриномы и другие подобные патологии.
Что делать, если на позвоночнике появилась шишка
Первое, что делать, если на позвоночнике появилась шишка – это отказаться от любых физических нагрузок. Место, где выявлено новообразование, следует защищать от любого внешнего механического воздействия. Одежда не должна сдавливать или натирать эту область. Таким образом исключается риск бытового инфицирования опухоли.
Следующее, что стоит сделать – обратиться на приём к врачу. Самостоятельно поставить диагноз в такой ситуации невозможно, поскольку необходимы специальные обследования. Обычно, если на позвоночнике появилась шишка, обследования начинают проводить с рентгенографического снимка. Он позволяет исключить вероятность смещения тел позвонков и разрастания костных наростов (остеофитов). С помощью рентгенографического снимка опытный врач сможет увидеть вероятность развития протрузии и межпозвоночной грыжи, разрушения межпозвоночных суставов и т.д.
При затруднениях в постановке диагноза врач может рекомендовать проведение МРТ обследования. Также возможна пункция опухоли для последующего её гистологического анализа. Это важное диагностическое мероприятие в тех случаях, когда врач подозревает, что опухоль злокачественная. Чем быстрее в таких случаях будет сделана биопсия, тем выше шансы на полное выздоровление.
Как лечить шишку на пояснице
Перед тем, как лечить шишку на пояснице, необходимо определиться с тем, что это и за счет чего возникло. Если у вас была травма спины в области поясницы, спустя время после которой на пояснице начала формироваться шишка, то обращаться нужно к травматологу. В первые сутки после травмы опухоль может быть гематомой. Затем скопление крови может рассосаться или закальцинироваться. Во втором случае под кожей будет определяться плотная шишка, безболезненная при пальпации. Также внутри гематомы может оседать белок фибрин. Этос провоцирует развитие фибромы или липофибромы.
На более поздних стадиях при травме тканей позвончого столба опухоль может быть остеофитом или костной мозолью. Часто встречается у пожилых людей, которые страдают от остеопороза. У них даже незначительное травматическое воздействие провоцирует компрессионный перелом тела позвонка или трещину его отростков. Для восстановления целостности организм запускает процесс образования костной мозоли.
Если шишка на спине под кожей возле позвоночника связана с дегенеративными дистрофическими процессами в хрящевой ткани межпозвоночных дисков, то лечение следует проводить с помощью мануальной терапии. Эти методики позволяют полностью восстановлять поврежденные ткани.
В частности, используется остеопатия, которая улучшает микроциркуляцию капиллярной крови и трофику хрящевой ткани. Массаж позволяет расслабить мышцы и восстановить процесс диффузного питания дисков. Лечебная гимнастика и кинезиотерапия улучшают состояние паравертебральных мышц и усиливают диффузное питание.
Активно применяется рефлексотерапия. Иглоукалывание воздействие на биологически активные точки на теле человека. Таким образом активируются процессы регенерации за счет естественных резервов организма. Могут применяться лазер, физиотерапия и многое другое.
Настоятельно рекомендуем вам подыскать клинику мануальной терапии по месту жительства и обратиться туда со своей проблемой.
Имеются противопоказания, необходима консультация специалиста.
Иногда мужчины или женщины обнаруживают, что у них появилась шишка между ребрами в области солнечного сплетения. Такое неприятное открытие вызывает десятки вопросов, особо мнительные больные считают, что у них образовалось злокачественное новообразование.
Врачи выделяют разные причины, влияющие на формирование уплотнения. Это может быть липома, воспаление мечевидного отростка, грыжи. При появлении шишки не стоит впадать в панику и начинать самостоятельное лечение.
Обратитесь к врачу, он выяснит, что это за новообразование и назначит соответствующую терапию.
Немного анатомии
Солнечное сплетение – область между ребрами, в области грудной клетки. В этом центре сосредоточены крупные нервные центры. Они передают информацию между внутренними органами и центральной нервной системой.
Уплотнение между ребрами говорит о том, что в организме происходят патологические изменения и необходимо комплексное исследование. Больным стоит обратить внимание на физиологические особенности шишки: болит она или не вызывает неприятных ощущений. Есть чувствуется боль, то каков ее характер (ноющий, резкий, колющий и т.п.). Ответы на эти вопросы помогут врачу установить точный диагноз.
В сети и на форумах можно встретить много фото уплотнений в районе солнечного сплетения. Но не стоит самостоятельно ставить диагноз. Даже врач помимо визуального осмотра проводит необходимые биохимические исследования.
Общая информация
Солнечное сплетение является центром, в котором сосредотачиваются самые крупные и основные нервные клетки человеческого организма. Эти нервные клетки служат коммуникационным средством между органами и центральной нервной системой. При возникновении болевых признаков или уплотнения нарушается работа организма. В таком случае следует как можно скорее обратиться к врачу и провести комплексную диагностику.
Шишка в области солнечного сплетения может указывать на ряд патологических процессов, которые происходят во внутренних органах. Перед консультацией у специалиста следует самостоятельно уяснить характер образования и болей. В первую очередь необходимо выяснить, не доставляет ли шишка дискомфорта при прикосновении. Следует обратить внимание, не вызывает ли уплотнение тяжести, и если ответ положительный, то уточнить, с какой именно стороны. Для себя важно понять, нет ли боли при физической активности, ходьбе. Необходимо исследовать характер болевых ощущений: режущие, ноющие или колющие боли беспокоят. Важно зафиксировать размеры шишки: не меняются ли они на протяжении дня? Получив ответ на эти вопросы, доктор сможет выяснить, что беспокоит больного, и скорее определить диагноз.
Общие причины формирования шишек
В хирургии выделяется несколько основных причин, влияющих на появление шариков между ребрами.
К ним относятся следующие:
- грыжи – в районе солнечного сплетения они бывают двух видов, это диафрагмальная грыжа и грыжа передней брюшной стенки;
- липома или жировик;
- воспаление мечевидного отростка;
- повышенные физические нагрузки, которые приходятся на верхнюю часть туловища, чаще всего этот фактор встречается у мужчин;
- резкие изменения состояния организма, среди них может быть беременность, длительная болезнь, из-за которой пришлось соблюдать постельный режим, резкая значительная потеря веса.
Если шишка появилась у ребенка, то стоит обратиться к педиатру. Он выпишет направление к детскому хирургу.
Методы терапии
Чтобы шишка в районе солнечного сплетения не осложнялась, нужно выявлять причину и устранять ее. Тактика лечения зависит от того, какая патология обнаружена:
- Грыжу удаляют хирургическим путем, консервативные методики здесь неэффективны. Для операции используется метод ушивания или протезирования с биосовместимой сеткой для поддержки брюшины.
- При липоме также проводят операцию, в ходе которой врач иссекает ткани, извлекает капсулу образования, а затем зашивает отверстие. После хирургии липомы не рецидивируют.
- При диафрагмальной грыже также требуется внутренняя полостная операция, при которой на животе делают надрез. Не менее распространена лапароскопия.
- При воспалении мечевидного отростка используются медикаменты, которые снимают признаки. Также требуется выяснить причину нарушения и начать лечить ее.
- Лечение злокачественных новообразований проводят с привлечением комплексных методов: хирургия, химиотерапия, лучевое лечение, гормонотерапия и долгий курс реабилитации.
Во время беременности возможна только консервативная терапия с использованием безвредных средств. Только после рождения ребенка врач может назначить серьезную операцию.
Лечение шишки в области солнечного сплетения невозможно без участия доктора. Если пытаться избавиться только от симптомов, можно ухудшить самочувствие и спровоцировать осложнения.
Что такое липома
Это доброкачественная опухоль, она состоит из жировых клеток. На ощупь мягкая и безболезненная припухлость. Редко достигает больших размеров, легко передвигается при пальпации. Липома практически не вызывает дискомфорт, скорее, он носит лишь психологический характер.
Жировики обычно появляются в результате травм, ушибов или сильных физических нагрузок. При резком и сильном ударе может лопнуть, что вызовет инфицирование окружающих мягких тканей.
Также причины появления жировиков – сахарный диабет, патологии печени, желчного пузыря и других внутренних органов. Липому удаляют только хирургическим способом, операция несложная, проводится под местным наркозом и в любой поликлинике.
Клиническая картина
При выявлении причины патологии обращают внимание на размер образования и его локализацию
Чтобы заподозрить происхождение патологических образований обращают внимание на особенности их формирования, а также дополнительные симптомы:
- Размер образования – крупные шишки имеют место при доброкачественных опухолях.
- Локализация опухоли.
- Наличие воспалительных изменений, к которым относятся покраснение кожи, припухлость, боль.
- Выраженность дискомфорта – интенсивная боль указывает на злокачественное происхождение опухоли.
- Развитие общей интоксикации.
Почему воспаляется мечевидный отросток
Этот хрящ есть у каждого человека, независимо от пола. Находится посередине ребер, у него продолговатая форма. Если мечевидный отросток воспалился, то между ребрами образуется шишка в области солнечного сплетения.
Шишка ощущается при пальпации. На ощупь – плотная и доставляет болезненные ощущения. При ее появлении человеку становится некомфортно или даже больно спать на животе.
Может появиться из-за болезней сердца, желудка, желчного пузыря или других внутренних органов.
Грыжи
Диафрагмальная грыжа возникает в тех случаях, если желудок или кишечная петля немного смещаются с места и попадают в область за грудной клеткой. Твердое уплотнение появляется в районе пищеводного отверстия.
Грыжа диафрагмы возникает в следующих ситуациях:
- ослабления тонуса мышц диафрагмы, обычно эта ситуация наблюдается в пожилом возрасте после длительного постельного режима;
- осложнение после хирургического вмешательства;
- повышенное давление в брюшной полости (обычно развивается в результате беременности);
- высокая эластичность связок диафрагмы.
Шарик между ребер может возникнуть и в результате грыжи передней брюшной стенки. Это состояние, при котором какой-либо из внутренних органов выпячивается наружу.
Зачастую возникает из-за сильного внутреннего давления, больших физических нагрузок или беременности. Любой вид грыжи лечится хирургическим путем. Вид операции уже определяет врач, исходя из общего состояния пациента.
Диагностика
Появление шишки в межреберной зоне может быть связано с различными причинами. Поэтому выбор метода диагностики будет зависеть от предполагаемого заболевания. Чаще всего врачи назначают следующие обследования:
- рентген ребер и грудной клетки;
- биопсию (при липомах);
- УЗИ диафрагмы и брюшной полости;
- МРТ и КТ диафрагмальной области.
К какому врачу необходимо обращаться? Как мы выяснили, такие шишки могут быть признаком разных заболеваний. Поэтому нужно записаться на первичный прием к терапевту. А затем врач общей практики даст направление к гастроэнтерологу, хирургу или травматологу, в зависимости от характера патологии.
Другие причины шишек
- беременность – в этот период происходят резкие перемены в организме женщины, это не только гормональные всплески, но и набор массы тела. В третьем триместре живот становится большим, матка давит на внутренние органы. Это вызывает их выпирание. Также у женщин в положении может воспалиться мечевидный отросток. Зачастую женщины жалуются на дополнительные симптомы, среди них может быть изжога, частая отрыжка, жжение или зуд под кожей в районе ребер.
- Увеличение веса тела – лишняя масса – это дополнительная нагрузка на организм. Ненужные килограммы давят на внутренние органы, это может вызвать появление уплотнений.
- Травмы и ушибы – это также может привести к появлению мягких уплотнений и шариков спереди груди, справа и слева на ребрах.
Так-же может появится шишка на копчике, уплотнения на бедре под кожей и уплотнение под кожей на спине в области позвоночника.
Лечение шишек
При обнаружении шариков в районе солнечного сплетения, между грудными мышцами, стоит обратиться за помощью к хирургу.
- При липоме врач надрезает кожу над новообразованием, очищает рану и извлекает капсулу. Затем место обеззараживается, а края ранки зашиваются. После этого процесса липома больше никогда не появится. Но процесс реабилитации достаточно продолжителен.
- При диафрагмальной и других видах грыжи больному также делают операцию. В этом случае может быть полостная операция. То есть делается крупный надрез на животе. Или проводится лапароскопия. При ней врачи делают маленький надрез и с помощью эндоскопа проводят хирургическое вмешательство.
- При воспаленном мечевидном отростке стоит выяснить причину, из-за которой произошло воспаление. Исходя из этого, доктор назначает терапию.
Будущим мамам противопоказаны хирургические вмешательства, лечение проводится консервативным путем (снимаются неприятные симптомы заболевания). А после рождения ребенка и окончания лактации можно будет проводить операцию.
Виды патологий
При разрастании костной ткани в определенной области появляется шишка. Она может быть из различной костной ткани – остеокластов или остеобластов. В зависимости от вида клеток и ставится диагноз. В детском возрасте шишка может быть в результате перенесенного рахита. Недостаток витаминов, особенно витамина Д3 влияет на состояние костной ткани.
Во взрослом возрасте у людей шишки могут возникать как последствия перенесенного рахита в детстве. При переломах ребер или их физических повреждений происходит заполнение пустоты фиброзной тканью, которая не такая плотная и при надавливании на шишку может смещаться. Поэтому при любых травмах, даже незначительных лучше обратиться за помощью к травматологу.
Занесенная инфекция после перелома ребер может стать причиной возникновения шишки. Этот процесс называется гидраденитом, внутри шишки может развиться гнойный абсцесс, которые требует обязательного лечения. А при увеличении своих размеров абсцесс может расплавлять ткани около себя. Возникновение бугра под грудной клеткой является симптомом воспаления в ребрах.
Он может возникать из-за воспаления в надкостнице – периостит или воспалением в хрящевой ткани – перихондрит. Подобные шишки на ощупь болезненны, а при хроническом течении заболевания приобретают синий оттенок. Если шишка небольшая и при пальпации возникает боль, скорее всего это возникшая невринома, которая образовалась в межреберье. Она влияет на чувствительность вокруг себя, то есть может привести к ее потери по окружности грудной клетке.
Шишки в железе чаще отлично пальпируются, классифицируют по характеристикам уплотнения.
- Кистозные образования.
- Аденома, фиброма, фиброаденома.
- Липома.
- Жировой некроз.
- Лактостаз.
- Кальцинат.
- Тромбоз.
Часто образования менее сантиметра в диаметре остаются незамеченными при осмотре гинеколога. Рассмотрим каждый вид патологий более подробно.
Уплотнения различного рода, появляющиеся на строменных, железистых тканях и протоках, называют мастопатией, которая в свою очередь сильно различается по форме. Все виды мастопатии объединяет одно – они гормонозависимые и в 95% случаев являются полностью доброкачественными. Вызывает мастопатию преобладание гормона эстрогена при недостатке прогестерона. Одновременно может наблюдаться излишек гормона пролактина и повышенная секреция щитовидки.
- Киста неплохо диагностируется – это мягкое с четкими краями уплотнение, оно при пальпации неподвижно относительно железы. Большие кисты необходимо прокалывать, чтобы избавиться от жидкого содержимого. Маленькие кисты лечат консервативными методами.
- Фиброма более рыхлая при пальпации, но чувствуется уплотнение. Фиброма состоит из соединительных клеток, которые начали избыточно делится. Фиброма часто обнаруживается перед началом менструации, а на пятые сутки цикла пропадает. Чтобы избавиться от крупной фибромы, прибегают к антигормональным препаратам.
- Фиброаденома или аденома при прикосновении дает болезненные ощущения. Аденомы относятся к разновидности опухолевых образований, поэтому для их диагностики требуется биопсия, а большие размеры шишек требуют проведения операции. Крупные аденомы имеют склонность к перерождению в рак, но мелкие относительно безопасны, их лечат консервативно, чтобы избежать роста новообразования.
Разросшиеся жировые клетки формируют опухолеподобное уплотнение, которое называют липомой. Причины образования липом до сих пор не выяснены, это бывают гормональные патологии, несбалансированный рацион, инфекции, затянувшиеся воспаления. Когда жировая ткань начинает деление, то формируется липома.
Обычно липома в груди бывает у пациенток в климаксе, реже – у кормящих мам. Если новообразование не несет дискомфорта, то ее не удаляют. Операция назначается, если образование мешает в косметическом плане или нарушает отток молока. Липомы почти никогда не переходят в рак.
Эта патологии особенно заметна на фотографиях груди – видны нарушения гладкости кожного покрова, отеки и покрасневшие места. Лактостаз практически всегда бывает у кормящих мамочек, возникает он по причине закупорки молочных протоков. Образуется пробка, которая не позволяет молоко свободно выходить из железы, долька нагрубает, становясь похожей на шишку.
Для лактостаза характерно, что для обнаружения этой патологии достаточно обычного визуального осмотра, пальпация только подтверждает наличие шишки. Никакого лечения при лактостазе не проводится, нужно просто часто прикладывать грудничка к груди – это полезно самому малышу и его маме. Правильный режим кормления грудного ребенка гарантирует исчезновение шишек, возникших при лактостазе.
Подвижное и мяконькое уплотнение, обычно не связанное с кожей, вызвано отмиранием тканей и абсцессом (гниением) – это жировой некроз. Особенно неприятно, когда пострадавший участок находится возле соска, который втягивается. На маммографии некроз обычно путают с онкологией. Биопсию в этом случае провести не удается – в полученном образце нет тканей, только жидкость. Некроз часто развивается после травмы железы. Чтобы полностью исключить опасность перерождения, некроз принято удалять хирургическим путем.
Отложение солей кальция в груди вызывается разными причинами. Кальцинаты часто откалываются при передозировке витамином D, который обычно назначают при лечении переломов. Главная опасность кальцинатов в том, что это бывает предраковым состоянием. Обычно пациенты не ощущают никаких симптомов, свидетельствующих о кальцинатах в груди, но они хорошо заметны при проведении маммографии. Опаснее множественные мелкие кальцевидные образования. Более крупные, но одинокие скопление кальция считают менее склонными к перерождению в рак.
В специфическом лечении всех без исключения кальцинатов нет необходимости. При их обнаружении пациент ставится на учет и наблюдается на протяжении всей жизни, чтобы не пропустить возможное начало онкологии (такого может никогда не случиться). Главное, что необходимо для таких больных, это соблюдение правильной диеты, препятствующей дальнейшему накоплению избыточного кальция в организме.
Как любой другой орган, молочная железа пронизана множеством сосудов, которые иногда воспаляются – это заболевание носит название тромбофлебита. Опасность болезни в том, что движение крови в больном сосуде замедляется, может случиться его закупорка оторвавшимся тромбом. К тромбозу склонны люди с замедленным кровотоком, повышенной свертываемостью крови, аллергиями и нарушениями гормонального баланса.
При подозрении на тромбоз врач назначит анализ крови на свертываемость, дуплексное сканирование вен и сосудов груди. Лечится заболевание медикаментозно, а в запущенном случае и хирургически. В ходе операции под местным или общим наркозом пострадавший сосуд разрезается для удаления тромба. При правильном лечении полное излечение наступает за 3-6 недель.
Шипы на позвоночнике называются остеофитами или спондилофитами. Патологическое состояние приводит к дискомфорту и снижает качество жизни человека. Заболевание имеет код по МКБ-10 – М25.7.
Что такое остеофиты
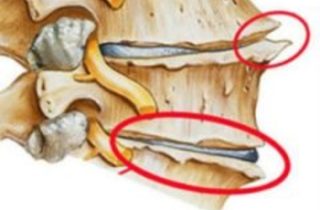
Термин остеофиты определяет патологическое состояние, которое характеризуется образованием заостренных костных наростов на поверхности позвонков с краевым расположением. Они формируются вследствие дегенеративно-дистрофических процессов в структурах опорно-двигательной системы. Патологические образования широко распространены. Они часто встречаются у мужчин и женщин старше 40 лет и относятся к симптомам развития остеохондроза. По мере прогрессирования патологического процесса происходит разрушение хрящевой ткани, уплощаются межпозвоночные диски, ущемляются спинномозговые корешки.
Современная классификация остеофитов позвоночника подразумевает разделение патологического процесса на виды по нескольким критериям. В зависимости от локализации изменений выделяют:
- наросты, локализующиеся спереди;
- боковые остеофиты;
- переднебоковые образования;
- задние остеофиты;
- заднебоковые костные наросты;
- шишка, появляющаяся на поперечных, остистых отростках позвонков;
- суставные наросты.
Форма остеофитов может отличаться. Нередко встречается клювовидный, шиповидный отросток. Образования располагаются в шее, грудном или поясничном, пояснично-крестцовом отделе позвоночного столба, из-за чего дискомфорт имеет соответствующую локализацию. Часто диагностируются остеофиты позвонков L5-L1 (поясница) и L4-S1 (поясница и верхний отдел крестца).
В зависимости от причины выделяют несколько видов патологического процесса:
- Массивные разрастания в результате прогрессирования различных доброкачественных или злокачественных новообразований хрящей или костной ткани. Они имеют форму козырька или шпоры.
- Дегенеративно-дистрофические процессы – нарушение питания в хрящевой ткани приводит к ее разрушению и повреждению с последующим формированием остеофитов. На фоне изменений часто изменяется анатомия позвонков и угол между ними.
- Периостальные остеофиты, которые еще называются экзофиты – наросты образуются на фоне острого или хронического воспалительного процесса надкостницы.
- Посттравматические костные наросты – развитие изменений провоцирует перенесенная травма, включая вывихи, подвывихи суставов позвоночника, растяжение или разрыв связок, открытый или закрытый перелом.
Современная классификация остеофитов дает возможность быстро установить диагноз заболевания, а также назначить эффективные терапевтические мероприятия.
Клиническая симптоматика зависит от локализации остеофитов. Если изменения локализуются по передней поверхности позвонков, их формирование сопровождается невыраженной клинической симптоматикой или ее отсутствием. Это связано с тем, что нет ущемления спинномозговых корешков. При задней или заднебоковой локализации нередко происходит механическое ущемление нервных волокон, что приводит к сильным болевым ощущениям. Дискомфорт практически не купируется при помощи противовоспалительных средств.
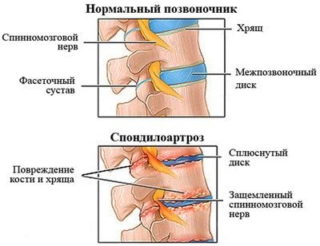
Если образования локализуются в шейном отделе позвоночника, появляются следующие клинические симптомы:
Образование костных наростов на переднем крае тел позвонков грудного отдела часто не сопровождается клиническими проявлениями. При ущемлении спинномозговых корешков отмечается онемение кожи в спине, которое отдает в бок. На поражение остеофитами позвонков поясничного отдела хребта указывает появление следующих симптомов:
- Болевые ощущения в области поясницы, которые имеют ноющий характер. Они усиливаются во время движения, при ходьбе, нередко отдают в ногу, ягодицу на стороне патологического процесса в позвоночнике.
- Появление покалывания, онемения, которое преимущественно локализуется на коже ног, ягодиц.
- Снижение мышечной силы в нижних конечностях, которое охватывает бедро и голень.
Выраженность клинических проявлений зависит от размеров, локализации и количества остеофитов. Прощупывание тканей в области измененного позвонка чувствительно и болезненно для пациента. Образования, которые располагаются по задней поверхности позвонков и приводят к ущемлению спинномозговых корешков могут вызывать сильную боль. Неприятные ощущения усиливаются во время движений, вдоха, выдоха. Они чаще бывают у взрослых людей.
Причины образования

Формирование остеофита – это полиэтиологический процесс, развитие которого могут провоцировать различные причинные факторы. К наиболее распространенным из них относятся:
- Врожденные или приобретенные аномалии межпозвоночных дисков, приводящие к нарушению метаболизма в хрящевой ткани. Нарушение формы свода стопы, называющееся плоскостопие, приводит к повышению нагрузки на позвонки, из-за чего могут образовываться остеофиты. При врожденной патологии наросты появляются у новорожденного ребенка.
- Наследственная предрасположенность, реализующаяся на генетическом уровне.
- Повышенные систематические статические и динамические нагрузки на позвоночник – проблемы с позвонками, включая остеофиты, нередко бывают у спортсменов, грузчиков.
Выяснение причин развития патологического процесса необходимо для выбора эффективных терапевтических и профилактических мероприятий.
Методы диагностики
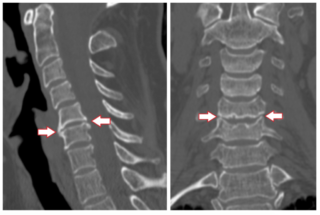
На основании клинических проявлений диагностировать наличие остеофитов невозможно, так как сходные признаки бывают при других патологических процессах. Для определения характера, локализации и выраженности изменений нужно делать обследования, которые включают методики визуализации структур позвоночника:
Для определения функционального состояния организма используется лабораторная диагностика. Она включает клинический анализ крови, мочи, коагулограмму, биохимические пробы.
На основании всех результатов проведенного объективного обследования пациента устанавливается диагноз и подбирается соответствующее лечение.
Лечение и профилактика

Лечение остеофитов поясничного и грудного отдела позвоночника комплексное. Бороться с болью, дискомфортом помогает консервативная терапия. Она включает применение препаратов нескольких групп:
- Нестероидные противовоспалительные средства помогают избавляться от боли, так как они уменьшают концентрацию простагландинов, отвечающих за воспаление.
- Хондропротекторы.
- Витамины группы В.
- Миорелаксанты.
Дополнительно остеофитоз можно лечить при помощи физиотерапевтических процедур, магнитотерапии, массажа, лечебной физкультуры, включающей гимнастику, специальные упражнения. Также может использоваться более активное воздействие на ткани поясницы, крестцового отдела хребта (позвонки Л1-Л4, S1-S4) в виде мануальной терапии. Методикой хорошо владеет врач Антон Епифанов, который в комбинации с лекарствами дает избавление от дискомфорта. После курса лечения у него большинство пациентов оставляют положительные отзывы.
Нередко применяются народные средства в виде лекарственных растений. При этом предварительно требуется консультация врача.
Чтобы полностью вылечить болезнь, требуется хирургическое вмешательство. В первую очередь нужно убирать образования, которые сдавливают спинномозговые корешки. Удаление осуществляется малоинвазивным лапароскопическим способом с применением лазера. В послеоперационный период назначаются перевязки, антибиотики, включая линкомицин, для профилактики опасных осложнений. Через несколько дней можно удалять швы.
При наличии противопоказаний можно жить без операции. Обязательно периодически нужно лечиться консервативно для замедления прогрессирование патологии. Отсутствие лечения может нести опасность, так как развиваются необратимые изменения. В этом случае прогноз в отношении качества жизни неблагоприятный.
Читайте также:


