Шишка на кости в глазнице
а) Репаративная гранулема. Репаративная гранулема и аневризматическая костная киста входят в группу реактивных гигантоклеточных новообразований; их гистологическая дифференциальная диагностика может вызывать затруднения.
Репаративные гранулемы (также известные как гигантоклеточные гранулемы) встречаются редко. Они развиваются у пациентов в первом или втором десятилетии жизни и поражают нижнюю и верхнюю челюсти и фаланги. Поражение может распространяться на верхнюю челюсть, решетчатую и клиновидную кости, вовлекая в процесс глазницу и вызывая экзофтальм.
В случае кровоизлияния в новообразование болезнь манифестирует молниеносно. Гистологически наблюдается веретеноклеточная строма с большим количеством геморрагического содержимого и гемосидерина. В строме выявляются остеобластные гигантские клетки, на границе новообразования может формироваться новая костная ткань.
Течение болезни обычно доброкачественное. Выполняется кюретаж; заживление происходит путем формирования новой костной ткани. Повторный кюретаж может не понадобиться, в случае рецидива выполняется резекция краев кости. Необходимость в лучевой терапии возникает редко.
б) Аневризматическая костная киста глазницы. Это нечасто встречающееся новообразование обычно развивается в метафизах длинных костей или в позвоночнике, часто его появлению предшествует нетяжелая травма. Кости черепа поражаются менее чем в 1% случаев; около четверти из этих поражений развивается в глазнице. Это доброкачественное новообразование, которое обычно отличается от репаративной гранулемы наличием крупных заполненных кровью каналов, выстланных многоядерными гигантскими клетками и фибробластами.
Однако встречаются и солидные опухоли, что затрудняет дифференцировку. Могут сочетаться оба варианта строения опухоли.
Аневризматические костные кисты глазницы периодически описывались в литературе. Большинство из них манифестирует во втором десятилетии жизни; соотношение мужчины/женщины составляет 3:5. Анамнез обычно короткий, менее трех месяцев, клинические проявления включают в себя экзофтальм, двоение, офтальмоплегию, птоз, головные боли, снижение зрительных функций вследствие компрессии зрительного нерва, заложенность носа, носовые кровотечения и слезотечение.
Чаще всего поражается верхняя стенка глазницы, при этом постепенно нарастает односторонний экзофтальм и смещение глазного яблока книзу. Также опухоль может поражать медиальную и латеральную стенки глазницы. Как и при репаративных гранулемах может случаться кровоизлияние в ткань новообразования, это вызывает внезапное развитие клинических проявления, характерных для объемного процесса, иногда у маленьких детей симулирующих злокачественную опухоль глазницы. Крупные кисты, проникающие в полость черепа, могут вызывать повышение внутричерепного давления, отек диска и сдавление зрительного нерва.
При обычной рентгенографии и КТ определяется неправильной формы расширение с деструкцией кости, ограниченное тонкой костной оболочкой. Может отмечаться неравномерное контрастирование опухоли или ее оболочки. При МРТ или ультразвуковом исследовании могут выявляться множественные кровоизлияния и уровни жидкость-жидкость.
При лечении методом выбора является хирургическое иссечение или кюретаж с пластикой аутогенной костной стружкой и исследованием замороженных срезов. При наличии показаний может выполняться пластика стенки глазницы пластиной или черепно-лицевая реконструкция. Прогноз хороший, несмотря на высокую частоту рецидивов в 66%, обычно рецидив развивается в течение двух лет после лечения. Также применяются криотерапия и лучевое лечение, хотя последнее чревато впоследствии развитием остеосаркомы.
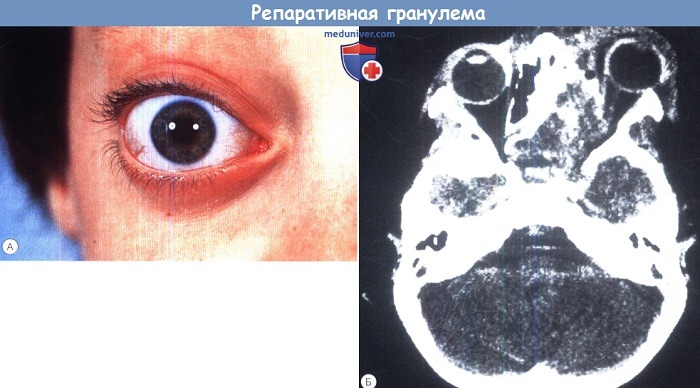
У этого 10-летнего мальчика в течение месяца наблюдался прогрессирующий экзофтальм и латеральное смещение глазного яблока. Отмечалось постепенное ухудшение зрения.
После интраназальной биопсии диагностирована репаративная гранулема, выполнены латеральная ринотомия и иссечение новообразования через решетчатые и верхнечелюстную пазухи. 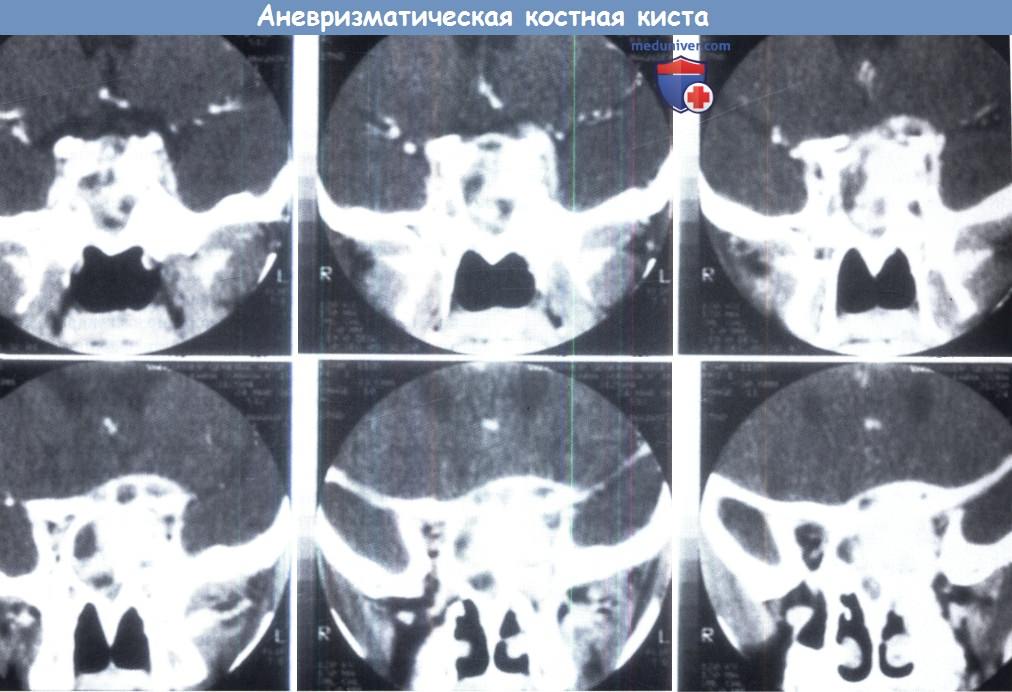
У этой 12-летней девочки было выявлено постепенное ухудшение зрения.
При КТ выявлено обнаружено образование клиновидной и решетчатой костей.
При интраназальной биопсии диагностирована аневризматическая костная киста, выполнена кранио-орбитотомия.
Согласно выработанной клиницистами, рентгенологами и патологоанатомами классификации, в костях может развиваться периостальная фибросаркома, остеогенная саркома, опухоль Юинга, миелома и хлорома.
Саркомы (остеогенная и периостальная фибросаркома). Периостальная фибросаркома исходит из наружного слоя надкостницы. Она обычно растет в сторону мягких тканей глазницы, вследствие чего костная стенка глазницы в большинстве случаев остается совершенно неизмененной.
И. И. Меркулов на основании своих исследований пришел к выводу, что периостальную фибросаркому, имеющую почти одинаковую клиническую картину с фибросаркомами, следует включить в группу фибросарком глазницы, которые развиваются также из фасций, сухожилий, мышечных влагалищ.
При рентгенологическом исследовании обнаружить опухоль не удается. На мягких снимках нередко проецируется тень опухоли, контуры которой нечеткие.
Периостальная фибросаркома иногда по местонахождению образует углубление в стенке глазницы; поверхность ее ровная и гладкая.
Большинство авторов (С. А. Рейнберг, И. И. Меркулов. М. М. Балтин и др.) отмечают, что на основании рентгенологической картины поставить диагноз периостальной фибросаркомы бывает трудно.
Остеогенная саркома относится к злокачественным опухолям и часто дает метастазы в легкие. В костных стенках глазницы встречается редко.
Образуется остеогенная саркома атипически из периоста, эндоста или костного мозга. По гистологическому строению она схожа с опухолями соединительнотканного происхождения. И. И. Меркулов указывает, что все клеточные элементы, составляющие остеогенную саркому, следует рассматривать как малодифференцируемые ранние формы костных клеток. Наряду с ними в остеогенных саркомах имеется и новообразованная костная ткань, более или менее атипическая, являющаяся результатом продуцирования опухолевой паренхимы. Остеоидная ткань, которая образуется в результате продуцирования опухолевой паренхимы, не всегда развивается до более или менее законченных форм костной ткани путем петрификации.
С. А. Рейнберг указывает, что как клинически, так и рентгенологически почти не удается установить, из какого отдела кости исходит опухоль. Это представляется особенно трудным, когда исследуются костные стенки глазницы, в которых костный мозг и губчатое вещество очень мало развиты. Вследствие этого автор считает правильным рассматривать остеогенные саркомы с точки зрения тех изменений, которые происходят в самой кости.
Остеогенные саркомы могут протекать по остеопластическому, остеобластическому или смешанному типу.
Первый тип сарком наблюдается в основном при центральном расположении опухоли в кости. При этом на рентгенограммах обнаруживаются различной величины дефекты кости с изъеденными краями.
Для второй формы остеогенной саркомы характерным является периферическое расположение опухоли в кости. Рентгенологически определяются более или менее интенсивные тени с нерезкими контурами.
При третьей форме, т. е. смешанной, на рентгенограммах определяются как элементы деструкции кости, так и проявления остеогенной пролиферации.
При остеопластическом типе рентгенологическая картина напоминает ту, которая может наблюдаться и при других опухолях глазницы, а также при туберкулезе, вследствие чего дифференциальная диагностика затруднительна. Вместе с тем проводить дифференциальную диагностику с доброкачественными костными опухолями значительно легче, так как при остеомах и остеохондромах тень на рентгенограммах будет более интенсивной. Кроме того, первично эти опухоли развиваются в придаточных пазухах, откуда в дальнейшем прорастают в глазницу.
Болезнь Рустицкого (миелома, миеломатоз). Болезнь Рустицкого - редко встречающееся заболевание, при котором поражается костный мозг. Эта болезнь была впервые описана О. А. Рустицким в 1873 г.
До сих пор вопросы этиологии и патогенеза данного заболевания окончательно не разрешены.
Миеломой поражаются плоские и короткие кости, преимущественно те, которые содержат большое количество красного мозга (кости свода черепа, ребра, кости позвоночников и др.). Следует отметить, что костные стенки глазницы при этом не страдают.
Характерным для данного заболевания является появление опухолевых узлов в костном мозгу, которые, разрастаясь, вызывают разрушение костной ткани.
Различают солитарную и множественную форму миеломатоза. Некоторые авторы (А. И. Абрикосов, Г. А. Алексеев, М. И. Аренкин и П. И. Козлов) выделяют еще и диффузную форму. Очень редко имеет место появление одного опухолевого узла. Значительно чаще образуется несколько узлов, причем, по мнению А. И. Абрикосова, они поражают одновременно несколько костей (миеломатоз) и каждый узел является самостоятельным новообразованием. Для миеломатоза характерным является множественная очаговая деструкция костей. Мягкие ткани соответственно местам поражения кости обычно не страдают, поэтому опухоли не пальпируются.
Обычно эта болезнь выявляется в пожилом возрасте. Больные жалуются на общую слабость, быструю утомляемость, боли в костях, которые по ночам успокаиваются. Одним из характерных признаков миеломатоза является субфибрилитет со скачками температуры до 38°. Столь же характерным симптомом является ускоренная РОЭ, моноцитоз. При этом заболевании в некоторых случаях наблюдаются патологические переломы ребер. При поражении нескольких костей скелета может наблюдаться анемия.
Для диагностики данного заболевания первостепенное значение приобретают данные рентгенологического исследования. При этом наблюдаются одиночные или множественные, округлой формы дефекты различной величины, с резкими границами, без склеротических явлений.
По мнению В. С. Майковой-Строгановой и Д. Г. Рохлина, наиболее часто встречается множественная очаговая форма деструкции костей. Следует отметить, что в костях черепа превалирует очаговый процесс. Более редко встречается диффузная форма, при которой чаще поражаются позвонки, тазовые кости и ребра.
Для более точной диагностики миеломатоза пользуются исследованием пунктата, который берется из грудины или гребешка подвздошной кости. Характерным для миеломатоза является наличие в пунктате атипичных плазматических клеток и белковых телец Бенс-Джонса.
За последние годы в Государственном научно-исследовательском институте глазных болезней имени Гельмгольца было 3 больных миеломой. Приводим историю болезни одной из них.
Больная М., 53 лет, поступила с жалобами на плохую память, частые головные боли, общую слабость, вялость. За последние годы отмечает ухудшение зрения. Больная низкого роста, правильного телосложения, астеничного типа, кожные покровы и видимые слизистые оболочки бледны. На вопросы отвечает вяло.
Оба глаза. Слабо выраженный птоз. Движения глазного яблока ограничены кверху. Передний отрезок без особенностей. Сосок зрительного нерва розовый, границы его четкие. Рефлекс по ходу артерий усилен. Периферия, макулярная область не изменены. Острота зрения обоих глаз 0,1. Поле зрения концентрически сужено до 10°.
Общий клинический анализ крови. Эр. 4100000, НЬ 70%, л. 5000, э. 8%, п. 4%, с. 44%, лимф. 38%, мон. 6%. РОЭ 35 мм в час.
Данные рентгенологического исследования. Череп обычной величины и формы, признаков повышения внутричерепного давления не определяется. В костях свода черепа проецируется много участков разрежения, различной величины (больше мелких), почти правильной круглой формы, с нечеткими краями (рис. 94). Турецкое седло обычных размеров, передние клиновидные отростки несколько вытянуты, спинка и задние клиновидные отростки вследствие значительной их пневматизации недостаточно хорошо контурируются.
Деструктивных изменений в области турецкого седла нет. В тазовых костях и ребрах определяются мелкие участки разрежения, округлых очертаний, с ровными краями.
На основании рентгенологической и клинической картины был поставлен диагноз болезни Рустицкого.
Мужчины поражаются чаще женщин, в основном болеют дети до 10 лет (редко до 20 лет). Этиологическим моментом данного заболевания в большинстве случаев является травма. Страдают в основном длинные трубчатые кости, нередко отмечаются метастазы в кости черепа и стенки глазниц, под кожу и во внутренние органы.
Характерными клиническими симптомами являются боли в пораженной кости, которые постепенно нарастают и усиливаются по ночам, повышение температуры, воспалительные явления кожных покровов в области поражения, лейкоцитоз, нередко малокровие.
Для диагностики опухоли Юинга большое значение имеют данные рентгенологического исследования. При этом на рентгенограммах обнаруживаются деструктивные изменения в длинных трубчатых костях. Поражается весь диафиз. Образуемые опухолевые узлы локализуются в костномозговой полости и в более широких гаверсовых каналах. Диафиз пораженной кости заметно более или менее равномерно утолщается. С. А. Рейнберг указывает, что при быстром росте опухоли надкостничная реакция слабо выражена, преобладают деструктивные изменения, развиваются дефекты, а наслоения на поверхности коркового вещества не бывает, при более медленном росте опухоли, наоборот, наблюдаются очаги реактивного остеосклероза. При этом отмечается мелкоочаговый пятнистый рисунок кости, который хорошо виден при поражении губчатой ткани. Встречаются деструктивные изменения в костях черепа и глазницы, но они мало характерны.
Исходя из изложенного выше, становится понятным, насколько важно при этом заболевании исследовать не только череп, его лицевую и мозговую части, но и другие кости скелета.
Формирование клеток физиологических тканей подвержено разнообразным нарушениям, в результате чего образуются опухоли. Они могут быть доброкачественными и злокачественными. Первый вид обычно никак не отражается на работе других систем и органов. Одним из таких новообразований является остеома лобной кости.
Что такое остеома?
Остеома – это доброкачественное новообразование скелета, продуцирующее костную ткань. Растет крайне медленно и никогда не перерождается в злокачественную опухоль. Располагается чаще всего на костях черепа и лицевом скелете, плечевых, бедренных костях, а также на концевых фалангах больших пальцев стоп.
Какие бывают остеомы:
- твердые;
- губчатые;
- мозговидные.
Согласно другой классификации, различают два вида остеом:
- гиперпластические – развивающиеся из костной ткани;
- гетеропластические – развивающиеся из соединительной ткани.
Как правило, остеому легко обнаружить на каком-либо участке черепа, хотя она может располагаться и внутри кости. На черепе остеомы размещаются преимущественно в затылочной, лобной костях либо в стенках верхнечелюстных пауз. В области головы обычно возникают новообразования из твердой костной ткани. А в трубчатых костях локализуются опухоли, происходящие из губчатого вещества.
Если остеома располагается на внешнем участке кости, то она обнаруживается как плотное неподвижное образование с гладкой блестящей поверхностью. В этом случае опухоль является лишь косметическим дефектом без болевого синдрома. При надавливании пальцами неприятных ощущений также не возникает.
Остеома, растущая на внутренних стенках черепного свода, может беспокоить следующими проявлениями:
- головные боли;
- судорожные припадки;
- нарушение памяти;
- высокое внутричерепное давление.
Если внутреннее образование проросло в область глазницы, то первым делом проявляется глазная симптоматика. Например, глазное яблоко может смещаться в сторону, выпячиваться, становиться менее подвижным. В случаях когда опухоль закрывает носослезный канал, слезный мешок может воспалиться.

Чаще всего остеомы диагностируют путем МРТ головы или рентгенологического исследования. На снимке можно заметить затемнение и четкие границы новообразования. Опытный специалист определит размеры остеомы и ее соотношение с другими областями черепа. Рентген обязательно делается в двух проекциях.
Для того чтобы уточнить диагноз при остеомах придаточных пазух носа и внутренних поверхностей черепных костей, прибегают к компьютерной томографии.
Опухоль зачастую локализуется в лобной пазухе. Врач может заподозрить такую остеому, если пациент постоянно испытывает головную боль в области одной из лобных пазух, у него изменился тембр голоса или нарушилось зрение на одном глазу.
Получить бесплатную консультацию
Консультация ни к чему Вас не обязывает
Лечение: хирургическое удаление опухоли
Остеомы лечатся только хирургическим путем. Операция показана при наличии ярко выраженных косметических дефектов либо при компрессии окружающих анатомических структур, вызванной остеомой.
Удалением опухоли занимается хирург-онколог. Если опухоль небольшая и не сдавливает при этом соседние анатомические образования, с оперативным вмешательством не спешат. В это время пациенту желательно наблюдаться у врача, регулярно проходить томографию или рентгенологическое исследование черепа. Также стоит проконсультироваться с нейрохирургом.
Если же остеома проявляется глазной симптоматикой, неврологическими признаками, чувством распирания, повышением давления, частыми и интенсивными головными болями, опухоль удаляют.
Чем меньше образование, тем меньше проблем принесет хирургическое вмешательство. Небольшие новообразования удаляют эндоскопическим методом. Они фрагментируются под наркозом и удаляются по частям. Крупные опухоли могут потребовать трепанации кости черепа с обязательным удалением пластины здоровой кости, прилежащей к остеоме. Этот костный участок затем замещается титановой пластиной.
После удаления остеомы, как и после любой операции, пациенту необходим реабилитационный период. Сначала реабилитация проходит в хирургическом стационаре, где принимаются меры по предотвращению вторичной инфекции и ускорению процессов регенерации тканей. Следующий этап предполагает организацию правильного режима работы и отдыха, назначение специальной кальциевой диеты.
При остеоме лобной кости важно не допустить появления простудных заболеваний, хотя бы в первые полгода после операции.
Некоторые советуют применять сок чистотела. Растение собирают в мае, во время его цветения, так как в эту пору оно наиболее полезно. Чистотел измельчают на мясорубке, отжимают сок и переливают его в банку. Средство должно бродить под закрытой крышкой в течение полумесяца. Затем полученным соком смазывают место опухоли, а также употребляют внутрь ежедневно по несколько капель.
Как бы там ни было, не стоит заниматься самолечением во избежание возможных осложнений. При обнаружении первых симптомов остеомы лобной кости нужно обратиться к врачу, пройти диагностику, а затем уже принимать решение о способе лечения.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование головы в нашем центре
Проблема шишки под глазом достаточно распространена. С таким симптомом сталкивалось большое количество людей. Иногда шишка может быть косметическим дефектом, не вызывая дискомфортных ощущений. В других же случаях она вызывает покраснение, боль, может возникать гнойное воспаление. Лечение зависит от причин, по которым появилось данное образование. Размер шишки может изменяться от нескольких миллиметров до 3 см.
Причины возникновения
Шишку под глазом может спровоцировать большое количество причин. Есть и провоцирующие факторы подобного проявления, основными из них будут: пожилой возраст, офтальмологические проблемы, нарушенный гормональный фон, неправильная работа сальных желез, некачественная косметика, несоблюдение личной гигиены, аллергия на линзы, стресс, холецистит, гастрит, авитаминоз, слабый иммунитет, различные инфекционные и вирусные заболевания.
Вышеописанные факторы могут быть причиной серьезных проблем с глазами, которые и сопровождаются появлением шишки.

Виды образований
Шишка под глазом при различных заболеваниях выглядит одинаково, однако провоцирующие причины разные. Как правило, образование находится под кожей. Над ней возвышается лишь небольшая часть шишки. Рассмотрим то, какие образования могут встречаться.
Нужно помнить, что при появлении любой шишки следует обратиться к врачу. Это связано с тем, что она может вызывать серьезные осложнения, которые будет сложно исправить.

Папиллома
Имеет шероховатую поверхность. Такая шишка под глазом может напоминать бородавку. Появляется не только на веке или под ним, а также и на других участках тела. Болевой синдром отсутствует. Дискомфорт приносит лишь косметический дефект.
Фурункул
Такая шишка под верхним веком глаза довольно распространена. Воспаление вызывается в случае проблемного функционирования сальных желез или же других тканей. Это уплотнение отличается тем, что после его удаления остается рубец. Лечить самостоятельно данное заболевание либо же пытаться выдавить фурункул запрещено. Это может закончиться серьезной проблемой, в том числе и заражением крови.
Ксантелазма
Данная шишка под кожей (под глазом) больше напоминает плоскую бляшку. Она желтого оттенка. Появляется чаще всего при сахарном диабете или же гиперхолестеринемии. К причинам образования шишки также относят проблемы с липидным обменом. Самостоятельно шишка не рассосется, поэтому следует при ее появлении обращаться к врачу.
Милиум
Подобная шишка под веком глаза причиняет большое количество дискомфорта. На начальной стадии симптоматика отсутствует, но при прогрессировании появляются неприятные ощущения. Диаметр шишки не больше 5 мм. Специалисты называют милиум белыми угрями. Это обусловлено их патогенезом и самой структурой.
Халязион
Ячмень
Такая шишка под глазом у ребенка и взрослого появляется достаточно часто. При созревании ячменя появляется боль, иногда глаз сильно отекает. При отсутствии дополнительных болезней проходит самостоятельно за пять дней. Причиной считается закупорка сальных желез, которая вызвала воспаление. Существует внутренний и внешний ячмень. Отличие состоит в том, какая именно железа воспалилась. При внутреннем ячмене проблема кроется в мейбомиевой железе, при внешней – в сальной.
Симптоматика
Нужно отметить то, что шишка под глазом у ребенка и у взрослого проявляется одинаково. На первых порах внешние симптомы отсутствуют. Появляется зуд или же покраснение кожи. Через несколько дней шишка увеличится в размере, поэтому больной начнет чувствовать инородное тело на веке. Боль чувствуется больше всего при моргании, когда образование давит на роговицу. При прогрессировании проблемы шишка все больше увеличивается, воспаление переходит на конъюнктиву. У больного могут начаться проблемы со зрением – все будет размытым. При некоторых заболеваниях в шишке скапливается гной, который выходит через свищ. Иногда содержимое остается в уголках глаз. Если у больного образовался гной, то нужно подобрать более эффективное лечение, так как это может привести к развитию более тяжелых инфекций.
Диагностика

Процедуры для лечения
Итак, как убрать шишку под глазом? Нужно обязательно выполнять все рекомендации врача. Терапия будет включать в себя некоторые методы из списка ниже:
Терапия
Если пациент обратился на ранних порах воспаления, то специалист пропишет дезинфицирующие средства или же капли. Это не даст инфекции распространиться дальше. Специалисты советуют использовать гелий-неоновый лазер. Его действие направлено на рассасывание гноя. Если шишка после терапии разрывается, то этот результат считается положительным.
Если у пациента хроническая проблема, то врачи назначают кортикостероидные медикаменты. В шишку вводится препарат при помощи шприца. Такая терапия проводится в течение двух недель.
Иногда специалисты прибегают к проведению операции. Однако такой метод используется в том случае, когда медикаменты не дают никакого результата. Большинство пациентов опасаются операций, проводимых на глазах или на веках, однако на данный момент существует большое количество процедур, которые позволяют делать минимальные разрезы или вовсе исключают их. Речь идет о лазерных технологиях. Благодаря ним пациенту наносится минимальное количество травм. Врачи уверяют, что такой метод устранения проблемы не вызывает рецидива в 95 % случаев.
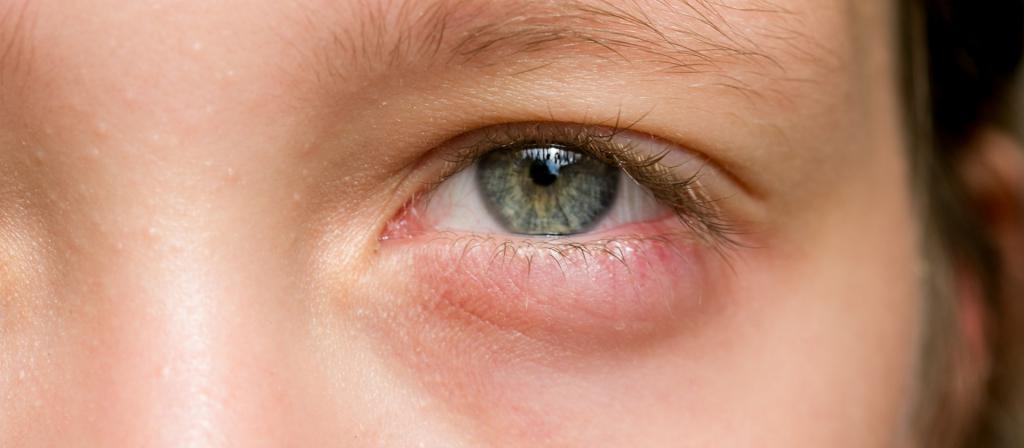
Профилактические меры
Если человек не хочет, чтобы под глазом появилась шишка, нужно соблюдать профилактические меры. Благодаря им можно избежать появления ячменя и других проблем. Нужно обязательно соблюдать личную гигиену. Глаза трогать ни в коем случае нельзя, особенно грязными руками. Перед приемом пищи следует мыть руки, чтобы в организме не появилась инфекция. Если на веках появляется раздражение, нужно сразу же делать компресс. Он позволит снять воспаление и не даст распространиться ему. Если у больного есть лишний вес, то лучше избавиться от него. Нужно придерживаться правил правильного питания.
Специалисты советуют особое внимание уделять своей иммунной системе. Ее следует укреплять. Если иммунитет будет в норме, то у человека не будет никаких заболеваний, которые вызывают образование шишек на глазу. Все эти несложные правила способны защитить организм от инфекций.
Что делать при ударе?
После удара шишка под глазом – обычное явление. Что делать? Необходимо воспользоваться льдом, порошком или же гелем "Бадяги". Можно воспользоваться сырым картофелем. Что-то одно следует намазать или приложить к больному глазу. Это поможет снять отечность. Если кожа повреждена, то компрессы и рассасывающие мази использовать запрещено.
Уменьшить размер шишки и убрать отечность помогут и другие варианты. Необходимо меньше пить воды во второй половине дня, особенно на ночь. Ложиться спать следует на здоровую сторону лица. Это связано с тем, что при контакте с подушкой кожа нагревается. Это спровоцирует увеличение шишки. Разрешается принимать антигистаминные медикаменты, однако перед этим нужно проконсультироваться с врачом.
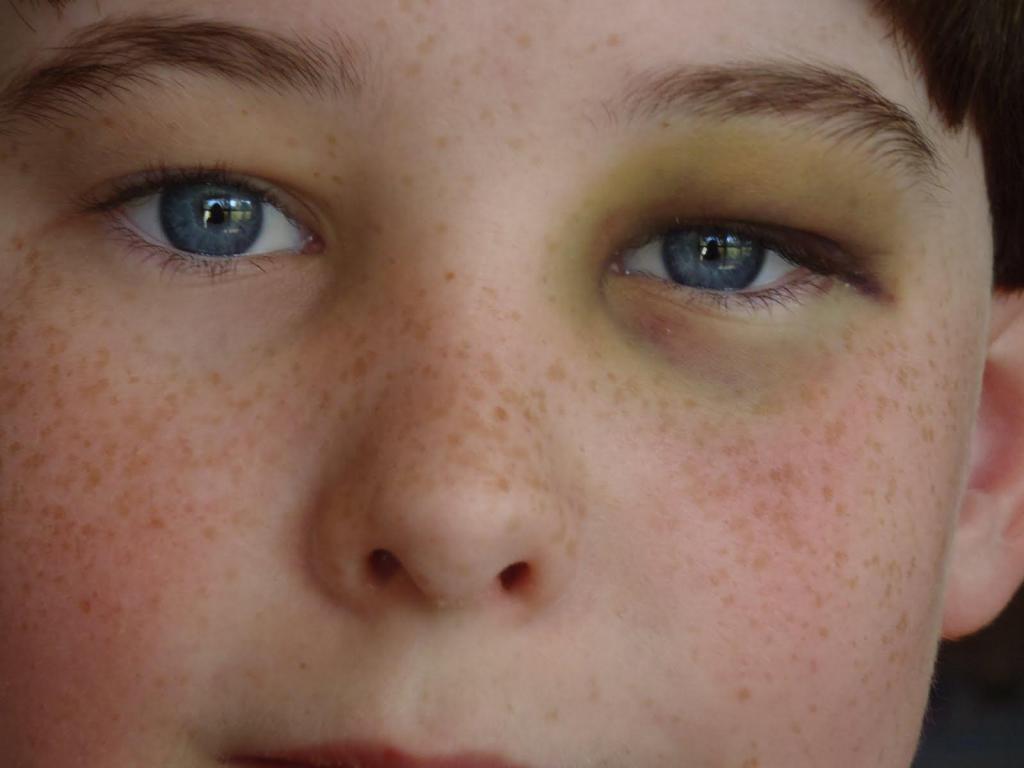
Холод
Чтобы избавиться от шишки возле глаза, которая появилась после удара, можно использовать любой холодный предмет. Это не обязательно должен быть лед. Можно взять монетку или ложку. За счет воздействия холода отечность будет медленнее распространяться. Особенно холод будет оптимальным решением, если были повреждены сосуды. Если не воспользоваться этим советом, то синяк будет заметным, а шишка приобретет большие размеры.
Если есть лед, то его нужно завернуть в пакет или же тонкую ткань из хлопка. Тогда он не будет быстро таять.
Примочки
Для ликвидации шишки можно воспользоваться примочками из трав. Использовать можно зверобой, пижму, подорожник, вереск. Травяной отвар следует остудить, в нем нужно смочить марлю или бинт, а далее наложить на поврежденный глаз. Отвар обязательно нужно остудить, иначе воздействие тепла сделает еще хуже. Примочку лучше ставить после льда.
Компресс из чая
Если нет возможности, времени или желания делать примочки, можно сделать компресс из зеленого чая. Настой должен быть максимально крепким. Это позволит снять опухлость и избавиться от шишки.
Примочки из картофеля
Снять отечность позволяет сырой картофель. Его нужно натереть. Он отлично снимает воспаление и поможет справиться с различными последствиями от удара.
Необходимо взять картофель. Натереть нужно примерно 1/3 часть. Полученную смесь следует положить в марлю и обернуть в три слоя. Прикладывать компресс нужно на пять минут. После процедуры следует аккуратно протереть лицо теплой водой. После нанести крем легкой текстуры.
Если нет возможность или времени натирать картофель, можно разрезать ее на две части. Осталось лишь приложить часть на зону, где отек глаз.
"Бадяга"
При ударе в глаз также хорошо помогает гель "Бадяга". Средство максимально эффективное, его действие направлено на улучшение кровообращения. Благодаря этому рассасывающий эффект достигается максимально быстро. Гель можно купить в любой аптеке. Намазывать нужно небольшим слоем. Смывается легко.
Мазь лучше держать не больше четверти часа. При нанесении может возникать небольшое пощипывание. Разрешается повторять процедуру несколько раз в день. Первые результаты будут заметны уже на второй день использования.
Медикаменты
Итоги
Если шишка появилась после удара, то нужно обращаться к врачу. Первые несколько дней попытаться убрать отечность при помощи настоек, компрессов и медикаментов. Если на 2-3 сутки нет никаких изменений, следует обратиться к терапевту.
В случае, когда шишка возникает из-за каких-либо заболеваний, не стоит начинать лечение самостоятельно. Иначе можно добиться возникновения тяжелых осложнений, которые могут привести даже к слепоте.
Читайте также:


