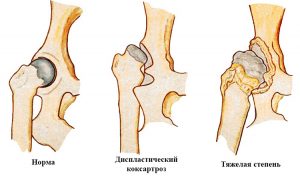
Ширина суставной щели при коксартрозе
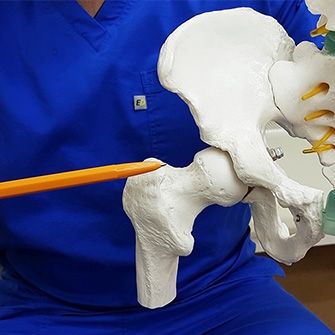
Артроз тазобедренного сустава ― болезнь, требующая незамедлительного лечения. В противном случае велик риск усиления болей в области бедра, коленей, паха, а также могут появиться скованность в движении, прихрамывание и другие симптомы.
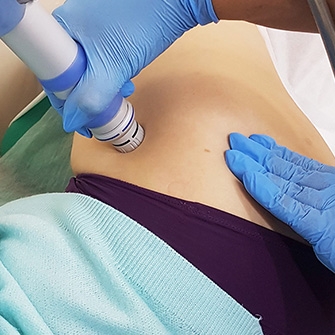
Процедуры ударно-волновой терапии призваны помочь разрушить солевые отложения, снять боль, повысить подвижность сустава.
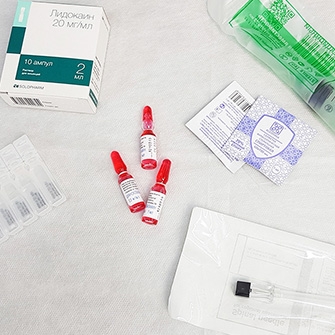
Внутрисуставное введение лекарственных препаратов может применяться при необходимости восстановить разрушенный хрящ сустава и выработку его смазки, простимулировать регенерацию тканей.
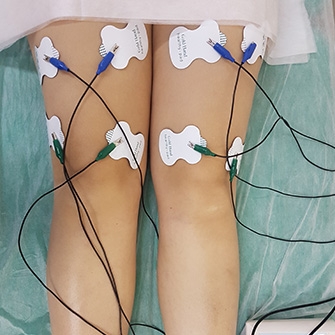
Для восстановления мышечного тонуса и нормализации кровообращения в проблемной области может использоваться электростимуляция — лечение посредством воздействия электрическими импульсами.
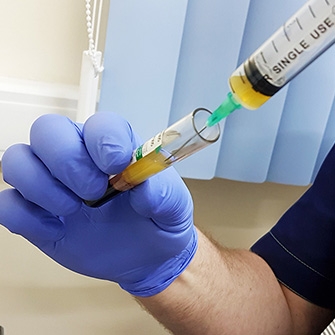
Введение лекарственных веществ непосредственно в патологический очаг может быть актуальным, если требуется добиться большего эффекта и оперативно снять боль.
Внутрисуставное введение лекарственных препаратов — лечение посредством введения препарата в полость сустава непосредственно к поврежденному участку.
Боли и дискомфорт в тазобедренном суставе никогда не беспокоят здоровых людей — в сущности, можно прожить всю жизнь, не задумываясь о том, как работает это образование в нашем теле. Однако те, кому довелось столкнуться с артрозом тазобедренного сустава, невольно переходят в ранг экспертов и по строению сустава и по лечению заболевания — иначе надежд на хорошее самочувствие мало.
Что такое деформирующий артроз тазобедренного сустава и почему он возникает
Артроз тазобедренного сустава (известен также под названиями коксартроз и деформирующий остеоартроз тазобедренного сустава) — одна из наиболее часто диагностируемых патологий костно-мышечной системы. В России этот недуг является ведущей причиной нетрудоспособности у людей с болезнями суставов.
Обычно считается, что артроз тазобедренного сустава — возрастная проблема. Статистика подтверждает эту точку зрения: после 40 лет такой диагноз ставят одному из десяти, после 60 лет — одному из трех пациентов, а у тех, кому за 70, коксартроз выявляется в 80% случаев. Но нередко боли в бедре приводят в кабинет ортопеда и молодежь.
Так, среди причин остеоартроза тазобедренного сустава выделяют следующие наиболее значимые:
- врожденное нарушение развития (дисплазия) сустава, которое может никак себя не проявлять до зрелого возраста;
- преждевременное изнашивание суставов, возникающее вследствие интенсивных нагрузок у спортсменов или при ожирении;
- травмы и инфекции, затрагивающие опорно-двигательный аппарат;
- другие заболевания костно-мышечной системы, которые приводят к патологическому перераспределению нагрузки на суставы;
- нарушение кровоснабжения сустава (например, вследствие атеросклероза сосудов).
Врачи полагают, что к артрозу тазобедренного сустава ведет совокупность факторов, поэтому у людей с предрасположенностью к этой болезни патологический процесс возникает раньше, как и у больных ожирением, сахарным диабетом или ишемическим поражением сердца.
Первым признаком артроза является боль после физической нагрузки. Неприятные ощущения возникают как в паховой области, так в бедре и колене.
Для удобства диагностики врачи выделяют три степени коксартроза:
- 1 степень остеоартроза тазобедренного сустава выставляется при умеренных болевых проявлениях и отсутствии скованности в движениях. При рентгенографии заметно небольшое сужение суставной щели и единичные костные выросты, остеофиты. При условии адекватного лечения коксартроз 1 степени можно остановить, устранив симптомы заболевания.
- 2 степень коксартроза сопровождается появлением ноющей боли даже в состоянии покоя ноги. Движения в суставе затруднены: человек не может поднимать и отводить ногу вбок. Особенно ощутима боль при попытке разворачивать стопу выпрямленной ноги вправо и влево. Больной хромает, иногда в суставе слышен хруст. На рентгеновских снимках — деформация головки бедренной кости, многочисленные остеофиты и сужение суставной щели на треть. Лечебные меры позволяют приостановить ход болезни на долгие годы.
- При 3 степени коксартроза боль в суставе не стихает круглосуточно, развивается атрофия мышц бедра и ягодиц — все тело человека кажется перекошенным в сторону поражения. Рентген указывает на глубокую деформацию сустава и сужение просвета щели вплоть до полного соединения костных поверхностей. Терапевтический подход, как правило, не дает ощутимого эффекта — требуется замена сустава протезом.
Для диагностики деформирующего остеоартроза применяется как наружный осмотр, при котором доктор изучает подвижность ноги, оценивает походку и внешний вид больного, так и рентгенография. При сомнениях в правильности диагноза специалист дополнительно выписывает направление на магнитно-резонансную томографию (МРТ) тазобедренного сустава.
Борьба с коксартрозом требует привлечения разных методик: от лекарственных препаратов и лечебной физкультуры до курсов вытяжения сустава и операции, которую обычно назначают при безуспешных попытках обратить развитие болезни вспять.
Безоперационное лечение требует времени и финансовых затрат, но оно может улучшить качество жизни пациента и в долгосрочной перспективе – отменить потребность в хирургической операции. Первое, что выписывает ортопед больному с коксартрозом, — лекарства, снимающие боль и воспаление (нестероидные и стероидные противовоспалительные препараты, миорелаксанты). Для активизации кровоснабжения в области артроза и восстановления хрящевой ткани прописывают сосудорасширяющие лекарства и хондропротекторы. Кроме того, больному могут предложить современную методику стимуляции регенераторных процессов — плазмолифтинг, то есть инъекции компонентов крови пациента в патологический очаг. Эти меры наиболее эффективны при остеоартрозе тазобедренного сустава 1 и 2 степени тяжести.
Помимо таблеток, мазей и инъекций лечение коксартроза требует использования физиотерапии и кинезитерапии, а также коррекции диеты. Стратегия помощи, разработанная опытным ортопедом, позволяет людям с 1 и 2 степенью артроза тазобедренного сустава избежать эндопротезирования и ограничить потребность в лекарствах.
- Ударно-волновая терапия (УВТ) применяется в кардиологии, неврологии, ортопедии и спортивной медицине. Основа воздействия на организм — звуковые волны, обеспечивающие приток крови к нужному участку тела, что стимулирует процессы регенерации и ускоряет обмен веществ. Этот сравнительно новый метод уже показывает значительные результаты в лечении заболеваний опорно-двигательного аппарата и становится одним из самых популярных.
- Миостимуляция при коксартрозе направлена на восстановление работы мышц, ослабших из-за вынужденного ограничения движений в суставе.
- Фонофорез сочетает преимущества ультразвукового и лекарственного воздействия на тело: под влиянием прибора фармацевтический препарат в виде мази или крема эффективнее проникает сквозь кожные покровы к тазобедренному суставу.
- Озонотерапия снижает неприятные ощущения и активизирует рост хрящевой ткани благодаря свойствам озоно-кислородной смеси.
Требуется всем пациентам с коксартрозом, но наиболее важна для пациентов с ожирением. Похудение снижает нагрузку на воспаленный сустав и улучшает метаболизм. В комбинации с прочими консервативными методиками сбалансированное питание позволяет забыть о болевом синдроме и других проявлениях артроза тазобедренного сустава.
В эту группу входят процедуры, осуществляемые хирургом в условиях операционной. Все они, кроме пункции тазобедренного сустава, требуют госпитализации и многомесячного восстановительного периода. При коксартрозе 3 степени, когда консервативное лечение не приносит облегчения, только протезирование помогает избавить больного от дискомфорта и боли, вернув ему радость движения.
- Пункция (малоинвазивное вмешательство) подразумевает откачивание из полости сустава избыточной жидкости, что снимает боль и улучшает подвижность ноги. Может проводиться неоднократно, особенно при назначении стероидных препаратов.
- Артроскопический дебридмент подразумевает очистку внутренней поверхности сустава от фрагментов измененной хрящевой ткани и промывание его полости лечебным раствором для снятия воспаления. Эта операция проводится через несколько проколов, без вскрытия полости сустава.
- Околосуставная остеотомия — искусственный перелом бедренной кости с последующим ее сращиванием под другим углом, что позволяет снизить нагрузку на сустав. Такое вмешательство нельзя назвать панацеей — спустя 2–5 лет боль возвращается, однако в некоторых условиях, когда эндопротезирование невозможно, околосуставная остеотомия тазобедренного сустава — наилучшее решение проблемы коксартроза.
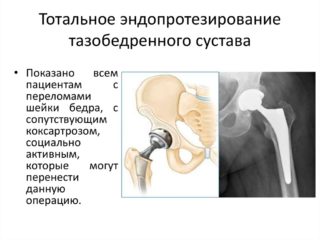
- Эндопротезирование означает полную замену сустава на протез, который может служить до 20-ти лет. Несмотря на сложность вмешательства, его хорошо переносят пациенты разных возрастов, готовые к активной реабилитации после операции. Хирурги отмечают, что важное условие успеха — предварительное лечение ожирения и использование методов кинезитерапии с целью восстановления силы мышц, окружающих сустав.
Профилактика остеоартроза тазобедренного сустава важна людям после 40 лет, спортсменам и родственникам людей с уже диагностированным коксартрозом или переломом шейки бедренной кости. Врачи рекомендуют группе риска следить за фигурой, беречься от травм (например, носить зимой обувь на нескользящей подошве) и регулярно заниматься фитнесом. При первых симптомах артроза тазобедренного сустава незамедлительно обращайтесь к ортопеду. Лечение заболевания нужно проходить у врача-специалиста, опытного и внимательного к любым изменениям в самочувствии пациента.
Поиск подходящей клиники при остеоартрозе важен не только с финансовой точки зрения. Конечно, грамотный врач подскажет, когда оправдано тратить деньги и время на консервативные методики, а в каких случаях операция станет оптимальным решением. Но медицинские центры, специализирующиеся на лечении суставов, еще имеют опыт и подходящее оборудование, чтобы индивидуально подойти к проблеме каждого больного — с учетом его возраста, жизненной позиции и сопутствующих заболеваний.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-013822 от 27 января 2017 года, выдана Департаментом здравоохранения города Москвы.
Травматологи-ортопеды Клиническом госпитале на Яузе успешно лечат коксартроз (остеоартроз тазобедренного сустава), в том числе хирургически - проводят все виды эндопротезирования тазобедренного сустава, восстанавливая подвижность и качество жизни пациента.
Как возникает деформирующий остеоартроз тазобедренного сустава?
Тазобедренный (т/б) сустав самый мощный в организме, несущий основную нагрузку в передвижении человека. Он обеспечивает большую подвижность, одновременно сохраняя стабильность под давлением всей массы тела. Такое давление - серьёзное испытание для суставного хряща, костного сочленения - вертлужной впадины подвздошной кости и суставной головки бедренной кости, которое с годами приводит к микроповреждениям и дегенеративно-дистрофическим изменениям в суставе.
Свою роль играют и некоторые заболевания. Иногда по разным причинам суставная жидкость изменяет свои свойства и уже недостаточно хорошо защищает хрящ от трения. Он истончается, повреждается и уже не защищает кости сустава, что приводит к их деформации. Появляется боль.
Так развивается коксартроз. Это тяжелое прогрессирующее дегенеративно-дистрофическое заболевание т/б суставов, нередко приводящее к потере трудоспособности и инвалидности.

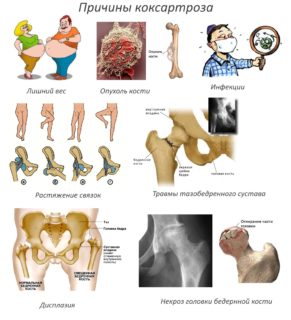
Причины ДОА тазобедренного сустава
Причинами и факторами, способствующими возникновению коксартроза, могут стать:
- Травмы и длительные избыточные нагрузки на тазобедренный сустав (переломы, вывихи, раздробления сустава, а также хронические постоянные микротравмы у спортсменов, танцоров).
- Врожденные аномалии развития тазобедренного сустава, дисплазии (до 90% случаев), хондропатии.
- Перенесенный воспалительный процесс (аутоиммунный - ревматоидный артрит и иные системные заболевания, инфекционный - туберкулез и др.)
- Метаболические нарушения
- Асептический остеонекроз
Большинство специалистов связывает развитие коксартроза с нарушением микроциркуляции крови в области сустава, вызванном разными причинами – сидячей работой, малой подвижностью, эндокринными заболеваниями и т.д. Усугубляют ситуацию лишний вес и искривление позвоночника, создающие дополнительную нагрузку на суставы.
Степени коксартроза и симптомы заболевания
Симптомы коксартроза обычно проявляются у людей старше 40 лет. Среди них:
- Боль в суставе, часто отдающей в пах, в колено
- Нарушение походки
- Ограничение объёма движений в суставе
- Атрофия мышц на стороне поражения
- В тяжёлых случаях – ограничение трудоспособности
Тяжесть симптоматики зависит от степени выраженности изменений в суставе.
При коксартрозе 1 степени пациенты чувствуют непостоянные незначительные боли в области сустава, возникающие в начале физической нагрузки, быстро проходящие после небольшого отдыха. Нарушается процесс подъема и спуска по лестнице. Пациент трудоспособен. Объём движений в суставе сохранён в полном объёме.
На рентгеновских снимках определяется минимальное сужение суставной щели, возможны незначительные костные выросты. Головка и шейка бедренной кости не изменены.
Коксартоз 2 степени. На второй стадии боли усиливаются, возникают при незначительной нагрузке на сустав (при вставании с постели, стоянии, непродолжительной ходьбе), отдают в ногу (бедро, колено). Больной заметно прихрамывает. Объем движений в суставе заметно ограничен, трудоспособность нарушена.
Рентгенологически определяется сужение суставной щели примерно на 1/3, головка бедренной кости имеет неровный контур, шейка бедра утолщается.
При коксартрозе 3 степени сустав болит, как при движении, так и в покое, порой мешая больному спасть. Подвижность резко ограничена. Пациент нуждается в поддержке при ходьбе. Фактически он становится инвалидом.
На рентгенограмме суставная щель сильно сужена, сустав деформирован – головка бедренной кости неправильной формы с неровным контуром, шейка – широкая и короткая.
Диагностика заболевания
Подробный опрос и клинический осмотр врача травматолога-ортопеда помогает выявить первые признаки коксартроза.
Основа диагностики - рентгенография (компьютерная томография) сустава. Уже при первой степени коксартроза определяется небольшое сужение суставной щели и разрастание костной ткани. В дальнейшем деформирующий остеоартроз тазобедренного сустава проявляется деформацией головки бедренной кости, утолщением ее шейки, появлением остеофитов (костных шипов), а сужение суставной щели становится более выраженным.
Магнитно-резонансная томография (МРТ) сустава позволяет выявить изменения не только костных структур, но и хрящевой ткани, связок, синовиальной оболочки.
Лабораторные исследования позволяют исключить наличие воспалительного процесса в организме, выявить признаки обменных нарушений.
При необходимости выполняется диагностическая пункция сустава с последующим исследованием синовиальной жидкости
Лечение коксартроза
На начальных стадиях может быть эффективно консервативное лечение остеоартроза тазобедренного сустава, индивидуально подобранное в зависимости от конкретной ситуации: выраженности процесса, возраста, наличия других заболеваний.
Для купирования болей на любых стадиях ДОА тазобедренного сустава назначаются нестероидные противовоспалительные средства. К сожалению, они оказывают побочное раздражающее действие на желудочно-кишечный тракт, к тому же со временем их эффективность ослабевает.
Для снятия мышечного напряжения и улучшения кровообращения в области сустава могут применяться миорелаксанты.
Восстановлению хрящевой ткани способствует приём хондропротекторов.
Хороший эффект оказывает аппаратное вытяжение, лечебная физкультура, физиотерапевтическое лечение, мануальная терапия, постизометрическая релаксация (пациент напрягает и расслабляет определённые мышцы, а врач во время релаксации осуществляет их растяжку), остеопатия.
Эндопротезирование т/б сустава
При неэффективности консервативной терапии показано хирургическое лечение остеоартроза тазобедренного сустава.
В Клиническом госпитале на Яузе проводится самая распространённая и эффективная на сегодняшний день операция при выраженном коксартрозе – эндопротезирование тазобедренного сустава (его замена современным протезом от лучших мировых производителей DePuy, Zimmer, Smith&Nephew, Biomet).
Другие методы хирургического лечения коксартроза (ДОА тазобедренного сустава):
Артропластика – восстановление изменённых костных и хрящевых структур
Остеотомия – кости, образующие сустав, рассекаются и вновь сопоставляются в анатомически более правильном положении. Эта операция иногда позволяет сохранить сустав и подвижность в нём.
Артродез – жёсткая (неподвижная) фиксация костей в области сустава металлическими скобами, винтами. Позволяет сохранить ногу, как опору, но делает её неподвижной в суставе.
К концу первого дня после операции пациент начинает выполнять изометрические упражнения (напряжение и расслабление определенных групп мышц).
Через 7-10 дней пациент может сидеть, вставать, ходить с костылями, как по ровному полу, так и по лестнице.
На полное восстановление уходит около полугода, в течение которых обязательно заниматься лечебной физкультурой.
Далее обычно происходит полное восстановление физической активности и трудоспособности пациента.
Предрасполагают к развитию патологии:
- отягощенная наследственность, наличие у родственников патологии суставов;
- врожденные аномалии развития таза, тазобедренных суставов, вертлужной впадины;
- возрастные изменения в тканях суставов;
- нарушение диеты, прием алкоголя, чрезмерно острой, соленой пищи;
- ожирение;
- длительное ношение тяжестей, чрезмерная физическая нагрузка.
Различают 4 степени коксартроза.
Признаки, характерные для каждой стадии коксартроза:
- Коксартроз тазобедренного сустава 1 степени проявляется болями в суставе при интенсивной нагрузке, исчезающими после отдыха, рентгенологически отмечается небольшое сужение суставной щели, краевые разрастания костной ткани, нарушения походки в эту стадию не отмечается.
- Коксартроз тазобедренного сустава 2 степени характеризуется нарастанием интенсивности болей, которая сохраняется даже в покое, отмечается иррадиация боли в пах, нарушается осанка, походка, появляется хромота, происходит постепенная атрофия мышц бедра, рентгенологически наблюдается значительное сужение суставной щели, деформация головки бедра, появление остеофитов вокруг вертлужной впадины.
- Коксартроз 3 стадии отличается постоянной болью, передвижение возможно при помощи специальных приспособлений (бадик, ходунки, костыли), движения ограничены, мышцы бедра значительно атрофированы, на рентгеновских снимках выявляется еще большее сужение суставной щели, разрастание остеофитов.
- Коксартроз 4 степени тазобедренного сустава проявляется тотальной неподвижностью сустава, инвалидизацией больного, рентгенологически суставная щель не прослеживается.
Какой врач занимается лечением коксартроза
При коксартрозе терапию проводит врач ортопед. Он назначает обследования для определения степени коксартроза и подбирает методы терапии. Если артроз посттравматический, то его лечением занимается травматолог-ортопед.
При отсутствии соответствующего специалиста в медицинском учреждении лечением коксартроза может заниматься хирург, терапевт или врач общей практики. Дополнительно проводятся консультации врачом-физиотерапевтом и специалистом по ЛФК.
Можно ли вылечить коксартроз?
Лечение коксартроза тем эффективнее, чем раньше оно начато. Обращаться к врачу следует уже при появлении признаков коксартроза тазобедренного сустава 1 степени. При раннем выявлении заболевания и проведении своевременной терапии улучшается качество жизни и трудовой прогноз.
Можно ли вылечить коксартроз 1 степени? К сожалению, изменения, произошедшие в хрящевой ткани, не подлежат обратному развитию, но можно остановить прогрессирование дальнейшей модификации строения хряща.
Особенности лечения коксартроза в зависимости от стадии
Терапия проводится в зависимости от степени артроза тазобедренного сустава. Лечение коксартроза тазобедренного сустава 1 степени может выполняться в амбулаторных условиях с использованием медикаментов (НПВС, средств, восстанавливающие структуру хрящевой ткани, миорелаксантов и пр.), народных средств.
Лечение артроза тазобедренного сустава 2 степени требует как периодической госпитализации больного, так и включает предыдущие методы и физиотерапевтическое воздействие (магнитотерапия, лазер, ультразвук, электрофорез). Двусторонний коксартроз 2 степени чаще развивается на фоне врожденных аномалий строения таза, вертлужной впадины. Правосторонний или левосторонний коксартроз 2 степени выявляют после перенесенных травм. Дополнительно применяют внутрисуставные инъекции препаратов.
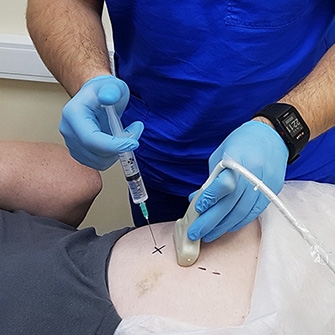
Лечение артроза тазобедренного сустава 3 степени проводится консервативно, при неэффективности такой терапии проводится операция по замене сустава на искусственный.
Последняя стадия коксартроза или коксартроз 4 степени подлежит оперативному лечению.
Добавочные рекомендации
При лечении артроза суставов нужно придерживаться инструкции:
- следовать диете (ограничить соль, пряности, острую пищу, исключить алкоголь);
- за сутки выпивать не менее 2х литров воды;
- нормализовать массу тела, так как избыток веса является дополнительной нагрузкой на суставы;
- при ходьбе использовать дополнительные приспособления, позволяющие разгрузить суставы (трость, палки для скандинавской ходьбы, ходунки, бадик);
- уменьшить статическую нагрузку, нельзя длительно стоять, сидеть;
- заниматься ЛФК.
Полезны при остеоартрозе занятия плаванием. Вода снимает мышечное напряжение, способствует лучшему расслаблению. В таких условиях упражнения выполняются гораздо легче. Если бассейн недоступен, можно выполнять упражнения дома, в ванной.
Для предварительного расслабления мышц можно перед комплексом ЛФК сделать массаж или принять душ. Боль служит сигнальным знаком при занятиях ЛФК. При ее возникновении следует уменьшить или прекратить нагрузку. Возобновлять упражнения можно при стихании болей.
Нагрузку следует увеличивать постепенно, начиная занятия с простых упражнений, постепенно расширяя комплекс. Подбор упражнений осуществляется врачом в индивидуальном порядке. При выполнении упражнений нужно по возможности избегать резких движений, не использовать нагрузки по оси.
Занятия ЛФК противопоказаны при переломах, кровотечениях, злокачественных опухолях, предынфарктном и предынсультном состояниях. В этих случаях вернуться к упражнениям можно после нормализации общего состояния.
Хорошо зарекомендовала себя методика Бубновского, или кинезиотерапия, в лечении коксартроза. Она включает в себя ЛФК на специальных тренажерах и использование холодных водных процедур. Упражнения подбираются индивидуально с учетом возраста и общего состояния больных, степени изношенности сустава.

Основные группы лекарств, применяемых для устранения симптомов коксартроза на разных стадиях:
- НПВС – снижают боль, отек, другие признаки воспаления (Кеторол, Диклофенак, Найз, Ибупрофен, Анальгин, Индометацин, Мовалис), применяют в инъекциях, таблетках или местно в виде мазей;
- гормональные средства для внутрисуставного введения (Кеналог, Дипроспан, Гидрокортизон) — обладают выраженным противовоспалительным эффектом;
- вазодилататоры — улучшают кровоснабжение сустава;
- миорелаксанты (Мидокалм, Сирдалуд) ликвидируют мышечный спазм, облегчают движения;
- хондропротекторы (Афлутоп, Хондролон, Цель-Т, Хондроитин сульфат, Глюкозамин) способствуют регенерации хрящевой ткани.
Все перечисленные группы препаратов имеют показания и противопоказания и должны назначаться врачом с учетом сопутствующих заболеваний и общего состояния пациента. Не допускается самовольное употребление лекарственных средств.
Помимо лекарственного воздействие лечебный эффект оказывают:
- мануальная терапия, она улучшает кровоток, снимает спазмы, позволяет провести ручное вытяжение сустава;
- аппаратное вытяжение применяется в условиях стационара с использованием специальной аппаратуры, позволяющей разгрузить сустав;
- массаж бедра, колена улучшает трофику и кровоснабжение тканей;
- гирудотерапия (лечение пиявками) оказывает болеутоляющее, противовоспалительное, хондропротекторное действие.
Артроз тазобедренных суставов 1 степени хорошо поддается физиотерапевтическому воздействию. Для этого используют такие виды, как магнитотерапия, лазерная, ударно-волновая терапия, электрофорез.
Эти методы позволяют уменьшить боль, снять отечность сустава. Лечение коксартроза тазобедренного сустава 3 степени при помощи физиотерапии малоэффективно.
Отвары трав используют для приема внутрь и наружного применения (в виде компрессов, примочек, аппликаций). К больному суставу можно прикладывать капустный лист, медовую лепешку, аппликации с бишофитом, компрессы с димексидом, настойкой сирени, сабельника, аира, золотого уса.
Как самостоятельный метод такое лечение не имеет особого эффекта, применяется как дополнение к традиционной терапии.
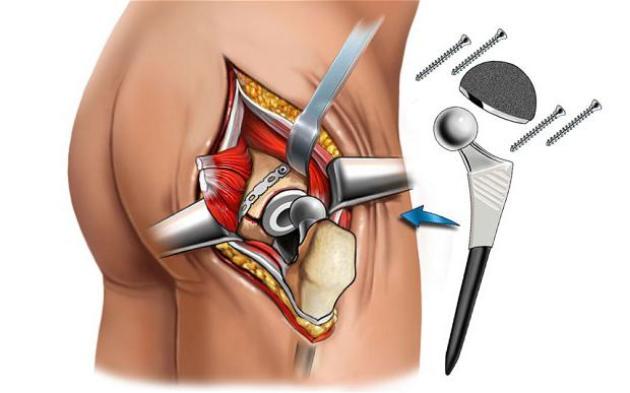
Лечение артроза тазобедренного сустава 3 степени вышеперечисленными способами малоэффективно. То же можно сказать и о 4 стадии.
Как лечить коксартроз 3 степени? В этом случае может помочь операция эндопротезирования тазобедренного сустава, в ходе которой происходит его замена на искусственный. Это достаточно сложная операция, требующая высокого мастерства специалистов.
Стоимость эндопротеза зависит от материала, из которого он сделан и фирмы-производителя. Наилучшими считаются титановые сплавы, они наиболее прочные. Важно, чтобы не произошла реакции отторжения чужеродного вещества организмом. Современные эндопротезы адаптированы к человеческому организму и после выполнения операции не возникает нежелательных явлений.
Профилактика
Предупреждать заболевание всегда легче, чем лечить. Меры профилактики, помогающие предотвратить:
- регулярные занятия гимнастикой;
- контроль массы тела;
- профилактика травм;
- соблюдение диеты (отказ от алкоголя, ограничение соленых, острых блюд);
- прием достаточного количества жидкости;
- своевременное прохождение обследования с принятием необходимых мер.
Соблюдение этих мер позволит избежать возникновения суставных изменений.
Полезное видео про коксартроз
Двусторонний диспластический коксартроз тазобедренного сустава (M16.2) представляет собой тяжелое дегенеративное поражение опорно-двигательного аппарата, приводящее к разрушению суставных поверхностей сочленения тазовой впадины и бедренной кости. Синонимом данного заболевания является артроз тазобедренного сочленения.
Частота выявления дисплазийного коксартроза составляет 16-17 % среди заболеваний костной системы, более подвержены люди в молодом возрасте, женщины болеют в 4 раза чаще, чем мужчины. Патология может поражать один сустав или оба, но даже при двусторонней деструкции первоначально разрушается одно сочленение, а через некоторое время второе. Заболевание характеризуется острым началом и быстрым прогрессированием. В более половине случаев приводит к снижению подвижности, в 11-12% заканчивается инвалидностью.
Этиология заболевания
Диспластический коксартроз чаще диагностируется у пациентов в возрасте от 25 до 55 лет. К группе риска относятся люди с дисплазией тазобедренного сочленения или врождённым вывихом бедра. Исходя из причин развития патологии, выделяют вторичный и первичный артроз.
Вторичная форма возникает на фоне присутствующих либо перенесенных ранее травм, болезни соха vara, Легга-Калве-Пертеса, нарушения анатомического строения тазобедренных суставов. Основной причиной считается врожденное аномальное формирование структурных элементов сустава: гипоплазия, неполноценность сухожилий, связок, нервных волокон, сосудов, недостаточность хрящевой ткани.
Первичная форма характерна для диспластического коксартроза грудного и поясничного отдела, а также суставов коленей. Причины развития зачастую остаются неизвестными, даже если у пациента не было выявлено наличия способствующих факторов, имеется вероятность развития у него дисплазийного артроза.
Коксартроз также возникает вследствие следующих предрасполагающих факторов:
- беременность, роды (гормональная перестройка организма);
- снижение двигательной активности;
- ослабление тазобедренных мышц и связок;
- прекращение спортивных тренировок;
- травмы, чрезмерные нагрузки;
- наличие воспалительных, инфекционных заболеваний;
- наследственная предрасположенность;
- возраст более 35 лет.
Особого внимания заслуживает взаимосвязь двустороннего коксартроза в результате дисплазии с артрозом. Учет случаев его заболеваемости и принятие мер профилактики поможет избежать тяжелых осложнений и предотвратить прогрессирование заболевания.
Классификация диспластического коксартроза суставов
В зависимости от причин развития дисплазийный артроз тазобедренного сустава подразделяют на следующие типы:
- посттравматический;
- диспластический;
- неуточненного генеза.

В детской патологии, исходя от степени поражения суставных элементов, различают 3 вида заболевания:
- ацетабулярная дисплазия;
- недоразвитие проксимальной части бедра;
- ротационная дисплазия – ограничение амплитуды движения в тазобедренном сочленении.
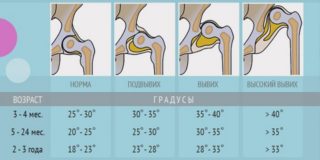
Самой распространенной является классификация дисплазийных артрозов по Crowe, согласно которой выделяют 4 степени развития заболевания:
- I – смещение бедренной головки по отношению к тазовой впадине в расположенном ближе к центру направлении равно значению до 50%, отмечается незначительная деформация головки;
- II – смещение 50-70%, головка частично находится в истинной впадине, но уже формирует псевдосустав;
- III – уровень сдвига 75-100%, в вертлужной впадине остается незначительная часть головки;
- IV – более 100%, характеризуется полным вывихом головки, которая полностью выходит из впадины, сдвигается вверх и поворачивается кзади.
Из недостатков данной классификации можно отметить неполную оценку деформации вертлужной впадины, присущей для каждой степени прогрессирования патологии.
Наиболее простая классификация диспластического коксартроза по Hartofilakidis базируется на определении сдвига головки. Исходя из этого, выделяют 3 вида болезни:
- I – подвывих, вход во впадину увеличен;
- II — низкий вывих, головка контактирует с ложной впадиной, сохраняется взаимосвязь с истинной впадиной и псевдосуставом;
- III – полный вывих, при котором псевдосустав и истинная впадина отграничены друг от друга.
Типирование коксартроза по Eftekhar состоит из 4 разновидностей, оно является предпочтительным для предоперационного изучения или определения нюансов оперативного вмешательства по эндопротезированию:
- А — головка не выходит за границы впадины, вход в нее увеличен;
- В — средний подвывих: головка находится во впадине на 50%;
- С — высокий подвывих: контакт головки и впадины менее 50%;
- D — высокий вывих: образуется ложный сустав с подвздошной костью.
В данной классификации наиболее подробно оценивается степень дисплазии вертлужной поверхности, но недостаточно учтены особенности деформации бедра.
Степени развития и клинические проявления

Ранняя диагностика заболевания является залогом успеха его лечения. Но, как правило, если двусторонний коксартроз в результате дисплазии находится в начальной стадии развития, отчетливые клинические признаки отсутствуют. В зависимости от выраженности симптомов различают 3 стадии заболевания:
- I стадия характеризуется незначительным нарушением способности движения, временной болью и хрустом. На рентгеновских снимках малозаметное, слабовыраженное сужение щели сустава, присутствуют начальные остеофиты, отмечается склероз вертлужной впадины и головки. Длина нижних конечностей одинаковая.
- II стадия – подвижность сустава снижена, ощущается хруст во время движения, имеется атрофия мышц, но длина ног одинакова. Суставная щель сужена в 2-3 раза, хорошо заметны остеофиты, кисты на суставных поверхностях.
- III стадия – сустав деформируется, возможен некроз, полное ограничение подвижности, постоянное чувство боли, поврежденная конечность укорочена, невозможно опереться на больную ногу. Суставная щель отсутствует, остеофиты обширные, крупные субхондральные кисты.
Выявление заболевания и определение степени тяжести его развития необходимо для определения наиболее эффективных методов лечения.
Методы диагностики дисплазий
В медицинской практике для уточнения диагноза используют клинический и рентгенологический методы исследования. Клинический включает выяснение жалоб пациента, сбор анамнеза, осмотр. Выяснить стадию коксартроза помогает наличие определенных жалоб:
- чувство усталости в конечности, дискомфорт;
- нестабильность сустава, хромота;
- боль в области таза, пояснице;
- ограничение подвижности, контрактура;
- снижение трудоспособности, вплоть до инвалидности;
- спазм, атрофия мышц, укорочение ноги.
Тщательный сбор сведений и осмотр ортопеда при диспластическом двустороннем коксартрозе 1 степени позволяет выявить незначительные нарушения положения ног и таза. Чрезмерная амплитуда движений указывает на аплазию вертлужной впадины.
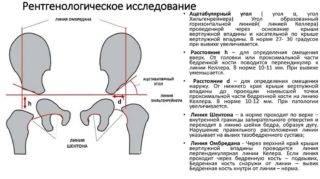
Рентгенологические способы диагностирования предполагают выполнение КТ, МРТ, рентген-исследования. При этом оценивают следующие признаки диспластического коксартроза:
- характеристики суставной впадины;
- соотношение головки со впадиной;
- состояние проксимальной части бедра.
В понятие характеристики рентгенологического обследования входят параметры угла Виберга и вертикального соответствия, величина покрытия головки, а также особенности линии Шентона.
Тактика лечения
Для определения методов терапии необходимо установить не только степень диспластических изменений, но и степень остеоартроза. Пациентов с дисплазией наблюдают в условиях диспансера, их должен ежегодно осматривать ортопед.
Лечение диспластического двухстороннего коксартроза 1 степени основано на снятии неприятных ощущений, восстановлении нормальной трофики сустава, улучшения общего состояния пациентов.
Применение методов консервативной терапии направлено на достижение следующих результатов:
- уменьшение болевого синдрома: спазмолитики, миорелаксанты;
- устранение симптомов воспаления: нестероидные и гормональные противовоспалительные средства;
- восстановление хрящевой ткани: хондропротекторы;
- улучшение кровообращения, регулирование метаболизма;
- предотвращение прогрессирования поражения структурных элементов сустава.
Замедлить развитие диспластического двустороннего коксартроза 1 степени и сохранить функциональность тазобедренных суставов помогают физиотерапевтические процедуры, массаж, лечебная гимнастика, коррекция рациона питания.
При неэффективности способов консервативного лечения прибегают к хирургической терапии. В зависимости от степени поражения возможно выполнение следующих операций:
- корригирующей и ротационной остеотомии;
- артропластики тазобедренного сустава;
- эндопротезирования.
Клинические рекомендации по профилактике диспластического коксартроза предполагают правильную организацию занятий лечебной физкультурой, посещение бассейна, катание на велосипеде, ходьба на лыжах, а также избегание переохлаждений, травм и высоких нагрузок на сустав.
Прогноз
Диспластический коксартроз тазобедренного сустава характеризуется тяжелыми дегенеративными изменениями и неблагоприятным прогнозом. Методы консервативной медицины способны лишь на время замедлить прогрессирование патологии. Пациентам с установленным диагнозом показано оперативное вмешательство по восстановлению функциональности суставов.
Дисплазия тазобедренных суставов приводит к неправильному положению позвоночника. Молодые люди призывного возраста при выявлении у них ширины суставной щели до 4 мм подлежат отсрочке от прохождения службы в армии. Полностью освобождаются парни с выраженной дисплазией и шириной суставной щели 2 мм.
При наличии в анамнезе факторов, вызывающих диспластический коксартроз, следует каждый год проходить рентгенологическое исследование, наблюдаться у врача-ортопеда. Выявление заболевания на первых стадиях развития позволяет своевременно остановить дегенеративные изменения в суставе и помочь компенсаторным механизмам организма бороться с патологией.
Читайте также:


