Серома после операции на паховую грыжу
- Диагностика
- КТ и МРТ
- УЗИ
- Эндоскопия
- Эндосонография
- Гастроэнтерология
- ЖКБ
- Панкреатит
- Болезнь Крона
- ГЭРБ
- Гепатит и цирроз печени
- Обследование в гепатологии
- Варикозное кровотечение
- Асцитический синдром
- Герниология
- Паховые и бедренные грыжи
- Послеоперационные грыжи
- Диафрагмальные грыжи
- Онкология
- Рак желудка
- Рак толстой кишки
- Рак поджелудочной железы
- Опухоли печени
- ГИСО (GIST)
- Ожирение и диабет
- Диета после операции
- Бандажирование желудка
- Резекция желудка
- Гастрошунтирование
- Лечение сахарного диабета
- Лапароскопия
- Экстренная хирургия
- Острый аппендицит
- Острый холецистит
- Острый панкреатит
- Острая кишечная непроходимость
- Желудочно-кишечное кровотечение
- Ущемленная грыжа
- Перфорация полого органа
- Перитонит
- Хирургические технологии
- ICG – флуоресцентная навигационная лапароскопия
- ICG в гепатологии
- Современные технологии диссекции тканей
- Электрохирургия
- Сшивающие аппараты
- Методы гемостаза (остановка кровотечений)
- Лечение управляемым отрицательным давлением (раны, перитонит)
- Ферромагнитная хирургическая технология
- Пациентам
- Запись на консультацию
- Госпитализация
- Подготовка к операции
- Анестезия при операциях
- Профилактика осложнений
- Послеоперационное восстановление
- Диета после операции
- Наблюдение после операции
Многие годы причиной неудач в лечении сложных грыж считали технические просчеты хирурга, неверный выбор варианта операции, сопоставление неоднородных тканей и т.д. Естественный вывод из накопленного опыта – причина рецидива заболевания в другом: в несостоятельности собственных тканей передней брюшной стенки, применяемых для герниопластики.
Закрыть грыжевой дефект без натяжения можно используя синтетический эндопротез. Нами накоплен значительный опыт использовании сетчатых эндопротезов в лечении паховых грыж, которым мы хотим поделиться с хирургами.
Использование синтетических эндопротезов при герниопластике
Потребность в использовании протеза для пластики паховых грыж была признана еще в XIX столетии. Были испытаны различные материалы, включая собственные ткани пациента. К сожалению, выяснилось, что при использовании собственных тканей со временем фасции ослабевает, а при инфицировании — отторгаются. Многие годы были потрачены на поиск материала, не вызывающего отторжения, нагноения и других осложнений.
Были разработаны требования, которым должен отвечать материал идеального эндопротеза:
водопроницаемость и прорастаемость тканями организма
достаточная прочность к внутрибрюшному давлению или внешнему воздействию
стимулирование прорастания фибробластами (в противовес реакции отторжения или секвестрации)
не вызывать реакции воспаления или отторжения
трансформация в нужную форму
способность волокон не запутываться и не разъединяться
не вызывать аллергию или гиперсенсебилизацию
отсутствие канцерогенных свойств
не ощущаться пациентом в качестве инородного тела (быть достаточно жестким и твердым)
не изменять физические свойства под воздействием тканевой жидкости
Виды сетчатых имплантов
II тип: полностью микропористые протезы (расширенный политетрафторэтилен Gore-Tex) с размером пор менее 10 микрон. Микропористые материалы допускают по падание бактерий в поры и исключают проникновение макрофагов, поэтому при их использовании увеличивается риск инфицирования. Данный тип протезов не вызывает достаточно интенсивной пролиферативной реакции и васкуляризации, что приводит не к прорастанию сетки соединительной тканью, а к инкапсуляции. При этом формируется менее плотный рубец по сравнению с первым типом материалов.
III тип: макропористые протезы с мультифиламентными или микропористыми компонентами (политетрафторэтилен Teflon, Surgipro multifilament, Mersilene и Мусго-Mesh). Недостатком этой группы материалов является сравнительно легкая подверженность инфицированию, что связано с присутствием мультифиламентных и микропористых компонентов, которые укрывают бактерии. Также отмечена более выраженная реакция на инородное тело в сравнении с 1 типом материалов.
IV тип: композитные протезы с разными по своим свойствам поверхностями (Parietex Composite, Gore-Tex DualMesh, Europlak). Они предназначены для интраперитонеальной имплантации, так как не вызывают спаечного процесса в брюшной полости.
Общие принципы имплантации протезов
Разработаны и общие принципы имплантации протезов, которые включают в себя следующие моменты:
Для предотвращения образования сером при имплантации необходимо избегать прямого контакта протеза с подкожно-жировой клетчаткой.
Протез должен располагаться между мышечно-апоневротическими тканями, чтобы предотвратить его смещение при повышении внутрибрюшного давления.
Протез должен быть достаточных размеров, чтобы перекрывать края грыжевых ворот на 2-4 см при пластике паховых грыж и на 6-8см при послеоперационных грыжах. Это необходимо для равномерного распределения внутрибрюшного давления по всей площади имплантата. В противном случае, при использовании протеза недостаточных размеров, закрывающего только лишь грыжевые ворота, внутрибрюшное давление будет воздействовать на гораздо меньшую площадь, что приведет к повышению нагрузки по линии швов.
Всегда необходимо фиксировать протез по периферии для предотвращения его сморщивания и смещения. После фиксации к тканям протез должен лежать относительно свободно, со складками и без натяжения, что в свою очередь будет компенсировать повышения внутрибрюшного давления при физической активности пациента и уменьшение размеров имплантата в результате формирования рубца.
Необходимо избегать прямого контакта протезов, изготовленных из нерассасывающихся материалов, с висцеральной брюшиной для предотвращения развития спаечного процесса в брюшной полости, спаечной непроходимости кишечника, врастания сетки в органы и формирования кишечных свищей.
Следует применять с профилактической целью антибиотики широкого спектра действия во время операций по поводу рецидивных и послеоперационных грыж, при использовании больших по размерам протезов, а также при дренировании послеоперационной раны.
Собственный опыт выполнения безнатяжной герниопластики
В клинической больнице 122 им. Л.Г.Соколова с 1998 года прооперированы 1905 пациентов с различной локализацией грыж. По поводу паховых грыж оперированы 1153 больных. В подавляющем большинстве мы использовали способ Лихтенштейна в нашей модификации.
По нашему мнению преимуществами операции с пластикой пахового канала по методике Лихтенштейна являются: редкое возникновение рецидива грыжи — отмечается только у 1,3% пациентов, быстрое выздоровление, низкая степень дискомфорта после операции.
Раневая инфекция. Многие годы считалось, что использование сеток увеличивает риск развития раневой инфекции. По нашему мнению для профилактики раневой инфекции рекомендуем однократное внутривенное введение антибиотика во время операции, что позволило до минимума свести число таких осложнений.
Гематома. Это осложнение наблюдали у 0,5%. Развитие напряженной гематомы требует санации раны, путем ее вскрытия и дренирования. Кровоизлияния могут наблюдаться на значительном расстоянии от раны, например, на противоположной стороне.
Невралгия. Это осложнение в той или иной степени наблюдали у 2,2% пациентов, перенесших грыжесечение, в виде болей, парастезии, гиперстезии на сроках до 3 месяцев после операции. Во всех случаях консервативная терапия давала хороший эффект и повторная операция не потребовалась.
Способ использования Parietene ProGrip при лечении паховых грыж
Применение самоклеющейся сетчатых имплантов позволило уменьшить количество послеоперационных осложнений, упростить и ускорить выполнение операции.
В нашей клинике работают специалисты, имеющие огромный опыт лечения грыж и использующие как традиционные, так и лапароскопические способы операций. Разработанные показания для использования эти методик позволило существенно улучшить результаты лечения.
Стоимость лапароскопической герниопластики. Стоимость лечения паховой или бедренной грыжи.
Часто мы слышим вопрос: Сколько стоит лечение паховой грыжи? Сколько стоит лечение бедренной или вентральной грыжи?
Вопрос о стоимости лечения, стоимости операции является достаточно актуальным. Нужно учитывать, какие услуги могут быть включены в оплату. Кроме того, затраты на лечение могут варьироваться в зависимости от индивидуального случая. Тем не менее существуют усредненные ориентиры.
Стоимость лечения обычно включает комфортные условия пребывания, а также расходные материалы и дополнительные диагностические процедуры.
При этом Вы будете уверены, что Вам установлен высококачественный имплант с использованием современных технологий.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Межпозвонковая грыжа относится к часто встречающимся патологиям опорно-двигательной системы. В отсутствие лечения это заболевание может привести к инвалидизации пациента. Современная медицина предлагает различные варианты лечения межпозвонковой грыжи.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Межпозвонковая грыжа – это выпячивание диска. В норме он представляет собой амортизирующую прослойку между позвонками и обеспечивает подвижность позвоночного столба.
Когда физические нагрузки на позвоночник становятся чрезмерными, или дебютируют дегенеративные процессы в этой области, диск начинает выпячиваться. Как правило, со временем он возвращается на место. Эта патология носит название протрузии. Она также сопровождается неврологическими симптомами, но случается это реже.
В отсутствие лечения происходит разрыв фиброзного кольца, и образуется стойкий пролапс диска. Это и называется межпозвонковой грыжей.
Постоянное выпячивание диска со временем все сильнее сдавливает окружающие структуры и у пациента возникают разнообразные неврологические симптомы.
Не все грыжи одинаково опасны. Наиболее неблагоприятный прогноз у тех выпячиваний, что направлены в сторону спинного мозга и грозят его сдавлением. Возникновение боковых межпозвонковых грыж чревато ущемлением нервных корешков – различными радикулопатиями.
Выбор метода лечения межпозвонковых грыж зависит от следующих факторов:
- Локализации и направленности выпячивания.
- Степени выраженности неврологических симптомов.
- Эффективности предшествующей терапии.
- Длительности временной нетрудоспособности пациентов в течение прошедших 1–2 лет.
Как правило, невропатологи предпочитают консервативные методы лечения этой патологии. Они включают в себя:
- Использование медикаментозных препаратов (НПВС, миорелаксантов, антиконвульсантов в случае присоединения нейропатической боли).
- Лечебную физкультуру и кинезитерапию. Упражнений должно быть много и на регулярной основе.
- Физиотерапевтические методы (магнитотерапию, дарсонваль, УВЧ, электрофорез и другие).
При отсутствии эффекта от консервативной терапии, пациент направляется на консультацию нейрохирурга для решения вопроса о целесообразности оперативного вмешательства.
В отличие от консервативной терапии, хирургическое вмешательство показано далеко не во всех случаях.
Так, при межпозвонковых грыжах шейного отдела операция рекомендуется крайне редко в связи с высоким риском различных осложнений после удаления выпячивания. При грыжах поясничного отдела, наоборот, хирургическое вмешательство оказывает выраженный и стойкий лечебный эффект.
Часто пациентов интересует период восстановления после операции – пребывание в стационаре и количество дней больничного листа после выписки. Это зависит от стадии патологического процесса, доступа и объема оперативного вмешательства.
В течение длительного времени основными методами оперативного лечения межпозвонковой грыжи являлись:
- ламинэктомия;
- фенестрация;
- дискэктомия.
Первые два варианта операций выполняются при помощи переднего доступа, а дискэктомия – заднего, бокового или переднего в зависимости от расположения образования. С этим связаны и различные сроки пребывания на больничном листе после хирургического лечения.
Оперативное вмешательство при помощи заднего доступа позволяет провести интерламинэктомию и гемиламинэктомию, а также фенестрацию.
Целью такого хирургического лечения является декомпрессия диска, которая бывает открытой и закрытой. Как только дегенеративно измененный диск прекращает сдавливать близлежащие структуры – нервные корешки или спинной мозг, у пациента быстро наступает улучшение самочувствия. Исчезают хронические боли в области спины, двигательные и чувствительные расстройства.
На сколько дают больничный после операции при грыже позвоночника? В среднем, сроки временной нетрудоспособности при таких вмешательствах колеблются от одного до двух месяцев. Точнее сказать, сколько дней продлится больничный лист у конкретного пациента, можно только после хирургического лечения.

Ламинэктомия и ее варианты – это удаление фрагмента позвонка и части межпозвонкового диска над сдавливаемым нервным корешком. Таким образом, устраняется ущемление и симптомы радикулопатии.
Ламинэктомию еще называют открытой декомпрессией. Иногда одновременно проводится и резекция желтой связки. Это достаточно травматичный метод лечения. Он требует нахождения в стационаре в течение 5–7 дней, а также временной иммобилизации позвоночника.
Больничный лист после ламинэктомии врачи предпочитают давать длительный, на 1–2 месяца. В случае если неврологическая симптоматика сохраняется, больничный может быть продлен до 3–4 месяцев, после чего пациенту дают направление на медико-социальную экспертизу для утверждения стойкой нетрудоспособности.
Даже после выхода на работу, первые 2–3 месяца пациенту рекомендовано носить полужесткий корсет.
В настоящее время ламинэктомия при межпозвонковых грыжах применяется очень редко, обычно в том случае, если они расположены на уровне поясницы. Чаще этот метод используют при спинальном стенозе.
Фенестрация относится к более щадящим методам оперативного вмешательства. Она включает в себя хирургическое иссечение и удаление измененных частей диска, его пульпозного ядра.
Такое лечение намного легче переносится пациентом, ходьба разрешается врачом уже в течение первых суток после операции. Как правило, в длительном нахождении в стационаре нет необходимости. Прооперированный человек может вернуться домой спустя 1–3 дня.
Сколько длится больничный после фенестрации? В течение 4–8 недель не рекомендованы наклоны, длительное пребывание в сидячем положении, тяжелые нагрузки. Иногда требуется временная иммобилизация позвоночника, которая обеспечивается ношением жесткого корсета.
Больничный лист врач может дать на весь этот период, если работа пациента предполагает физическую активность. При хорошем самочувствии, отсутствии болей и неврологической симптоматики срок временной нетрудоспособности может быть сокращен до 3–4 недель.

Ранее больничный лист после дискэктомии был достаточно длительным. Эта операция проводилась при помощи переднего доступа и была обширной.
Дискэктомия, или удаление диска, обычно дополнялась передним спондилодезом. Это хирургическое вмешательство, при котором между смежными позвонками создается неподвижность за счет установки костного трансплантата. Насколько оно травматично?
При дискэктомии с передним спондилодезом лечение в больнице может занимать от 1,5 до 2 месяцев. Длительный больничный связан с необходимостью формирования костного анкилоза – консолидации. После выписки из стационара пациент переходит под амбулаторное наблюдение невропатолога или нейрохирурга, и его нетрудоспособность может продолжаться от 6 до 8 месяцев. Решение о продлении больничного листка принимает лечащий врач совместно с врачебно-консультативной комиссией.
При необходимости пациент направляется на МСЭК, где требуется пройти освидетельствование, и по данным результатам получить на 1 год инвалидность.
Однако за последние годы в нейрохирургии отметился существенный прогресс. Современные операции менее травматичны и не требуют длительного нахождения на больничном листе. К ним относятся:
- Микродискэктомия.
- Протезирование межпозвонкового диска.
- Лазерная вапоризация пульпозного ядра.

В отличие от обычной операции, микродискэктомия представляет собой микрохирургическое удаление диска. Выполняется она под контролем микроскопа.
Целью микродискэктомии является декомпрессия спинного мозга либо нервного корешка. За счет этого ликвидируются неврологические симптомы, восстанавливается чувствительность, уменьшаются болевые ощущения.
Разрез при микродискэктомии небольшой, окружающие ткани страдают мало. Этим объясняется и короткий восстановительный период после операции – не более 3–5 дней. Дальнейшее наблюдение в условиях больницы не требуется, и пациент находится на амбулаторном больничном листке. В среднем это продолжается 15–20 дней.
Также существует эндоскопическая микродискэктомия.
Эта операция по праву считается золотым стандартом хирургического лечения межпозвонковых грыж. Проводится она с использованием эндоскопа, благодаря чему нет необходимости в разрезах кожи и мягких тканей. Для введения хирургического инструмента достаточно обычных проколов, поскольку его диаметр не превышает 7 мм.
Неврологическая симптоматика после проведения эндоскопической микродискэктомии исчезает уже в течение суток, и это время пациенту совсем необязательно проводить лежа в постели. Сразу после операции ему разрешена и показана легкая физическая активность.
Госпитализация, как правило, длится не более 1–2 дней. Амбулаторный лист нетрудоспособности составляет 10–20 дней – в зависимости от состояния здоровья пациента.

Эта процедура представляет собой воздействие лазера на дегенеративно измененный диск, вследствие чего он частично разрушается. Размеры выпячивания уменьшаются и, таким образом, достигается декомпрессия диска.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лазерная вапоризация относится к малоинвазивным методам лечения межпозвонковых грыж, однако она эффективна лишь на ранних стадиях заболевания. На следующий день пациент выписывается из больницы и переходит под наблюдение невропатолога, который выдает ему больничный лист на 2–3 недели.
Протезирование межпозвонкового диска относится к современным и высокоэффективным операциям. При этом происходит полная замена дегенеративно измененных структур на эндопротез.
Новый диск выполняет все те функции, что и удаленный. Благодаря этой операции сохраняется мобильность позвоночного столба. Кроме того, оперативное вмешательство эффективно устраняет болевой синдром и неврологическую симптоматику, а также разгружает соседние позвонки.
Часто диск заменяют не полностью, а лишь его пульпозное ядро. Для этой цели используют специальные синтетические вкладки.
Восстановление после эндопротезирования достаточно быстрое. Пребывание в больнице длится не больше пяти дней, если удалялась межпозвонковая грыжа в поясничном отделе, и двух-трех дней при ее расположении на уровне шеи. Амбулаторный больничный лист длится в среднем 2–3 недели.
Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лапароскопической паховой герниопластике у больных с прямой паховой грыжей.
Наиболее часто встречающимися осложнениями лапароскопической паховой герниопластики является псевдорецидив и серома. Эти осложнения связаны с тем, что перерастянутая поперечная фасция в области пахового промежутка пролабирует через наружное отверстие пахового канала после операции и вызывает опухолевидную деформацию, напоминающую рецидив грыжи. При скоплении тканевой жидкости между сетчатым эндопротезом и поперечной фасцией образуется серома, которая увеличивает сроки реабилитации, часто требует пункционного лечения, симулирует рецидив заболевания.
Наиболее распространенным способом профилактики описанных осложнений при лапароскопической паховой герниопластике является фиксация поперечной фасции в виде тяжа к связке Купера (Егиев В.Н., Воскресенский П.К. Грыжи. – М.: Медпрактика-М., 2015. – 480 с.). Способ осуществляется следующим образом. Делают Г-образный разрез брюшины паховой области, мобилизуют нижний лоскут брюшины, выделяют грыжевой мешок. Инструментом захватывают поперечную фасцию и фиксируют герниостеплером к связке Купера одной или двумя клипсами. Далее укладывают сетчатый эндопротез, закрывая все слабые места паховой области, фиксируют его и ушивают над ним брюшину. Способ прост в исполнении, но имеет недостатки. Для фиксации поперечной фасции используется дополнительные одну-две клипсы-спирали, что увеличивает количество металла в организме, а также способствует формированию хронического болевого синдрома у некоторых больных. Сетчатый эндопротез при описанном способе не прилегает к связке Купера на всем протяжении. Между ними имеет место интерпозиция поперечной фасции, что увеличивает вероятность рецидива.
Известен способ укрепления пахового канала при прямой паховой грыже путем пластики поперечной фасции эндопетлей (RU 2498778 C2, 20.11.2013.). Способ осуществляется следующим образом. Делают Г-образный разрез брюшины паховой области, мобилизуют нижний лоскут брюшины, выделяют грыжевой мешок. Инструментом захватывают поперечную фасцию и путем скручивания образуют тяж из неё, который лигируют эндопетлей у основания. Основным недостатком способа является то, что образуется достаточно большая масса тканей дистальнее эндопетли, которая подвергается некрозу в послеоперационном периоде, так как лишена кровоснабжения. Кроме того, в петлю при таком способе могут попасть элементы семенного канатика, которые расположены непосредственно на ней, а это может привести к некрозу яичка и развитию бесплодия у пациентов мужского пола.
Техническим результатом изобретения является профилактика серомы при эндовидеохирургическом лечении прямой паховой грыжи.
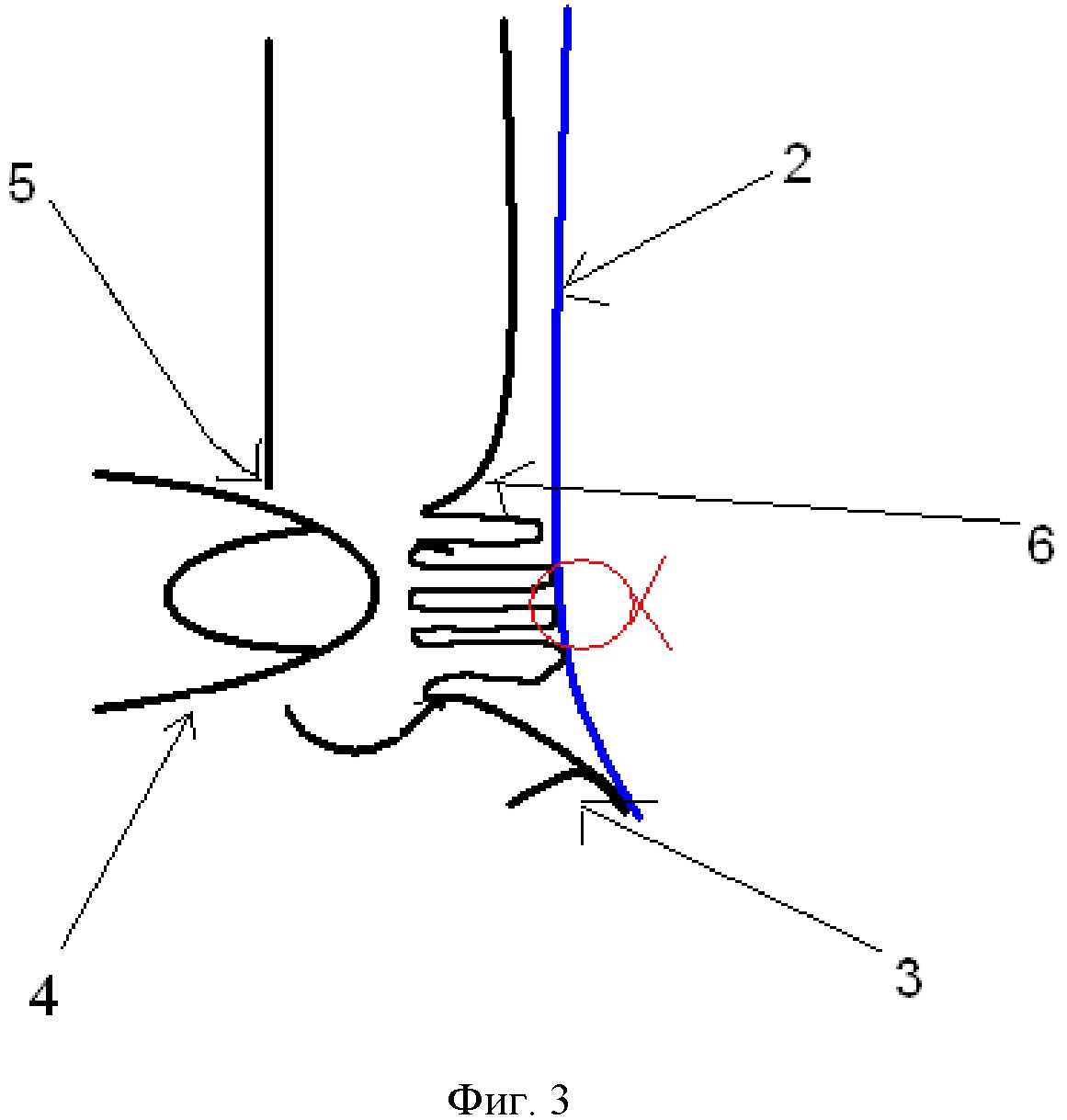
Способ заключается в следующем. Делают Г-образный разрез (1) брюшины паховой области, мобилизуют нижний лоскут брюшины, выделяют грыжевой мешок. В паховой области укладывают сетчатый эндопротез (2), который закрывает все слабые места в данной зоне, фиксируют к связке Купера (3) спиральной клипсой (8). Осуществляют мануальное вправление (4) поперечной фасции (6) в наружное отверстие пахового канала (5) таким образом, чтобы перерастянутая поперечная фасция (6) соприкасалась с сетчатым эндопротезом (2) в области медиальной паховой ямки (7). Далее накладывают один или два поверхностных шва (8), в зависимости от размера грыжевого мешка на поперечную фасцию в центре медиальной паховой ямки (7) непосредственно через эндопротез (2), не прекращая давление пальцем со стороны кожи, вяжут интракорпоральный узел.
Способ апробирован на 11 пациентах трудоспособного возраста 32-41 год. Длительные наблюдения в отдаленном послеоперационном периоде позволили выявить следующие неочевидные эффекты предложенного способа: ранний восстановительный период согласно классическим канонам герниопластики составляет не менее 14 дней, при использовании предложенного способа он составил не более 10 дней; избегание половой жизни в группе контроля не менее 20 дней, в группе исследования не более 11-12 дней.
При таком способе имеют место перечисленные ниже эффекты.
Ликвидируется остаточная полость между сетчатым эндопротезом и поперечной фасцией, что препятствует образованию серомы в этой области.
Увеличивается надежность фиксации сетчатого эндопротеза за счет его сшивания с поперечной фасцией.
Пример 1. Больной В., 76 лет. Поступил в плановом порядке с жалобами на опухолевидное образование в правой паховой области. На лапароскопической операции диагностирована прямая паховая грыжа. Выполнено выделение брюшины, грыжевого мешка. Поперечная фасция растянута. Полипропиленовый сетчатый эндопротез размерами 10х15 см расположен в паховой области и фиксирован к связке Купера. Поперечная фасция в центре медиальной паховой ямки фиксирована к протезу указанным способом. Дополнительной фиксации эндопротеза не потребовалось. Брюшина ушита интракорпоральным швом. Течение послеоперационного периода без особенностей. Контрольное ультразвуковое исследование на 3-и сутки после операции пред выпиской из стационара. Данных за наличие серомы нет. Больной осмотрен через 12 месяцев. Рецидива грыжи не отмечено, жалоб нет.
Пример 2. Больной К., 25 лет. Поступил в плановом порядке с жалобами на опухолевидные образования в паховых областях. На операции диагностирована двусторонняя прямая паховая грыжа. Выполнено выделение брюшины, грыжевых мешков с двух сторон. Поперечная фасция растянута. Полипропиленовые сетчатые эндопротезы размерами 10х15см каждый расположены в паховых областях и фиксированы к связкам Купера. Поперечная фасция в центре медиальной паховой ямки с двух сторон фиксирована к протезу указанным способом. Дополнительной фиксации эндопротезов не потребовалось. Брюшина ушита интракорпоральным швом. Течение послеоперационного периода без особенностей. Контрольное ультразвуковое исследование на 3-и сутки после операции пред выпиской из стационара. Данных за наличие сером с двух сторон нет. Больной осмотрен через 12 месяцев. Рецидива грыжи не отмечено, жалоб нет.
Описание к фигурам.
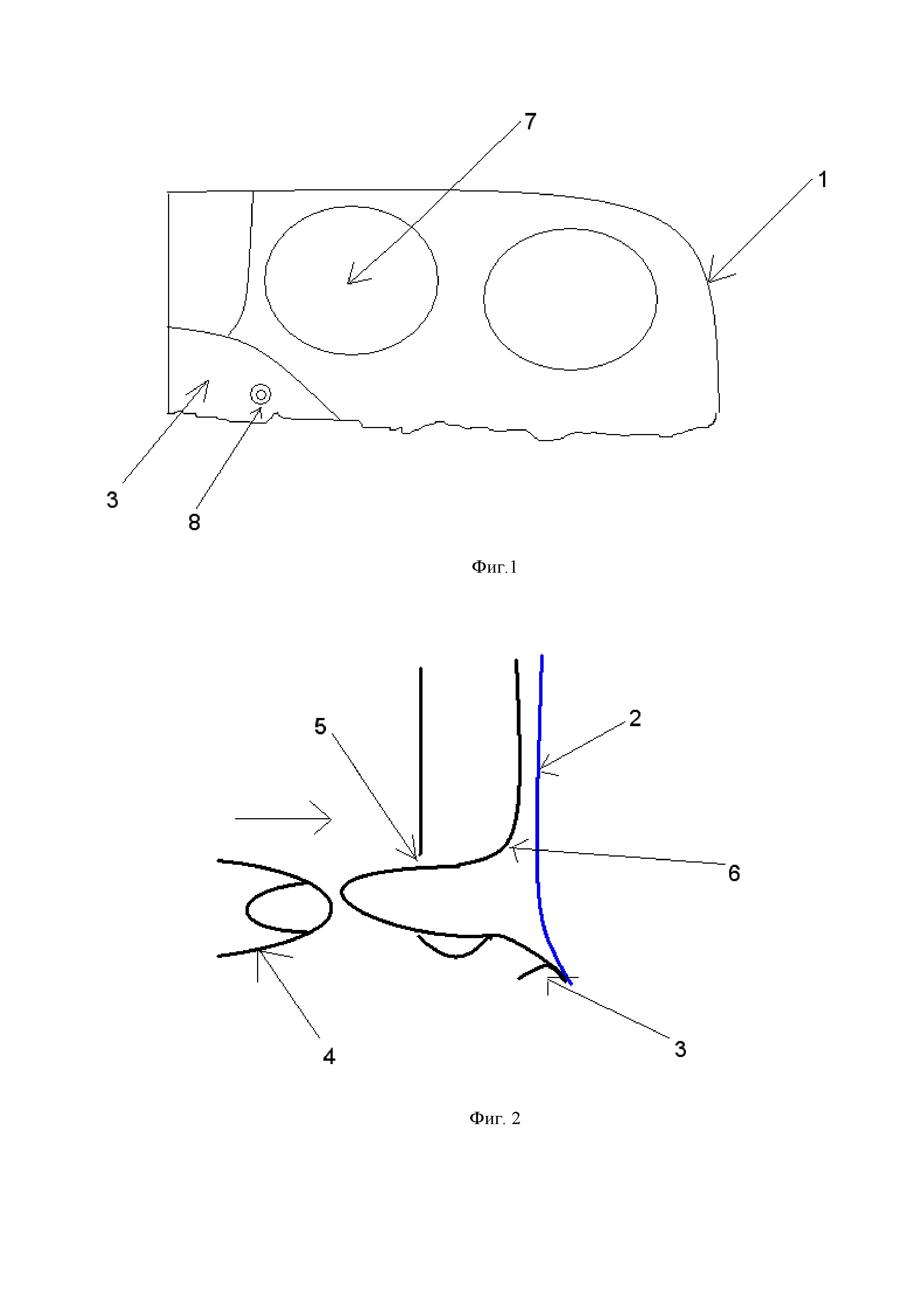
Фигура 1. Схема правой паховой области со стороны брюшной полости.
1 – Г-образный разрез брюшины
3 – связка Купера
7 – медиальная паховая ямка
8 – спиральная клипса
Фигура 2. Схема сагиттального среза паховой области .
2 – сетчатый эндопротез
3 – связка Купера
5 – наружное отверстие пахового канала
6 – поперечная фасция
Фигура 3. Схема сагиттального среза паховой области после наложения шва.
2 – сетчатый эндопротез
3 – связка Купера
5 – наружное отверстие пахового канала
6 – поперечная фасция
Способ профилактики серомы при лапароскопической паховой герниопластике прямой паховой грыжи, при котором выполняют рассечение брюшины, мобилизуют нижний ее лоскут, выделяют грыжевой мешок, укладывают сетчатый эндопротез в паховой области, фиксируют его к связке Купера у медиального края спиральной клипсой, отличающийся тем, что осуществляют мануальное вправление поперечной фасции в наружное отверстие пахового канала до соприкосновения с сетчатым эндопротезом, фиксируют поперечную фасцию к эндопротезу в центре медиальной паховой ямки узловым интракорпоральным швом, ушивают разрез брюшины. 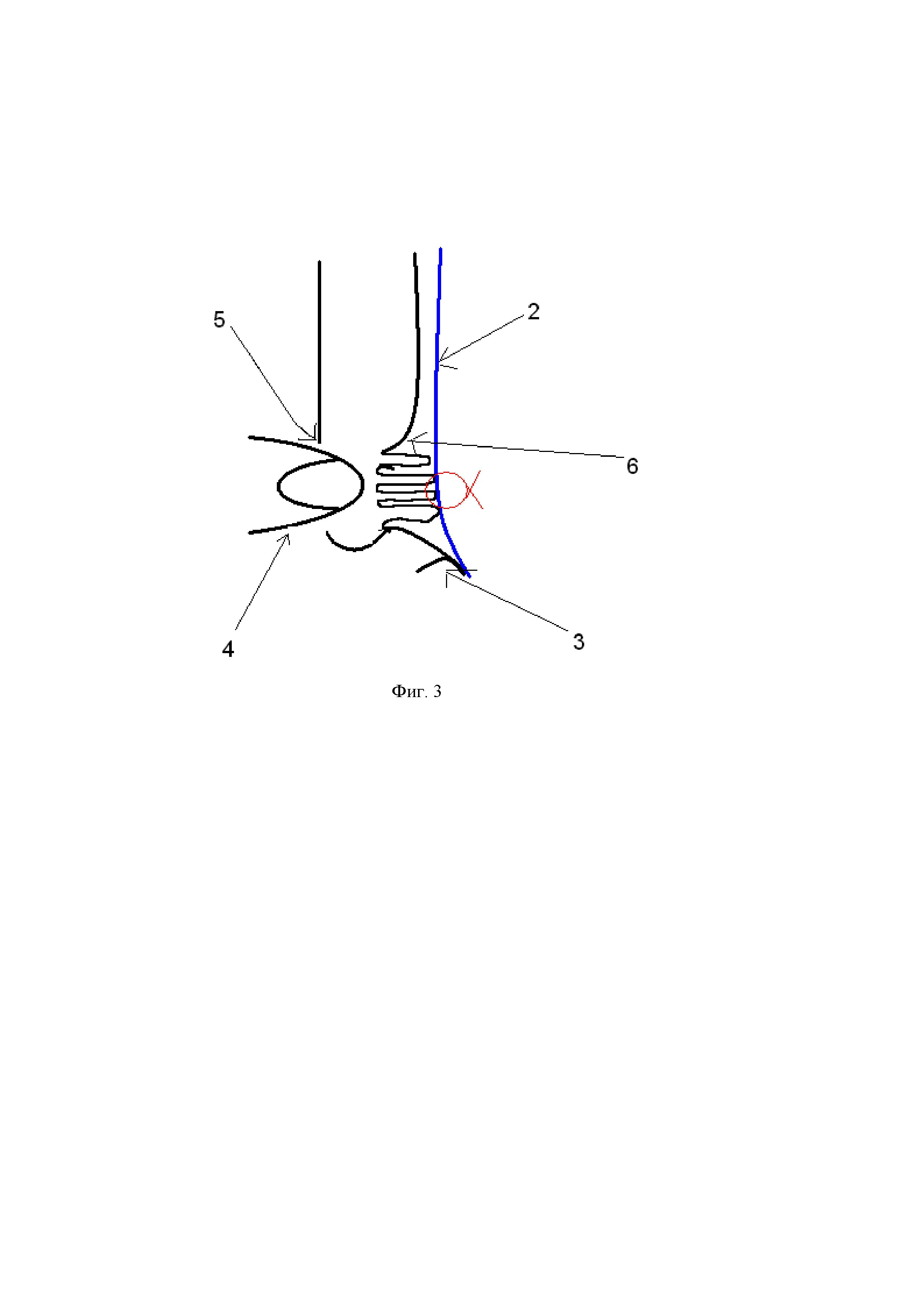
Изобретение относится к медицине и может быть использовано как интраоперационно, так и на кадаверином материале для оценки тензометрических свойств передней брюшной стенки. На края апоневротической раны накладывают пластины определенного размера с шипами и сводят пластины друг по направлению к.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Каким бы щадящим не был метод оперативного вмешательства, но операция есть операция. В большей или меньшей степени, при использовании любого метода, существует вероятность развития осложнения после удаления паховой грыжи.
Наиболее часто констатируемые:
- Попадание в рану инфекции. Нагноение операционной раны. Профилактически или для купирования, больной принимает антибиотики.
- Нарушение целостности сосудов, приводящее к атрофии яичка у мужчин или проблемам половой системы у женщин.
- Отечность зоны, образование гематомы. Чтобы предотвратить или снизить интенсивность процесса на оперированную область на пару часов кладут, сразу после наложения швов, грелку со льдом.
- Если хирургом была допущена ошибка, возможно повреждение нерва. Больной теряет чувствительность в районе мошонки (у мужчин) и внутренней поверхности бедра.
- Нарушение целостности семенного канатика, что способно привести мужчину к потере своих репродуктивных способностей.
- Рецидив заболевания.
- Тромбоз глубоких вен голени. Обычно такое осложнение больше затрагивает лежачих пациентов.
- Водянка яичка.
- Боли.
- Повышение температурных показателей оперируемого участка.
- Повреждением сосудов бедра.
- При появлении хотя бы одного из осложнений на неопределенное время удлиняется восстановительный период такого пациента.

[1], [2], [3], [4]
Жжение после удаления паховой грыжи
Операция проведена и у больного начинается стадия послеоперационного восстановления и реабилитации. После того как анестезия прошла, пациент начинает ощущать боль внизу живота. Возможно ощущение онемения. От 15 до 20 процентов прооперированных могут чувствовать незначительное жжение после удаления паховой грыжи. Если нет другой патологической симптоматики, то перечисленные выше факторы относятся к симптомам послеоперационной нормы.
В ряде случаев после перенесенной операции у больного наблюдается расстройство чувствительности. Обычно уровень чувствительности у таких пациентов восстанавливается самостоятельно спустя несколько недель. В редких случаях это может занять и несколько месяцев. Тут срабатывают индивидуальные особенности человека и сложность проводимого оперативного вмешательства.
Расстройство чувствительности, кроме жжения, может проявляться еще и онемением, покалыванием, увеличением чувствительности одного и снижением восприимчивости другого участка.
Но стоит все же сказать о своих ощущениях лечащему врачу. Ведь чувство жжения в области раны, на фоне проявления другой симптоматики, может свидетельствовать и об инфицировании операционного шва. В этом случае доктор назначит курс антибиотиков. И чем раньше это будет сделано, тем меньше пострадает организм больного.

[5], [6], [7], [8]
Боли после удаления
Уже было сказано, что болевой синдром и его интенсивность во многом зависит от избранного метода проведения операции и анестезии. Обычно уже по истечении четырех часов после процедуры пациент может самостоятельно двигаться. Но при этом он начинает испытывать ноющую боль в области шва.
Боли после удаления может быть различной.
Отек после удаления
Небольшой отек после проведенного вмешательства – это норма. Для устранения развития отечности непосредственно после наложения швов на область манипуляций прикладывают грелку со льдом.
Но если отек после удаления грыжи начал развиваться не непосредственно после операции, а позже, в период реабилитации, необходимо срочно обратиться к доктору. Ведь отек – это нарушение оттока лимфы или венозной крови. Но и переживать особо, не стоит. Обычно такая проблема купируется быстро и без особых усилий.
Суспензорий, бандаж или плотно прилегающие к телу плавки могут спасти ситуацию. Белье должно быть из натурального материала (хлопка).
Медиком так же может быть назначен один из препаратов, имеющих противоотечные свойства. Подойдет любой антигистаминный препарат. Обычно он принимается по таблетке, каждые восемь часов. Курс терапии занимает порядка пяти суток.
В протокол противоотековай терапии назначается лекарственное средство, основу которого составляет витамина D, позволяющий отеку быстрее рассасываться.
Температура после удаления паховой грыжи
Операция проведена, и пациент вступает в период реабилитации. Но появившаяся температура после удаления паховой грыжи – это всегда неприятный симптом, способный говорить, что в организм больного попала инфекция, которая запустила процесс воспаления, а возможно и нагноения.
Для профилактики инфекционного поражения и развития, медики после любой операции назначает курс антибиотиков. Но если температура все же появилась, следует сразу же поставить в известность своего лечащего врача. Он рассмотрит ситуацию и подкорректирует терапию.
Боль в яичке после удаления
Еще одним из осложнений послеоперационного периода может стать боль в яичке после удаления. Причиной такого дискомфорта может стать повреждение нерва, которое допустил хирург при проведении купирования проблемы. При этом чувствительность пораженного участка повышается, приводя к болевому синдрому.
Спровоцировать боль способен и отек, который локализуется в области, близлежащей с яичком. В любом случае стоит обратиться к специалисту за консультацией и устранением дискомфортного состояния.
Водянка после удаления паховой грыжи
Гидроцеле или как говорят в народе водянка яичка – одно из наиболее часто возникающих негативных последствий вмешательства.
Преимущественно водянка после удаления паховой грыжи носит односторонний характер. При этом наблюдается асимметрия в размерах мошонки. Но не единичны случаи двухсторонней водянки. Иногда размеры мошонки достигают таких размеров, что у мужчины возникает проблема в двигательной активности.
Осложнение в виде гидроцеле – это показание к оперативному вмешательству. Консервативное лечение в данном случае бессильно.

[9], [10], [11]
Опухоль после удаления
Визуально грыжа напоминает новообразование, которое вполне возможно далекий от медицины человек способен принять за опухоль. В зависимости от способа удаления проблемы, анамнеза больного, его физического состояния и состояния защитных сил организма, вероятность повторного выпадения может быть различной.
Но операция – это стресс для организма, а на его восстановление требуются силы, которые в повышенных объемах и расходуются организмом, снижая иммунный статус пациента.
Именно такая картина развития восстановительного периода и способна спровоцировать опухоль после удаления грыжи. Поэтому обязательна консультация специалиста.
Читайте также:


